Тошнота у ребенка: причины и лечение. Ридус
Тошноту у ребенка может провоцировать огромное количество самых разных факторов. Поэтому важно сразу определить её причину, чтобы оказать ребенку надлежащую помощь.
Возможные заболевания, провоцирующие тошноту у детей:
1. Отравление. Пищевая интоксикация чаще всего возникает после того, как ребёнок употребил некачественные или испорченные продукты. Тошноту и рвоту в таких продуктах чаще всего провоцируют бактерии золотистого стафилококка и кишечной палочки. Также причиной отравления может являться употребление ребенком в пищу ядовитых грибов или растений. Кроме тошноты при отравлении появляется жар, слабость, головокружение и болезненные спазмы в районе желудка. Проявляется отравление в среднем через три часа после того, как ребёнок съел некачественный продукт.
2. Кишечная инфекция. Такие кишечные вирусы и бактерии, как сальмонелла и ротовирусы также часто являются возбудителями тошноты и кишечных инфекций. Инфекционные заболевания – достаточно серьёзная проблема, приводящая к нарушению функционирования иммунной системы и деструктивным процессам в организме. Они передаются от человека-носителя воздушно-капельным путем при употреблении испорченной пищи и при контакте с дикими животными. Часто инфекция остается на грязных руках ребенка. Кишечные инфекции имеют свойство проявляться внезапно. Сначала ребенок жалуется на усталость, у него проявляются головные боли и нарушение аппетита, вплоть до полного отказа от еды. После нескольких часов такого состояния у ребенка начинается тошнота и боли в области живота, рвота и диарея. Температура тела резко повышается, в среднем до 39 градусов.
3. ОРВИ. Эта группа заболеваний часто встречается в детском возрасте. Их провоцируют вирусы гриппа, стрептококки, энтеровирусы и микоплазмы. Они проявляются в резком повышении температуры. Перед этим у некоторых больных появляется чувство слабости, тошнота, снижение аппетита. За ними следуют мышечные боли, озноб, кашель и фарингит. Наиболее подвержен детский организм таким заболеваниям в зимний период.
ОРВИ. Эта группа заболеваний часто встречается в детском возрасте. Их провоцируют вирусы гриппа, стрептококки, энтеровирусы и микоплазмы. Они проявляются в резком повышении температуры. Перед этим у некоторых больных появляется чувство слабости, тошнота, снижение аппетита. За ними следуют мышечные боли, озноб, кашель и фарингит. Наиболее подвержен детский организм таким заболеваниям в зимний период.
4. Менингит. При менингите тошнота является самым первым симптомом. В скором времени она перерастает в сильную рвоту. Снижается подвижность и активность, отсутствует аппетит. Ребенок становится чувствителен к свету, появляется высокая температура. При проявлении этих симптомов необходимо незамедлительно вызывать скорую помощь.
5. Клещевой энцефалит. Это заболевание поражает головной мозг, вызывает тошноту и лихорадку. Наиболее сильно дети подвержены этому заболеванию летом, когда активизируются энцефалитные клещи. Вероятность заразиться энцефалитом от клеща — 6%. В случае, если вашего ребенка укусил клещ, нужно срочно обратиться за врачебной помощью. Энцефалит — крайне опасное заболевание, которое может привести к проблемам неврологического характера и психиатрическим осложнениям.
Наиболее сильно дети подвержены этому заболеванию летом, когда активизируются энцефалитные клещи. Вероятность заразиться энцефалитом от клеща — 6%. В случае, если вашего ребенка укусил клещ, нужно срочно обратиться за врачебной помощью. Энцефалит — крайне опасное заболевание, которое может привести к проблемам неврологического характера и психиатрическим осложнениям.
6. Инородный объект. Тошнота может быть реакцией организма на внешний объект, который проглотил ребёнок. Она проявляется в среднем через пять минут после проглатывания.
Что делать при тошноте у ребенка?
Нужно сделать так, чтобы ребёнок принял вертикальное положение и предложить ему воды.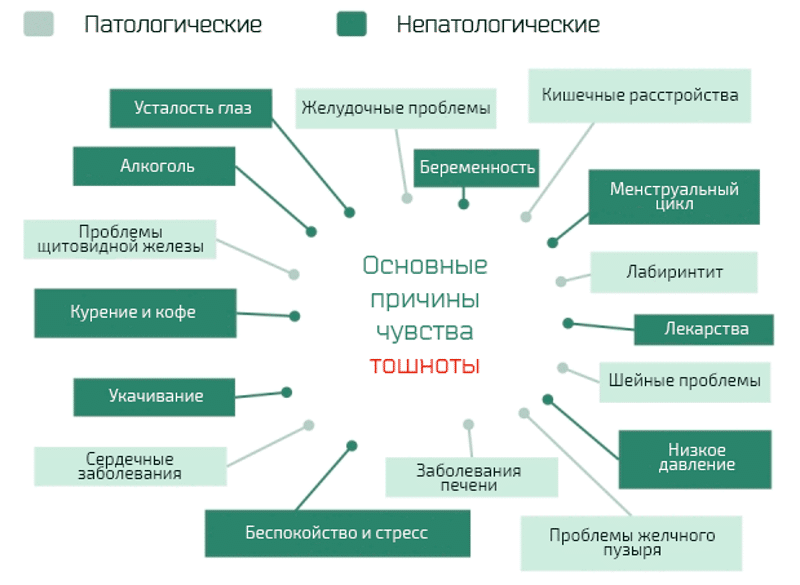 Далее необходимо вызвать врачей, ведь неспециалисту сложно достоверно оценить состояние ребенка.
Далее необходимо вызвать врачей, ведь неспециалисту сложно достоверно оценить состояние ребенка.
Врачи проведут осмотр, окажут первую помощь. Если понадобится, ребенка госпитализируют. До приезда врачей нужно небольшими порциями давать ребёнку воду, даже если он не хочет этого. Ослабить тошноту можно специальными средствами. Для этого подойдут:
1. Церукал. Это средство является очень эффективным. Оно очищает организм, абсорбирует токсины, снижает тошноту и рвотные позывы. Дозировка для взрослых и детей отличается, так что инструкция по применению к препарату Церукал обязательна к ознакомлению.
2. Метоклопрамид. Эти таблетки устраняют рвоту, генезную икоту, атонию и гипотонию желудка и кишечника. Также это средство назначают при проблемах с выводом желчи из организма. Это комплексное лекарство, поэтому можно употреблять его не только при появлении рвотных позывов, но и месячным курсом для общего улучшения состояния кишечника и желудка. Для взрослого человека одна доза составляет 10 мг, ребенку хватит половины. Комплексно применять такие таблетки самостоятельно не рекомендуется. Лучше перед этим пройти консультацию с врачом.
Также это средство назначают при проблемах с выводом желчи из организма. Это комплексное лекарство, поэтому можно употреблять его не только при появлении рвотных позывов, но и месячным курсом для общего улучшения состояния кишечника и желудка. Для взрослого человека одна доза составляет 10 мг, ребенку хватит половины. Комплексно применять такие таблетки самостоятельно не рекомендуется. Лучше перед этим пройти консультацию с врачом.
3. Драмина. Это лекарство очень хорошо борется с тошнотой и головокружением при химическом отравлении. Его часто дают онкобольным после химиотерапии, чтобы справиться с её побочным действием. Можно употреблять только с семи лет, ребенку будет достаточно 10 мг. Препарат нужно запить большим количеством воды для его лучшего усвоения.
4. Зофран. Это вещество блокирует рвотные рецепторы, ускоряя метаболизм. Оно продается в капсулированном виде и вводится в организм в форме инъекций или же в форме сиропа. Детям будет достаточно дозы в 4 мг.
Оно продается в капсулированном виде и вводится в организм в форме инъекций или же в форме сиропа. Детям будет достаточно дозы в 4 мг.
К счастью, причиной тошноты не всегда являются какие-то заболевания. В таком случае справиться с проблемой можно куда проще и без медицинской помощи.
Прочими причинами ощущения тошноты у детей являются:
1. Стрессы. Резкая смена обстановки, давление окружающей среды, внешние факторы, неприятное зрелище может спровоцировать рвотные позывы у ребёнка. Особенно часто это проявляется при смене учебного заведения. Такая тошнота некритична, она проходит сама собой, но крайне неприятна. Нужно помочь ребенку снизить стресс. С этим хорошо справляются ромашковые отвары, мята и мелисса.
Такая тошнота некритична, она проходит сама собой, но крайне неприятна. Нужно помочь ребенку снизить стресс. С этим хорошо справляются ромашковые отвары, мята и мелисса.
2. Повышенная активность. При слишком бурных играх или физическом переутомлении ребенка может начать тошнить. В данном случае тошнота является естественной реакцией организма на обезвоживание. Поможет негазированная минеральная вода. Также стоит ограничить подвижные игры сразу после приема пищи.
3. Тошнота в транспорте. У детей со слабым вестибулярным аппаратом часто наблюдается тошнота в транспорте. Это настоящая проблема для родителей, так как ребенка становится сложно перевозить. При отсутствии таблеток от тошноты можно использовать обычные мятные конфеты. Они помогают снизить рвотные позывы. Если же ребенка часто укачивает, то стоит обратиться к врачу, который назначит таблетки.
4. Утренняя тошнота. Если вы стали замечать, что утром ребенок отказывается от еды, жалуется на головные боли и тошноту, то это может свидетельствовать о повышенном внутричерепном давлении. С такой проблемой стоит обратиться к неврологу.
Помните, что одиночное проявление тошноты чаще всего не несёт никакой угрозы здоровью, а лишь является естественной реакцией на окружающие факторы. Однако, при проявлении дополнительных симптомов стоит немедленно обратиться за врачебной помощью, не занимаясь самолечением.
Информация о болезни Альцгеймера (для больных и их близких)
Многие люди могут хоть раз в жизни встретиться с ситуацией, когда их память и внимание находится не в таком хорошем состоянии, как хотелось бы. Часто такое состояние является проходящим, и обычно сопровождает стресс, беспокойство, депрессию или нарушения сна.
Часто такое состояние является проходящим, и обычно сопровождает стресс, беспокойство, депрессию или нарушения сна.
С возрастом люди все чаще встречаются с проблемами памяти. Это может быть как естественным проявлением старения, так и признаком болезни. В большинстве случаев возрастное изменение не вызывает серьезных проблем в повседневной жизни. Если же постоянное забывание начинает мешать повседневной жизни человека, и он не может справиться с ранее выполненными действиями, это может быть проявлением деменции.
Деменция – это нарастающее ухудшение памяти, умственных способностей и способности справляться с ежедневными делами, которое приводит к такому состоянию, когда человек не может справиться без посторонней помощи.
Существует несколько причин деменции, и чаще всего причиной является болезнь Альцгеймера.
Болезнь Альцгеймера – это хроническое заболевание нервной системы, которое впервые было описано доктором Алоисом Альцгеймером в 1906 году.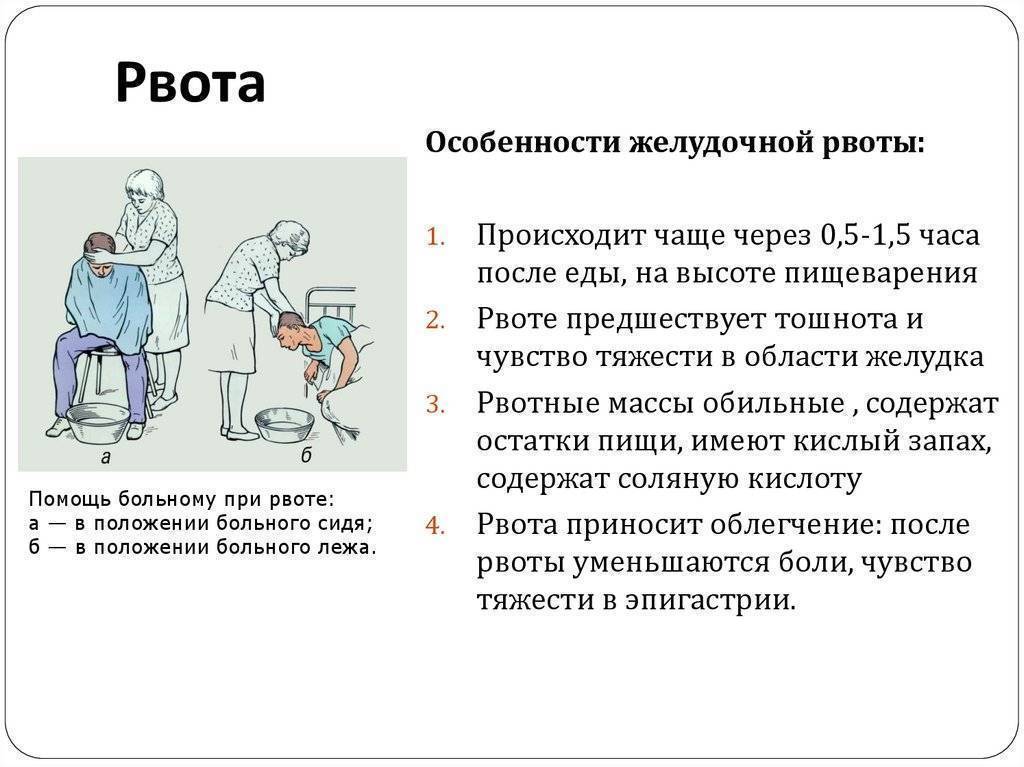 Болезнь получила свое название по его имени. Заболевание вызывает медленное повреждение нейронов и отмирание тканей мозга. Из-за заболевания постепенно ухудшаются память, умственные способности, а также снижается способность справляться с ежедневными делами.
Болезнь получила свое название по его имени. Заболевание вызывает медленное повреждение нейронов и отмирание тканей мозга. Из-за заболевания постепенно ухудшаются память, умственные способности, а также снижается способность справляться с ежедневными делами.
Другими причинами деменции могут быть, например, рецидивирующее цереброваскулярное расстройство (сосудистая деменция), дегенерация лобной и височной доли (фронтотемпоральная деменция) и болезнь Паркинсона, протекающая долгое время.
Иногда к снижению умственных способностей приводит тяжелая почечная или печеночная недостаточность, недостаточность щитовидной железы, опухоли или травмы мозга. Если врач подозревает наличие у человека с нарушениями памяти наличие вышеупомянутых заболеваний, он может провести необходимые тесты и обследования, чтобы исключить эти заболевания.
Диагноз болезни Альцгеймера не может быть подтвержден анализом крови. Снижение объема мозга можно увидеть при обследовании мозга.
В связи с старением популяции увеличивается и частота заболеваемости болезнью Альцгеймера. Поэтому очень важно повысить информированность общества о данной болезни. Лечение болезни Альцгеймера помогает замедлить течение заболевания, поэтому очень важно обратиться к врачу как можно раньше.
Поэтому очень важно повысить информированность общества о данной болезни. Лечение болезни Альцгеймера помогает замедлить течение заболевания, поэтому очень важно обратиться к врачу как можно раньше.
Руководство для пациентов, которое Вы держите в руках, предназначено для пациентов с болезнью Альцгеймера и их близких, а также и для всех других заинтересованных сторон. Целью руководства является помощь людям с болезнью Альцгеймера и их близким в понимании характера заболевания, ее диагностики и поиске подходящих решения в случае возникновения проблем. Целостные знания о болезни помогают распознать болезнь как можно раньше, и благодаря этому мы сможем лучше понимать проблемы пациента и оказывать ему эффективную помощь.
Ацетилхолин – транспортное вещество, при помощи которого происходит связь между клетками мозга. Болезнь Альцгейемера вызывает нехватку ацетилхолина в мозгу.
Деменция – это усугубляющееся ухудшение памяти, умственных способностей и способности справляться с ежедневными делами, которое приводит к такому состоянию, что человек нуждается в посторонней помощи.
Попечительство – правовые отношения, в которых суд назначает попечителя человеку с ограниченной дееспособностью (подопечному) для защиты его личных и имущественных прав лица и для осуществления конкретных действий, предусмотренных законом и предусмотренных судом для защиты и благополучия лиц.
Глутамат – транспортное вещество, при помощи которого происходит связь между клетками мозга. Причиной болезни Альцгейемера является излишнее освобождение глутамата в мозгу.
Первичный опекун (англ. primary caregiver) – человек, близкий к пациенту или какое-либо другое лицо, ответственное за благополучие пациента.
Дееспособность – способность человека самостоятельно совершать действующие сделки. Наличие дееспособности подразумевает, что человек может адекватно понимать смысл своих действий.
Краткое обследование психического статуса – это скринингтест, используемый для диагностики деменции и оценки тяжести заболевания.
|
Запускающие механизмы для болезни Альцгеймера еще не выяснены до конца. Болезнь Альцгеймера с ранним началом может впервые проявиться ранее 65 лет и может быть связана с наследственностью. Если у вас есть родственники с болезнью Альцгеймера и у вас есть вопросы о наследственности заболевания, рекомендуется проконсультироваться с генетиком.
Болезнь Альцгеймера с ранним началом может впервые проявиться ранее 65 лет и может быть связана с наследственностью. Если у вас есть родственники с болезнью Альцгеймера и у вас есть вопросы о наследственности заболевания, рекомендуется проконсультироваться с генетиком.
Болезнь Альцгеймера с поздним началом встречается гораздо чаще, чем болезнь Альцгеймера с ранним началом. Неизвестно, почему у некоторых людей развивается болезнь Альцгеймера, а у других мышление остается ясным до конца жизни. Свою роль, вероятно, играют и факторы наследственности и окружающей среды, а также образ жизни. Самым точно определенным фактором риска является возраст. В качестве способствующих факторов риска еще приводят курение и депрессию, возникшую в среднем возрасте. Известно, что умеренная физическая активность, здоровое питание и общение имеют хороший эффект как на психическое, так и на физическое здоровье, но они не защищают от развития болезни Альцгеймера.
Характерные для болезни Альцгеймера изменения возникают в ткани мозга уже за десятки лет до проявления симптомов болезни. Откладывающиеся в ткани мозга патологические белки (амилоидные и тау-белки) нарушают работу нервных клеток, что приводит в конце концов к отмиранию нервной ткани (атрофии).
Откладывающиеся в ткани мозга патологические белки (амилоидные и тау-белки) нарушают работу нервных клеток, что приводит в конце концов к отмиранию нервной ткани (атрофии).
Ухудшение памяти является наиболее распространенным симптомом болезни Альцгеймера. Сначала его бывает трудно отличить от нормального, связанного с возрастом (например, трудности с вспоминанием имен и лиц). При заболевании начинают забывать мелкие детали: теряются ключи и документы, при выходе из дома забывают его закрывать, при приготовлении пищи посуда с едой забывается на плите или газовый кран остается открытым, уже много времени используемые рецепты блюд начинают путаться при приготовлении и вкус еды становится уже не такой как прежде, действия, связанные с приведением дома в порядок, больше не удаются и т.д. (см. Рисунок 1).
У людей с высоким уровнем образования и занимающихся умственным трудом первыми признаками заболевания могут проявиться позже, поскольку их мозг лучше справляется с изменениями в нем. Проявление болезни индивидуально у каждого человека. Некоторым людям на ранней стадии может быть трудно найти слова, распознать лица и предметы, найти правильный путь в знакомом месте, понять и принять решения, а расстройство памяти может произойти позже.
Проявление болезни индивидуально у каждого человека. Некоторым людям на ранней стадии может быть трудно найти слова, распознать лица и предметы, найти правильный путь в знакомом месте, понять и принять решения, а расстройство памяти может произойти позже.
Рисунок 1. Изменения, связанные с болезнью Альцгеймера
В зависимости от тяжести заболевания его течение можно разделить на периоды: в начале заболевания развивается легкая деменция, дальше развивается умеренное нарушение памяти, а в поздний период заболевания это уже тяжелая деменция (см. Приложение 1).
В начале заболевания человек часто сам замечает свои проблемы. В течение этого периода человек может понять свое состояние, он может самостоятельно искать помощь и справляться с большей частью своей повседневной деятельности. Этот период должен быть лучшим временем для диагностики болезни.
- Когда расстройство памяти и забывчивость усугубляются, человек может повторять одну и ту же историю, задавать одни и те же вопросы, забывать ответы на них, забывать даты, свои обещания и обязательства (например, оплату счетов).
 При походе в магазин забывается покупка необходимых вещей.
При походе в магазин забывается покупка необходимых вещей. - Может случиться так, что человек начинает небрежно обращаться с деньгами и покупает ненужные вещи вместо необходимых.
- Навыки ведения домашнего хозяйства забываются и их на выполнение требуется больше времени (например, все труднее справиться с готовкой, уборкой, ремонтом и строительством, стиркой белья, качество проведенных действий ухудшается и результат становится с каждым разом все более упрощенным).
- Больной больше не может обучаться новым видам деятельности (например, использование нового телефона, открытие нового дверного замка и т. д.).
- Часто возникает равнодушие и потеря интересов, теряется желание убираться дома и посещать друзей.
- Ухудшается уход за собой – ранее всегда ухоженная прическа и со вкусом выбранная одежда становятся все более небрежными.
Может случиться так, что человек изначально будет пытаться скрыть свои проблемы от других.
По мере прогрессирования болезни способность к критической оценке и внимание еще более снижаются, а ухудшение памяти на- чинает выражаться все более сильнее. Люди с болезнью Альцгеймера забывает дату, день недели и года, забывает свой адрес и место, где они находятся в настоящее время. В большинстве случаев пациенты не замечают изменения вокруг и в себе, хотя иногда могут быть моменты прояснения, когда понимание более ясное.
- Появляются трудности в распознавании знакомых, предметов и мест. Часто путаются в знакомых местах.
- Действовать в новых ситуациях становится все труднее, возникает тревожность.
- Оценка времени может уменьшаться/исчезать.
- Больному становится все труднее справляться с повседневными делами, это требует все больше времени (например, оплата счетов и операции с деньгами, приготовление еды, одевание, прием пищи, посещение туалета).
- Могут возникнуть и расстройства психики и поведения (подозрения, припрятывание вещей, агрессия, вскрикивания).

- Постепенно уменьшается способность узнавать своих близких. Суточный ритм нарушается, формируются расстройства сна. Часто человек более активен по вечерам и ночью, когда он кличет и блуждает.
На поздних стадиях болезни способность людей говорить и понимать речь настолько нарушена, что они не могут выразить себя или понять смысл других. Тем важнее становится невербальное общение с близкими – тон голоса, выражение лица, жесты. Все прежние навыки человека исчезают, и он больше не может встать с постели, одеваться, ходить, посещать туалет или принимать пищу.
При нарушении памяти и умственных способностей, а также ухудшении обычно хорошо выполняемых навыков рекомендуется прежде всего обратиться к семейному врачу (см. рисунок 2). При возможности больному нужно прийти к врачу вместе с близким человеком, который поможет описать изменения в качестве стороннего наблюдателя, это поможет подтверждению диагноза. Больной сам может недооценивать некоторые проблемы или забыть поделиться ими с врачом. Врач может попросить близкого человека заполнить вопросник о поведении пациента и его ежедневной активности в течении последних шести месяцев.
Врач может попросить близкого человека заполнить вопросник о поведении пациента и его ежедневной активности в течении последних шести месяцев.
Расскажите семейному врачу:
- в чем основная проблема, из-за которой Вы обращаетесь к врачу?
- как долго проявляются данные проблемы?
- что было первым признаком того, что что-то не так?
- как изменилось поведение человека?
- насколько он нуждается в посторонней помощи в повседневной жизни?
- присутствуют ли у него перепады настроения, мысли о самоубийстве, радостях, агрессивном поведении?
- есть ли сопутствующие заболевания и какие лекарства, включая пищевые добавки, он потребляет?
- как и в каком возрасте проявлялась деменция среди членов семьи?
Семейный врач оценивает расстройство памяти с помощью теста (например, используя краткое обследование психического состояния – на англ. Mini Mental State Examination, MMSE). При помощи теста оценивается способность ориентироваться в пространстве и времени, также оцениваются внимание и память, а также способность спланировать деятельность, необходимую для задания. Максимальное количество баллов в тесте – 30, на деменцию будет указывать результат 24 и менее. Для анализа результатов врач учитывает уровень образования пациента, знания языков и другие возможные факторы, влияющие на уровень выполнения заданий (например, расстройства слуха и зрения). При помощи теста можно определить степень тяжести деменции (легкая, умеренная, тя- желая) (см. Приложение 1).
Максимальное количество баллов в тесте – 30, на деменцию будет указывать результат 24 и менее. Для анализа результатов врач учитывает уровень образования пациента, знания языков и другие возможные факторы, влияющие на уровень выполнения заданий (например, расстройства слуха и зрения). При помощи теста можно определить степень тяжести деменции (легкая, умеренная, тя- желая) (см. Приложение 1).
Для диагностики болезни Альцгеймера недостаточно только проведения теста. Тест также не дает информацию о причинах нарушения памяти. Для этого будет необходимо проведение дополнительных обследований.
При помощи анализа крови можно исследовать, являются ли причиной проблемы с памятью какие-либо другие заболевания – такие, например, как пониженная функция щитовидной железы, малокровие (анемия), недостаток витаминов, инфекционные заболевания (например, боррелиоз, сифилис, СПИД) и др. При правильном лечении приведенных выше заболеваний нарушения памяти могут в той или иной степени отступить.
При необходимости семейный врач направляет пациента на прием к специалисту, занимающимся нарушениями памяти (невролог, психиатр, гериатр).
Больному с подозрением на болезнь Альцгеймера проводится обзорное обследование головы (компьютерная томография или магнитно-резонансная томография), чтобы исключить другие болезни мозга (например опухоль мозга, хроническое кровоизлияние, гидроцефалия).
Если диагноз остается невыясненным, врач может направить пациента на нейропсихологическое обследование, которое проводит клинический психолог. Тесты, проведенные в ходе обследования, помогут определить точно, какой из видов нарушений памяти присутствуют у больного. Нейропсихологическое обследование дает хорошие результаты только в случае пациентов с легким деменционным синдромом и пациентов с ранним началом заболевания. Для пациентов, находящихся в поздней стадии заболевания тесты могут оказаться слишком тяжелыми и утомительными.
Рисунок 2. Сотрудничество пациента со специалистами из разных областей
Лечение болезни Альцгеймера замедляет ее развитие. Чем раньше обнаруживают заболевание и начинают лечение, тем дольше сохраняется способность пациента справляться с повседневной деятельностью. Так у близких и ухаживающих лиц остается больше времени, чтобы приспособится к изменяющемуся образу жизни и продумать самые важные вопросы, неизбежно возникающие в конце жизни.
Так у близких и ухаживающих лиц остается больше времени, чтобы приспособится к изменяющемуся образу жизни и продумать самые важные вопросы, неизбежно возникающие в конце жизни.
Болезнь Альцгеймера прогрессирует медленно. Поздняя стадия заболевания формируется в течение в среднем от пяти до десяти лет. Такое состояние считается стадией конца жизни, которую невозможно излечить и продлевание жизни различными медицинскими процедурами не считается этически приемлемым.
Поскольку причина заболевания неясна, предотвратить его невозможно. Полноценное разнообразное питание, умеренная физическая активность, социальная активность, умственная работа и хобби (например, театр, решение кроссвордов, танцы, рыбалка, походы, путешествия, походы за грибами и др.) хорошо влияют на душевное и физическое состояние и помогают уменьшить риск возникновения болезни Альцгеймера. Исследованиями не было доказано, что употребление витаминов и пищевых добавок помогает предотвратить возникновение заболевания.
Больным рекомендуется есть разнообразную полноценную пищу (см. Рисунок 3). Они не должны придерживаться какой-либо специальной диеты. В пирамиде питания можно посмотреть, какие продукты и в каком количестве рекомендуется употреблять в пищу.
Рисунок 3. Пирамида питания (подробнее на сайте http://toitumine.ee/ru/kak-pravilno-pitatsya/rekomendatsii-v-oblasti-pitaniya-i-piramida-%20pitaniya)
У пациентов с болезнью Альцгеймера часто возникает риск снижения веса. Они могут забывать о приеме пищи и не замечать чувство голода. Снижению аппетита могут способствовать снижение физической активности, некоторые лекарства, снижение обоняния и вкуса. Причиной этого может быть плохо установленные протезы, а также то, что больные не узнают еду и др. Таким образом больные могут слишком сильно похудеть и потерять мышечную массу, что, в свою очередь, увеличивает риск падения и возникновения других заболеваний. Поэтому рекомендуется прием богатой белком пищи и предотвращение снижения веса. При уменьшении аппетита могут помочь белковые пищевые добавки (белковые порошки или напитки), продаваемые в аптеках, а также более частый прием пищи в виде небольших порций. Важную роль играет и достаточное потребление жидкости.
При уменьшении аппетита могут помочь белковые пищевые добавки (белковые порошки или напитки), продаваемые в аптеках, а также более частый прием пищи в виде небольших порций. Важную роль играет и достаточное потребление жидкости.
С другой стороны, есть случаи, когда проявлялся чрезмерный аппетит из-за потери/уменьшения чувства сытости. Некоторые люди с болезнью Альцгеймера едят слишком много сладкого. Больные должны стараться питаться полноценно и разнообразно, и совершать небольшие перекусы между основными приемами пищи. В то же время чрезмерное ограничение пищи может вызвать у больного беспокойство и раздражение.
Во время прогрессирования болезни Альцгеймера больные не могут больше самостоятельно использовать кухонные принадлежности и готовить пищу из-за постепенного угасания навыков. Здесь могут помочь заранее приготовленная еда, напоминание о приеме пищи. Лучше всего проводить совместные трапезы. В случае расстройств глотания пищу можно заранее измельчить или разделить на небольшие кусочки, напитки лучше загустить.
Существует два типа возможностей лечения для больных с нарушениями памяти: поддерживающие методы лечения и лечение лекарствами (см. Рисунок 4). В обоих случаях целью является улучшение качества жизни больного и его близких, удержание имеющегося уровня навыков и как можно более долгое сохранение на одном уровне способности справляться с повседневными делами.
Рисунок 4. Лечение болезни Альцгеймера
Поддерживающие методы лечения
Среди возможных видов лечения болезни Альцгеймера особенно отмечают важность разных видов творческой деятельности. Постоянное общение и деятельность замедляют усугубление расстройств речи, внимания и поведения. Человек с болезнью Альцгеймера думает медленнее и может не понимать более сложную речь. Во время беседы нужно запастись терпением, на раздражаться из-за повторяющихся вопросов больного, или его неуместных или «детских» заявлений. Желательно говорить медленно и простыми фразами, избегать командного, повышенного или раз- драженного тона речи.
Больным со средним и умеренным расстройством памяти рекомендуются разные игры, уход за садом или домашними животными, музыкальная, художественная или ароматическая терапия, приготовление еды и другие активизирующие виды деятельности. Разносторонняя физическая активность улучшает скорость походки, крепости организма, силу мышц, равновесие, душевное состояние и благоприятствует лучшей способности справляться с повседневной деятельностью.
Прослушивание любимой знакомой музыки может вызвать поло- жительные эмоции и воспоминания и таким образом хорошо влиять на настроение и качество жизни. Не имеет значения, какую музыку слушать – самое главное, что она нравилась человеку!
Важно продолжать заниматься уже имеющимися увлечениями. Если человек раньше играл на каком-либо музыкальном инструменте, нужно продолжать игру на нем. Это хороший способ стимулировать работу мозга и поддерживать хорошее настроение. Вышеописанные виды деятельности просты и подходят как больным так и их близким.
Лекарства
Лекарства могут помочь сохранить память и притормозить исчезновение имеющихся навыков. На происходящий вследствие болезни процесс отмирания нервных клеток невозможно повлиять лекарствами.
В процессе работы памяти важную роль играет ацетилхолин, который отвечает за связь между нервными клетками. Причиной болезни Альцгейемера является недостаток ацетилхолина в мозгу. В начальной стадии болезни обычно лечение начинают с донепезила, который приостанавливает распад ацетилхолина. В начале лечения иногда могут проявиться побочные действия – чувство тошноты, рвота, понос, головокружение, снижение веса, замедление ритма сердца и кратковременная потеря сознания. Для уменьшения побочных действий лечение начинают с небольших доз и обычно в течение первого месяца побочные действия проходят. После этого дозу лекарства можно увеличить.
Для больных с болезнью Альцгеймера с высокой степенью тяжести в качестве препарата первого выбора используется мемантин, который можно комбинировать с донепезилом. Точно не известно, как именно мемантин помогает сохранить приобретенные навыки. Однако было обнаружено, что в случае болезни Альцгеймера у больных в мозгу возникает излишнее освобождение транспортного вещества глутамата, которое разрушает нервные клетки. Мемантин уравновешивает действие глутамата и возможно, таким образом он замедляет разрушение нервных клеток. Самым частым побочным действием мемантина является сонное, заторможенное состояние. Реже могут проявиться иллюзии или агрессивное поведение. Обо всех побочных явлениях нужно обязательно сообщить врачу и затем решить вопрос о дальнейшем использовании лекарства.
Точно не известно, как именно мемантин помогает сохранить приобретенные навыки. Однако было обнаружено, что в случае болезни Альцгеймера у больных в мозгу возникает излишнее освобождение транспортного вещества глутамата, которое разрушает нервные клетки. Мемантин уравновешивает действие глутамата и возможно, таким образом он замедляет разрушение нервных клеток. Самым частым побочным действием мемантина является сонное, заторможенное состояние. Реже могут проявиться иллюзии или агрессивное поведение. Обо всех побочных явлениях нужно обязательно сообщить врачу и затем решить вопрос о дальнейшем использовании лекарства.
Донепезил и/или мемантин эффективны не во всех случаях. При прогрессировании болезни эффективность лекарств уменьшается. Поэтому врач должен регулярно оценивать течение болезни, эффект от лекарств и их побочные действия.
Донепезил и мемантин – это названия действующих веществ препаратов. Лекарственные препараты, содержащие данные действующие вещества, продаются под разными брендовыми названиями, однако их эффективность одинакова.
У пациентов с болезнью Альцгеймера часто встречаются расстройства психики и поведения. Они могут быть следующими:
- раздражительность
- агрессивность
- перепады настроения
- апатия
- необоснованное, чрезмерное чувство страха
- тревожность
- подозрительность (подозрение, что кто-то желает пациенту зла, и намеренно вредит каким-либо образом)
- нарушения сна (затруднения с засыпанием, нарушение суточного режима, ночные блуждания)
Вышеперечисленные проблемы могут указывать на некоторые другие заболевания или на то, что пациент чувствует себя в некоторых обстоятельствах неуверенно. Нарушения психики и поведения могут быть частью болезни Альцгеймера и частота их встречаемости может повышаться при прогрессировании заболевания.
Важно понять, что человек с болезнью Альцгеймера не ведет себя так преднамеренно, а это вызвано его заболеванием!
Человек с болезнью Альцгеймера не всегда умеет говорить о своих проблемах, поэтому важно понять, что именно ему мешает или раздражает его. Иногда это может быть повышенная температура или чувство боли. В другой раз забывается путь в туалет или теряется навык есть бутерброд или использовать вилку. Сбой может вызвать слишком большое количество людей вокруг или ожидания других людей от больного. При прогрессировании заболевания все труднее разъяснить свои желания и чувства другим людям, не находятся правильные слова, и больной не может найти решения своих проблем. Все это может выступать в качестве раздражающих и депрессивных факторов.
Иногда это может быть повышенная температура или чувство боли. В другой раз забывается путь в туалет или теряется навык есть бутерброд или использовать вилку. Сбой может вызвать слишком большое количество людей вокруг или ожидания других людей от больного. При прогрессировании заболевания все труднее разъяснить свои желания и чувства другим людям, не находятся правильные слова, и больной не может найти решения своих проблем. Все это может выступать в качестве раздражающих и депрессивных факторов.
Успокойте больного и говорите с ним дружественным тоном, достаточно медленно и короткими фразами. Дайте ему время для ответа, поскольку болезнь обычно замедляет процесс мышления. Раздражительность по отношению к больному может вывести его из себя, а повторное восстановление доверительных отношений может занять некоторое время.
При возникновении нарушений психики и поведения обратитесь к семейному врачу, чтобы постараться выяснить причины возникновения проблем. Не все расстройства требуют использования лекарств, иногда достаточно изменения поведения близких или ухаживающего человека (можно успокоить пациента, увести мысли в другую область, вовлечь в посильный вид деятельности и др.)
Не все расстройства требуют использования лекарств, иногда достаточно изменения поведения близких или ухаживающего человека (можно успокоить пациента, увести мысли в другую область, вовлечь в посильный вид деятельности и др.)
Иногда причиной изменения поведения может быть неудовлетворенные основные потребности – недостаточное питание и потребление воды: слишком мало или слишком много общения с близкими, усталость и/или нарушения сна, шум и другие факторы окружающей среды, боль или другое чувство неудобства в теле.
Иногда больной может быть агрессивным, представлять опасность себе и окружающим. В некоторых случаях может возникнуть депрессия, из-за которой повседневные дела могут оставаться невыполненными, человек становится апатичным, говорит о бессмысленно- сти жизни, теряет надежду. В таких случаях обязательно обратитесь к психиатру. Совместное проживание с людьми, страдающими от болезни Альцгеймера может быть утомительным и обременительным. Некоторые дни могут быть тяжелее других. Забота о больном не должна ложиться на плечи только одного члена семьи.
Забота о больном не должна ложиться на плечи только одного члена семьи.
Для поддержки человека, который заботится о больном:
- Будьте в контакте с ним, спросите его, как он справляется с уходом и как ему помочь. Например, если Вы планируете пойти в торговый центр, спросите, нужно ли что-то купить для него. Спросите, можете ли Вы помочь ему по уходу за домом (приготовление еды, уход за садом).
- Дайте ему возможность продолжать занятия своими хобби и интересами. Иногда достаточно нескольких часов, чтобы он смог заняться личными делами или просто расслабиться.
- Будьте благожелательным и сочувствующим слушателем. Вы не всегда должны давать советы, но дать людям возможность поговорить об их проблемах или будничной работе.
- Читайте как можно больше о болезни Альцгеймера. Таким образом Вы сможете лучше помочь и поддержать как самого больного, так и членов его семьи.
Болезнь Альцгеймера ухудшает лечение сопутствующих хронических заболеваний и наоборот. В начале заболевания больному показаны лечебные процедуры, улучшающие качество жизни, например, операция по удалению катаракты, хирургическое лечение перелома ребер, лечение зубов, уход за ротовой полостью, приобретение слухового аппарата или очков.
В начале заболевания больному показаны лечебные процедуры, улучшающие качество жизни, например, операция по удалению катаракты, хирургическое лечение перелома ребер, лечение зубов, уход за ротовой полостью, приобретение слухового аппарата или очков.
Важен регулярный контроль за другими хроническими заболеваниями и их лечение, так как сердечно-сосудистая недостаточность или перепады уровня сахара в крови ухудшают нормальное питание нервных клеток. При лечении хронических заболеваний необходимо контролировать безопасный прием лекарств для предотвращения передозировки и снижения дозировки лекарств из-за нарушения памяти.
Вопрос о прекращении лечения таблетками для сохранения имеющихся навыков и качества жизни решается индивидуально, учитывая пожелания пациента. Если пациент сам не может больше решать, то учитывают пожелания его близких, при этом нужно учитывать благополучие пациента. Например, если пациент отказывается от лекарств или невозможно гарантировать их безопасное применение, то разумным решением будет прекращение такого лечения. Если у больного кроме болезни Альцгеймера есть и другое тяжелое заболевание, то прием лекарств может быть причиной дополнительных неудобств, поскольку он не улучшает качество жизни и не продлевает жизнь.
Если у больного кроме болезни Альцгеймера есть и другое тяжелое заболевание, то прием лекарств может быть причиной дополнительных неудобств, поскольку он не улучшает качество жизни и не продлевает жизнь.
Также лечение заканчивают, если заболевание прогрессирует до такого уровня, когда больному требуется во всех действиях посторонняя помощь, он сам не может встать с кровати, не может ходить и отказывается от еды и питья.
По мере прогрессирования болезни все более важным становится лечение, которое смягчает страдания (паллиативное лечение). Его цель – сделать самочувствие пациента максимально комфортным и освободить его от мучений. Целью ухода за пациентом является ее благополучие. Благополучие обеспечивается в том числе и заботой о гигиене. Если человек постоянно находится в постели и не может самостоятельно поменять свою позу, нужно помочь ему делать это каждые три часа – таким образом можно предотвратить появление пролежней. Убедитесь, что ни одна из частей тела не прижата к жесткой поверхности – это вызывает нарушение кровоснабжения и способствует образованию пролежней.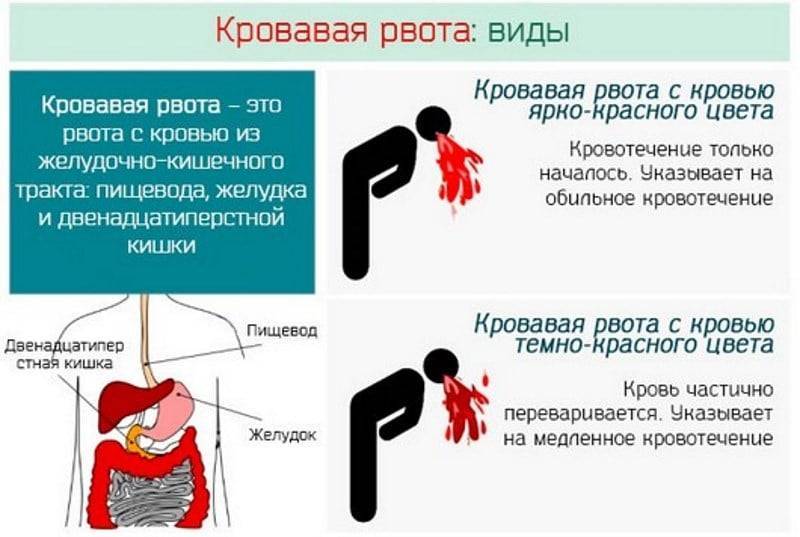 Для сухой кожи требуются кремы, при сухости во рту – увлажнение. Могут понадобиться и болеутоляющие средства. Если человек больше не может глотать самостоятельно, то не нужно продлевать его страдания и перейти на питание через вену или зонд. Организм на этом этапе угасает и больше не усваивает питательные вещества и не производит энергию.
Для сухой кожи требуются кремы, при сухости во рту – увлажнение. Могут понадобиться и болеутоляющие средства. Если человек больше не может глотать самостоятельно, то не нужно продлевать его страдания и перейти на питание через вену или зонд. Организм на этом этапе угасает и больше не усваивает питательные вещества и не производит энергию.
Ухудшение памяти и умственной деятельности, а также проблемы с общением являются причиной проблем, связанных с повседневными делами. Со временем проблемы усугубляются, у разных пациентов этот процесс происходит по-разному. На него влияет вид деятельности, которой пациент занимался раньше, уровень его образования, личностные особенности, предыдущий образ жизни и течение болезни.
Близким или опекунам важно по возможности рано ввести себя в курс с необходимыми деловыми вопросами, его юридическими и денежными обязательствами. Если больной все еще самостоятелен, то можно следить за тем, правильно он оплачивает счета или помогать ему с походом в магазин. Важно сохранить дружественные и доверительные отношения.
Важно сохранить дружественные и доверительные отношения.
Для людей с нарушением памяти постепенно угасает внимание и способность критически оценивать свою деятельность. В какой-то момент он не может больше правильно оценивать риски, поэтому важные дела остаются невыполненными (неоплаченные счета, неубранный дом) или возникают опасные ситуации (газовый кран забывается в открытом состоянии, неаккуратно используются рабочие инструменты, невнимательность при переходе улицы).
Прогрессирующие расстройства памяти и поведения пациента могут вызвать у обслуживающих лиц и членов семьи сильный стресс, особенно в состоянии, когда пациент сам уже не способен понять наличие проблемы. Учитывая это, близким нужно организовать помощь и уход за пациентом. Если члены семьи самостоятельно не могут ухаживать за больным, то нужно искать помощь в имеющихся социальных службах: домашний уход, центры дневного ухода, дома престарелых или использовать другие системы поддержки. Дополнительную информацию можно получить у социального работника из местного органа самоуправления.
Если члены семьи ухаживают за больным на дому, то для упрощения повседневных процедур можно воспользоваться вспомогательными средствами (например подгузниками, функциональной кроватью, инвалидной коляской или рамой для хождения). Вспомогательные средства можно купить или взять в прокат в магазинах, торгующими товарами для инвалидов. Для проката или покупки со льготой лечащий врач или семейный врач должны выдать свидетельство для получения личной карты вспомогательных средств и уведомление о необходимости в конкретном вспомогательном средстве. Больше информации можно получить у семейных врачей, социальных работников и фирм, торгующих вспомогательными средствами.
Если человек с болезнью Альцгеймера больше не может справляться самостоятельно, а родственники не могут ухаживать за ним, тогда можно найти безопасное место проживания для человека в учреждении по уходу. Информацию об учреждениях по уходу Вы можете запросить у социального работника. Если больной находится вне своего дома, то можно постараться сделать окружающее пространство схожим с домашним, чтобы он узнавал знакомые предметы, например, для этого подходят его фотографии времен юности и др. Адаптированная окружающая среда может уменьшить беспокойство пациентов с деменцией и улучшить их поведение.
Если больной находится вне своего дома, то можно постараться сделать окружающее пространство схожим с домашним, чтобы он узнавал знакомые предметы, например, для этого подходят его фотографии времен юности и др. Адаптированная окружающая среда может уменьшить беспокойство пациентов с деменцией и улучшить их поведение.
Ограничение дееспособности
Идеальным вариантом является такая ситуация, когда человек с болезнью Альцгеймера еще до заболевания или в его начальной стадии принимает необходимые меры и подписывает доверенности для управления своими заключенными договорами, финансами и имуществом. По мере прогрессирования болезни он больше не может принимать четкие решения и выполнять свои обязательства. Таким образом может произойти и злоупотребление финансовыми средствами больного – например, когда соседи, родственники или незнакомцы, по отношению к которым больной вдруг становится очень доверчивым, выманивают у больного деньги, жилье или другое имущество. Иногда у больного могут быть договоры, которые необходимо отслеживать и выполнять. У близких есть возможность через суд ограничить дееспособность человека, страдающего болезнью Альцгеймера, и/или назначить определенного попечителя для совершения юридических операций, а также для защиты своих интересов, прав и собственности. Вы можете запросить информацию у социального работника из органов местного самоуправления или судебных секретарей. Вопросами попечительства людей, у которых нет родственников, занимаются органы местного самоуправления.
Иногда у больного могут быть договоры, которые необходимо отслеживать и выполнять. У близких есть возможность через суд ограничить дееспособность человека, страдающего болезнью Альцгеймера, и/или назначить определенного попечителя для совершения юридических операций, а также для защиты своих интересов, прав и собственности. Вы можете запросить информацию у социального работника из органов местного самоуправления или судебных секретарей. Вопросами попечительства людей, у которых нет родственников, занимаются органы местного самоуправления.
Вождение моторного транспортного средства
Синдром деменции, присутствующий у больных болезнью Альцгеймера – это тяжелое психическое расстройство, которое ограничивает право на управление автомобилем.
Люди с расстройством памяти не верят и часто не замечают, что их способности управлять автомобилем и другие приобретенные навыки начинают снижаться. Люди с легким нарушением памяти обычно справляются с ездой на знакомой территории, но их близкие должны регулярно оценивать ситуацию и при необходимости ограничивать доступ к автомобилю. Справку о состоянии здоровья для получения прав вождения для человека с расстройствами памяти семейный врач должен выписывать на меньший, чем обычно период времени (например, на 3-6 месяцев или на год). Каждый раз, когда справку нужно продлить, состояние ходатайствующего лица оценивается снова и, при необходимости, его направляют на нейропсихологическое обследование. Иногда могут проводиться пробные выезды для оценки навыков вождения и способности к езде на автомобиле.
Справку о состоянии здоровья для получения прав вождения для человека с расстройствами памяти семейный врач должен выписывать на меньший, чем обычно период времени (например, на 3-6 месяцев или на год). Каждый раз, когда справку нужно продлить, состояние ходатайствующего лица оценивается снова и, при необходимости, его направляют на нейропсихологическое обследование. Иногда могут проводиться пробные выезды для оценки навыков вождения и способности к езде на автомобиле.
Право на вождение автомобиля людей с болезнью Альцгеймера ограничивается законом о дорожном движении.
Владение оружием
Для владения оружием требуется разрешение на оружие, которое регулируется в Эстонии Законом об оружии. Для выдачи разрешения на оружие требуется медицинская справка. Синдром деменции, присутствующий у больных болезнью Альцгеймера – это тяжелое психическое расстройство, которое является противо- показанием для получения и продления разрешения на владение оружием. Близкие должны ограничить доступ к оружию для людей с болезнью Альцгеймера, поскольку они могут быть опасны для самих себя и для других.
- Договоритесь с членами семьи о том, кто будет главным ответственным за уход за больным и как будет распределяться нагрузка по уходу.
- С больным нужно стараться удерживать доверительные отношения и регулярно отслеживать его состояние и поведение.
- Ходите вместе с больным к врачу, при необходимости и в других местах.
- Обращайте внимание на изменения в состоянии больного, регулярно удаляйте из его окружения предметы, ставшие для него опасными, и создайте вокруг подопечного благоприятную для него среду.
- Отслеживайте прием лекарств. Хорошим подспорьем могут стать коробочки для лекарств, в которые можно будет положить таблетки согласно порядку приема для каждого дня. Некоторые аптеки предлагают возможность переупаковки лекарств. Так у больного и у ухаживающего персонала будет более четкая картина о приеме лекарств. Иногда может помочь пересчет имеющихся в упаковке лекарства таблеток.
- Напоминайте больному о том, что ему пора есть.
 Часто больные забывают самостоятельно находить и брать еду из холодильника. При возможности ешьте вместе и следите, чтобы подопечный мог справиться с согреванием еды или с применением кухонной техники. Для обеспечения безопасности проконтролируйте, выключены ли бытовые приборы после их использования.
Часто больные забывают самостоятельно находить и брать еду из холодильника. При возможности ешьте вместе и следите, чтобы подопечный мог справиться с согреванием еды или с применением кухонной техники. Для обеспечения безопасности проконтролируйте, выключены ли бытовые приборы после их использования. - Старайтесь создать больному четкий план дня и помогите ему сформировать из него соблюдаемый режим, рутину. Поместите план дня на видное место в доме, например, на дверь холодильника. При обеспечении необходимой физической, психической и социальной активности, режима питания, ухода за собой и коллективной деятельности (это может быть совместный просмотр фотографий и припоминание запечатленных на них событий, совместные трапезы, чтение книг и др.) всегда учитывайте реальные возможности больного и его пожелания.
- Отслеживайте, с кем общается человек с болезнью Альцгеймера. Человек с болезнью Альцгеймера может быть легко внушаемым и доверчивым по отношению к чужим людям, поэтому его можно легко использовать.
 Его доверием могут злоупотреблять и знакомые.
Его доверием могут злоупотреблять и знакомые. - Старайтесь избегать конфликтов. Больной может и сам своим поведением использовать в своих целях родных, плохо обращаться с ними, манипулировать. В случае проблем проконсультируйтесь с социальным работником.
- Не приносите алкоголь в свой дом или не принимайте его вместе с больным. Прием алкоголя вызывает конфликты и поведенческие расстройства, а также недоразумения с близкими и знакомыми.
- Если близкий больному человек чувствует, что ему требуется профессиональная помощь в вопросах психического здоровья, то лучше найти возможность проконсультироваться на данную тему. Подробную информацию можно получить у своего врача или зайти на тематические сайты в интернете.
- Людям с болезнью Альцгеймера лучше звонить почаще, напоминать им о делах из плана дня и проверять, совершил ли он их. Ежедневная деятельность может быть облегчена путем размещения этикеток на дверях. Подчеркните необходимость ухода за собой, важность общения с друзьями и семьей и, при необходимости, о возможностях получения помощи.

Дополнительная информация в интернете на эстонском языке:
Другие материалы и издания:
- „Käsiraamat dementsete haigete hooldajale“, Ülla Linnamägi, Mark Braschinsky, Kai Saks, Eve Võrk, Terje Lääts. Iloprint, 2008.
- Eesti toitumis- ja liikumissoovitused, 2015, kättesaadav: www.tai.ee.
- Juhtimisõiguse ja relvalubade alane seadusandlus, kättesaadav: www.riigiteataja.ee.
- „Elu dementsusega“, Angela Caughey. Petrone Print, 2017.
- „Siiski veel Alice“, Lisa Genova. Kunst, 2016
- „Loomulik vananemine ja dementsus“, Anna Follestad. TEA Kirjastus, 2016
- „Mul on Alzheimer. Minu isa lugu“, Stella Braam. Tammerraamat, 2008.
Дополнительная информация в интернете на английском языке:
- Aссоциация болезни Альцгеймера, интернет-сайт: www.alz.org.
- Ассоциация болезни Альцгеймера Великобритании, интернет-сайт: www.
 alzheimers.org.uk.
alzheimers.org.uk.
Дополнительная информация в интернете на русском языке:
Дополнительная информация в интернете на немецком языке:
| Количество баллов | Степень тяжести | Потребность в последующих тестах | Дееспособность |
| 25-30 | Клиническая важность под вопросом |
Если обнаружены клинические признаки, проведение новых тестов может быть полезным
| Нормальная/ Может быть представлен клинический спад |
| 20-24 | Легкая |
Могут быть полезными для оценки масштаба дефицита и его выраженность
|
Значительный спад, может нуждаться в посторонней помощи и контроле
|
|
10-19
| Умеренная | Могут быть полезными |
Четкое уменьшение, может круглосуточно нуждаться в посторонней помощи
|
| 0-9 | Тяжелая | Скорее всего проведение тестов невозможно |
Тяжелые нарушения, нуждается в постоянной круглосуточной помощи
|
- Prince, M.
 , Anders, W., Guerchet, M., Ali, G., Wu, Y., Prina, M. World Alzheimer Report 2015. The Global Impact of Dementia [Internet]. Alzheimer’s Disease International; 2015. Available from: http://www.worldalzreport2015.org
, Anders, W., Guerchet, M., Ali, G., Wu, Y., Prina, M. World Alzheimer Report 2015. The Global Impact of Dementia [Internet]. Alzheimer’s Disease International; 2015. Available from: http://www.worldalzreport2015.org - Tanna, S. Alzheimer Disease and other Dementias Background Paper 6.11 [Internet]. 2013. Available from: http://www.who. int/medicines/areas/priority_medicines/BP6_11Alzheimer.pdf
- Hort, J., O’Brien, J. T., Gainotti, G., Pirttila, T., Popescu, B. O., Rektorova, I., et al. EFNS guidelines for the diagnosis and management of Alzheimer’s disease. Eur J Neurol. 2010 Oct; 17 (10): 1236–48.
- Bruni, A. C., Conidi, M. E., Bernardi, L. Genetics in degenerative dementia: current status and applicability. Alzheimer Dis Assoc Disord. 2014 Sep; 28 (3): 199–205.
- Linnamägi, Ü. Alzheimeri tõve riskiteguritest. Eesti Arst. 2014; 93 (2): 90–4.
- Alzheimer’s Disease Fact Sheet [Internet]. National Institute on Aging.
 [cited 2017 Sep 1]. Available from: https://www.nia.nih.gov/health/alzheimers-disease-fact-sheet
[cited 2017 Sep 1]. Available from: https://www.nia.nih.gov/health/alzheimers-disease-fact-sheet - Kryscio, R. J., Abner, E. L., Caban-Holt, A., Lovell, M., Goodman, P., Darke, A.K., et al. Association of Antioxidant Supplement Use and Dementia in the Prevention of Alzheimer’s Disease by Vitamin E and Selenium Trial (PREADViSE). JAMA Neurol. 2017 May 1; 74 (5): 567–73.
- Charemboon, T., Jaisin, K. Ginkgo biloba for prevention of dementia: a systematic review and meta-analysis. J Med Assoc Thail Chotmaihet Thangphaet. 2015 May; 98 (5): 508–13.
- Olazarán, J., Reisberg, B., Clare, L., Cruz, I., Peña-Casanova, J., Del Ser, T., et al. Nonpharmacological therapies in Alzheimer’s disease: a systematic review of efficacy. Dement Geriatr Cogn Disord. 2010; 30 (2): 161–78.
- APA Work Group on Alzheimer’s Disease and other Dementias. Rabins, P. V., Blacker, D., Rovner, B.W., Rummans, T., Schneider, L. S., et al. American Psychiatric Association practice guideline for the treatment of patients with Alzheimer’s disease and other dementias.
 Second edition. Am J Psychiatry. 2007 Dec; 164 (12 Suppl): 5–56.
Second edition. Am J Psychiatry. 2007 Dec; 164 (12 Suppl): 5–56. - Segal-Gidan, F., Cherry, D., Jones, R., Williams, B., Hewett, L., Chodosh, J., et al. Alzheimer’s disease management guideline: update 2008. Alzheimers Dement J Alzheimers Assoc. 2011 May; 7 (3): e51–9.
- Liiklusseadus. Riigi Teataja (internet). Kättesaadav: https://www.riigiteataja.ee/akt/117032011021?leiaKehtiv
- „Soetamisloa ja relvaloa taotleja tervisekontrolli kord, loa andmist välistavate tervisehäirete loetelu ning tervisetõendi sisu ja vormi nõuded“. Riigi Teataja (internet). Kättesaadav: https://www.riigiteataja.ee/akt/126032015012?leiaKehtiv
- Alzheimeri assotsiatsiooni koduleht. Kättesaadav: https://www.alz.org/care/alzheimers-food-eating.asp
- Eesti toitumis- ja liikumissoovitused. Kättesaadav: https://intra.tai.ee//images/prints/documents/149019033869_eesti%20toitumis-%20ja%20liikumissoovitused.pdf
- Linnamägi, Ü., et al.
 Dementsuse Eesti ravi- tegevus- ja diagnostikajuhend. 2006. Kättesaadav: http://www.enns.ee/Ravijuhendid/Dementsuse_ravijuhend.pdf
Dementsuse Eesti ravi- tegevus- ja diagnostikajuhend. 2006. Kättesaadav: http://www.enns.ee/Ravijuhendid/Dementsuse_ravijuhend.pdf - Tahlhauser, C.J., et al. Alzheimer’s disease: rapid and slow progression. J R Soc Interface. 2012. Jan 7; 9 (66): 119–126.
- Toidupüramiid. Kättesaadav: http://tervisliktoitumine.ee/toidupuramiid-on-tervisliku-toitumise-alus/; http://toitumine.ee/ru/kak-pravilno-pitatsya/rekomendatsii-v-%20oblasti-pitaniya-i-piramida-pitaniya
- Folstein, M.F. et al. “Mini-mental state”. A practical method for grading the cognitive state of patients for the clinician. Journal of Psychiatric Research. 1975: 189–198.
Ранний токсикоз при беременности | Генезис
«Возраст для женщины – не самое главное:
можно быть восхитительной в 20 лет,
очаровательной в 40 и оставаться
неотразимой до конца дней своих»
Коко Шанель
Ранний токсикоз беременных (гестоз) – это дезадаптация организма женщины к беременности.
Развивается ранний токсикоз в 1-м триместре беременности и обычно проходит к 12-13 неделям беременности, реже к 16-18 неделе.
На сегодняшний день существует несколько теорий возникновения раннего токсикоза, но точной причины пока назвать не могут.
Известны провоцирующие факторы, ведущие к возникновению и развитию раннего токсикоза:
– хронические заболевания желудочно-кишечного тракта;
– хронические заболевания почек;
– наследственная предрасположенность;
– повышенное артериальное давление;
– избыточный вес;
– различные инфекционные заболевания, длительные интоксикации организма токсинами;
– стрессы, депрессии.
Ранний токсикоз беременных проявляется в виде: тошноты и рвоты, гиперсаливации (слюнотечение).
Симптоматика: рвота беременных часто (в 50-60% случаев) наблюдается как физиологический признак беременности, а в 8-10% случаев проявляется как осложнение беременности – токсикоз. При нормальной беременности тошнота и рвота могут быть не более 2-3 раз в сутки по утрам, чаще натощак, но это не нарушает общего состояния женщины, поэтому лечения не требуется. Обычно рвота исчезает к 12-13 неделям беременности.
При нормальной беременности тошнота и рвота могут быть не более 2-3 раз в сутки по утрам, чаще натощак, но это не нарушает общего состояния женщины, поэтому лечения не требуется. Обычно рвота исчезает к 12-13 неделям беременности.
К токсикозам относят рвоту, которая наблюдается несколько раз в день независимо от приема пищи, сопровождается ухудшением аппетита, изменением вкусовых и обонятельных ощущений, общей слабостью, снижением массы тела.
Различают рвоту беременных легкой, средней, тяжелой (чрезмерной) степени:
Легкая рвота – наблюдается до 4-5 раз в день, сопровождается почти постоянным ощущением тошноты. Несмотря на рвоту, часть пищи удерживается и сильного похудания не наблюдается (снижение массы тела составляет 1-3 кг, до 5% от исходной массы). Общее состояние удовлетворительное, но могут быть апатия и снижение работоспособности. Пульс и артериальное давление у большинства беременных не изменяются, иногда встречается умеренная тахикардия (до 80-90 уд/мин). Состав крови не изменяется. Мочеиспускание также неизменно, ацетона в моче нет. Легкая рвота хорошо и быстро поддается лечению или исчезает самостоятельно, а значит, специального лечения не требуется, но у небольшого количества беременных рвота может усилиться и перейти в следующую стадию.
Состав крови не изменяется. Мочеиспускание также неизменно, ацетона в моче нет. Легкая рвота хорошо и быстро поддается лечению или исчезает самостоятельно, а значит, специального лечения не требуется, но у небольшого количества беременных рвота может усилиться и перейти в следующую стадию.
Умеренная рвота (средней тяжести) – рвота до 10 раз в сутки и более, ухудшение общего состояния и метаболизма с развитием кетоацидоза (присутствие ацетона, кетоновых тел в моче в результате голода). Часто рвота сопровождается слюнотечением (гиперсаливацией), из-за чего происходит существенная потеря жидкости и питательных веществ организмом. Наступает обезвоживание и потеря массы тела до 3-5 кг (6% от исходной массы) вплоть до истощения. Общее состояние ухудшается, возникают слабость и апатия. Кожа бледная, сухая, язык с белым налетом, сухой. Незначительно повышается температура тела до 37,5С. Характерны тахикардия (до 100 уд/мин) и снижение артериального давления. В крови – легкая анемия. Мочеиспускание снижено, в моче выявляется ацетон. Могут быть запоры. При таком состоянии беременной требуется лечение. Прогноз благоприятный.
Мочеиспускание снижено, в моче выявляется ацетон. Могут быть запоры. При таком состоянии беременной требуется лечение. Прогноз благоприятный.
Тяжелая (чрезмерная) рвота – встречается редко. Для такой рвоты характерно нарушение всех функций жизненно важных органов и систем организма, вследствие выраженной интоксикации и обезвоживания. Рвота наблюдается до 20 и более раз в сутки, постоянная тошнота и слюнотечение. Пища и жидкость не удерживаются. Общее состояние тяжелое. Характерны адинамия, отсутствие сил, головные боли, головокружения, истощение (теряется до 2-3 кг в неделю, свыше 10% от исходной массы тела). Исчезает подкожно-жировая клетчатка, кожа сухая, дряблая, язык и губы сухие, изо рта запах ацетона, температура тела может повыситься до 38С, выраженная тахикардия и низкое артериальное давление. Мочеиспускание резко скудное. В крови: увеличение вязкости крови, повышение числа лейкоцитов, увеличение азота, мочевины, билирубина и т.д. В моче определяются ацетон, эритроциты, лейкоциты, желчные пигменты и др. Прогноз при такой рвоте не всегда благоприятный. Данное состояние угрожает жизни беременной и плода. В данном случае при неэффективности лечения, для спасения жизни женщины, беременность прерывают.
Прогноз при такой рвоте не всегда благоприятный. Данное состояние угрожает жизни беременной и плода. В данном случае при неэффективности лечения, для спасения жизни женщины, беременность прерывают.
Лечение: при легкой форме рвоты лечение амбулаторное, при рвоте средней тяжести и тяжелой – в стационаре. Большое значение имеет соблюдение диеты. Пищу необходимо употреблять легкоусвояемую, разнообразную, содержащую большое количество витаминов, не в горячем виде, небольшими порциями каждые 2-3 часа в положении лежа.
Медикаментозное лечение всегда комплексное и направлено на регуляцию функций центральной нервной системы, блокаде рвотного рефлекса, дезинтоксикацию, регидратацию (восстановление водно-электролитного баланса), нормализацию метаболизма (обмена веществ).
Также важно наладить режим отдыха и труда (при легкой рвоте), постараться снизить стрессовость (устранение отрицательных эмоций).
Чрезмерная рвота беременных при отсутствии эффекта от комплексной терапии в течение 3 сут является показанием к прерыванию беременности.
Дорогие будущие мамочки! Любые преграды и недомогания во время беременности нужно воспринимать мужественно и стойко! Мы, специалисты клиники “Генезис” всегда рядом и готовы помочь.
* Представленная версия прайс-листа является не полной. С полной версией прейскуранта на медицинские услуги Вы можете ознакомиться непосредственно в клинике «Генезис»
Диагноз: почечная недостаточность
Медикаментозное лечение
Если вам необходим диализ — гемодиализ или перитонеальный диализ — ваш лечащий врач пропишет вам индивидуально подобранные лекарственные препараты. Вы всегда должны знать все лекарства, которые вы принимаете. Это значит, что вы должны знать их названия, для чего они назначаются и как их принимать. Всякий раз, когда у вас возникают проблемы с лекарствами или любые вопросы, не стесняйтесь обращаться к врачу или медсестре вашего центра. Нарушенная почечная функция и гемодиализ могут существенно повлиять на эффект лекарств. Проконсультируйтесь с врачом, прежде чем вносить изменения в примем лекарственных средств.
Проконсультируйтесь с врачом, прежде чем вносить изменения в примем лекарственных средств.
Далее приведены препараты, которые назначаются наиболее часто.
Антигипертензивные средства
Большинство пациентов страдают от повышения артериального давления (артериальной гипертензии). Артериальное давление необходимо регулировать с помощью ограничений потребления соли и жидкости. В случае сохранения гипертензии пациенту назначается гипотензивная терапия. Однако необходимо помнить, что никакие препараты не могут повлиять на избыточное поступление натрия (соли) и жидкости в организм, а значит, не убирают причину повышения артериального давления.
Витамин D
Витамин D поступает в организм с пищей и солнечным светом и должен пройти стадии активации в печени и почках. Витамин D облегчает усвоение организмом кальция, поступающего с едой. Кальций необходим для поддержания здорового состояния костей и передачи нервных импульсов. Люди с заболеваниями почек принимают витамин D в предварительно активированной форме, чтобы он мог использоваться организмом.
Железо
Железо является жизненно важным структурным компонентом гемоглобина, ключевого компонента, который содержится в нормальных эритроцитах (красных кровяных тельцах) и переносит кислород. Без железа организму трудно создать достаточное количество полноценных эритроцитов. Тактика ведения пациентов с дефицитом железа включает рекомендации по приему специальных препаратов, однако, чаще всего препараты железа вводятся внутривенно непосредственно во время процедуры диализа или после ее окончания.
Эритропоэтин (EPO или ЭПО)
Эритропоэтин, часто упоминаемый как ЭПО, это гормон, вырабатываемый в основной массе почками. ЭПО стимулирует работу красного костного мозга по производству эритроцитов. Поскольку синтез эритропоэтина у пациентов с хроническим заболеванием почек снижен, уровень эритроцитов в крови снижается, что приводит к анемии. Синтетический эритропоэтин может вводиться внутривенно или под кожу в качестве заменителя эритропоэтина, вырабатываемого собственным организмом, для того, чтобы сохранить необходимый для нормального функционирования и самочувствия уровень эритроцитов.
Фосфат-связывающие препараты (фосфат-биндеры)
Наши почки в нормальном состоянии выделяют фосфаты, получаемые с пищей. При хронической почечной недостаточности этот процесс нарушается. Поэтому уровень фосфата в крови и в клетках повышается, что приводит к внекостной кальцификации мягких тканей, например, кожи или сосудов глаз, это может приводить к раздражению кожи и глаз. Другими возможными отрицательными эффектами являются кальциноз сосудов, что приводит к развитию болезней сердечно-сосудистой системы. Диализ может только помочь снизить избыток фосфата, но не влияет на его поступление в организм. Таким образом, требуется регулировать его уровень в организме посредством низкофосфатной диеты и правильно подобранных фосфат-связывающих препаратов. Такие препараты «связывают» фосфат и уменьшают его всасывание в кровь из кишечника.
Боли в животе
Общие сведения. Боли в брюшной полости варьируют от тупых или жгучих до острых и стреляющих. Боли в животе возникают при разных заболеваниях и состояниях.
Боли в животе возникают при разных заболеваниях и состояниях.
Боль, которая появляется возле пупка и перемещается в правую нижнюю часть брюшной полости, может свидетельствовать об аппендиците воспалении аппендикса (отростка кишечника). В большинстве серьезных случаях для удаления аппендикса потребуется хирургическое вмешательство. При запущенном аппендиците аппендикс может прорваться. Если у вас возникла острая боль или повышенная чувствительность в правой нижней части живота, боли в животе при ходьбе, тошнота, рвота или потеря аппетита, повышенная температура тела, вам следует немедленно обратиться к врачу.
Боль в левой нижней части брюшины может стать симптомом дивертикулита. Дивертикулит возникает, когда в стенках толстой кишки образуются небольшие шарообразные капсулы, называемые дивертикулами, которые впоследствии инфицируются и воспаляются. Среди прочих симптомов дивертикулита: повышенная температура, тошнота, рвота, озноб, судороги и запор. Лечение дивертикулита, как правило, включает очистку толстой кишки от инфекций и воспаления. Врач может назначить антибиотики и/или обезболивающие средства, жидкую диету и постельный режим на несколько дней. В некоторых случаях лечение дивертикулита требует пребывания в стационаре. При возникновении осложнений может понадобиться хирургическое вмешательство. Лучшее средство предотвращения дивертикулита диета, обогащённая клетчаткой. Пищевая клетчатка способствует правильному пищеварению и ослаблению давления в толстой кишке. Постепенно увеличивайте количество клетчатки в своем ежедневном рационе, пейте много жидкости. Предотвратить дивертикулит поможет также своевременное опорожнение кишечника. Накапливание отходов пищеварительной системы влечет за собой увеличение давления в толстой кишке.
Врач может назначить антибиотики и/или обезболивающие средства, жидкую диету и постельный режим на несколько дней. В некоторых случаях лечение дивертикулита требует пребывания в стационаре. При возникновении осложнений может понадобиться хирургическое вмешательство. Лучшее средство предотвращения дивертикулита диета, обогащённая клетчаткой. Пищевая клетчатка способствует правильному пищеварению и ослаблению давления в толстой кишке. Постепенно увеличивайте количество клетчатки в своем ежедневном рационе, пейте много жидкости. Предотвратить дивертикулит поможет также своевременное опорожнение кишечника. Накапливание отходов пищеварительной системы влечет за собой увеличение давления в толстой кишке.
Острая боль в правом подреберье, усиливающаяся после еды, указывает на наличие поражение желчного пузыря. К заболеваниям желчного пузыря относятся камни и воспаление желчного пузыря (холецистит). При возникновении осложнений поражение желчного пузыря может иметь и другие симптомы, наряду с болью в брюшине.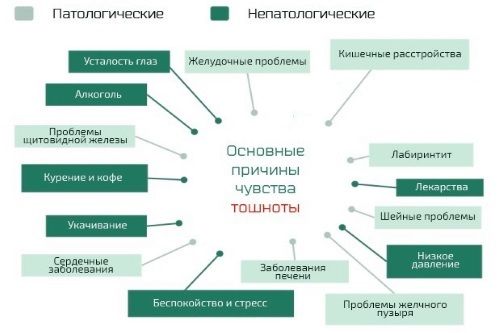 К ним относят: желтуху (пожелтение кожи и белков глаз), сильное повышение температуры и озноб. Иногда люди с камнями в желчном пузыре вообще не испытывают никаких симптомов. При регулярно возникающих болях в правом подреберье следует обратится к врачу. С приступами боли в желчном пузыре можно справиться несколькими способами, начиная от простого выжидания (наблюдение симптомов в течение некоторого времени, отсутствие какого-либо лечения) до принятия лекарственных препаратов и даже хирургического вмешательства. Ослабить симптомы болезней желчного пузыря можно также, сократив количество жира в своем рационе.
К ним относят: желтуху (пожелтение кожи и белков глаз), сильное повышение температуры и озноб. Иногда люди с камнями в желчном пузыре вообще не испытывают никаких симптомов. При регулярно возникающих болях в правом подреберье следует обратится к врачу. С приступами боли в желчном пузыре можно справиться несколькими способами, начиная от простого выжидания (наблюдение симптомов в течение некоторого времени, отсутствие какого-либо лечения) до принятия лекарственных препаратов и даже хирургического вмешательства. Ослабить симптомы болезней желчного пузыря можно также, сократив количество жира в своем рационе.
Боль в брюшной полости, ослабляемая после дефекации и сопровождающаяся диареей или запором, может свидетельствовать о синдроме раздражённой толстой кишки часто встречающемся нарушении желудочно-кишечного тракта, причина которого пока не установлена. При возникновении синдрома раздражённой толстой кишки стенки кишечника сжимаются то слишком сильно, то слишком слабо, иногда слишком медленно, а иногда наоборот слишком быстро. К симптомам этого заболевания относят: вздутие живота, повышенное газообразование, слизистый стул, постоянное желание опорожнить кишечник.
К симптомам этого заболевания относят: вздутие живота, повышенное газообразование, слизистый стул, постоянное желание опорожнить кишечник.
С этим синдромом невозможно справиться с помощью хирургических методов или лекарственных препаратов. Однако ухудшения состояния можно предотвратить, употребляя большое количество воды, увеличив объем клетчатки в пищевом рационе, сократив количество потребляемого кофеина и увеличив физические нагрузки.
Острая жгучая боль в верхней и средней частях живота (между грудиной и пупком) может означать наличие язвы. Язва это рана, образующаяся в тканях желудка или верхней части кишечника. Причин возникновения язвы множество. Может сыграть свою роль курение, прием ацетилсалициловой кислоты, ибупрофена или других нестероидных противовоспалительных препаратов. Язва может также образоваться, если желудок не может защитить себя от сильнодействующего желудочного сока. Helicobacter pylori бактерия, обитающая в желудке – также способна вызывать язву. Стресс и острая пища не могут стать причиной появления язвы. Одна лишь изжога не может свидетельствовать об этой болезни. Сильная боль наподобие изжоги может также быть вызвана менее серьезным заболеванием гастроэзофагеальная рефлюксная болезнь.
Стресс и острая пища не могут стать причиной появления язвы. Одна лишь изжога не может свидетельствовать об этой болезни. Сильная боль наподобие изжоги может также быть вызвана менее серьезным заболеванием гастроэзофагеальная рефлюксная болезнь.
У женщин боли в животе могут свидетельствовать о возникновении проблем с репродуктивной системой. Тазовые боли, возникающие каждый месяц перед менструацией, могут говорить об эндометриозе состоянии, при котором частицы тканей из матки двигаются через фаллопиевы трубы и попадают на яичники, лоханки, мочевой пузырь и другие органы. Болезненность в нижней части брюшной полости может означать воспаление тазовых органов (инфицирование тканей матки, фаллопиевых труб или яичников). У женщин детородного возраста внематочная беременность может также стать причиной резкой острой или колющей боли в брюшине, сопровождающейся вагинальным кровотечением, нерегулярным менструальным циклом и болями, отдающимися в плечах. Киста яичника и фиброма матки также могут стать причиной брюшных болей у женщин.
К другим случаям появления болей в области живота относят: инфекции мочевых путей, пищевые отравления и аллергии, грыжу, камни в почках и непереносимость лактозы.
Причины болей в животе В большинстве случаев боль в области живота обуславливается вполне обыкновенными причинами, например, эмоциональными расстройствами, перееданием или гриппом. Однако подобные болевые симптомы могут быть вызваны и более тяжелыми заболеваниями. Четко определить причину болей может только врач.
Симптомы
При возникновении слабо выраженных болей, появляющихся эпизодически на протяжении менее 4 недель можно попытаться справиться с проблемой самостоятельно.
Рекомендуется обратиться к врачу при болях, появляющихся эпизодически на протяжении более 4 недель.
Необходима срочная медицинская помощь при следующих состояниях:
– боль, сопровождающаяся повышением температуры, желтухой, потемнением мочи, сильной тошнотой или рвотой, светлым пастообразным стулом;
– резкая острая колющая боль в брюшной полости, сопровождающаяся вагинальным кровотечением, нерегулярным менструальным циклом, болями, отдающимися в плечах;
– сильная постоянная боль в брюшине после травмы;
– неожиданная очень сильная боль, длящаяся более 2 часов
Необходима срочная госпитализация при появлении следующих признаков:
– боль в животе, сопровождающаяся неожиданным ярко красным ректальным кровотечением или рвотой с кровью или веществом, похожим на кофейную гущу;
– головокружение, бред, частый пульс, холодная липкая кожа.
Что можете сделать вы при болях в животе
Слабые боли, не связанные с заболеванием язвой, дивертикулитом или болезнями желчного пузыря, можно лечить в домашних условиях. Следует давать организму достаточно времени для отдыха. Чтобы ослабить боль, принимайте простые обезболивающие или спазмолитические средства (дротаверин, парацетамол). Не используйте ацетилсалициловую кислоту или другие противовоспалительные препараты, такие как ибупрофен. Избегайте употребления алкоголя и кофеина.
Не используйте слабительных средств и не ставьте клизмы.
Что может сделать врач
Чтобы определить причину появления болей, врач может задать вам следующие вопросы: “Опишите боль, которую вы чувствуете” (спастическая, острая или тупая), Постоянна ли она или возникает периодически? В каком месте вы чувствуете боль? В каком месте она появилась? Сколько длится? Когда боль появляется? (В период менструации? Усиливается ли боль после еды?) Скорее всего, потребуется дополнительное обследование.
Метод лечения будет зависеть от причины появления боли в области живота.
Зав. хирургическим отделением Падашуля И.Н.
Почечная колика – симптомы у женщин и мужчин, причины, последствия и лечение от EMC
10 января 2020
Григорьев Николай
Уролог, д.м.н., Профессор
Автор: Уролог, д.м.н., профессор, руководитель Урологической клиники, заведующий кафедрой урологии Медицинской школы ЕМС Григорьев Николай
Почечная колика – это своего рода обострение мочекаменной болезни. Возникает из-за резкого нарушения оттока мочи из почки вследствие миграции камней. Камни в почках, которые не нарушают отток мочи, обычно не вызывают болевых ощущений. Они зарождаются и растут, часто достигают весьма больших размеров. Боль появляется, когда камень покидает свое место и начинает двигаться с током мочи. При этом небольшие камни (4-6 мм) могут причинить большее беспокойство, чем крупные. Мелкий камень легко проникает в мочеточник, стенки которого реагируют на инородный предмет стойким спазмом, это и приводит к резкому нарушению оттока мочи. Начинается почечная колика. Это очень серьезное и опасное состояние. Если срочно не обратиться за помощью, возможны осложнения, вплоть до гибели почки.
Они зарождаются и растут, часто достигают весьма больших размеров. Боль появляется, когда камень покидает свое место и начинает двигаться с током мочи. При этом небольшие камни (4-6 мм) могут причинить большее беспокойство, чем крупные. Мелкий камень легко проникает в мочеточник, стенки которого реагируют на инородный предмет стойким спазмом, это и приводит к резкому нарушению оттока мочи. Начинается почечная колика. Это очень серьезное и опасное состояние. Если срочно не обратиться за помощью, возможны осложнения, вплоть до гибели почки.
В ЕМС круглосуточно работает экстренная служба почечной колики. Специалисты помогут оперативно снять боль и исключат риск возможных осложнений.
Симптомы почечной колики
- Резкая боль в боку, в пояснице, которая может отдавать в область живота, паха, половые органы. Боль очень сильная, по характеру схваткообразная, острая, режущая.
- Тошнота и рвота.
- Задержка мочеиспускания.
- Примесь крови в моче.

- Повышение артериального давления.
- Боль не стихает при изменении положения тела.
Почечная колика у детей
Чем младше ребенок, тем менее отчетливы локальные симптомы и более выражены общие. Почечная колика у маленьких детей проявляется резким двигательным беспокойством, ребенок мечется в кровати, сучит ножками, жалуется на боль по всему животу без точной локализации. Живот резко вздут, напряжен, появляется частая рвота, задержка мочеиспускания, повышается температура.
У детей старшего возраста более характерные симптомы. Ребенок жалуется на боли в поясничной области, имеющие характерную направленность по ходу мочеточника в подвздошную область, в половые органы и по ходу бедра. При низком расположении камня колика часто сопровождается учащенным болезненным мочеиспусканием с иррадиацией боли в головку полового члена и на большие половые губы. Рвота и метеоризм также обычно сопутствуют приступу.
Почечная колика часто возникает на фоне полного здоровья ребенка, однако при мочекаменной болезни провоцирующим фактором может быть предшествующая физическая активность, ходьба, бег. Приступ почечной колики может длиться от нескольких часов до нескольких дней, прекращение боли не свидетельствует о выздоровлении и при отсутствии адекватной диагностики и лечения, она обычно возобновляется через некоторое время. Частые приступы негативно влияют на функцию почки и требуют незамедлительного лечения.
Приступ почечной колики может длиться от нескольких часов до нескольких дней, прекращение боли не свидетельствует о выздоровлении и при отсутствии адекватной диагностики и лечения, она обычно возобновляется через некоторое время. Частые приступы негативно влияют на функцию почки и требуют незамедлительного лечения.
У маленьких детей почечная колика по симптоматике напоминает кишечную непроходимость, поэтому очень важно провести дифференциальную диагностику.
Почечная колика у беременных
Во время беременности нагрузка на организм возрастает в 2 и даже более раз. Иммунитет ослабевает, изменяются метаболические процессы, могут обостряться хронические болезни. Одно из часто прогрессирующих в период беременности заболеваний – мочекаменная болезнь.
Помимо сильной боли из-за нарушения оттока мочи из почки добавляются высокие риски для здоровья и жизни малыша. Нарушение кровоснабжения, кислородное голодание плода, преждевременные роды – ряд осложнений мочекаменной болезни в период беременности.
Диагностические возможности врачей в данном случае сильно ограничены, так как рентген, опасный для плода, не проводится. Обычно между почкой и мочевым пузырем устанавливают стент на весь срок беременности. Стент позволяет обеспечить отток мочи из почки в обход камня. Провести полную диагностику и лечение возможно только после родов.
Этот метод имеет значительные недостатки. Во-первых, неудобство. Наличие стента приводит к сильнейшему дискомфорту и боли. Во-вторых, стенты необходимо менять через определенный промежуток времени, потому что они могут выходить из строя. Эти манипуляции могут повлиять на состояние плода.
Лечение мочекаменной болезни в ЕМС
Врачи-урологи клиники ЕМС применяют безопасный и эффективный способ удаления камней – методику гибкой эндоскопии. Квалификация и огромный опыт работы, в том числе в ведущих зарубежных клиниках, позволяют докторам ЕМС проводить эту операцию без рентгена. Еще одно преимущество – манипуляция проводится без проколов и разрезов, что обеспечивает минимальные сроки восстановления и отличный эстетический эффект. Главное преимущество данной методики – в разы снижаются риски для будущего малыша.
Главное преимущество данной методики – в разы снижаются риски для будущего малыша.
Причины почечной колики
Почечная колика – это не самостоятельное заболевание. Это осложнение ряда болезней:
- мочекаменной болезни,
- воспаления и травм почек,
- туберкулеза почки,
- врожденных аномалий,
- доброкачественных или злокачественных новообразований,
- аллергических реакций, сопровождающихся отеком мочеточников,
- болезни Ормонда.
Камни формируются из-за нарушения обмена солей. Сначала появляется ядро кристаллизации в виде скопления устойчивых микроскопических кристаллов. Со временем на ядре закрепляется все большее количество солей, которые формируют камень. Камни растут бессимптомно и дают о себе знать только когда камень закрывает просвет мочевых путей. Камень закупоривает просвет мочеточника и почечных лоханок, нарушая отток мочи и травмируя стенки органов, что и вызывает колику.
В случае пиелонефрита происходит слущивание почечного эпителия, нагноение и отложение фибрина, что может провоцировать закупорку просвета мочеточника. В результате развивается почечная колика.
Травма тканей почки может приводить к кровотечению и формированию скоплений кровяных сгустков, а также рубцовой ткани, перекрывающих просвет мочевыводящих путей.
При туберкулезе почки формируются специфические туберкулезные гранулемные образования, гноевидные массы, происходит слущивание эпителия почечной ткани. Эти факторы в совокупности могут приводить к затруднению оттока мочи.
Опухолевые образования могут порастать в полость органов мочевыделительной системы или сдавливать их извне, увеличиваясь, образования закрывают просвет мочеточника, что вызывает почечную колику.
Когда при почечной колике обращаться за медицинской помощью
Если вы почувствовали нестерпимую боль в поясничной области, сопровождающуюся одним из вышеперечисленных симптомов, нужно срочно вызывать бригаду скорой помощи на дом либо попросить родных или знакомых отвезти вас в отделение неотложной и экстренной помощи. Потеря времени может привести к осложнениям вплоть до потери почки, хронической почечной недостаточности и даже смерти пациента.
Потеря времени может привести к осложнениям вплоть до потери почки, хронической почечной недостаточности и даже смерти пациента.
Самолечение в данном случае противопоказано. Также, если почечная колика случилась впервые, не рекомендуется принимать какие-либо препараты до приезда бригады скорой помощи или осмотра врача, это может осложнить постановку диагноза.
К какому врачу идти при почечной колике
Если вы приезжаете в отделение неотложной помощи, вас осмотрит дежурный врач, назначит необходимые для диагностики исследования и при необходимости пригласит дежурного уролога для проведения мероприятий по восстановлению оттока мочи из почки. Если вы вызываете скорую помощь – врач проведет осмотр на дому, предварительно поставит диагноз и транспортирует в клинику для его уточнения и проведения лечения.
Диагностика заболеваний, вызвавших почечную колику
Согласно исследованиям, только одной четверти от общего числа пациентов, поступающих с подозрением на почечную колику, диагностируется именно эта патология.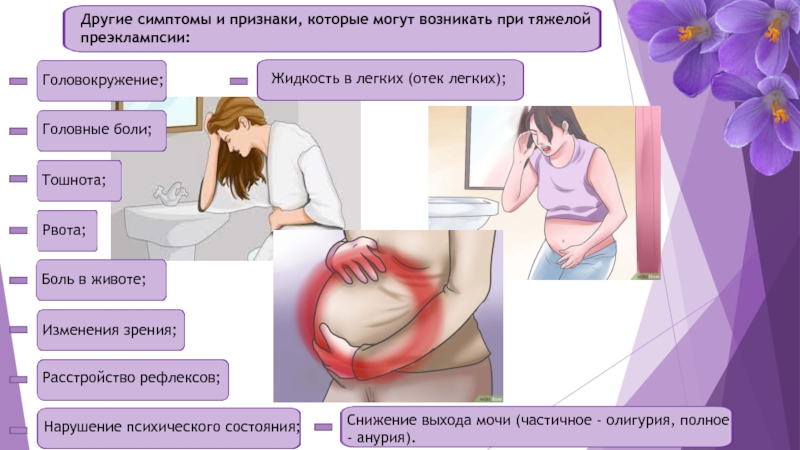 Поэтому задача врача – не только быстро и правильно диагностировать состояние пациента, но и выявить причину почечной колики. Потому что помимо снятия болевого синдрома и удаления камня пациенту может понадобиться лечение основного заболевания, которое вызвало почечную колику. Для этого в ЕМС есть все возможности: собственные клинико-диагностические лаборатории, современное диагностическое оборудование экспертного класса, операционные, оснащенные по последнему слову техники, круглосуточный стационар.
Поэтому задача врача – не только быстро и правильно диагностировать состояние пациента, но и выявить причину почечной колики. Потому что помимо снятия болевого синдрома и удаления камня пациенту может понадобиться лечение основного заболевания, которое вызвало почечную колику. Для этого в ЕМС есть все возможности: собственные клинико-диагностические лаборатории, современное диагностическое оборудование экспертного класса, операционные, оснащенные по последнему слову техники, круглосуточный стационар.
Заболевания, которые можно спутать с почечной коликой
Острый аппендицит. Из-за близости аппендикса к правому мочеточнику это самая частая диагностическая ошибка. По статистике, 40% пациентов с почечной коликой удаляют аппендицит. Основное отличие аппендицита – время возникновения рвоты (при колике рвота возникает сразу, при аппендиците спустя длительное время после начала болезни) и двигательная активность пациента (при аппендиците пациенты лежат относительно спокойно, при почечной колике постоянно двигаются, пытаясь принять положение, облегчающее боль).
Печеночная колика. Процент диагностических ошибок в данном случае значительно меньше. Печеночная колика также отличается резкой и сильной болью локализованной в одном месте. Однако в случае с почечной коликой боль оттает вниз – в область живота и половых органов, при печеночной – распространяется вверх в грудную клетку, лопатку и правое плечо. Кроме того, между печеночной коликой и нарушением диеты прослеживается четкая связь, тогда как на почечную колику диета никак не влияет.
Острый панкреатит. В целом симптомы схожи, главное отличие – при панкреатите падает давление, а при почечной колике оно не изменяется или незначительно повышается.
Кишечная непроходимость. Схожие с почечной коликой симптомы – вздутие живота и метеоризм. Главное отличие – характер боли. При почечной колике она постоянная, а при кишечной непроходимости схваткообразаная, зависящая от частоты сокращения мышц кишечника. Еще одно отличие – при кишечной непроходимости вследствие перитонита поднимается высокая температура. При почечной колике температура не превышает 38˚.
При почечной колике температура не превышает 38˚.
Аневризма брюшного отдела аорты. Как и почечная колика аневризма может сопровождаться болью в животе, отдающей в поясничную область, вздутием живота, тошнотой и рвотой. Основное отличие – очень низкое давление при аневризме.
Пояснично-крестцовый радикулит. Сильная, резкая боль в пояснице также присутствует, но в отличие от колики, нет тошноты, рвоты и задержки мочеиспускания. Интенсивность боли при радикулите меняется с изменением положения тела.
Воспаление придатков. Часто при этом заболевании боль отдает в поясницу, однако женщина ощущает боль в области крестца и матки, что легко диагностируется при пальпации.
Анализы и обследования при почечной колике
Диагностика почечной колики не представляет сложности и проводится в ЕМС в кратчайшие сроки. От момента поступления пациента в клинику до момента окончательной постановки диагноза и принятия решения о проведении хирургического лечения, как правило, проходит около часа.
Диагностические этапы включают в себя:
Проводится оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения (пульс, частота сердечных сокращений и дыхания, артериальное давление), наличие двигательного беспокойства. Затем пальпация живота с целью исключения острой хирургической патологии. Во время процедуры доктор отмечает наличие послеоперационных рубцов.
Затем врач проверяет наличие основных симптомов почечной колики:
- Консультация и осмотр дежурным врачом отделения неотложной помощи и урологом.
- симптом поколачивания (пациент сообщает о болезненных ощущениях во время процедуры постукивания) в зоне локализации боли;
- с помощью пальпации поясничной области врач устанавливает, не появилась ли болезненность на стороне поражения;
- наличие ассоциированных симптомов: дизурия, тошнота, рвота, задержка газов, стула, температура.
- Экстренный общий анализ мочи, экспресс-диагностика микрогематурии (высокое содержание эритроцитов), анализы крови (общий, биохимический).
 Нормальные показатели анализа мочи не исключают почечной колики, они свидетельствуют об отсутствии оттока мочи из блокированной почки.
Нормальные показатели анализа мочи не исключают почечной колики, они свидетельствуют об отсутствии оттока мочи из блокированной почки. - УЗИ мочевыделительной системы – идеальное первичное обследование больных с почечной коликой. Неинвазивное, быстрое, портативное. УЗИ выявляет камни в чашечно-лоханочной системе, в лоханочно-мочеточниковом сегменте и интрамуральном отделе мочеточника. Трансректальное и трасвагинальное УЗИ позволяют выявить камни в юкставезикальном отделе мочеточника.
- КТ мочевыделительной системы. Прогрессирование почечной колики чревато опасными осложнениями и причиняет мучения пациенту. КТ проводится для выявления причины появления камня и выполняется без контраста. Данный метод также применяют в спорных ситуациях, когда непонятна причина некоторых симптомов, и перед операцией для уточнения локализации камня.
Мочекаменная болезнь как одна из самых частых причин возникновения почечной колики
Мочекаменная болезнь – распространенное заболевание, которым страдают от 5 до 15% населения. Около половины от общего числа пациентов подвержены повторному образованию камней, поэтому большое значение играет грамотная профилактика и соблюдение рекомендаций. Более 70% почечных колик диагностируется в возрасте 20-50 лет, у мужчин в два раза чаще, чем у женщин.
Около половины от общего числа пациентов подвержены повторному образованию камней, поэтому большое значение играет грамотная профилактика и соблюдение рекомендаций. Более 70% почечных колик диагностируется в возрасте 20-50 лет, у мужчин в два раза чаще, чем у женщин.
Для образования камней существует ряд предпосылок:
- Недостаточный объем мочи. Если в организме производится не более 1 л мочи в сутки, она становится более концентрированной, может застаиваться, что приводит к ее перенасыщению растворенными веществами и, как следствию, образованию камней.
- Гиперкальциурия. Это состояние может быть следствием повышения уровня кальция в крови, гипервитаминоза Д, гиперпаратиреоза, употребления пищи с высоким содержанием белка. Гиперкальциурия увеличивает концентрацию солей кальция в моче, что приводит к образованию кристаллов. Около 80% почечных конкрементов содержат кальций.
- Высокий уровень мочевой кислоты, оксалатов, урата натрия или цистина в моче.
 Такой состав мочи – следствие диеты с большим количеством белка, солей и оксалатов, а также возможного генетического расстройства, вызывающего повышенную экскрецию.
Такой состав мочи – следствие диеты с большим количеством белка, солей и оксалатов, а также возможного генетического расстройства, вызывающего повышенную экскрецию. - Инфекция, которую вызывают расщепляющие мочевину бактерии. Они разрушают мочевину, увеличивая концентрацию аммиака и фосфора, что способствует образованию и росту камней.
- Недостаточный уровень солей лимонной кислоты в моче. Их роль – понижать кислотность мочи и замедлять рост и образование кристаллов. Оптимальный уровень солей лимонной кислоты в моче – 250 мг/л до 300 мг/л.
- Ожирение, гипертония, сахарный диабет. Все эти заболевания способствуют образованию камней в почках и появлению почечной колики.
Осложнения при почечной колике
Почечная колика – это сигнал о том, что в организме происходит опасный патологический процесс, который требует лечения.
Наиболее частые осложнения:
- Болевой шок. Возникает при резкой и сильной боли, в результате страдает нервная, дыхательная и сердечно-сосудистая системы.
 Состояние может быть опасно для жизни.
Состояние может быть опасно для жизни. - Пиелонефрит ― воспаление лоханки и паренхимы почки.
- Уросепсис ― осложнение в результате инфекционно-воспалительного процесса в мочеполовых органах. Угрожающее жизни состояние.
- Длительная задержка мочи ― невозможность полностью опорожнить мочевой пузырь вследствие нарушения оттока мочи.
- Пионефроз ― гнойно-деструктивный процесс внутри почки.
- Нефросклероз ― замещение почечной паренхимы на соединительную ткань, что нарушает функцию почки и ведет к полной атрофии органа.
- Гидронефроз ― это расширение почечных лоханок из-за ухудшения оттока мочи, которое приводит к снижению жизнеспособности органа.
- Сужение мочеиспускательного канала.
Прогноз при почечной колике
При своевременном обращении после появления первых симптомов прогноз благоприятный. Во многом исход заболевания зависит от возраста, тяжести основного заболевания и общего состояния здоровья больного.
Средства, облегчающие боль при почечной колике
Почечная колика сопровождается мучительными болевыми ощущениями. Избавить от них пациента возможно только с помощью лекарственных препаратов.
- Введение спазмолитиков внутривенно.
- Введение обезболивающих препаратов внутривенно.
Спазмолитики снимают спазм за счет расслабления гладкой мускулатуры мочеточников и мочевого пузыря.
Обезболивающие при почечной колике применяются только при подтверждении диагноза. Анальгетики могут нарушать клиническую картину и усложнять дальнейшую диагностику. В ряде случаев возможно использование наркотических обезболивающих препаратов.
Лечение болезни, вызвавшей почечную колику
Врач составляет персонализированный лечебный план в зависимости от спровоцировавшего почечную колику заболевания и общего состояния здоровья пациента.
- Закупорка мочеточника. Используются лекарственные препараты (камень растворяется либо выводится самостоятельно).
 Если медикаментозная терапия невозможна, используется дистанционная литотрипсия (неинвазивный метод дробления камней) либо эндоскопическое удаление камня через небольшой прокол.
Если медикаментозная терапия невозможна, используется дистанционная литотрипсия (неинвазивный метод дробления камней) либо эндоскопическое удаление камня через небольшой прокол. - Нефроптоз (перегиб мочеточника при опущении почки). На начальных стадиях пациенту рекомендуется носить бандаж для снижения риска смещения почки и выполнять специальные упражнения для укрепления мышечного каркаса. Если данные меры неэффективны, используется хирургический метод восстановления физиологического положения почки.
- Стриктура (сужение) мочеточника. Корректируется только с помощью операции. В ЕМС ее выполняют минимально травматичным эндоскопическим или робот-ассистированным методами. Они обеспечивают минимальную травматичность окружающих тканей и быстрое восстановление пациента. В сложных случаях выполняется пластика мочеточника.
- Доброкачественные и злокачественные опухоли брюшной полости. В данном случае также проводится хирургическое лечение. В случае онкологического заболевания возможно применение комбинации методов: хирургического, радиотерапии и химиотерапии.

Амбулаторное лечение при почечной колике
При легком течении почечной колики, хорошем самочувствии и состоянии здоровья пациента возможно консервативное лечение в домашних условиях с регулярным контролем в клинике.
Лекарственная терапия проводится для устранения боли и обструкции. Первостепенная задача – снять болевой синдром, вторым этапом проводится удаление камня.
Как правило, при почечной колике для лечения болевого синдрома различной степени выраженности используют нестероидные противовоспалительные средства. Данные препараты снижают давление в почечной лоханке и мочеточнике, поэтому обеспечивается длительный анальгезирующий эффект.
Если медикаментозная терапия не дала результата, применяют лечебные блокады.
В качестве дополнительной терапии применяют тепловые процедуры на область живота и нижней части спины, горячие ванны (температура воды 37-39˚). Важно помнить, что тепловые процедуры противопоказаны при макро- и микрогематурии, опухолях любой локализации, сердечно-сосудистой недостаточности и возрастным пациентам.
При попадании камня в мочеточник главная цель – наладить отток мочи и не допустить возрастания давления в почке. Существует несколько способов в зависимости от локализации камня, его структуры и размеров.
Есть еще один метод, он не применяется в ЕМС из-за своей низкой эффективности. Это амбулаторный метод дробления – дистанционная ударно-волновая литотрипсия. Камень «разбивается» на несколько небольших кусочков, которые самостоятельно выводятся с мочой. Это малоинвазивный способ лечения, но он не дает гарантий, что камень разрушится на мелкие кусочки, невозможно определить, когда отойдут фрагменты, будет ли этот процесс сопровождаться повторными почечными коликами или нет. Именно поэтому в настоящее время данная методика заменяется эндоскопической. Когда удаление камня происходит под визуальным контролем и гарантированно позволяет разрушить камни и извлечь их фрагменты.
Реабилитация и профилактика почечной колики
Общие профилактические рекомендации: сбалансированное и полноценное питание, соблюдение питьевого режима, ограничение потребления соли, умеренное употребление алкоголя.
Патогенез
Острая фаза.
Внезапное, неожиданное начало приступа, иногда ему предшествует увеличивающийся дискомфорт в области почки. Иногда почечная колика провоцируется ходьбой, бегом, физическими нагрузками, стрессами, пребыванием в жарком климате, перееданием, но может возникать и на фоне полного покоя.
Интенсивность боли зависит от причины, ее вызвавшей, и состояния нервной системы пациента. В большинстве случаев присутствует выраженный болевой синдром. Как правило, это сильная режущая боль в поясничной области или подреберье.
Боль быстро усиливается, достигая пика в течение 1–2 часов (в ряде случаев через 5–6 часов с момента появления). Интенсивность боли зависит от:
- степени и уровня обструкции (небольшой камень, перемещающийся по мочеточнику, может принести гораздо больше страданий, чем неподвижно лежащий в мочеточнике конкремент),
- особенностей конкремента,
- болевого порога пациента,
- скорости возникновения и степени повышения гидростатического давления в проксимальном отделе мочеточника и почечной лоханке.

Особенность боли — распространение вниз по ходу мочеточника в подвздошную, паховую область, половые органы, бедро. Иррадиация боли снижается с перемещением камня, который чаще всего останавливается в местах физиологических сужений мочеточника.
В первые 1,5–2 часа с начала приступа пациент ведет себя беспокойно, мечется в постели в поисках облегчающего боль положения, но ни одно из положений не приносит облегчения.
Боль не ограничена областью почки. Тесные связи почечного и солнечного нервных сплетений обусловливают появление симптомов гастроинтестинального типа: тошноты и рвоты, вздутия живота, пареза кишечника, разлитой боли в животе.
Характерным симптомом почечной колики также является гематурия.
Постоянная фаза.
Боль достигает максимальной интенсивности и может носить постоянный характер. Фаза обычно длится 1-4 часа, в некоторых случаях – более 12 часов. Именно в этой фазе большинство пациентов поступают в больницы.
Заключительная фаза.
Длится 1,5–3 часа, за это время боль постепенно (или спонтанно) снижается. После прекращения приступа сохраняется тупая боль в пояснице, однако самочувствие пациента значительно улучшается.
Классификация
Условно можно выделить несколько видов почечной колики.
По локализации основной боли
- Левосторонняя
- Правосторонняя
- Двусторонняя
По типу протекания патологии
- Впервые возникшая
- Рецидивирующая
По причине возникновения
- На фоне мочекаменной болезни
- На фоне пиелонефрита
- На фоне роста опухоли брюшной полости
- На фоне почечного кровотечения
- На фоне сосудистых патологий в околопочечном пространстве
- На фоне неуточненной причины
Причины почечной колики
- Недостаточное потребление жидкости
- Генетическая предрасположенность к заболеваниям мочеполовой системы
- Чрезмерные физические нагрузки
- Заболевания мочеполовой системы в анамнезе
- Системные заболевания соединительной ткани
- Инфекционные процессы в мочеполовой системе
- Онкозаболевания органов мочевыделения
- Острый или хронический пиелонефрит
- Туберкулез почки
- Инфаркт почки
- Тромбоз или эмболия почечных вен
Самой частой причиной развития почечной колики является мочекаменная болезнь. Риск развития колики повышен у возрастных пациентов.
Риск развития колики повышен у возрастных пациентов.
Симптомы почечной колики у женщин
У женщин болевой симптом при почечной колике зачастую переходит с поясницы в паховую область, на внутреннюю сторону одного из бедер и в половые органы. Также женщины часто отмечают ощущение резкой боли во влагалище. У женщин важно вовремя провести дифференциальную диагностику с гинекологическими патологиями со схожими симптомами. Например, с разрывом труб матки.
Другие частые симптомы почечной колики у женщин:
- Нарушение менструального цикла
- Нестабильное артериальное давление
- Учащенный пульс
- Обмороки
- Повышенное потоотделение
Симптомы почечной колики у мужчин
У мужчин сильная режущая боль быстро распространяется по мочеточнику к нижним отделам живота и половым органам. Часто симптомы отмечаются в головке полового члена, в ряде случаев боль присутствует в районе промежности и в анальной области. Мужчины чаще испытывают позывы к мочеиспусканию. Мочеиспускание затрудненное и болезненное.
Мужчины чаще испытывают позывы к мочеиспусканию. Мочеиспускание затрудненное и болезненное.
Лечение почечной колики
Главная цель лечения – нормализовать отток мочи, не допустить возрастания давления в почке и удалить камень. Выбор методики зависит от локализации камня, его структуры и размера:
- Безоперационное лечение камней почек и мочеточников – дистанционная ударно-волновая литотрипсия. Суть метода заключается в дроблении камня на мелкие части с помощью ударной волны и выведении вместе с мочой из организма. На данный момент он не используется в ЕМС из-за низкой эффективности.
- Извлечение камня через мочеиспускательный канал без разрезов и проколов (контактная литотрипсия). Метод показан, если камень находится в нижней и средней части мочеточника.
- Микропрокол в поясничной области (перкутанная или чрескожная литотрипсия) – к такому способу доктор прибегает, если размер камня более 8 мм, и он локализуется в почке или верхней части мочеточника.

Первая помощь до приезда бригады скорой помощи
Своевременная и адекватная доврачебная помощь при почечной колике может значительно облегчить состояние больного.
Домашних условиях возможен прием но-шпы, либо можно принять спазмолитики с более сильным обезболивающим действием, например, баралгин или темпалгин. Данные препараты можно принимать в случае повторной почечной колики или у пациентов, подверженных данной патологии.
Если почечная колика возникла впервые на фоне полного здоровья, не рекомендуется самостоятельно принимать препараты до приезда врачей, так как они уменьшают выраженность симптомов, что может затруднить постановку диагноза и определения локализации очага боли в организме.
В любом случае важно не затягивать обращение к врачу. Почечная колика может угрожать жизни.
Диета при почечной колике
- Рекомендуется максимально ограничить калорийность ежедневного рациона. Необходимо исключить жирные блюда и продукты, содержащие большое количество углеводов.

- Минимизировать употребление соленых продуктов. Соль удерживает жидкость в организме, увеличивая нагрузку на внутренние органы. В ряде случаев необходимо полностью отказаться от соли.
- Не употреблять тяжелую, трудно усваиваемую пищу. Мясо и рыбу употреблять в тушеном, вареном или запеченном виде. Идеальный вариант – блюда, приготовленные на пару. Данная технология сохраняет полезные вещества.
- Исключить из рациона продукты, вызывающие метеоризм: бобовые, капуста, копчености, соки, газированные напитки, молочные продукты, виноград, груши и др.
- Желательно не употреблять лук и чеснок, а также пряности. Они содержат масла, которые могут стать причиной спазма.
- Исключить алкогольные напитки.
! При появлении симптомов почечной колики безотлагательно вызывайте скорую помощь!
Телефон для вызова бригады скорой помощи ЕМС +7 495 933 6655.
причины, симптомы, диагностика, лечение, профилактика
Представляет собой рефлекторное извержение содержимого желудка, реже двенадцатиперстной кишки, через рот и носовые отверстия вне зависимости от желания человека.
Причины
Рвота не является самостоятельной болезнью и развивается на фоне различных патологических состояний.
Данное нарушение может развиваться по многим причинам. Довольно часто рвота наблюдается при заболеваниях органов пищеварения, таких как поражение пищевода, заболевания желудка, острый гастроэнтерит, заболевания поджелудочной железы и печени. Также возникновение рвоты может наблюдаться при инфекционном поражении головного мозга, нарушении обмена веществ, интоксикациях ядовитыми веществами, психоэмоциональных перегрузках и черепно-мозговых травмах.
Во время рвоты развивается интенсивное сокращение мышц передней брюшной стенки. В этот момент происходит плотное закрытие выходной части желудка и полное расслабление тела желудка, вследствие чего открывается вход в желудок, а также расширяется пищевод и полость рта. Развитие рвотного рефлекса корректируется рвотным центром, который находится в продолговатом мозге. Как правило, рвотные массы могут состоять из остатков пищи, слизи, желудочного сока. Иногда в состав рвотных масс может входить желчь либо другие нехарактерные примеси.
Иногда в состав рвотных масс может входить желчь либо другие нехарактерные примеси.
Симптомы
Практически всегда рвоте предшествует тошнота. Во время приступа у пациента может отмечаться возникновение выраженной бледности кожных покровов, усиленного потоотделения, учащенного сердцебиения, общей слабости, головокружений и слюноотделения.
Также больные могут жаловаться на слабость в ногах, дрожь в теле и головные боли. Рвота может быть однократной или многократной. В тяжелых случаях интенсивная рвота может стать одной из причин развития обезвоживания.
Диагностика
Чаще всего диагностирование причин рвоты не вызывает затруднений. Однако иногда довольно сложно определить по какой именно причине возникло данное нарушение. Для установления точной причины возникновения рвоты потребуется собрать анамнез и проанализировать жалобы больного. Во время физиакального осмотра специалист может измерить больному температуру и выполнить назначение специальных лабораторных анализов на наличие инфекционных заболеваний и интоксикации.
Также во время осмотр специалист установит у пациента степень обезвоживания и проведет обследование на наличие признаков поражения органов пищеварения. При необходимости специалист может назначить проведение бактериологического анализа рвотных масс на выявление возбудителя инфекции.
Лечение
Лечение рвоты направлено на терапию основного недуга, который стал главной причиной развития рвоты.
Лечение рвоты основывается на назначении больному щадящей диеты. После рвоты употребляемая пище недолжна быть острой, горячей, жирной либо холодной. Прием пищи после рвоты осуществляется небольшими порциями. После рвоты больной должен получать обильное питье, при этом он должен пить часто, но небольшими порциями. Для нормализации водно-солевого баланса после длительной рвоты может потребоваться медикаментозное лечение.
Если у пациента наблюдается длительная неукротимая рвота, то ему назначают противорвотные средства.
Профилактика
Для предупреждения развития осложнений больные с рвотой должны немедленно обратиться за врачебной помощью. Сбалансированное питание, употребление качественных продуктов и своевременное лечение заболеваний, способных вызвать рвоту значительно снижают вероятность ее развития.
Сбалансированное питание, употребление качественных продуктов и своевременное лечение заболеваний, способных вызвать рвоту значительно снижают вероятность ее развития.
Заболевания пищеварения – острая и хроническая тошнота и рвота
Тошнота – это ощущение беспокойства или беспокойства в желудке вместе с позывом к рвоте или рвоте. Тошнота и рвота являются обычным явлением, и они могут быть симптомами многих различных состояний. Общие состояния, которые могут вызвать острую тошноту и рвоту, включают:
- Пищевая аллергия
- Инфекции желудка или кишечника, такие как “желудочный грипп” или пищевое отравление
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- Мигрень
- Лекарства или медицинские препараты, такие как химиотерапия или лучевая терапия при раке
- Утреннее недомогание при беременности
- Морская болезнь или укачивание
- Сильная боль
- Проблемы с глазами, внутренним ухом или мозгом
Тошнота и рвота также могут быть ранними признаками более серьезных проблем со здоровьем, например:
- Аппендицит
- Непроходимость или закупорка кишечника
- Рак или опухоль
- Проглатывание наркотика или яда
- Язвенная болезнь
Если тошнота и рвота являются хроническими, это может быть признаком синдрома циклической рвоты. При этом состоянии у человека возникают внезапные, повторяющиеся приступы или эпизоды сильной тошноты, рвоты и физического истощения, которые возникают без видимой причины. Эпизоды могут длиться от нескольких часов до нескольких дней. После эпизода у человека могут отсутствовать симптомы от нескольких недель до нескольких месяцев. Каждый эпизод, как правило, начинается в одно и то же время дня, длится одинаковое время и протекает с одинаковыми симптомами и уровнем интенсивности.
При этом состоянии у человека возникают внезапные, повторяющиеся приступы или эпизоды сильной тошноты, рвоты и физического истощения, которые возникают без видимой причины. Эпизоды могут длиться от нескольких часов до нескольких дней. После эпизода у человека могут отсутствовать симптомы от нескольких недель до нескольких месяцев. Каждый эпизод, как правило, начинается в одно и то же время дня, длится одинаковое время и протекает с одинаковыми симптомами и уровнем интенсивности.
Хотя причина синдрома циклической рвоты неизвестна, существуют определенные условия или события, которые часто вызывают приступ, в том числе:
- Эмоциональный стресс, беспокойство или панические атаки
- Инфекции, такие как инфекция носовых пазух, респираторная инфекция или грипп
- Употребление определенных продуктов, таких как шоколад или сыр, или добавок, таких как кофеин, нитриты и глутамат натрия (глутамат натрия)
- Жаркая погода
- Менструальный цикл
- Укачивание
- Переедание, голодание или прием пищи прямо перед сном
- Физическое истощение или слишком много упражнений
Помимо сильной тошноты и внезапной рвоты, общие симптомы синдрома циклической рвоты включают:
- Рвота или попытка рвоты
- Вздыбление или рвота
- Отсутствие аппетита
- Боль в животе
- Диарея
- Лихорадка
- Головокружение
- Головная боль
- Чувствительность к свету
Циклическая рвота может увеличить риск развития нескольких осложнений, в том числе:
- Обезвоживание
- Эзофагит или воспаление пищевода
- Разрыв Мэллори-Вайса, разрыв нижнего конца пищевода
- Разрушение зуба или коррозия зубной эмали
Лечение тошноты и рвоты часто зависит от причины. Например, если тошнота и рвота связаны с головной болью при мигрени, лечение будет включать прием безрецептурных или прописанных лекарств от мигрени. Есть также лекарства, отпускаемые без рецепта, и лекарства, специально предназначенные для лечения тошноты и рвоты.
Например, если тошнота и рвота связаны с головной болью при мигрени, лечение будет включать прием безрецептурных или прописанных лекарств от мигрени. Есть также лекарства, отпускаемые без рецепта, и лекарства, специально предназначенные для лечения тошноты и рвоты.
Если вы чувствуете тошноту, вы можете сделать простые вещи, которые могут помочь уменьшить тошноту, ограничить рвоту и восстановить жидкость, минералы и другие питательные вещества, потерянные при рвоте. Среди них:
- Сиди тихо.Иногда передвижение может усилить тошноту.
- Убедитесь, что в вашем теле достаточно жидкости. Попробуйте пить фруктовые соки, газированные напитки или спортивные напитки.
- Ешьте мягкую пищу, например крекеры, английские кексы, тосты, запеченную курицу, картофель, лапшу и рис.
- Ешьте продукты с высоким содержанием воды, например прозрачные супы и фруктовое мороженое.
- Если у вас неприятный привкус во рту, попробуйте перед едой промыть его раствором пищевой соды, соли и теплой воды.

- Сядьте после еды. НЕ ложитесь.
- Найдите тихое приятное место, где можно поесть, без запахов и отвлекающих факторов.
- Постарайтесь выйти на свежий воздух.
- Посмотрите фильм или телевизор, чтобы отвлечься от тошноты.
Есть также вещи, которых следует избегать при тошноте и рвоте, например жирные и обработанные продукты, продукты с высоким содержанием соли, продукты с сильным запахом, кофеин, алкоголь, газированные напитки и очень острая пища.
Симптомы гастропареза | Расстройство пищеварения
Симптомы гастропареза
Введение / Пищеварение / Кто получает GP / Что происходит / Симптомы / Dx / Легкие формы / Tx
Симптомы:
Представьте, что вы в одну минуту здоровы, а в следующую – ужасно больны с симптомами желудочного гриппа. Однако желудочный грипп никуда не делся. Вы годами страдаете хроническим заболеванием с этими симптомами; вас одолевают приступы ежедневной тошноты – в самых тяжелых случаях – неумолимая рвота.
Это картина идиопатического пареза желудка. Никто в действительности не может объяснить, почему ты так заболел. Лекарства от этого расстройства желудка не всегда помогают.
Независимо от того, как развивается гастропарез, симптомы у всех одинаковы. Прислушайтесь к голосам больных. Они могут лучше, чем кто-либо, описать симптомы гастропареза.
Дискомфорт в средней части живота после еды – частая жалоба.Некоторые описывают его как «большой камень, сидящий у вас в животе». Для других это не просто дискомфорт, а настоящая боль.
«Каждый раз, когда я ем, невыносимая боль в животе».
«Вздутие живота ужасное, я просто надуваюсь после еды».
«Я боюсь есть, потом меня тошнит».
Тошнота, особенно по вечерам, также очень распространена, наряду с кислотным рефлюксом (горький привкус желудочной кислоты, смываемой в рот).
«Если бы только кто-то мог убрать эту ужасную тошноту!»
«Я живу с этой тошнотой двадцать четыре часа в сутки, семь дней в неделю, я больше не могу этого терпеть. «
«
Другой характерный симптом пареза желудка – рвота непереваренной пищей через много часов после еды из-за неспособности ослабленного желудка правильно сбивать и перемешивать пищу.
«Я просыпаюсь посреди ночи из-за рвоты».
Неумолимая рвота может возникнуть у пациентов с тяжелым гастропарезом.
Теперь прочтите, что говорят эксперты – те, кто лечит этих пациентов:
«Тошнота и боли в животе – самые частые жалобы пациентов с гастропарезом.«
«Тошнота – очень серьезный изнурительный симптом, поэтому следует широко использовать противорвотные средства».
«Если тошнота приводит к рвоте, неизменно следует цикл, который приводит к обезвоживанию и госпитализации».
«Терапия при гастропарезе должна быть агрессивной, и в дополнение к прокинетикам должны применяться дополнительные противорвотные средства …»
В тяжелых случаях у людей возникают проблемы с едой. Чтобы остановить драматический голод, с которым они сталкиваются, им может потребоваться нутритивная поддержка через трубки, вставленные в их кишечник, или полное внутривенное питание. Полное парентеральное питание (ПП) означает кормление не через рот, а через иглу, и в этой ситуации через катетерную линию, доставляющую жидкое питание.
Полное парентеральное питание (ПП) означает кормление не через рот, а через иглу, и в этой ситуации через катетерную линию, доставляющую жидкое питание.
В менее тяжелых случаях пареза желудка наблюдаются все те же симптомы: тошнота, периодическая рвота, вздутие живота, отрыжка, кислотный рефлюкс, боль и потеря аппетита.
Другие неопределенные симптомы также могут возникать при гастропарезе и могут быть связаны с поражением вегетативных нервов. Поражение вегетативных нервов при идиопатическом и диабетическом гастропарезе довольно часто.Эти симптомы могут включать:
головокружение (особенно при изменении положения тела),
нарушения потоотделения,
затруднение при мочеиспускании,
покалывание в конечностях и,
изменения кровообращения в конечностях.
1. Hoogerwerf, V.A., M.D., Pasricha, P.J., M.С., Каллоо, А.Н., М.Д. , М.М. Шустер М.М., доктор медицины Боль: упускаемый из виду симптом при гастропарезе. Американский журнал гастроэнтерологии 1999, 94: 1029-32
, М.М. Шустер М.М., доктор медицины Боль: упускаемый из виду симптом при гастропарезе. Американский журнал гастроэнтерологии 1999, 94: 1029-32
2. Маккаллум, Ричард В., доктор медицины, и Сабу, Дж. Джордж, доктор медицины, Канзас-Сити, Канзас: Клинические перспективы в гастроэнтерологии, май / июнь 2001 г.
Синдром каннабиноидной гиперемезиса | Сидарс-Синай
Не то, что вы ищете?
Что такое синдром каннабиноидной гиперемезии?
Синдром каннабиноидной гиперемезии
(CHS) – это состояние, которое приводит к повторяющимся и сильным приступам рвоты.Редко и
встречается только у людей, длительно употребляющих марихуану ежедневно.
Марихуана имеет несколько активных
вещества. К ним относятся ТГК и родственные химические вещества. Эти вещества связываются с молекулами
найдено в мозгу. Это вызывает «кайф» от наркотика и другие эффекты, которые испытывают потребители.
Ваш пищеварительный тракт также
количество молекул, которые связываются с ТГК и родственными ему веществами. Итак, марихуана также влияет
пищеварительный тракт.Например, лекарство может изменить время, необходимое желудку, чтобы
пусто. Это также влияет на сфинктер пищевода. Это тугая мышечная полоса,
открывается и закрывается, пропуская пищу из пищевода в желудок. Долгосрочная марихуана
использование может изменить реакцию пораженных молекул и привести к появлению симптомов
CHS.
Марихуана – наиболее широко используемая
запрещенные наркотики в США. Молодые люди – самые частые потребители.Небольшое количество
у этих людей развивается СН. Часто это случается только у людей, которые регулярно употребляли
марихуана в течение нескольких лет. Часто CHS поражает тех, кто употребляет препарат хотя бы раз в
день.
Что вызывает синдром каннабиноидной гиперемезии?
Марихуана оказывает на организм очень сложное воздействие. Специалисты все еще пытаются выяснить, как именно он вызывает СН у некоторых людей.
Специалисты все еще пытаются выяснить, как именно он вызывает СН у некоторых людей.
В мозге марихуана часто оказывает противоположное влияние на мозг.Это помогает предотвратить тошноту и рвоту. Препарат также помогает купировать такие симптомы у людей, проходящих химиотерапию.
Но в пищеварительном тракте,
марихуана, кажется, имеет противоположный эффект. На самом деле это увеличивает вероятность того, что
тошнота и рвота. При первом употреблении марихуаны сигналы из мозга могут быть
более важный. Поначалу это может привести к появлению эффекта от тошноты. Но при многократном использовании
марихуаны, определенные рецепторы в головном мозге могут перестать реагировать на препарат в том же
путь.Это может вызвать повторяющиеся приступы рвоты у людей с хронической сердечной недостаточностью.
До сих пор не ясно, почему некоторые тяжелые
Пользователи марихуаны получают синдром, а другие нет.
Каковы симптомы синдрома каннабиноидной гиперемезии?
Люди с ХСН страдают от
повторяющиеся приступы рвоты. Между этими эпизодами бывают моменты без каких-либо симптомов.
Медицинские работники часто делят эти симптомы на 3 стадии: продромальная фаза,
гипереметическая фаза и фаза восстановления.
Продромальная фаза. На этом этапе основными симптомами часто являются раннее утро.
тошнота и боль в животе (брюшной полости). У некоторых людей также появляется боязнь рвоты. Наиболее
в это время люди сохраняют нормальный режим питания. Некоторые люди употребляют больше марихуаны
потому что они думают, что это поможет остановить тошноту. Эта фаза может длиться месяцами или
лет.
Гипереметическая фаза. Симптомы в это время могут включать:
- Постоянная тошнота
- Повторные эпизоды рвоты
- Боль в животе
- Уменьшение потребления пищи и веса
убыток - Симптомы потери жидкости
(обезвоживание)
На этом этапе рвота
часто бывает интенсивным и подавляющим. Многие люди часто принимают горячий душ в течение дня.Они обнаруживают, что это облегчает тошноту. (Это может быть из-за того, насколько жарко
Многие люди часто принимают горячий душ в течение дня.Они обнаруживают, что это облегчает тошноту. (Это может быть из-за того, насколько жарко
температура влияет на часть мозга, называемую гипоталамусом. Эта часть мозга
влияет как на регулирование температуры, так и на рвоту.) Люди часто сначала обращаются за медицинской помощью
на этом этапе.
Гипереметическая фаза может продолжаться
пока человек полностью не перестанет употреблять марихуану. Затем начинается фраза восстановления.
Фаза восстановления. За это время симптомы исчезнут. Возможна нормальная еда
очередной раз. Эта фаза может длиться дни или месяцы. Симптомы часто возвращаются, если человек пытается
снова марихуана.
Как диагностируется синдром каннабиноидной гиперемезиса?
Многие проблемы со здоровьем могут вызывать
повторная рвота. Чтобы поставить диагноз, ваш лечащий врач спросит вас о вашем
Чтобы поставить диагноз, ваш лечащий врач спросит вас о вашем
симптомы и ваше прошлое здоровье.Он или она также проведет медицинский осмотр, включая экзамен.
вашего живота.
Ваш лечащий врач также может
нужно больше тестов, чтобы исключить другие причины рвоты. Это особенно верно для
те, которые могут сигнализировать об опасности для здоровья. Основываясь на других ваших симптомах, эти тесты могут
включают:
- Анализы крови на анемию и
инфекция - Пробы электролитов
- Тесты на ферменты поджелудочной железы и печени,
проверить эти органы - Тест на беременность
- Анализ мочи на наличие инфекции
или другие причины мочеиспускания - Скрининг на наркотики для проверки на наркотики
причины рвоты - Рентген брюшной полости для проверки
такие вещи как засор - Верхняя эндоскопия для осмотра желудка
и пищевод при возможных причинах рвоты - КТ головы при нервной системе
причина рвоты кажется вероятной - КТ брюшной полости для проверки здоровья
проблемы, которые могут потребовать хирургического вмешательства
CHS был обнаружен совсем недавно. Так что некоторые медицинские работники могут не знать об этом. В результате они могут не заметить это
Так что некоторые медицинские работники могут не знать об этом. В результате они могут не заметить это
на протяжении многих лет. Они часто путают СНС с циклической рвотой. Это здоровье
проблема, вызывающая похожие симптомы. Специалист по заболеваниям органов пищеварения
тракт (гастроэнтеролог) может поставить диагноз.
У вас может быть CHS, если у вас есть все это:
Долгосрочное еженедельное и ежедневное употребление марихуаны
- Боль в животе
Сильная повторяющаяся тошнота и рвота
Вы чувствуете себя лучше после горячего душа
Не существует единого теста, подтверждающего этот диагноз.Только
улучшение после отказа от марихуаны подтверждает диагноз.
Как лечится синдром каннабиноидной гиперемезиса?
Если у вас была сильная рвота,
возможно, вам придется ненадолго остаться в больнице. Во время фазы гиперемезиса
Во время фазы гиперемезиса
вам могут понадобиться следующие процедуры:
- Замена жидкости внутривенно (внутривенно) для
обезвоживание - Лекарства, помогающие уменьшить
рвота - Лекарство от боли
- Ингибиторы протонной помпы, для лечения
воспаление желудка - Частые горячие души
- В небольшой выборке людей с хронической сердечной недостаточностью, натирание крема с капсаицином
живот помог уменьшить боль и тошноту.Химические вещества в креме одинаковы
эффект как горячий душ
Симптомы часто проходят через день или
2, если до этого времени не использовалась марихуана.
Чтобы полностью поправиться, вам необходимо
прекратите употреблять марихуану полностью. Некоторым людям могут помочь программы реабилитации от наркозависимости, чтобы
помочь им бросить курить. Также могут помочь когнитивно-поведенческая терапия или семейная терапия. если ты
Также могут помочь когнитивно-поведенческая терапия или семейная терапия. если ты
прекратите употреблять марихуану, ваши симптомы не должны вернуться.
Каковы возможные осложнения гиперемезиса каннабиноидов
синдром?
Очень сильная продолжительная рвота может привести к обезвоживанию. Это также может привести к проблемам с электролитами в крови. При отсутствии лечения они могут вызвать редкие осложнения, такие как:
- Мышечные спазмы или слабость
- Изъятия
- Почечная недостаточность
- Нарушения сердечного ритма
- Удар
- В очень редких случаях отек головного мозга (отек мозга)
Ваша медицинская бригада быстро исправит любые проблемы с обезвоживанием или электролитами.Это может помочь предотвратить эти проблемы.
Что я могу сделать, чтобы предотвратить синдром гиперемезиса каннабиноидов?
Вы можете предотвратить CHS, не используя
марихуана в любой форме. Возможно, вы не захотите верить, что марихуана может быть причиной
Возможно, вы не захотите верить, что марихуана может быть причиной
причина ваших симптомов. Это может быть потому, что вы использовали его много лет без
возникли проблемы. Синдром может развиться через несколько лет. Может помочь препарат
предотвратить тошноту у новых пользователей, которые не используют его часто.Но людям с CHS необходимо
полностью прекратить его использовать. Если они этого не сделают, симптомы, скорее всего, вернутся.
Отказ от марихуаны может привести к
другие преимущества для здоровья, такие как:
- Улучшение функции легких
- Улучшение памяти и мышления
- Лучше спать
- Снижение риска депрессии и беспокойства
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если у вас сильная рвота длилась день или дольше.
Основные сведения о синдроме каннабиноидной гиперемезии
- CHS – это состояние, которое приводит к
повторяющиеся и сильные приступы рвоты. Это результат длительного использования
марихуана. - Большинство людей лечит себя горячим
душ, чтобы уменьшить их симптомы. - Некоторые люди с CHS не могут
поставлен диагноз несколько лет.Признание вашего поставщика медицинских услуг, что вы используете
ежедневная марихуана может ускорить диагностику. - Возможно, вам придется остаться в больнице
лечить обезвоживание от CHS. - Симптомы начинают исчезать в течение дня
или 2 после прекращения употребления марихуаны. - Симптомы почти всегда возвращаются, если вы употребляете марихуану
очередной раз.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и все новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут.Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.

- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.
Не то, что вы ищете?
Симптомы и причины синдрома циклической рвоты
В разделе:
Каковы основные симптомы синдрома циклической рвоты?
Основными симптомами синдрома циклической рвоты являются внезапные повторяющиеся приступы, называемые эпизодами, сильной тошноты и рвоты. Вы можете рвать несколько раз в час. Эпизоды могут длиться от нескольких часов до нескольких дней.Эпизоды могут вызывать у вас сильную усталость и сонливость.
Каждый эпизод синдрома циклической рвоты обычно начинается в одно и то же время дня, длится такой же отрезок времени и протекает с теми же симптомами и интенсивностью, что и предыдущие эпизоды. Эпизоды могут начаться в любое время, но часто начинаются рано утром.
Эпизоды могут начаться в любое время, но часто начинаются рано утром.
Основными симптомами синдрома циклической рвоты являются внезапные повторяющиеся приступы, называемые эпизодами, сильной тошноты и рвоты.
Какие еще симптомы синдрома циклической рвоты?
Другие симптомы синдрома циклической рвоты могут включать одно или несколько из следующих:
- рвота – попытка рвоты, но изо рта ничего не выходит, также называется сухой рвотой
- боли внизу живота
- ненормальная сонливость
- бледная кожа
- головные боли
- отсутствие аппетита
- не хочу говорить
- слюни или плевки
- сильная жажда
- чувствительность к свету или звуку
- головокружение
- диарея
- лихорадка
Какие фазы синдрома циклической рвоты?
Синдром циклической рвоты имеет четыре фазы:
- продромальная фаза
- фаза рвоты
- этап восстановления
- фаза скважины
Как различаются симптомы в фазах синдрома циклической рвоты?
Симптомы будут меняться по мере прохождения четырех фаз синдрома циклической рвоты:
- Продромная фаза.
 Во время продромальной фазы вы чувствуете, что надвигается эпизод. Эта фаза, которая часто сопровождается сильным потоотделением и тошнотой – с болью в животе или без нее – может длиться от нескольких минут до нескольких часов. Ваша кожа может выглядеть необычно бледной.
Во время продромальной фазы вы чувствуете, что надвигается эпизод. Эта фаза, которая часто сопровождается сильным потоотделением и тошнотой – с болью в животе или без нее – может длиться от нескольких минут до нескольких часов. Ваша кожа может выглядеть необычно бледной. - Фаза рвоты. Основные симптомы этой фазы – сильная тошнота, рвота и рвота. На пике этой фазы вас может рвать несколько раз в час. Ты можешь быть
- тихо и умеет отвечать окружающим
- не может двигаться и не может отвечать людям вокруг вас
- скручивания и стоны с сильной болью в животе
Тошнота и рвота могут длиться от нескольких часов до нескольких дней.
- Фаза восстановления. Выздоровление начинается, когда вы прекращаете рвоту и рвоту и чувствуете меньшую тошноту. Вы можете почувствовать себя лучше постепенно или быстро. Фаза восстановления заканчивается, когда прекращается тошнота и возвращается здоровый цвет кожи, аппетит и энергия.

- Скважинная фаза. Фаза выздоровления происходит между эпизодами. На этом этапе у вас нет никаких симптомов.
Когда мне следует обращаться за медицинской помощью?
Вам следует обратиться за медицинской помощью, если
Вам следует немедленно обратиться за медицинской помощью, если у вас есть какие-либо признаки или симптомы обезвоживания во время фазы рвоты.Эти признаки и симптомы могут включать
- сильная жажда и сухость во рту
- мочеиспускание меньше обычного
- моча темного цвета
- сухость во рту
- снижение тургора кожи, что означает, что когда ваша кожа защемляется и освобождается, кожа не сразу становится гладкой до нормального состояния
- впавшие глаза или щеки
- головокружение или обморок
Если вы являетесь родителем или опекуном младенца или ребенка, вам следует немедленно обратиться за медицинской помощью, если у них появятся какие-либо признаки и симптомы обезвоживания во время фазы рвоты. Эти признаки и симптомы могут включать
Эти признаки и симптомы могут включать
- жажда
- мочеиспускание меньше обычного или отсутствие мокрых подгузников в течение 3 часов и более
- недостаток энергии
- сухость во рту
- без слез при слезах
- снижение тургора кожи
- впавшие глаза или щеки
- необычно капризное или сонливое поведение
Что вызывает синдром циклической рвоты?
Эксперты не уверены, что вызывает синдром циклической рвоты.Однако некоторые эксперты считают, что следующие условия могут иметь значение:
- проблемы с нервными сигналами между мозгом и пищеварительным трактом
- проблемы с реакцией мозга и эндокринной системы на стресс
- мутаций в определенных генах, которые связаны с повышенным шансом получения CVS
Что может вызвать эпизод циклической рвоты?
Триггеры эпизода циклической рвоты могут включать:
- эмоциональный стресс
- приступы тревоги или паники, особенно у взрослых
- инфекций, таких как простуда, грипп или хронический синусит
- сильное волнение перед такими событиями, как дни рождения, праздники, каникулы и школьные экскурсии, особенно у детей
- недосыпание
- физическое истощение
- аллергия
- предельные температуры горячего или холодного
- алкоголь питьевой
- менструальных циклов
- укачивание
- менструаций без еды (голодание)
Употребление в пищу определенных продуктов, таких как шоколад, сыр и продукты с глутаматом натрия (MSG), может играть роль в возникновении эпизодов.
Этот контент предоставляется как услуга Национального института диабета, болезней органов пищеварения и почек.
(NIDDK), часть Национального института здоровья. NIDDK переводит и распространяет результаты исследований, чтобы расширить знания и понимание о здоровье и болезнях среди пациентов, медицинских работников и общественности. Контент, создаваемый NIDDK, тщательно проверяется учеными NIDDK и другими экспертами.
NIDDK благодарит:
Thangam Venkatesan, M.D., Медицинский колледж Висконсина
7 возможных причин, не связанных с беременностью, которые вам необходимо знать
Некоторые проблемы с пищеварением могут привести к тошноте по утрам
Основные моменты
- Ешьте легкие обеды, чтобы избежать проблем с пищеварением в ночное время
- Кислотный рефлюкс может вызвать тошноту по утрам
- Пейте достаточно воды, чтобы предотвратить тошноту
Утренняя тошнота может быть одним из самых тяжелых переживаний. Тошнота – это дискомфорт в желудке, который может вызывать ощущение рвоты.Это не болезнь, это беспокойство, которое вы можете почувствовать по любой причине или перед рвотой. Беременность – наиболее частая причина тошноты по утрам, которую обычно называют утренним недомоганием. Многие не понимают других возможных причин тошноты по утрам. Это может быть результатом обычного дискомфорта в желудке или признаком заболевания. Если эти симптомы не исчезнут в течение нескольких дней, необходимо обратиться к врачу. Обычно многие пробуют домашние средства от тошноты. Но чтобы с этим бороться эффективно, нужно найти причину.Вот несколько возможных причин утренней тошноты, помимо беременности.
Тошнота – это дискомфорт в желудке, который может вызывать ощущение рвоты.Это не болезнь, это беспокойство, которое вы можете почувствовать по любой причине или перед рвотой. Беременность – наиболее частая причина тошноты по утрам, которую обычно называют утренним недомоганием. Многие не понимают других возможных причин тошноты по утрам. Это может быть результатом обычного дискомфорта в желудке или признаком заболевания. Если эти симптомы не исчезнут в течение нескольких дней, необходимо обратиться к врачу. Обычно многие пробуют домашние средства от тошноты. Но чтобы с этим бороться эффективно, нужно найти причину.Вот несколько возможных причин утренней тошноты, помимо беременности.
Что вызывает утреннюю тошноту?
1. Усталость
Усталость, обычно вызываемая недостаточным сном, может вызвать тошноту. Нездоровый цикл сна может вызывать тошноту по утрам.
2. Низкий уровень сахара в крови
Низкий уровень глюкозы в крови может вызвать тошноту по утрам. Это также может привести к головокружению. Обычно это происходит из-за большого перерыва между ужином и завтраком.Люди с диабетом также могут испытывать колебания уровня сахара в крови. Пропуск завтрака может ухудшить это состояние.
Это также может привести к головокружению. Обычно это происходит из-за большого перерыва между ужином и завтраком.Люди с диабетом также могут испытывать колебания уровня сахара в крови. Пропуск завтрака может ухудшить это состояние.
Низкий уровень сахара в крови по утрам может вызвать тошноту.
Фото предоставлено: iStock
3. Кислотный рефлюкс
Изжога или кислотный рефлюкс могут вызвать несколько неприятных ощущений, включая тошноту. Отмена ужинов за несколько часов до сна может помочь предотвратить кислотный рефлюкс в ночное время.
Также прочтите: Домашние средства от кислотного рефлюкса: полезны ли пробиотики? Вот как
4.Тревога
Тревога – это психическое состояние, которое может вызывать различные эмоции. Это также может привести к тошноте и ухудшить ее состояние.
Также прочтите: Дыхательные упражнения для мгновенного отражения беспокойства
5. Гастропарез
Это также проблема пищеварения, при которой мышцы желудка не работают должным образом. Гастропарез может вызвать рвоту, тошноту или боль в животе.
Гастропарез может вызвать рвоту, тошноту или боль в животе.
Плохое питание может вызвать тошноту.
Фото: iStock
6.Головная боль или мигрень
Головные боли или тошнота также могут вызывать тошноту. Мигрень – это тяжелая форма головной боли, которая также может быть причиной. Если это происходит слишком часто, важно поговорить со своим врачом, чтобы устранить причину головной боли в зависимости от ее типа.
Читайте также: Все о мигрени
7. Обезвоживание
Недостаточное количество воды также может вызвать тошноту. Обезвоживание может привести к ряду других проблем со здоровьем, включая головокружение, истощение, темную мочу и многое другое.Отказ от питья воды на ночь в течение длительного времени может вызвать тошноту по утрам.
Заявление об ограничении ответственности: этот контент, включая советы, предоставляет только общую информацию. Это никоим образом не заменяет квалифицированное медицинское заключение. Всегда консультируйтесь со специалистом или вашим лечащим врачом для получения дополнительной информации. NDTV не несет ответственности за эту информацию.
NDTV не несет ответственности за эту информацию.
Ожидание ответа для загрузки …
Что вызывает тошноту? – 8 удивительных причин, по которым вы чувствуете себя больным
Нет ничего хуже, чем когда вы начинаете испытывать тошноту, тошноту глубоко под ложечкой.Если вас еще не вырвало (самое ужасное), это может вызвать у вас головокружение, дезориентацию и разочарование, пока вы не доберетесь до корня проблемы.
«Тошнота – это очень общий симптом, который может возникать при самых разных заболеваниях и как нормальный процесс регуляции вашего тела», – говорит Джейме Хох, доктор медицинских наук, врач семейной медицины в Mayo Clinic Health System.
Это самая сложная часть: кажется, что все и вся может вызвать тошноту. Частыми причинами являются желудочный грипп или пищевое отравление, укачивание, беременность на ранних сроках и переедание.
Когда у вас начинает урчать в желудке, лекарства от тошноты, такие как Emetrol и Dramamine-N, в большинстве случаев могут помочь вам быстро найти облегчение. Если вы не хотите принимать лекарства, некоторые люди также находят облегчение от масел с легким ароматом, таких как мята перечная, лаванда или имбирь. (Эти 15 средств, успокаивающих желудок, тоже являются беспроигрышным вариантом.)
Если вы не хотите принимать лекарства, некоторые люди также находят облегчение от масел с легким ароматом, таких как мята перечная, лаванда или имбирь. (Эти 15 средств, успокаивающих желудок, тоже являются беспроигрышным вариантом.)
Тем не менее, есть много других средств, способствующих выворачиванию желудка, которым может потребоваться немного дополнительного внимания. Вот восемь причин, по которым вы не можете избавиться от этого чувства тошноты, и как сделать так, чтобы ваш желудок оставался счастливым, двигаясь вперед.
Вы собираетесь заболеть мигренью
Причина возникновения мигрени до конца не изучена. Но они часто сопровождаются тошнотой, рвотой и чувствительностью к свету и звукам. Однако существует несколько теорий о том, как мигрень вызывает тошноту.
Эксперты считают, что химический состав мозга серотонин играет определенную роль. Теория? Серотонин посылает сигналы кровеносным сосудам в вашем мозгу, сообщая им о том, что они увеличиваются, что иногда может активировать часть вашего мозга, ответственную за тошноту и рвоту, объясняет Кристин Ли, доктор медицины, гастроэнтеролог из клиники Кливленда.
«Другая теория состоит в том, что мигрень влияет на ту часть мозга, которая связана с нарушением внутреннего уха, отсюда сильная корреляция между головокружением и симптомом тошноты», – объясняет доктор Ли.
✖️Изберите тошноту: «Чтобы предотвратить мигрень, вам следует избегать общих триггеров, вызывающих мигрень, включая эмоциональный стресс, яркий свет, сильные запахи, недостаток сна и отсутствие еды», – говорит доктор Хох.
Вы беспокоитесь
КолдуновGetty Images
Тревога может усилить активацию вашей вегетативной нервной системы, в частности вашу реакцию «бей или беги», – сказал доктор.Хох говорит. Когда это происходит, больше крови поступает к мышцам, а не к органам, составляющим пищеварительную систему, что вызывает тошноту.
Гормоны стресса, такие как кортизол, адреналин и другие, также попадают в вашу кровь, что увеличивает количество сокращений в желудке, вызывая чувство тошноты, говорит доктор Ли.
✖️Исправьте тошноту: Лучшее, что вы можете сделать, чтобы избежать будущих приступов тошноты, – это найти способ справиться со своим беспокойством, – говорит доктор.Hoch. Это может означать практику саморасслабления, посещение психолога, физические упражнения или прием лекарств, прописанных врачом. Эти восемь естественных средств от беспокойства – хорошее начало.
Вы обезвожены
Дугал УотерсGetty Images
Обезвоживание происходит, когда вашему телу не хватает воды для нормальных процессов, то есть симптомы выходят за рамки чувства сильной жажды.
«Когда в вашем теле циркулирует меньше жидкости, ваше тело предпочтительно направляет эту жидкость и ваш кровоток к органам, которые он считает наиболее важными – вашему мозгу и вашему сердцу», – говорит доктор Хох. «Это может вызвать снижение притока крови к органам желудочно-кишечного тракта, вызывая тошноту и боль в животе».
✖️Убрать тошноту: Ключевым моментом является заправка большого количества жидкости. Хотя идеальное количество воды варьируется от человека к человеку, большинство взрослых должны получать от 11 до 16 чашек в день, говорит доктор.Hoch. Это может показаться много, но вам не нужно пить из бутылки с водой, чтобы набрать такое количество. Чай и кофе, сельтерская вода, овощи, такие как огурцы и помидоры, а также фрукты, такие как арбуз, учитываются при ежедневном потреблении воды.
У вас слишком низкий уровень сахара в крови
ХонгтамГетти Изображений
Ваши гормоны регулируют уровень сахара в крови. Но если уровень сахара в крови начинает падать слишком низко (это называется гипогликемией), определенные гормоны (например, глюкагон и адреналин) резко повышаются, чтобы помочь вашему организму вырабатывать больше глюкозы.Когда это происходит, ваш желудок испытывает прилив сигналов, которые могут вызвать ощущение тошноты, – говорит доктор Ли.
«Низкий уровень сахара в крови также может повлиять на вашу вегетативную нервную систему, аналогично механизму тошноты, связанной с тревогой», – говорит доктор Хох.
✖️Избавьте тошноту: Чтобы поддерживать стабильный уровень сахара в крови, употребляйте продукты с нижним пределом гликемического индекса (ГИ), говорит доктор Хох. GI измеряет, насколько быстро углеводы в различных продуктах расщепляются до сахара и попадают в вашу кровь.По данным Американской кардиологической ассоциации, большинство фруктов, некрахмалистых овощей, бобовых и овса – отличные варианты.
Время приема пищи тоже имеет значение. «Гипогликемию можно предотвратить, если часто есть небольшими порциями в течение дня», – говорит доктор Хох. Держите размер порций под контролем, включайте смесь нежирного белка, качественных жиров и углеводов с низким ГИ (например, болгарский, сладкий картофель и кукурузу) и старайтесь есть каждые 3-4 часа.
У вас кислотный рефлюкс
ТаракорнGetty Images
По словам доктораЛи, «гастроэзофагеальная рефлюксная болезнь (ГЭРБ) может вызывать тошноту из-за разбрызгивания желудочной кислоты вверх и из желудка в нижнюю часть пищевода», трубку, соединяющую ваш рот и желудок.
Эта кислота может повредить слизистую оболочку пищевода, что может вызвать тошноту. К другим распространенным симптомам кислотного рефлюкса относятся боль в груди, изжога, проблемы с глотанием пищи или ощущение комка в горле.
✖️Избегайте тошноты: Избегайте переедания, курения, употребления слишком большого количества кофеина или алкоголя и употребления острой, жирной или кислой пищи.Эти вещи могут усугубить все симптомы, связанные с кислотным рефлюксом, – говорит доктор Хох.
Также может быть полезно оставаться в вертикальном положении не менее 30 минут после еды. Лекарства, такие как Зантак или Нексиум, также помогают избавиться от изжоги. (Эти шесть натуральных средств от кислотного рефлюкса также могут помочь вам найти облегчение.)
У вас может быть пептическая язва
ElenabsGetty Images
Пептические язвы – чаще всего вызваны инфекцией от H.plyori – возникают, когда кислота проникает глубоко в слизистую оболочку желудка, вызывая открытую рану. Это может привести к жгучей боли в животе, вздутию живота, изжоге и тошноте, – говорит доктор Ли.
Это может привести к жгучей боли в животе, вздутию живота, изжоге и тошноте, – говорит доктор Ли.
✖️Избавьте тошноту: Чтобы вылечить язву, ваш врач обычно описывает антибиотики или лекарства, замедляющие выработку желудочной кислоты и способствующие процессу заживления. Вам также может потребоваться избегать нестероидных противовоспалительных препаратов (таких как ибупрофен и напроксен) и стероидов, поскольку они могут увеличить риск развития пептических язв, говорит доктор.Ли. Алкоголь, курение и острая пища также могут ухудшить ваши симптомы.
Чтобы предотвратить повторное появление пептических язв, не забывайте содержать вещи в чистоте. «Хорошая гигиена мытья рук важна, чтобы не заразиться инфекцией H. pylori , которая передается через фекалии или орально», – говорит д-р Ли. Это означает, что вы должны намыливать руки с мылом не менее 20 секунд (обязательно между пальцами и под ногтями).
Ваши аллергены побеждают вас
NasalCrom Контроллер симптомов назальной аллергии
Наряду с слезотечением, зудом в горле и постоянным чиханием сезонная аллергия может вызвать постназальное выделение, то есть излишки слизи из носа стекают по задней стенке горла, а не из ноздрей. Это может легко вызвать раздражение в горле или вызвать кашель, но когда слизь спускается по пищеводу в желудок, может возникнуть тошнота.
Это может легко вызвать раздражение в горле или вызвать кашель, но когда слизь спускается по пищеводу в желудок, может возникнуть тошнота.
✖️Уберите тошноту: Прежде всего, постарайтесь избегать всего, что может вызвать у вас аллергию (извините, фермерский рынок ранним утром). Также может помочь контроль над слизистой с помощью некоторых безрецептурных средств от аллергии, таких как NasalCrom Spray и Claritin. Обязательно обсудите это со своим доктором. Если ваша аллергия в целом стала невыносимой, он или она может порекомендовать лекарства по рецепту или даже укол от аллергии.
Вы приняли таблетку натощак.
seb_raGetty Изображения
«Тошнота – частый побочный эффект многих различных лекарств, включая антидепрессанты, лекарства от кровяного давления, оральные контрацептивы, обезболивающие, антибиотики и многое другое», – говорит доктор Хох. Ваш кишечник перерабатывает пищу, выделяя желудочную кислоту, поэтому, когда вы принимаете таблетку перед едой, эта кислота все равно будет выделяться, вызывая раздражение или тошноту, говорит доктор. Hoch.
Hoch.
✖️Уберите тошноту: Во-первых, попробуйте принимать лекарства во время еды, чтобы посмотреть, помогает ли это успокоить желудок. Если лекарство вызывает у вас тошноту, поговорите со своим врачом о тестировании самой низкой дозы. По словам доктора Хоха, вам также может потребоваться отказаться от других ненужных лекарств или добавок.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти дополнительную информацию об этом и подобном контенте на сайте piano.io.
Заболевания пищеварительного тракта | ||
Сильная боль в животе Нежный на ощупь живот | Визуализирующие исследования брюшной полости (например, рентген, ультрасонография и / или КТ) | |
Нет испражнений и газов Спастическая боль в животе, которая приходит и уходит Обычно у людей с грыжей или перенесших абдоминальную операцию | Рентген брюшной полости человека в горизонтальном и вертикальном положении | |
Незначительная боль в животе или ее отсутствие (кроме рвоты) Редко лихорадка или кровь в стуле Нормальный абдоминальный осмотр | ||
Гастропарез (плохое опорожнение желудка) или кишечная непроходимость (временное отсутствие сократительных движений кишечника) § | Рвота частично переваренной пищей через несколько часов после приема пищи Часто встречается у диабетиков с повышенным уровнем сахара в крови (глюкозы) или после операций на брюшной полости. | Рентген брюшной полости, сделанный в положении лежа и в вертикальном положении Ядерное сканирование для оценки опорожнения желудка у людей с гастропарезом |
От легкой до умеренной тошноты в течение многих дней, а иногда и рвоты Общее недомогание (недомогание) Потемнение мочи, затем пожелтение кожи и белков глаз (желтуха) Легкий дискомфорт в верхней правой части живота | ||
Проглатывание токсина (многие из них вызывают рвоту; общие примеры включают алкоголь, аспирин, железо, свинец или инсектициды) | Проглатывание обычно чистое на основании истории болезни человека Различные другие симптомы в зависимости от проглоченного вещества | Зависит от принятого вещества, но может включать анализы крови и функциональные пробы печени |
Заболевания головного мозга и нервной системы | ||
Травма головы (например, в результате недавней автомобильной аварии, спортивной травмы или падения) | Травма подтверждена на основании истории болезни человека Часто головная боль, спутанность сознания и трудности с запоминанием недавних событий | |
Внезапная, часто сильная головная боль | Спинальная пункция при нормальных результатах КТ | |
Постепенная головная боль и спутанность сознания Часто жар и боль при наклоне головы вперед Может вызвать красновато-пурпурную сыпь из крошечных точек на коже (петехии), если это вызвано менингококковым менингитом ‡ | Спинальная пункция (иногда предшествует КТ головы) | |
Повышенное давление внутри черепа (например, вызванное сгустком крови или опухолью) | Головная боль, спутанность сознания, а иногда и проблемы с нервом, спинным мозгом или функцией мозга | |
Ложное ощущение движения (головокружение), ритмичные подергивания глаз (нистагм) и симптомы, усиливающиеся при движении головы Иногда звон в ушах (тиннитус) | ||
Обычно головная боль от умеренной до сильной Головной боли, иногда предшествующей появлению мигающих огней и слепых пятен (аура) Иногда чувствительность к свету (светобоязнь) или временные нарушения равновесия или силы мышц Часто в истории повторяющихся подобных атак | Иногда КТ или МРТ головы и спинномозговая пункция (при неясности результатов обследования) | |
Сброс триггера на основе истории болезни человека | ||
Психологические расстройства (например, нервная анорексия и нервная булимия) | Без диареи и болей в животе Рвота, часто возникающая при стрессе Отвращение к еде | |
Системные (в масштабе всего тела) состояния | ||
Повышенный объем выделяемой мочи каждый день (полиурия), чрезмерная жажда (полидипсия) и часто значительное обезвоживание | ||
Побочные эффекты или токсичность лекарств | Проглатывание наркотика или вещества, очищенного на основании анамнеза человека | Зависит от принятого вещества, но может включать анализы крови |
Часто желтуха на поздних стадиях болезни печени Аммиачный запах изо рта при почечной недостаточности Часто у людей с заболеванием Грубое движение руками (звездочка) | Анализы крови и мочи для оценки функции печени и почек Анализы крови для определения уровня аммиака в крови | |
Тошнота и / или рвота, часто возникающие по утрам или вызванные едой Нормальное обследование (за исключением случаев обезвоживания человека) Часто задержка или поздняя менструация | ||
Воздействие обычно четкое на основе истории болезни человека Сильная тошнота, рвота и диарея | ||
.

 Поэтому вождение машины становится затрудненным и для обеспечения безопасности движения нужно ограничить права вождения.
Поэтому вождение машины становится затрудненным и для обеспечения безопасности движения нужно ограничить права вождения. При походе в магазин забывается покупка необходимых вещей.
При походе в магазин забывается покупка необходимых вещей.
 Часто больные забывают самостоятельно находить и брать еду из холодильника. При возможности ешьте вместе и следите, чтобы подопечный мог справиться с согреванием еды или с применением кухонной техники. Для обеспечения безопасности проконтролируйте, выключены ли бытовые приборы после их использования.
Часто больные забывают самостоятельно находить и брать еду из холодильника. При возможности ешьте вместе и следите, чтобы подопечный мог справиться с согреванием еды или с применением кухонной техники. Для обеспечения безопасности проконтролируйте, выключены ли бытовые приборы после их использования. Его доверием могут злоупотреблять и знакомые.
Его доверием могут злоупотреблять и знакомые.
 alzheimers.org.uk.
alzheimers.org.uk. , Anders, W., Guerchet, M., Ali, G., Wu, Y., Prina, M. World Alzheimer Report 2015. The Global Impact of Dementia [Internet]. Alzheimer’s Disease International; 2015. Available from: http://www.worldalzreport2015.org
, Anders, W., Guerchet, M., Ali, G., Wu, Y., Prina, M. World Alzheimer Report 2015. The Global Impact of Dementia [Internet]. Alzheimer’s Disease International; 2015. Available from: http://www.worldalzreport2015.org Second edition. Am J Psychiatry. 2007 Dec; 164 (12 Suppl): 5–56.
Second edition. Am J Psychiatry. 2007 Dec; 164 (12 Suppl): 5–56. Dementsuse Eesti ravi- tegevus- ja diagnostikajuhend. 2006. Kättesaadav: http://www.enns.ee/Ravijuhendid/Dementsuse_ravijuhend.pdf
Dementsuse Eesti ravi- tegevus- ja diagnostikajuhend. 2006. Kättesaadav: http://www.enns.ee/Ravijuhendid/Dementsuse_ravijuhend.pdf 
 Нормальные показатели анализа мочи не исключают почечной колики, они свидетельствуют об отсутствии оттока мочи из блокированной почки.
Нормальные показатели анализа мочи не исключают почечной колики, они свидетельствуют об отсутствии оттока мочи из блокированной почки. Такой состав мочи – следствие диеты с большим количеством белка, солей и оксалатов, а также возможного генетического расстройства, вызывающего повышенную экскрецию.
Такой состав мочи – следствие диеты с большим количеством белка, солей и оксалатов, а также возможного генетического расстройства, вызывающего повышенную экскрецию. Состояние может быть опасно для жизни.
Состояние может быть опасно для жизни. Если медикаментозная терапия невозможна, используется дистанционная литотрипсия (неинвазивный метод дробления камней) либо эндоскопическое удаление камня через небольшой прокол.
Если медикаментозная терапия невозможна, используется дистанционная литотрипсия (неинвазивный метод дробления камней) либо эндоскопическое удаление камня через небольшой прокол.





 Во время продромальной фазы вы чувствуете, что надвигается эпизод. Эта фаза, которая часто сопровождается сильным потоотделением и тошнотой – с болью в животе или без нее – может длиться от нескольких минут до нескольких часов. Ваша кожа может выглядеть необычно бледной.
Во время продромальной фазы вы чувствуете, что надвигается эпизод. Эта фаза, которая часто сопровождается сильным потоотделением и тошнотой – с болью в животе или без нее – может длиться от нескольких минут до нескольких часов. Ваша кожа может выглядеть необычно бледной.
