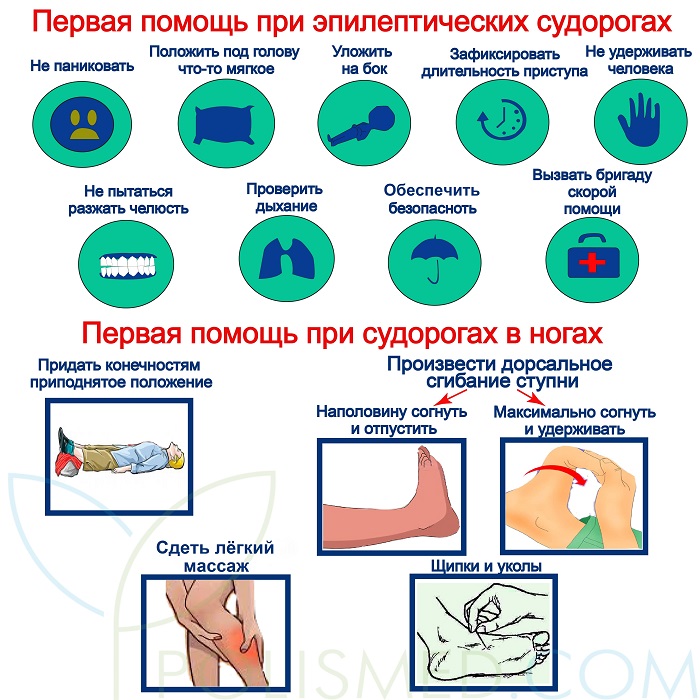
Ревматоидный артрит ног: лечение и симптомы
Ревматоидный артрит – системное ревматическое заболевание, способное привести к хроническому воспалению и тяжким необратимым эрозивно-деструктивным повреждениям суставов, а также к поражению внутренних органов.
Симптомы
Ревматоидный артрит имеет аутоиммунное происхождение, то есть, в сущности, является неадекватной реакцией организма на какие-либо раздражающие факторы, когда иммунные клетки (лимфоциты) воспринимают собственные клетки организма как инородные и атакуют их.
Болезни свойственен хронический синовит (эрозивное воспаление суставов) в результате которого разрушается соединительная ткань и другие суставные элементы. Обычно поначалу поражаются синовиальные оболочки мелких суставов пальцев ног.
Ревматоидная форма артрита может возникать у пациентов разных возрастов (обычно 30+, хотя болеют и дети). При этом отмечается, что женщины страдают им практически в 5 раз чаще, хотя переносят несколько легче, нежели мужской пол. При отсутствии адекватной терапии есть высокий риск инвалидизации пациента в первые 5 лет болезни.
При этом отмечается, что женщины страдают им практически в 5 раз чаще, хотя переносят несколько легче, нежели мужской пол. При отсутствии адекватной терапии есть высокий риск инвалидизации пациента в первые 5 лет болезни.
Этиология ревматоидного артрита считается до конца невыясненной, но исследователи полагают, что наследственная предрасположенность зачастую является решающей. Патологический процесс при этом носит инфекционный характер и влияет на увеличение СОЭ и числа лейкоцитов, что связано с внедрение в организм инфекционных агентов, провоцирующих сбой иммунитета и создающий иммунные комплексы антител, которые скапливаются в области сустава, вызывая заболевание.
Выявлено, что, как правило, дебюту ревматоидного артрита практически в половине случаев предшествуют грипп, ангина или другие острые респираторные заболевания, а также переохлаждение, травма, стресс, гормональная перестройка и прочие негативные факторы-провокаторы.
Ревматоидный артрит ног чрезвычайно опасен не только утратой двигательный функций, но и риском летального исхода вследствие осложнений, в том числе почечной недостаточности. Это действительно коварная болезнь, так как может практически бессимптомно разрушать организм многие месяцы, пока не проявится в полную силу, когда лечение будет уже не столь эффективным. Поэтому жизненно важно приступать к обследованию и качественному лечению суставов с первых признаков заболевания, не дожидаясь прогрессирования артрита ног.
Это действительно коварная болезнь, так как может практически бессимптомно разрушать организм многие месяцы, пока не проявится в полную силу, когда лечение будет уже не столь эффективным. Поэтому жизненно важно приступать к обследованию и качественному лечению суставов с первых признаков заболевания, не дожидаясь прогрессирования артрита ног.
Ревматоидный артрит ног – симптомы
Ревматоидный артрит ног трудно спутать с каким-либо иным заболеванием, поскольку он имеет достаточно своеобразную и выраженную симптоматическую картину.
- Боли в суставах ног. Чаще беспокоят пациента в первой половине дня, затем могут исчезать и вновь возникать ночью, постепенно усиливаясь к утру
- Утренняя скованность в суставах, напоминающая «сжатие» ног тесными сапогами. Когда человек «расхаживается», скованность ослабляется или вовсе проходит.
- Отёчность, опухлость, краснота в ноге, в месте воспаления и деформации.
- Жесткость мышц и ограниченность в движении суставов ног.

- Поражение суставов ног, как правило, симметричное. Подушечки пальцев болезненно реагируют на нажатие.
- Стартует артрит ног обычно с мелких суставов пальцев, по мере прогрессирования заболевания воспаление переходит на крупные суставы – коленный сустав, голеностоп). Иногда случается наоборот – ревматоидный артрит начинается в больших суставах, а с развитием болезни артрит поражает пальцы ног (у пациентов преклонного возраста).
- В месте сгибов ноги при артрите обнаруживаются так называемые ревматоидные узелки размером примерно с горошину. Могут расти или уменьшаться, исчезать и появляться вновь. Видны сквозь кожу, больного не беспокоят.
- Ревматоидный артрит сопровождается признаками общей интоксикации организма. Пациент продолжительное время испытывает потерю энергии, слабость, утомляемость, ухудшение аппетита. Температура тела может скакать, лимфоузлы – увеличиваться. Зачастую больной теряет килограммы. В целом плохое самочувствие нередко напоминает грипп.

- С постепенным прогрессированием артрита происходит устойчивая деформация суставов ног. В ногах ухудшается кровообращение, ослабляется связь нервов с центральной нервной системой, кожные покровы приобретают бледность, мышцы ног могут атрофироваться.
- У маленьких детей нужно обратить внимание на прихрамывание, раздражительность, плаксивость, отказ от еды. Все это может свидетельствовать об артрите, поражающем ноги. Лечение артрита нужно начинать незамедлительно. Но ему должна предшествовать профессиональная диагностика.
Диагностика и её методы
Отличие ревматоидного артрита от артритов других разновидностей заключается в том, что это системное заболевание, затрагивающее не только опорно-двигательный аппарат, но и другие органы. Зачастую многообразие проявлений ревматоидного артрита и отсутствие специфических признаков на начальном этапе болезни затрудняет диагностику.
Яркая клиническая картина ревматоидного артрита ног порой становится видна лишь по истечении 1-2 лет после старта заболевания. При этом опытный специалист обязательно рассмотрит состояние пациента комплексно и сделает правильные выводы, чтобы начать лечение ревматоидного артрита ног как можно раньше, когда шансы на благополучный результат несравнимо выше.
На какие диагностические критерии обращает внимание врач?
- Длительная утренняя скованность в ногах. Примерно час после вставания с постели при ревматоидном артрите в ногах чувствуется неловкость и ухудшается подвижность.
- Как правило, ревматоидный артрит поражает суставы обеих конечностей, то есть проявляется симметрично. Это отличительный признак именно ревматоидной формы воспаления суставов.
- Воспалительный процесс охватывает более трёх групп суставов. Чаще первыми воспаляются мелкие суставы – то есть пальцы ног, затем воспаление ширится и поднимается до крупных суставов ног – голеностопа, коленей.
 В некоторых случаях при артрите могут сразу заболевать большие суставы.
В некоторых случаях при артрите могут сразу заболевать большие суставы. - Наличие симптомов реактивного воспаления: боль в суставах ног, опухание, отек мягких тканей возле больного сустава, покраснение. В костной ткани при исследованиях обнаруживаются патологические изменения, в полости крупных суставах – скопление жидкости (экссудата).
- В месте сгибания-разгибания суставов объективно видны ревматоидные узелки – шишечки, уплотнения, свойственные ревматоидному артриту ног и других суставов.
- Биохимический, иммунологический, общий анализ крови. Может показать анемию (при этом отмечается, что количество железа в костной ткани, наоборот, увеличивается), повышение СОЭ (РОЭ), говорящее о воспалительном процессе. Кроме того, при подозрении на ревматоидный артрит определяется уровень лейкоцитов, тромбоцитов, фибриногена, серомукоида, криоглобулинов, присутствие и активность С-реактивного белка.
- Анализ крови на ревматоидный фактор – положительный.
 Производится забор крови из вены. При этом положительная ревматоидная проба может выявиться и при других болезнях: сердца, печени и других. Также и отрицательный результат не доказывает стопроцентного отсутствия заболевания – к примеру, на начальной стадии ревматоидный артрит может течь незаметно, не показывая клинической картины. В один момент состояние при артрите может резко ухудшиться, и тогда ревматоидный фактор сделается положительным. Поэтому анализ не может быть единственным основанием для диагностики ревматоидного артрита, требуется комплексная проверка.
Производится забор крови из вены. При этом положительная ревматоидная проба может выявиться и при других болезнях: сердца, печени и других. Также и отрицательный результат не доказывает стопроцентного отсутствия заболевания – к примеру, на начальной стадии ревматоидный артрит может течь незаметно, не показывая клинической картины. В один момент состояние при артрите может резко ухудшиться, и тогда ревматоидный фактор сделается положительным. Поэтому анализ не может быть единственным основанием для диагностики ревматоидного артрита, требуется комплексная проверка. - Рентгеновский снимок демонстрирует остеопороз (пористость) и эрозии костей, что свидетельствует о правильности диагноза «ревматоидный артрит ног».
- Артроскопия помогает обнаружить неравномерные изменения в элементах сустава при артритах, увидеть разрастания синовиальной оболочки и выявить меру сужения суставной щели. Процедура позволяет удалить патологическую суставную жидкость, в которой находятся частички хрящевой ткани, пленки и фибрина (белка, формирующего спайки).

- МРТ суставов ног при артрите (магнитно-резонансная томография) даёт возможность безошибочно поставить диагноз «ревматоидный артрит ног» уже на ранней стадии.
- АЦЦП – специфичный лабораторно-клинический маркер ревматоидного артрита, в том числе ног. Признан достоверным и точным показателем. Представляет собой выявление в крови антител к циклическому цитрулинизированному полипептиду (ЦЦП), который участвует в поддержании здорового состояния суставных тканей. Если происходит сбой в иммунной системе, организм начинает относиться к ЦЦП как к чужеродному опасному элементу и в срочном порядке производит для борьбы с ним особые антитела, в сущности, действуя против самого себя, недаром заболевание относится к аутоиммунным. Антитела к ЦЦП обнаруживаются даже на самой ранней стадии артрита и даже у пациентов с отрицательным ревматоидным фактором. Пожалуй, это важнейший и самый информативный критерий диагностики ревматоидного артрита суставов ног.
У пациента не обязательно должны присутствовать все указанные признаки заболевания артритом, достаточно четырех, чтобы врач предположил ревматоидный артрит суставов ног. При этом наличествовать данные симптомы должны хотя бы 6 недель. Далее врач назначает дополнительные лабораторные пробы, инструментальные исследования, консультации других специалистов – пульмонолога, кардиолога, гастроэнтеролога. И только после всестороннего обследования на предмет артрита диагноз может быть поставлен окончательно.
При этом наличествовать данные симптомы должны хотя бы 6 недель. Далее врач назначает дополнительные лабораторные пробы, инструментальные исследования, консультации других специалистов – пульмонолога, кардиолога, гастроэнтеролога. И только после всестороннего обследования на предмет артрита диагноз может быть поставлен окончательно.
Лечение
Если ревматоидный артрит имеет хронический характер, то совсем вылечить его не представляется возможным. Это означает, что всю жизнь придётся выполнять множество назначений, периодически проходить терапевтические курсы лекарствами и физиотерапевтическими средствами, вести здоровый образ жизни. Если диагноз подтвердился, необходимо набраться терпения и четко настроиться на добросовестное и регулярное лечение артрита и следование рекомендациям. Верно составленная программа лечения суставов позволит снизить интенсивность боли в ногах, уменьшить воспаление, улучшить подвижность. При этом главной целью является приведение ревматоидного артрита ног в состояние устойчивой и продолжительной ремиссии.
При этом главной целью является приведение ревматоидного артрита ног в состояние устойчивой и продолжительной ремиссии.
Лечение артрита ни в коем случае не должно быть бесконтрольным – слишком тяжёлыми и непредсказуемыми могут быть последствия. Необходимо постоянное наблюдение врача!
Ревматоидный артрит требует комплексного многокомпонентного лечебного подхода. Ключевыми элементами терапии артрита являются медикаментозные средства различных групп – противовоспалительные, цитостатики. Большое значение придается и физиотерапии. Действенными свойствами при артрите обладают лечебная физкультура и массаж больной ноги.
Если артрит пришёл в крайне запущенное состояние, разрушения и деформации катастрофические – тогда консервативное лечение представляется неэффективным и может быть сделан выбор в пользу оперативного вмешательства и замены сустава на протез.
Лекарства
НПВС – нестероидные противовоспалительные средства. Направлены на устранение воспаления, хорошо снимают болевые ощущения, но не ликвидируют причины артрита. Это симптоматические препараты, которыми злоупотреблять опасно. Длительный прием может вызвать побочные проблемы не только с суставами. Следует точно соблюдать дозировку, установленную специалистом. Внимание: лекарства группы НПВС не сочетаемы друг с другом! Нельзя принимать несколько средств разом!
Направлены на устранение воспаления, хорошо снимают болевые ощущения, но не ликвидируют причины артрита. Это симптоматические препараты, которыми злоупотреблять опасно. Длительный прием может вызвать побочные проблемы не только с суставами. Следует точно соблюдать дозировку, установленную специалистом. Внимание: лекарства группы НПВС не сочетаемы друг с другом! Нельзя принимать несколько средств разом!
Базисные препараты – лекарства, помогающие пациенту с артритом вести относительно нормальное существование, наладить жизнедеятельность, уменьшив патологические проявления болезни суставов – воспаление, болевой синдром, возвратив пораженным областям сустава целостность и замедлив разрушение.
Биологическая группа препаратов (модификаторы биологического отклика в виде инъекций). Снижают степень воспаления, действуют быстро, обычно результат виден через 2 недели – месяц. Их минус – способны угнетать иммунитет и, к сожалению, весьма дорогостоящи. Назначаются в случае неэффективности или непереносимости базисных средств.
Назначаются в случае неэффективности или непереносимости базисных средств.
Глюкокортикоидные гормоны. Обладают мощным противовоспалительным действием при артрите. Довольно быстро возвращают работоспособность и устраняют симптомы ревматоидного артрита ног: боль, тугоподвижность суставов, отёк на ноге, опухлость. Используются в крайнем случае, когда больной практически утратил двигательные возможности и у него очень плохое самочувствие. Принимаются краткосрочно, чтобы потом вновь перейти к более безопасным препаратам длительного применения с более медленным накопительным действием. Долгий приём глюкокортикоидов чреват разносторонним побочным вредом: остеопорозом, катарактой, набором веса, снижением иммунных сил организма.
Анальгетики. Оказывают обезболивающий и антивоспалительный эффект при артритах. В основном назначаются ненаркотические препараты (таблетки, инъекции, мази), однако в исключительных случаях прибегают к наркотическим средствам – экстренно, разово, под суровым врачебным контролем, чтоб не сформировалась зависимость.
Физиотерапия
При ревматоидном артрите ног физиотерапевтические процедуры обязательно вписываются в план лечения суставов. Лечить суставы физиотерапией – просто и безопасно. В зависимости от особенностей протекания болезни специалист назначает методы из следующего списка:
- электрофорез,
- магнитотерапия,
- лазерная терапия,
- УВЧ,
- ультразвук,
- ультрафиолет,
- бальнеотерапия,
- грязелечение,
- массаж.
Электрофорез заключается в использовании постоянного тока в качестве проводника лекарственных веществ (например, новокаина, преднизолона) вглубь сустава. Метод помогает устранить болевые ощущения в ногах, уменьшить отек вокруг сустава, активизировать кровообращение и лимфообращение, ускорить отток продуктов распада, помогает в рассасывании скопившегося экссудата, усиливает всасывание препаратов, полезных элементов.
Магнитотерапия– популярный и доступный метод физиолечения артрита ног с минимумом противопоказаний. Широко применим не только в клинических, но и в домашних условиях благодаря портативным аппаратам на основе магнитного поля. Лечение магнитными импульсными полями стимулирует кровоток и обменные процессы в суставах, расширяет сосуды в ногах, помогает доставить к суставу питание, кислород и лекарства, вывести вредные метаболиты, убрать неприятные симптомы, способствует ремиссии и восстановлению.
Лазерная терапия оказывает регенерирующее воздействие, способствует улучшению локального иммунитета и снятию воспаления в области сустава. Запрещена при диабете.
УВЧ – воздействие ультравысокочастного электромагнитного поля на больной сустав. Помогает в снятии боли, отека, воспалительного процесса при артрите, нормализует сосудистую проницаемость.
Ультразвук снимает воспаление, красноту, отёк, боль в суставе. Влияет на регенерацию поврежденных тканей. Усиливает кровообращение. Помогает расширить объём движений в суставе ноги.
Влияет на регенерацию поврежденных тканей. Усиливает кровообращение. Помогает расширить объём движений в суставе ноги.
Ультрафиолет. Излучение способствует снижению болевых ощущений и воспаления, активно помогает в синтезе витамина D, важного для костно-суставного баланса.
Массаж. Значительно стимулирует местное кровообращение в суставе при артритах, снимает мышечное напряжение, участвует в налаживании обмена веществ, предотвращает спайки, анкилозы. Разрешен только в период ремиссии, когда воспаление отсутствует!
Лечение грязями. Это вид прогревания, при котором в зону воздействия доставляются биоактивные вещества, содержащиеся в лечебных грязях. Процедура способна оказать антиболевой, антивоспалительный и восстановительный эффекты при заболевании суставов.
Бальнеотерапия. Лечебные ванны (йодо-бромные, радоновые, хвойные) улучшают общее самочувствие, содействуют процессам восстановления при ревматоидном артрите ног, способствует быстрейшему восстановлению суставных тканей, удаляют токсичные вещества из области сустава, улучшают кровоснабжение и подвижность суставов.
Любое хроническое заболевание суставов, в том числе ревматоидный артрит ног, требует серьёзного пересмотра и корректировки образа жизни – активности, питания, поведения.
Разумеется, отказ от вредных привычек (приёма алкоголя и табакокурения) должен произойти по умолчанию. Кроме того, следует перестать пить кофе и перейти на специальное диетическое питание, подразумевающее отказ от жирного мяса, картофеля, цитрусовых, ряда круп. Желательно увеличить количество кисломолочных продуктов и каротинсодержащих (моркови, тыквы).
Это первичные общие рекомендации по приему пищи при артрите, а более подробные правила установит лечащий врач, который учтет все нюансы протекания болезни суставов, сопутствующие диагнозы, возраст и другие особенности конкретного пациента.
Важно снизить нагрузку на воспаленные суставы ног, для чего потребуется избавиться от лишнего веса. В этом поможет как диета, так и сбалансированные, тщательно подобранные физические упражнения.
Правильный образ жизни и соблюдение всех врачебных предписаний по комплексному лечению суставов ног призваны помочь избежать быстрого прогрессирования и осложнений ревматоидного артрита и дать возможность пациенту поддерживать качество жизни на приемлемом уровне. Но заниматься лечением ревматоидного артрита придется долго и упорно.
Соблюдайте все рекомендации лечащего доктора и будьте здоровы!
Вернуться в раздел
доктор медицинских наук, профессор Мальцева Лариса Ивановна.
13 ноября 2019
Журнал «Здоровье семьи»
Климакс — это возрастная перестройка в организме женщины, связанная с угасанием репродуктивной функции. В определенном возрасте (примерно 50 лет) в организме женщины происходит множество изменений, которые могут мешать ее физическому, психическому и социальному благополучию. Первостепенную роль играют эндокринные изменения, главным образом, сниженная продукция гормона яичника – эстрогена. Какие признаки говорят о приближении климакса? Как климакс влияет на самочувствие женщины? Является ли климакс болезнью?
В определенном возрасте (примерно 50 лет) в организме женщины происходит множество изменений, которые могут мешать ее физическому, психическому и социальному благополучию. Первостепенную роль играют эндокринные изменения, главным образом, сниженная продукция гормона яичника – эстрогена. Какие признаки говорят о приближении климакса? Как климакс влияет на самочувствие женщины? Является ли климакс болезнью?
Симптомы:
- Горячие приливы (“приливы жара”) – самый первый признак климакса. Причина – снижение функции яичников.
- Головные боли. Голова болит, как будто тугой обруч давит на макушку или напряженная головная боль начинается в затылке и верхней части шеи. Причина – снижение функции яичников.
- Бессонница. Это очень характерный синдром при климаксе. Потеря сна вызывает нервозность, истощает умственно и физически.
- Нервозность. Женщина постоянно чувствует себя взвинченной. Ей никак не удается расслабиться. Она чувствует себя больной, несчастной, усталой.
 Нет силы выполнять даже домашнюю работу.
Нет силы выполнять даже домашнюю работу. - Депрессивное состояние. Причина – снижение функции яичников. Оно переносится хуже всего. Плохое настроение, ощущение беды, слезы без причины. Ощущение безнадежности, потерянности, жизнь, словно в тумане, нет желаний и нет надежд.
- Нарушение кровообращения. Это горячие приливы, сильное сердцебиение, сдавливающее ощущение в груди. В конечностях возникает онемение и пощипывание. Эти нарушения функциональные. Они исчезнут, как только кончится климактерический период.
- Изменения обмена веществ. Происходят из-за недостаточности и чрезмерной активности одной или нескольких желез внутренней секреции, которые могут проявиться во время климакса. Некоторые женщины страдают нарушениями обмена углеводов, что ведет к нарушению содержания сахара в крови и появлению его в моче. 8. Боль в суставах и полнота, сухость во влагалище и снижение сексуального влечения, потеря эластичности кожи, быстрое появление морщин, ухудшение состояния волос.
 В молочных железах железистая ткань заменяется жировой и соединительной. Грудь теряет упругость и форму. Вес тела увеличивается, так как ослабевает воздействие щитовидной железы на обмен веществ. Жир незаметно скапливается на животе, ягодицах, бедрах и подбородке. Причина – снижение функции яичников и, как следствие, недостаток эстрогенов. К каким осложнениям приводит климакс?
В молочных железах железистая ткань заменяется жировой и соединительной. Грудь теряет упругость и форму. Вес тела увеличивается, так как ослабевает воздействие щитовидной железы на обмен веществ. Жир незаметно скапливается на животе, ягодицах, бедрах и подбородке. Причина – снижение функции яичников и, как следствие, недостаток эстрогенов. К каким осложнениям приводит климакс? - К сердечно-сосудистым заболеваниям, остеопорозу и заболеваниям нервной системы. От 3 до 55 % современных женщин в возрасте 45-50 лет страдают климактерическим синдромом, который при отсутствии лечения дает начало ишемической болезни сердца, гипертонической болезни в 52,3% случаев. В более позднем возрасте (55-70 лет) возникает нарушение функции мочевыводящих путей: от “недержания мочи при напряжении” до полного недержания мочи, и наклонности к хроническому течению мочеполовых инфекций. У многих женщин так же возникает остеопороз (снижение плотности костей и вымывание из них кальция), что может привести к переломам крупных костей (позвоночник, бедро).
 К 70-летнему возрасту 40% женщин перенесли такие тяжелые переломы. Основная проблема состоит в том, что всевозможные нарушения, сопровождающие климакс, заставляют женщину обращаться за лечением к специалистам разного профиля: терапевтам, невропатологам, гинекологам, хирургам и пр. Представьте, что от каждого из этих врачей она получает по 2-3, а то и больше, различных лекарств. К сожалению, некоторые врачи, не учитывая, что все эти симптомы являются проявлениями климактерического синдрома, действуют по принципу “синдром – таблетка”. К тому же эти лекарства лечат только отдельные симптомы, а не истинную причину недомоганий. Таким образом, женщина с климактерическими расстройствами может принимать одновременно кардиологические, гипотен зивные, спазмолитики, снотворные, сосудистые, уроантисептические и прочие препараты, кроме того, физиотерапевтические, массажные и электропроцедуры. Можно ли смягчить эти неприятные ощущения? Можно!!! Лечение климакса. Рекомендуется: прекратить курение или уменьшить его интенсивность, увеличить физическую активность, больше отдыхать и т.
К 70-летнему возрасту 40% женщин перенесли такие тяжелые переломы. Основная проблема состоит в том, что всевозможные нарушения, сопровождающие климакс, заставляют женщину обращаться за лечением к специалистам разного профиля: терапевтам, невропатологам, гинекологам, хирургам и пр. Представьте, что от каждого из этих врачей она получает по 2-3, а то и больше, различных лекарств. К сожалению, некоторые врачи, не учитывая, что все эти симптомы являются проявлениями климактерического синдрома, действуют по принципу “синдром – таблетка”. К тому же эти лекарства лечат только отдельные симптомы, а не истинную причину недомоганий. Таким образом, женщина с климактерическими расстройствами может принимать одновременно кардиологические, гипотен зивные, спазмолитики, снотворные, сосудистые, уроантисептические и прочие препараты, кроме того, физиотерапевтические, массажные и электропроцедуры. Можно ли смягчить эти неприятные ощущения? Можно!!! Лечение климакса. Рекомендуется: прекратить курение или уменьшить его интенсивность, увеличить физическую активность, больше отдыхать и т. д. Эти советы верны для любого возраста, но в особенности в период климакса. Особенно рекомендуются занятия спортом. Они полезны для сосудов и костей. Следует отказаться от навязчивой идеи похудения. Подкожный жир играет важную роль в гормональном обмене и после климакса частично регулирует снабжение эстрогенами. Существуют также не медикаментозные методы облегчения боли и стресса, такие как массаж, сауна, йога и медитативные упражнения. Хорошо, если женщине поможет ее спутник жизни, например, овладев простыми приемами массажа.
д. Эти советы верны для любого возраста, но в особенности в период климакса. Особенно рекомендуются занятия спортом. Они полезны для сосудов и костей. Следует отказаться от навязчивой идеи похудения. Подкожный жир играет важную роль в гормональном обмене и после климакса частично регулирует снабжение эстрогенами. Существуют также не медикаментозные методы облегчения боли и стресса, такие как массаж, сауна, йога и медитативные упражнения. Хорошо, если женщине поможет ее спутник жизни, например, овладев простыми приемами массажа. - Медикаментозное лечение: Гормональные лекарственные препараты, но их должен подобрать врач. С осторожностью следует принимать седативные, антигипертензивные препараты, так как в период климакса часто возникает преходящая гипертензия, обычно хорошо поддающаяся лечению женскими половыми гормонами. Хороший эффект дают фитосборы.
При расстройствах менструации – циклический прием гестагенов (например, в течение 10 дней во второй половине каждогоцикла). Низко дозированные контрацептивные таблетки (при отсутствии факторов риска в отношении болезней сердца и сосудов). После окончательного прекращения менструаций эстрогены следует назначать в сочетании с гестагенами. Местное (влагалищное) применение эстрогенов для предотвращения или лечения атрофических проявлений приобретает популярность, поскольку выяснилось, что это позволяет предотвратить рецидивирующие инфекции мочевых путей.
Низко дозированные контрацептивные таблетки (при отсутствии факторов риска в отношении болезней сердца и сосудов). После окончательного прекращения менструаций эстрогены следует назначать в сочетании с гестагенами. Местное (влагалищное) применение эстрогенов для предотвращения или лечения атрофических проявлений приобретает популярность, поскольку выяснилось, что это позволяет предотвратить рецидивирующие инфекции мочевых путей.
Период менопаузы можно пройти, оставаясь энергичной, сексуальной и привлекательной. В этом Вам помогут специалисты медицинского центра «Здоровье семьи».
Поделиться в соц.сетях
Статины: риск развития судорог при совместном применении с зеленым чаем.
Появилась информация о случаях развития судорог ног и нижней челюсти при совместном применении статинов и зеленого чая.
Появилась информация о случаях развития судорог ног и нижней челюсти при совместном применении статинов и зеленого чая. Описание одного случая:
Описание одного случая:
У мужчины 61 года развились сильные судороги нижней конечности на фоне приема симвастатина, аторвастатина или розувастатина и совместного ежедневного употребления в пищу зеленого чая. (длительность терапии статинами до начала описанной реакции не установлена). Пациент страдал гиперхолестеринемией с пятидесятилетнего возраста. При использовании либо симвастатина, либо аторвастатина или розувастатина (каждый в дозе 10 мг/сут), у него развивались выраженные судороги в мышцах ног, сопровождавшихся болью. В результате больной приостанавливал лечение статинами. Уровень креатинкиназы в крови оставался в пределах нормы, однако уровень ферментов печени умеренно поднимался в течение недели от начала терапии статинами.
При сборе анамнеза выяснилось, что больной ежедневно выпивал около трех чашек зеленого чая для «укрепления здоровья». Вследствие этого было заподозрено взаимодействие статинов с зеленым чаем.
После информированного согласия пациенту был назначен симвастатин, который он принимал либо совместно, либо без зеленого чая. В результате выяснилось, что при совместном употреблении симвастатина и зеленого чая, концентрация препарата повышается. Связь была очевидной.
В результате выяснилось, что при совместном употреблении симвастатина и зеленого чая, концентрация препарата повышается. Связь была очевидной.
Мужчина прекратил употребление зеленого чая и продолжил принимать симвастатин в дозе 20 мг в день. Симптоматика исчезла постепенно в течение 3х месяцев, после чего пациент был переведен на половинную дозу препарата из-за чувства легкого дискомфорта в ногах. Через 6 месяцев симптомы исчезли полностью, уровень креатинкиназы и ферментов печени нормализовался.
Хорошая переносимость статинов после прекращения употребления зеленого чая и результаты кинетических исследований свидетельствуют о клинически значимом взаимодействии зеленого чая и статинов.
База данных ВОЗ по НПР содержит 31 сообщение о совместном применении статинов и зеленого чая.
Сводит ноги во время беременности: что делать?
Беременность — время ожидания и сомнений. Наверное, никогда у женщин не возникает столько вопросов. Почему так часто сводит ноги? Что делать, если ночью вы просыпаетесь от судорог? Как бороться с этой напастью и избежать приступов болей в ногах? Ищем ответы на эти и другие вопросы.
Что такое судороги?
Ноги сводит не только при беременности, время от времени с неприятными болезненными судорогами сталкивается каждый человек. Судорога — это резкое неконтролируемое сокращение мышц, которые человек не может расслабить. Это состояние может быть вызвано неврологическими расстройствами (например, судороги характерны для эпилепсии), рядом заболеваний (таких как сахарный диабет, остеохондроз и другие), а также может быть связано с физиологическими состояниями. Ведь судороги возникают, например, после сильной перегрузки, обезвоживания, переохлаждения и т.д. Иногда судороги вызывают сильную резкую боль. Иногда кажется, что ноги тянет. При беременности такое состояние, к сожалению, отмечается достаточно регулярно.
Иногда кажется, что ноги тянет. При беременности такое состояние, к сожалению, отмечается достаточно регулярно.
Почему у беременных сводит ноги?
Механизм мышечного сокращения достаточно сложный, в нем принимают участие разные ионы (заряженные частицы): калий кальций, натрий и магний. Если мы говорим о судороге, то есть состоянии, когда мы не можем расслабить мышцу, то тут ведущую роль играют ионы магния. Именно их недостаток приводит к тому, что у женщин сводит икры при беременности по ночам.
Недостаток же минералов в организме будущей мамы объясняется просто: такие последствия имеет перестройка обмена веществ и функционирование в режиме «двойной нагрузки». В частности, будущей маме магния нужно в полтора раза больше, чем обычно.
Помимо того, что магний помогает мышцам расслабляться, он принимает участие еще в ряде важных физиологических процессов. В частности, магний нужен для регулирования процессов образования и расходования энергии, он задействован в нескольких сотнях ферментативных реакций, а если магния мало, то нарушения могут возникнуть в работе практически любой системы организма. Поэтому если во время беременности назначают прием препаратов магния, эту рекомендацию не надо игнорировать.
Поэтому если во время беременности назначают прием препаратов магния, эту рекомендацию не надо игнорировать.
Почему у беременных сводит ноги по ночам?
Ответ на этот вопрос очень прост. Дело в том, что в течение дня организм будущей мамы несет повышенную нагрузку. И чем больше срок беременности, тем эта нагрузка больше. Нарушение циркуляции крови, повышенная нагрузка на мышцы — все это может стать причиной ночных судорог.
Что делать, если при беременности сводит ноги?
Для начала сообщите об этом врачу, у которого вы наблюдаетесь. Уже упоминавшиеся препараты магния, которые он вам, скорее всего, рекомендует, могут помочь решить проблему.
Однако причина того, что у будущей мамы сводит ноги при беременности, может быть не только в нарушении обмена веществ. Часто спазмы мышц начинаются в результате варикоза — «верного» спутника беременности. Вены женщины, вынашивающей малыша, подвержены повышенной нагрузке. Кроме того, гормональная перестройка организма серьезно влияет на состояние сосудов. Все это способствует развитию варикоза. А нарушение кровоснабжения мышц ног, в свою очередь, приводит к судорогам.
Кроме того, гормональная перестройка организма серьезно влияет на состояние сосудов. Все это способствует развитию варикоза. А нарушение кровоснабжения мышц ног, в свою очередь, приводит к судорогам.
Если будущая мама столкнулась с варикозом, то лучшей профилактикой его прогрессирования будет ношение компрессионного трикотажа, подобранного врачом в соответствии со сроком беременности. Рожать также нужно в чулках, чтобы во время особенно интенсивной нагрузки на вены избежать ухудшения их состояния.
Важно помнить, что любой дискомфорт в самочувствии беременной женщины необходимо обсуждать с врачом, у которого наблюдается будущая мама. Даже если ноги сводит судорогой нечасто, что делать при беременности, должен определять специалист. Только так можно избежать серьезных проблем и обеспечить здоровье и комфорт и маме, и ребенку.
Что такое фантомные боли, откуда они берутся и как их лечить
«Афиша Daily» поговорила с неврологом, реабилитологом и людьми, которые борются с фантомными болями, о том, насколько реально это явление и что может предложить наука в борьбе с ним.

© Иллюстрация Marie Bertrand/Getty Images
Что такое фантомные боли
Это неприятные ощущения разной степени и характера в частях тела, которых уже нет, либо чувствительность в которых потеряна из‑за болезни. Чаще всего они возникают после ампутации конечности или ее части. Такие боли развиваются в 60–85% случаев ампутации. Например, человек испытывает боль в отсутствующей ноге. Она может длиться секунды, минуты, часы или дни. Чаще она перестает беспокоить через шесть месяцев после ампутации, но может стать хронической.
Причины ее возникновения можно объяснить тем, что головной и спинной мозг продолжают получать импульсы от конечности по нервным волокнам, но характер их изменен, и они трансформируются в болевые ощущения. Также у множества поврежденных при ампутации нервных волокон нарушается их функция. Со временем формируются «клубки» из растущих нервов, которые пытаются восстановить свою длину, что также может давать боль.
Со временем формируются «клубки» из растущих нервов, которые пытаются восстановить свою длину, что также может давать боль.
Фантомные боли по характеру могут быть жгучими, ноющими, зудящими, сжимающими, пульсирующими, колющими, стреляющими, как удары током. Возможны тягостные ощущения покалывания, сдавливания, температурные изменения. Помимо боли могут быть фантомные неболевые ощущения: чувство наличия конечности, ее тяжести, определенного положения в пространстве, зуда, движения, тепла.
Сейчас есть подтверждение тому, что мозг со временем перестраивает свою карту чувствительности и область, ранее собиравшая сигналы от потерянной части тела, перемещается на другую существующую. После этого давление на щеку, например, может ощущаться как прикосновение к ноге, которой уже нет.
Можно ли вылечить фантомные боли
Для лечения фантомных болей используются лекарственные и нелекарственные методы. До сих пор не существует специальных препаратов для снятия фантомных болей, но могут помочь обезболивающие лекарства разного механизма действия.
Назначаются простые анальгетики, НПВС (нестероидные противовоспалительные препараты), некоторые антидепрессанты, противоэпилептические лекарства, наркотические анальгетики.
К нелекарственным методам относятся:
Любая приятная активность, направленная на отвлечение от этой боли.
Лечебная физкультура с помощью зеркального устройства, в котором человек видит отражение здоровой конечности вместо отсутствующей, обманывая тем самым мозг. Такие регулярные занятия уменьшают болевой синдром.
Использование очков виртуальной реальности, которые позволяют видеть отсутствующую конечность на прежнем месте и «выполнять» ей любые движения.
Чрезкожная электронейростимуляция специальным портативным аппаратом. Используется ток малой силы для воздействия на нервные волокна через кожу, возникает эффект «перехвата» болевых импульсов к мозгу. При этом электроды устанавливаются на здоровую конечность в зону боли на отсутствующей.
Используется ток малой силы для воздействия на нервные волокна через кожу, возникает эффект «перехвата» болевых импульсов к мозгу. При этом электроды устанавливаются на здоровую конечность в зону боли на отсутствующей.
Иглоукалывание в руках опытного специалиста может дать хороший обезболивающий эффект.
Когнитивно-поведенческая психотерапия показала хорошую эффективность при работе с хронической болью.
Биологическая обратная связь. Это метод обучения самоконтролю над некоторыми физиологическими функциями. При этом человек получает на экране монитора данные с датчиков, установленных на его теле, и тренируется влиять на них усилием воли. При фантомных болях используются данные о напряжении мышц, температуры с оставшейся части конечности. Умение снижать тонус мышц и повышать температуру за счет общего расслабления и визуализации тепла помогает избегать этих провокаторов боли.
Умение снижать тонус мышц и повышать температуру за счет общего расслабления и визуализации тепла помогает избегать этих провокаторов боли.
Операция по установке электродов и специального устройства для электростимуляции спинного мозга. При стимуляции этих электродов током определенной частоты происходит блокирование болевых импульсов, поступающих в мозг.
В тяжелых случаях при неэффективности других методов может быть проведена глубокая электростимуляция головного мозга. Для этого проводится операция, во время которой устанавливаются специальные электроды непосредственно к глубоким участкам головного мозга и генератор электрических импульсов под кожу на теле, затем подбираются характеристики тока.
Используются и другие методы с меньшей эффективностью (массаж, магнитотерапия, прослушивание музыки).
Что делать, если вы почувствовали фантомную боль
Нужно обязательно рассказать об этих болях врачу, не скрывать их в виду необычности. Необходимо набраться терпения при подборе терапии. Иногда подбор препарата и дозы может потребовать долгого времени и нескольких попыток.
Необходимо набраться терпения при подборе терапии. Иногда подбор препарата и дозы может потребовать долгого времени и нескольких попыток.
Затем важно следовать рекомендациям врача и поддерживать с ним контакт, чтобы вовремя корректировать лечение. Нужно знать о возможности хирургического лечения боли при неэффективности лекарств. Не пренебрегать нелекарственными методами облегчения боли. Хорошо подобранный протез также важен для профилактики фантомной боли. Важно общаться с людьми с подобной проблемой, чтобы делиться эмоциями и не оставаться с этой болью один на один.
Этот диагноз относится к одному из видов хронической боли, которая представляет огромную проблему современной медицины. Причины этой боли действительно не до конца изучены. Но почти у каждой болезни в литературе можно найти такую формулировку в описании причин. Однако незнание всех причин этого феномена не освобождает медицину от ответственности перед людьми, которые их испытывают и нуждаются в лечении.
Ибрагим Ибрагимов, 25 лет
Пережил ампутацию ноги после теракта, @ibragim_ibragimoov
Сейчас мне 25 лет. В 16 лет я отправился в ставропольский Дворец культуры на концерт местного танцевального ансамбля. Прогремел взрыв, в результате которого я лишился ноги (теракт произошел в 2010 году у Дворца культуры, где в этот день планировался концерт чеченского танцевального ансамбля; в результате погибли восемь человек, 57 были ранены. — Прим. ред.).
Я успел поработать по специальности, экономистом, но быстро понял, что офисная работа не для меня. Тогда я решил заняться тем, что хорошо знаю по собственному опыту, — протезированием, и отправился на учебу в Санкт-Петербург. Сегодня я работаю протезистом в одной из ведущих компаний по производству протезов.
Когда случилась ампутация, я был подростком, поэтому, можно сказать, быстро привык к изменениям в теле. Да и жизнь как‑то сразу стала наполняться событиями — постоянно навещали братья, друзья, потом предстояло поступление в университет. Горевать было некогда, тем более я ощущал огромную поддержку близких. Но все равно первые полгода-год были очень тяжелым временем.
Горевать было некогда, тем более я ощущал огромную поддержку близких. Но все равно первые полгода-год были очень тяжелым временем.
Фантомные боли я впервые ощутил в реанимации, во время лечения. Они были разными по характеру и по силе — колющие, пульсирующие. Это можно сравнить с любой сильной болью у обычного человека. Разница лишь в том, что ногу уже нельзя потрогать.
Уже потом я узнал, что характер болей и их продолжительность зависят от того, насколько профессионально была проведена ампутация. Я знаю примеры, когда через 5–10 лет после ампутации люди ощущали ужасные боли. Сейчас я чувствую их намного реже, но полностью они так и не прошли.
Я никогда не сталкивался с неверием или осуждением по поводу того, что ощущаю фантомные боли. Все в моем окружении знали, что это явление — научный факт. Другой вопрос в том, что до сих пор неизвестно, как их лечить. Мне повезло, потому что все врачи на моем пути были профессионалами с большой буквы. Но даже они признают, что эта проблема пока не решаема. Да, я слышал об успехах «зеркальной терапии» и симуляций в дополненной реальности. Но опять же, невозможно постоянно ходить с зеркалом или в VR-шлеме. Рано или поздно придется вернуться в реальность. Существует еще фармакологическое решение, таблетки, но их побочные явления зачастую намного более губительны.
Но даже они признают, что эта проблема пока не решаема. Да, я слышал об успехах «зеркальной терапии» и симуляций в дополненной реальности. Но опять же, невозможно постоянно ходить с зеркалом или в VR-шлеме. Рано или поздно придется вернуться в реальность. Существует еще фармакологическое решение, таблетки, но их побочные явления зачастую намного более губительны.
Я думал, что ампутация, протез, фантомные боли — все это будет мешать личной жизни. Но сейчас никаких проблем с этим нет. Думаю, отношения с окружающими после таких испытаний зависят и от самого человека. Если выйти из этого с обидой, агрессией, то и люди вокруг будут вести себя так же.
Подробности по теме
Должны ли люди с инвалидностью вдохновлять? Рассуждают девушки на протезах
Должны ли люди с инвалидностью вдохновлять? Рассуждают девушки на протезах
Ирина Скачкова, 35 лет
Пережила ампутацию ноги после ДТП, @iren_ne_iren
Я попала в ДТП в 2005 году. Получила сильное повреждение сосудов, заражение крови, поэтому пришлось ампутировать ногу. Сейчас я занимаюсь фитнесом, вейкбордом, езжу на фестивали, концерты, веду обычную активную жизнь.
Получила сильное повреждение сосудов, заражение крови, поэтому пришлось ампутировать ногу. Сейчас я занимаюсь фитнесом, вейкбордом, езжу на фестивали, концерты, веду обычную активную жизнь.
В аварии погиб мой муж, и первое время я переживала только из‑за этого, времени на принятие изменений в теле не было. Мне был всего 21 год, ампутацию я видела только в кино и была уверена, что все поправимо. Такие вот розовые очки. Я была готова ходить на работу, начать активную жизнь прямо сразу, на обезболивающих.
Фантомные боли я почувствовала почти сразу после ампутации. После выписки примерно через месяц я пыталась сама искать обезболивающие, потому что никто не сказал мне, как с ними справиться.
Это был очень тяжелый период. Я не спала, были мысли о суициде. Потом я научилась не показывать, что мне больно.
После того как поставили протез, боли стали возникать реже. Но полностью они не проходят. Даже сейчас, во время интервью, я чувствую боль. Просто я воспринимаю ее уже не как боль, а как некую данность.
Просто я воспринимаю ее уже не как боль, а как некую данность.
Когда я стала заниматься фитнесом, приступов боли стало меньше. Фантомные боли приходят именно периодами. Погода, нервное истощение тоже влияют на это состояние. Раньше приступы были частыми, но в последние два года ощущаю их реже.
Я не сталкивалась с недоверием к боли, но проблема в другом — всем просто по фигу, особенно врачам. В поликлиниках мне говорили одно: «Терпи». Даже на протезном предприятии не знали, что с этим делать. Я своими силами нашла успокоительные, которые помогают мне лучше всего.
В моем городе (я живу в Липецке) нет компетентных врачей в этой области. После аварии мне внушили, что боль просто надо терпеть, она не лечится и никогда не пройдет. Уже спустя долгое время я узнала, что боли зависят и от качества ампутации. Врачи в Петербурге посоветовали мне сделать еще одну ампутацию, сказали, что первая проведена плохо, но я на это не решилась.
Своими силами я пробовала зеркальную терапию.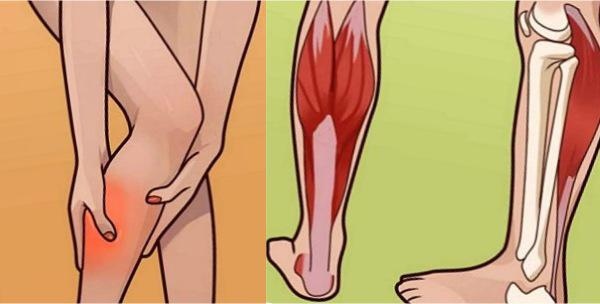 Она действительно помогает, но на время. Центров реабилитации у нас тоже нет. И ощущение от походов в медучреждения только одно — все думают лишь о том, как отделаться от тебя.
Она действительно помогает, но на время. Центров реабилитации у нас тоже нет. И ощущение от походов в медучреждения только одно — все думают лишь о том, как отделаться от тебя.
Подробности по теме
«Самая хреновая эмоция — жалость»: вдохновляющая история параспортсмена Серафима Пикалова
«Самая хреновая эмоция — жалость»: вдохновляющая история параспортсмена Серафима Пикалова
Дарио, 41 год
Живет в Италии, потерял ногу из‑за ишемии, @darioboccone
Год назад я умирал в клинике в своей стране. Причины госпитализации врачи так и не определили, хотя всеми силами старались это сделать и поддержать меня. Я был в коме около месяца, и среди осложнений у меня была ишемия ног, которая вскоре перешла в гангрену левой ноги. Как только я вышел из комы, мне ее ампутировали.
Когда меня госпитализировали, я жил один, а уже через день меня нашел мой лучший друг, которому пришлось прорваться через оцепление врачей и медсестер, чтобы увидеть меня. Когда я вышел из комы, я был очень расстроен тем, что произошло. Но я согласился на ампутацию, потому что это было освобождением.
Когда я вышел из комы, я был очень расстроен тем, что произошло. Но я согласился на ампутацию, потому что это было освобождением.
Кусочек тела омертвел, он вонял, и мозг больше не считал его конечностью, поэтому я надеялся отрезать его как можно скорее.
После операции я начал учиться ходить на костылях, а затем и на протезе. Боли, которые я испытывал, были многочисленными и разными. Прежде всего я привыкал к тому, что у меня больше нет части тела.
Я не мог спать или расслабиться ни на минуту из‑за фантомных болей. Врачи сказали мне, что они до сих пор не понимают этого явления, не знают, как его лечить, кроме нескольких сильнодействующих препаратов. Фантомные боли похожи на удары электротоком, которые просто сводят вас с ума, если не проходят быстро. Я принимаю некоторые лекарства, которые имеют больше противопоказаний, чем полезных эффектов, но если я не пью их, фантомные боли усиливаются.
Когда со мной все это случилось, мои отношения с семьей ухудшились и стали напряженными. Я не чувствовал их поддержки в течение многих лет после ампутации.
Я не чувствовал их поддержки в течение многих лет после ампутации.
На самом деле это нелегко, ведь нужно много сил, чтобы делать все самостоятельно. Даже с современным протезом часто возникают проблемы. Например, месяц назад я упал, сломал руку и вывихнул другую. Это тяжело, но я не отчаиваюсь и продолжаю бороться.
Не иметь поддержки близких сложно. Но я надеюсь, что мои усилия помогут мне двигаться вперед и скоро будут созданы эффективные средства для борьбы с фантомными болями, которые позволят мне жить полной жизнью.
Я хочу рассказать о своем опыте всем, кто столкнулся с похожими проблемами в разных странах, потому что вокруг ампутаций все еще множество стереотипов и невежества. Большинство людей либо сводит последствия фантомных болей к минимуму, либо преувеличивает негативную сторону жизни с ними. А истина — где‑то посередине. Мы просто стараемся жить обычной жизнью.
Екатерина Данилевич
Реабилитолог медцентра «Три сестры»
Насколько реальна фантомная боль
Важно понимать, что фантомные боли — это не вымысел. Образно говоря, это короткое замыкание в центральной нервной системе. Информированность порой помогает пациентам справиться с происходящим и вовремя обратиться к врачу. Психологические факторы, такие как стресс и депрессия, влияют на развитие и интенсивность фантомной боли в конечностях, поэтому навыки самостоятельной психологической коррекции могут значительно помочь.
Образно говоря, это короткое замыкание в центральной нервной системе. Информированность порой помогает пациентам справиться с происходящим и вовремя обратиться к врачу. Психологические факторы, такие как стресс и депрессия, влияют на развитие и интенсивность фантомной боли в конечностях, поэтому навыки самостоятельной психологической коррекции могут значительно помочь.
Любая боль, которую испытывает человек, — реальная проблема.
Для страдающего сознания нет разницы, «придумал» человек или его мозг свою боль — или это мука, причинно-следственная связь которой четко объяснима и прослеживается окружающими. Есть такая поговорка No brain no pain (в пер. с англ. «Нет мозга — нет боли». — Прим. ред.). Я всегда стараюсь объяснить: боль — явление осознаваемое, и не важно, о какой боли мы говорим. Когда кто‑то, порезав палец, говорит «больно» — это не вызывает сомнений. Боль исполнила свои функции и просигнализировала о беде. Но когда «порез зажил», а человек продолжает испытывать боль в месте травмы, мы почему‑то склонны не доверять подобным жалобам. А напрасно, ведь это проблема более сложная и зачастую более серьезная. Боль — не выдумка человека и не вымысел. И человеку с болевым синдромом нужна не только помощь врачей, но и поддержка окружающих.
Но когда «порез зажил», а человек продолжает испытывать боль в месте травмы, мы почему‑то склонны не доверять подобным жалобам. А напрасно, ведь это проблема более сложная и зачастую более серьезная. Боль — не выдумка человека и не вымысел. И человеку с болевым синдромом нужна не только помощь врачей, но и поддержка окружающих.
Как новые технологии помогают в лечении фантомных болей
Ни одно серьезное научное исследование не выявило на сегодняшний день эффективного метода избавления от фантомных болей. Если к методам лечения фантомных болей подходить критично и обращаться к исследованиям и материалам систематических обзоров, то достоверных рекомендаций нет. Для снятия фантомных болей назначают фармакологические препараты, зеркальную терапию и даже используют виртуальную реальность, но исследования не позволяют утверждать, что какой‑то из этих методов наиболее эффективен. Однако ведется разработка новых методов. Например, разрабатывается подход с использованием сенсорной обратной связи от специального протеза. Совсем недавно группа европейских ученых создала первый протез руки, который способен передавать тактильные ощущения. То есть пациент будет чувствовать и ощущать предметы. Вероятно, это уменьшит и восприятие боли, хотя точно сказать об этом пока нельзя.
Совсем недавно группа европейских ученых создала первый протез руки, который способен передавать тактильные ощущения. То есть пациент будет чувствовать и ощущать предметы. Вероятно, это уменьшит и восприятие боли, хотя точно сказать об этом пока нельзя.
Молодые российские ученые предложили инновационный метод лечения таких болей (3D-копия утерянной конечности «обманывает» мозг, и пациент при помощи шлема дополненной реальности может уменьшить боль. — Прим. ред.). И это звучит действительно здорово. Методы дополненной реальности широко обсуждаются в связи с указаниями об их эффективности. Описываемая учеными методология звучит очень убедительно — потому что на основе фотографий можно сделать такую модель конечности (включая татуировки и другие особенности), что мозг точно поверит. Но не будем делать преждевременных выводов, слишком мало исследований проведено на эту тему.
Какие результаты есть уже сегодня
Несмотря на то что надежного метода до сих пор не нашли, положительная динамика в работе с фантомными болями все-таки есть. Очень воодушевляет, когда твой пациент говорит, что он вернулся к привычной жизни. В практике моего коллеги был очень хороший пример. Мужчина, 38 лет, довольно длительно страдающий фантомными болями в культе руки смог избавиться от них. Он оценивал боль на 9–10 из 10.
Очень воодушевляет, когда твой пациент говорит, что он вернулся к привычной жизни. В практике моего коллеги был очень хороший пример. Мужчина, 38 лет, довольно длительно страдающий фантомными болями в культе руки смог избавиться от них. Он оценивал боль на 9–10 из 10.
Он был буквально на грани. Его семья рушилась, он не мог общаться с детьми, его все раздражало. Боль вызывала негативные чувства к близким, и от этого ему становилось еще тяжелее — это был замкнутый круг.
Терапия была самой разнообразной, и сейчас сложно сказать, что именно помогло. В том числе применялась практика зеркальной терапии — пациент уверен, что помогла именно она. Я не берусь делать здесь никаких выводов. Но этот случай правда воодушевляет.
Что я точно могу сказать: убедить самого себя в том, что боль мнимая, невозможно. Часто ли вам, например, удавалось убедить себя, что зуб не болит? Я думаю, что наберется немного случаев. Это действительно сложно. Наверное, главная самопомощь здесь заключается в своевременном обращении к специалистам и заботе о том, чтобы не было причин для возникновения вообще какой‑либо боли.
Это действительно сложно. Наверное, главная самопомощь здесь заключается в своевременном обращении к специалистам и заботе о том, чтобы не было причин для возникновения вообще какой‑либо боли.
Онемение пальцев ног: причины, лечение
Онемение пальцев ног
Случается, что после продолжительного нахождения в неудобной позе с согнутыми ногами, человек начинает ощущать дискомфорт в конечности и наступает онемение пальцев ног, а иногда и ноги в целом. Это происходит вследствие пережатия сосудов ноги. Такую ситуацию легко исправить. Активные движения и легкий массаж довольно быстро устраняет симптомы онемения, которые проявляются в виде неприятного покалывания или жжения, ощущения, что по ноге бегают мурашки, немного болезненного стягивания и беспричинной зябкости. Но такие меры помогают не всегда, ведь причиной онемения конечностей могут быть и различные патологии.
Эпидемиология онемения пальцев ног
Исследования показывают, что 90% всех жалоб на частое или продолжительное «беспричинное» онемение пальцев ног связано с одним диагнозом – остеохондроз поясничного отдела позвоночника. При этом данный симптом наблюдается чаще всего у тех, у кого диагностируется стадия образования грыжи межпозвоночных дисков.
При этом данный симптом наблюдается чаще всего у тех, у кого диагностируется стадия образования грыжи межпозвоночных дисков.
Согласно другим исследованиям, 40% случаев хронического нарушения иннервации пальцев и стопы приходятся на хронические болезни, такие как сахарный диабет, онкологические болезни позвоночника, ВИЧ-инфекция, недостаток витаминов, хронический алкоголизм и даже тяжелые поражения печени и почек. Почти треть всех случаев онемения ног имеют под собой наследственный фактор, а пятая часть вызвана воспалительными заболеваниями. Кроме этого, не всегда удается точно определить причину патологии, что, впрочем, значительно затрудняет дальнейшую терапию.
Причины онемения пальцев ног
В любом случае, пациенты отмечают у себя первые признаки онемения, такие как покалывание и жжение в пальцах, утрата кожей чувствительности, появление «мурашек», ослабление подвижности пальцев, стопы или конечности в целом.
Само по себе онемение пальцев ног не представляет опасности, так как служит лишь сигналом к развитию других патологий. А вот как раз эти самые патологии в своем развитии могут подчас привести к плачевным последствиям. Последствия и осложнения в свою очередь зависят от заболевания, одним из симптомов которого является онемение ног. Например, обычное переохлаждение пальцев ног может вызвать сильное воспаление легких, а обморожение грозит некрозом тканей и гангреной, для предотвращения которой практикуется ампутация пальца или части ноги.
А вот как раз эти самые патологии в своем развитии могут подчас привести к плачевным последствиям. Последствия и осложнения в свою очередь зависят от заболевания, одним из симптомов которого является онемение ног. Например, обычное переохлаждение пальцев ног может вызвать сильное воспаление легких, а обморожение грозит некрозом тканей и гангреной, для предотвращения которой практикуется ампутация пальца или части ноги.
Такие же опасные осложнения могут наблюдаться при эндартериите, при котором происходит перекрытие артерий, что также может закончиться гангреной.
Наверное, не стоит напоминать о том, что «популярный» нынче остеохондроз позвоночника является одной из самых распространенных причин утраты работоспособности и получения инвалидности, если процесс деформации межпозвоночных дисков не остановить вовремя.
Не менее опасны онкологические проблемы с позвоночником. Онемение пальцев ног – самое безобидное обстоятельство в данном положении. Если вовремя обратить внимание на появившиеся симптомы и выявить опухоль на ранней стадии, есть все шансы удалить ее с наименьшим риском для здоровья и жизни. Если же допустить разрастание злокачественных клеток, последствия могут быть самыми трагическими.
Если вовремя обратить внимание на появившиеся симптомы и выявить опухоль на ранней стадии, есть все шансы удалить ее с наименьшим риском для здоровья и жизни. Если же допустить разрастание злокачественных клеток, последствия могут быть самыми трагическими.
Если после длительного сидения на подогнутой под себя ноге или в позе «нога на ногу» наступает онемение конечности, продолжающееся до 1-2 минут, особого повода бить тревогу нет. Достаточно легко помассировать или энергично растереть онемевший участок ноги.
Но в случае, когда потеря чувствительности, сопровождающаяся неприятными ощущениями, долго не проходит, это уже сигнал о том, чтобы включить в список дел на ближайшие дни поход к врачу для выявления причин патологического состояния.
Онемение пальцев рук и ног – это не что иное, как потеря ними чувствительности, вызванная нарушениями в работе сосудистой или нервной системы. К ним относятся защемление или поражение периферических нервов, передавливание или снижение проходимости сосудов, вследствие чего происходит нарушение кровообращения, нехватка необходимых организму витаминов и микроэлементов.
Ну кто бы сомневался, что на первом месте по распространенности причин, вызывающих онемение пальцев ног, окажется вездесущий остеохондроз, который в последнее время получает все большее и большее распространение. Львиная доля случаев онемения конечности приходится именно на остеохондроз поясничного отдела позвоночника, особенно если диагностируется наличие грыжи или предшествующего ей выпячивания содержимого межпозвоночных дисков.
Часто потеря чувствительности в ногах наблюдается на фоне других заболеваний, затрагивающих позвоночник. Это радикулит поясничного отдела, сколиоз и различные состояния, связанные с защемлением нервов в районе межпозвоночных дисков. Онемение среднего пальца ноги связывают именно с болезнями позвоночника, включая онкологические патологии позвоночника, а также периферических нервов.
Не только сами онкологические заболевания, но и некоторые методы их лечения могут вызвать потерю парестезию (онемение) конечностей. Онемение пальцев ног при химиотерапии происходит вследствие нарушения проводимости нервных импульсов от рецепторов, вызванного поражением нервных волокон периферической нервной системы. Сначала наблюдается онемение кончиков пальцев ног, а затем процесс затрагивает и всю конечность.
Онемение пальцев ног при химиотерапии происходит вследствие нарушения проводимости нервных импульсов от рецепторов, вызванного поражением нервных волокон периферической нервной системы. Сначала наблюдается онемение кончиков пальцев ног, а затем процесс затрагивает и всю конечность.
Для остеохондроза характерно онемение пальцев правой ноги. Этот же симптом может быть связан с эндокринными (болезни щитовидной железы, сахарный диабет и др.) или инфекционными (ВИЧ, герпес и др.) заболеваниями. В частности, некоторые вирусы создают в организме человека благоприятную почву для развития такого аутоиммунного заболевания, как ревматоидный артрит, поражающий различные суставы, органы и системы организма и сопровождающийся нарушением чувствительности.
Потеря чувствительности может быть симптомом сильной интоксикации организма вследствие приема больших доз лекарств или злоупотребления алкоголем. Иногда онемение пальцев вызвано травмированием конечности и связанными с травмой последствиями, нехваткой витаминов или болезнями сосудов.
Онемение пальцев ног при сахарном диабете может быть вызвано ангиопатией (разрушением сосудистых стенок капилляров, артерий и вен) либо периферическим типом нейропатии (болезни нервов). При этом потеря чувствительности может наблюдаться на одной или обоих ногах. Наблюдается так называемый синдром диабетической стопы с полной потерей чувствитльности.
Хроническая полинейропатия с множественными поражениями периферической нервной системы развивается не только на фоне сахарного диабета. Причинами ее развития могут стать отравление ядами и токсинами, различного рода инфекции и даже аллергические процессы. Болезнь характеризуется утратой всех видов чувствительности, что в дальнейшем может привести к параличу.
Одним из видов нейропатий, которым характерно онемение голени и пальцев ног, является туннельный синдром. Причиной возникновения туннельной нейропатии общего малоберцового нерва становится сдавливание нерва между малоберцовой костью и краем длинной одноименной мышцы ниже коленного сустава. Такое наблюдается при длительном сидении с подогнутой ногой и проходит, как только конечность примет расслабленное положение. Но если туннельному синдрому предшествовала травма (например, перелом малоберцовой кости) или операция на колене, может потребоваться серьезное лечение, прежде чем все придет в норму.
Такое наблюдается при длительном сидении с подогнутой ногой и проходит, как только конечность примет расслабленное положение. Но если туннельному синдрому предшествовала травма (например, перелом малоберцовой кости) или операция на колене, может потребоваться серьезное лечение, прежде чем все придет в норму.
Среди заболеваний сосудов, одним из симптомов которых является постоянное онемение пальцев ног, можно выделить облитерирующий эндартериит и болезнь Рейно. Первый является заболеванием аутоиммунной природы с досконально неизученными причинами и проявляется сужением артериальных сосудов нижних конечностей, вследствие чего нарушается кровообращение. При болезни Рейно снижение тока крови по сосудам может быть вызвано стрессами и алкогольной интоксикацией.
Нарушение кровообращение может быть также вызвано тромбозом или закупоркой сосудов холестериновыми бляшками при атеросклерозе. Онемение пальцев ног может сопровождать ишемический инсульт, поражающий нижнюю мозжечковую и позвоночные артерии.
Если онемение (парестезия) наблюдается в районе большого пальца ноги, можно говорить о возможном нарушении обмена веществ. Ярким примером заболевания этой группы, вызывающим онемение конечностей является подагра (отложение солей в суставах). При данной патологии онемение пальцев можно наблюдать как на правой ноге, так и в области левой ноги.
Боль и онемение пальцев ног наблюдаются при различных неврологических патологиях и спазмах сосудов. Так передавливание нервного ствола в области нижних конечностей вызывает так называемый туннельный синдром, а патологическое набухание периферического нерва – неврому, которым характерны онемение стоп и пальцев ног.
Болезненные ощущения на фоне потери чувствительности пальцев ног могут быть вызваны банальной нехваткой необходимых организму витаминов. Речь идет о витаминах А, В3 и В12.
Бывали случаи онемения пальцев ног, связанные с гипервентиляцией легких, наступающей вследствие изменения частоты и силы вдоха-выдоха из-за сильного волнения.
Неравномерное сдавливание различных отделов стопы, характерное для плоскостопия, также может негативно повлиять на чувствительность конечностей.
Онемение пальцев на ногах не обязательно должно указывать на какое-то заболевание. Например, онемение мизинца на ноге чаще всего не вызывает особых опасений и связано с ношением тесной обуви. Если обувь мала по размеру и подин из пальцев упирается в носок обуви, не исключено нарушение чувствительности этого пальца ноги.
Патогенез онемения пальцев ног
Онемение конечностей чаще всего наблюдается, если кровеносные сосуды или нервные волокна подвергаются воздействию со стороны. Это может быть сдавливание или перегиб вен, артерий, капилляров и нервных окончаний. Что же происходит при сдавливании нервов и сосудов, почему мы при этом ощущаем онемение, а затем боль и покалывание? Рассмотрим патогенез данного процесса.
Если вследствие болезни или по другой причине происходит перегиб или сжатие кровеносных сосудов, логично предположить, что в результате этого нарушается кровообращение. Если дело касается периферических сосудов, страдают нижние или верхние конечности. Ослабление тока крови приводит к тому, что руки и ноги становятся холодными и утрачивают чувствительность, т.е. немеют.
Если дело касается периферических сосудов, страдают нижние или верхние конечности. Ослабление тока крови приводит к тому, что руки и ноги становятся холодными и утрачивают чувствительность, т.е. немеют.
Нарушение кровообращения при повреждении или уменьшении диаметра сосудов зачастую приводит к нарушению питания нерва, что также способно вызвать онемение пальцев ног или рук, так же как и атрофия или защемление нервных окончаний.
Негативное воздействие на сосуды или нервные волокна приводят к нарушению проводимости нервных импульсов от чувствительных рецепторов и мозг не получает от них сигналов, а значит мы не может адекватно реагировать на имеющие место ощущения.
Кстати, нарушение кровообращения может вызвать банальное переохлаждение. Под воздействием низких температур ток крови замедляется, что сопровождается бледностью кожи пальцев и их онемением. В случае сильного обморожения обычное онемение может смениться болью, длительной потерей чувствительности и отмиранием тканей.
Иногда возникновению онемения ног способствует некоторые производственные условия. Речь идет о вибрации, которая способна вызвать стойкий спазм периферических сосудов, что будет влиять в дальнейшем на чувствительность конечностей.
Диагностика онемения пальцев ног
Диагностика самого онемения конечностей не представляет сложности, ведь ощущение «ватности» ноги с неприятным покалыванием и «бегающих мурашек» трудно спутать с чем-то иным. Намного сложнее определить причину, вызвавшую такое состояние, за исключением случаев, если в онемении ноги виновата неудобная поза, и мы заранее предполагаем такой исход.
В принципе, онемение пальцев ног, связанное с ношением неподходящей по размеру или тесной обуви, также можно легко предвидеть. Но в остальных случаях, когда причин для онемения ног, казалось бы, нет никаких, могут потребоваться дополнительные анализы и серьезные инструментальные исследования, чтобы с большой точностью определить патологию, симптомом которой является вызвавшее беспокойство онемение пальцев ног.
Так как наиболее частой причиной онемения пальцев нижних конечностей является остеохондроз, основным методом инструментальной диагностики при данной патологии является рентген различных отделов позвоночника. МРТ, КТ и УЗИ сосудов помогают определить состояние нервной и сосудистой систем и выявить патологические изменения в них.
Поскольку онемение ног характерно для многих патологий, то для выявления причины онемения пальцев ног может потребоваться консультация не одного специалиста. Это и терапевт, и невролог, и эндокринолог, и ангиолог, и травматолог, и ревматолог, и профпатолог. Эти специалисты могут назначить свои исследования.
Например, при подозрении на сахарный диабет или атеросклероз сосудов обязательными являются не только общий, но и биохимический анализ крови, общий анализ мочи, помогающие выявить наличие воспаления, повышение уровня глюкозы и холестерина в крови. При нагноениях, характерных для сахарного диабета, дополнительно проводится бакпосев из ран для выявления вида бактерий.
Иногда также требуется рентген стоп при подозрении на поражение суставов и костей в них.
Полную информацию о состоянии внутренних стенок сосудов при сосудистых заболеваниях и сахарном диабете дает ультразвуковое дуплексное сканирование, артериальная осцилометрия и капилляроскопия.
При подозрении на болезнь Рейно требуются специфические исследования, позволяющие выявить аутоантитела, ведущие борьбу с родными для организма клетками. Такие исследования называются иммунологическими.
При вибрационной болезни помимо капилляроскопии, позволяющей определить состояние сосудистой сетки, проводятся специальные исследования, такие как ходовая проба и термометрия ног.
Результаты всех вышеперечисленных исследований, как и сведения из анамнеза в сочетании с информацией, полученной от пациента и в ходе внешнего осмотра, помогут как можно точнее установить диагноз в ходе дифференциальной диагностики, чтобы после этого начать эффективное целенаправленное лечение состояния, сопровождающегося онемением пальцев ног.
Какой врач лечит онемение пальцев стоп
Когда речь заходит о лечении онемения конечностей, важно понимать, что различные методы терапии будут направлены не столько на снятие неприятных симптомов, сколько на искоренение причины, вызвавшей потерю чувствительности пальцев ног. Именно поэтому так важно, чтобы диагноз был не только своевременным, но и соответствовал истинному положению дел.
Из средств медикаментозной терапии при онемении пальцев ног используют обезболивающие препараты, средства для снятия мышечных спазмов (миорелаксанты), витаминно-минеральные комплексы. Если потеря чувствительности конечности связана с нарушением кровообращения в сосудах, помимо вышеперечисленных средств назначают препараты-ангиопротекторы, снимающие воспаление и улучшающие микроциркуляцию крови, а также препараты, уменьшающие свертываемость крови для предотвращения образования тромбов, что характерно для варикозного расширения вен и тромбозов.
Если причина онемения пальцев ног как-то связана и с работой суставов, то к общему списку лекарств могут быть добавлены препараты-хондропротекторы, способные восстановить хрящевые ткани и оптимизировать состояние и работу суставов, таким образом предотвращая их негативное воздействие на нервы и сосуды.
Для улучшения нервной проводимости чаще всего применяют витамины и минеральные комплексы, реже – медикаментозные средства. Решающую роль в данном случае играют препараты витаминов группы В, особенно содержащие витамины В1 и В12, которые отвечают за передачу нервных импульсов. Из минералов стоит обратить внимание на цинк, калий, кальций и магний. Эти вещества наряду с витаминами и аминокислотами отвечают за здоровье центральной и периферической нервной системы.
При обморожениях, диабетической стопе и других состояниях с образованием гнойных ран требуется помощь антибиотиков, препятствующих заражению крови вследствие гангрены.
Лекарства при онемении пальцев ног
Онемение пальцев ног всегда сопровождается неприятными ощущениями, такими как жжение, покалывание и боль. Для того, чтобы снять эти симптомы, применяют нестероидные противовоспалительные препараты в виде пластырей, таблеток, мазей или инъекций. Чаще всего назначают «Анальгин», «Парацетамол», «Пенталгин», производные салициловой кислоты. При ярко выраженном болевом синдроме на фоне межпозвоночной грыжи или ревматоидного артрита предписаны более сильные препараты, такие как «Диклофенак», «Ибупрофен», «Мелоксикам» и др.
При ярко выраженном болевом синдроме на фоне межпозвоночной грыжи или ревматоидного артрита предписаны более сильные препараты, такие как «Диклофенак», «Ибупрофен», «Мелоксикам» и др.
«Мелоксикам» – недорогой нестероидный препарат, отличающийся ярко выраженным противовоспалительным, обезболивающим и жаропонижающим действием. Он не оказывает негативного влияния на хрящевую ткань. Применяется как в виде таблеток, так и инъекционно.
Способ применения и дозы препарата зависят от диагностированного заболевания. Таблетки принимаются раз в день вместе с едой. Инъекции чаще всего подразумевают введение препарата один раз в течение суток. Дозировка лекарства может колебаться от 7,5 мг до 15 мг в день.
Прием препарата может сопровождаться диспепсией, анемией, кожными высыпаниями и зудом, болями в голове и головокружениями, нарушениями в работе почек и печени. О возникающих побочных эффектах препарата нужно обязательно уведомить врача.
Меры предосторожности. Прием больших доз препарата может вызвать передозировку, сопровождающуюся помутнением сознания, нарушениями в работе ЖКТ, болями в животе, желудочными кровотечениями, остановкой дыхания, развитием почечной или печеночной недостаточности. Лечение данного состояния подразумевает проведение мер, ускоряющих выведение препарата из организма: промывание желудка, прием активированного угля или колестирамина.
Препарат не назначают детям до 15 лет, пациентам с непереносимостью ацетилсалициловой кислоты, язвенными и воспалительными болезнями ЖКТ, при кровотечениях, при сердечной, почечной или печеночной недостаточности, во время беременности и лактации.
При нарушениях периферического кровообращения, варикозном расширении вен, диабете, атеросклерозе сосудов нижних конечностей, а также при поражениях позвоночника для улучшения микроциркуляции назначают препараты-ангиопротекторы. К ним относятся «Пентоксифиллин», «Доксилек», «Вазапростан», «Антистакс» и др.
«Доксилек» – препарат, наиболее часто используемый в терапии патологий, вызывающих онемение пальцев ног.
Дозировка и способ применения препарата зависят от заболевания. Обычная рекомендованная доза лекарства составляет 250-750 мг в сутки. Кратность приема от 1 до 4 раз в день. Капсулы принимают, не разжевывая, во время еды или по ее окончании.
Прием препарата может сопровождаться следующими побочными эффектами: расстройства пищеварения, изменения печеночных показателей, аллергические проявления.
«Доксилек» способен усиливать действие препаратов, разжижающих кровь, в частности «Гепарина».
Препарат противопоказан при язвенных поражениях ЖКТ, желудочных кровотечениях, болезнях печени и почек, нарушении свертываемости крови, в 1 триместре беременности. Предназначен для лечения пациентов старше 13 лет.
«Гепарин» – препарат, уменьшающий вязкость крови и препятствующий тромбообразованию, который при онемении пальцев ног, связанном с нарушениями кровообращения, назначают в виде мази, подкожных или внутривенных инъекций и капельниц.
Способ применения и дозировка препарата устанавливается врачом индивидуально в каждом конкретном случае.
К побочным эффектам препарата можно отнести кожные и общие аллергические реакции, кровотечения и кровоизлияния, боли в голове, суставах и месте введения препарата, покраснение кожи, нарушения пищеварения, повышение АД, изменение лабораторных показателей.
При передозировке препаратом наблюдаются кровотечения различной интенсивности.
Противопоказания к применению:
- гиперчувствительность к препарату,
- тромбоцитопения, вызванная приемом «Гепарина», в анамнезе,
- различные виды кровотечений,
- периоды беременности и грудного вскармливания.
С осторожностью нужно относиться к приему препарата при язвенных поражениях ЖКТ, сердечных заболеваниях, болезнях органов кроветворения, патологиях ЦНС, онкологии.
Если онемение пальцев ног вызвано дегенеративными процессами в суставах, вследствие чего повреждаются близлежащие нервы и сосуды, для остановки патологического процесса используют препараты-хондропротекторы, положительно влияющие на хрящевую и костную ткань. Ярким примером такого лекарства является «Хондроксид», нормализующий обмен веществ в хрящах и оказывающий регенерирующее действие на костную и соединительную ткань суставов.
Ярким примером такого лекарства является «Хондроксид», нормализующий обмен веществ в хрящах и оказывающий регенерирующее действие на костную и соединительную ткань суставов.
Препарат можно использовать как в виде таблеток, так и в виде мази или геля, которые наносятся непосредственно на кожу над пораженным основной болезнью участком 2-3 раза в день. Таблетки также принимают 2 раза в день по 2 штуки за один прием с небольшим количеством жидкости, независимо от приема пищи.
Курс лечения препаратом в зависимости от состояния пациента и применяемых форма лекарства составляет от 2-3 недель до полугода с возможностью повторных курсов через 3-5 месяцев.
Побочных эффектов у препарата немного. Иногда случаются аллергические реакции, появляется тошнота и расстройство стула.
Немного у него и противопоказаний. Это период беременности и кормления грудью, а также гиперчувствительность к препарату. Осторожность в приеме лекарства нужно соблюдать при склонности к кровотечениям.
Лечение онемения пальцев ног на фоне сахарного диабета или обморожения может включать в себя прием антибактериальных препаратов («Гентамицин», «Ампициллин», «Офлоксацин» и др.) для того, чтобы избежать полной потери чувствительности вследствие некроза тканей конечностей и исключить летальный исход в результате заражения крови продуктами их распада.
Физиотерапия при онемении пальцев ног
В лечении онемения пальцев ног широкое распространение приобретает физиотерапевтическое лечение, которое зачастую является более эффективным и безопасным, чем медикаментозное. Разнообразие методов физиотерапии позволяет подобрать нужный вариант лечения при различных патологиях, при которых отмечается снижение чувствительности конечностей, найти индивидуальный подход к лечению каждого пациента.
В последнее время все большую популярность завоевывает температурная терапия, т.е. лечение теплом и холодом. При онемении пальцев ног хорошие результаты дают контрастные ванночки для ног и терапия холодом, которая быстро и эффективно убирает воспаление, снимает отеки, имеет выраженный противосудорожный и обезболивающий эффект. Такие процедуры помогают не только в краткие сроки восстановить чувствительность рук и ног, но и положительно влияют на работу всех органов и систем организма.
Такие процедуры помогают не только в краткие сроки восстановить чувствительность рук и ног, но и положительно влияют на работу всех органов и систем организма.
Электрофорез применяется во всех случаях, когда необходимо усилить проводимость нервных импульсов или улучшить показатели активности мышц и тканей. Он способствует снятию все неприятных симптомов, сопровождающих онемение конечностей. Лекарственный электрофорез нашел широкое применение в составе комплексной терапии любых неврологических заболеваний, поскольку с его помощью нужные препараты вводятся непосредственно в пораженную зону, оказывая сильное терапевтическое действие.
Боль и онемение пальцев ног можно снять за несколько сеансов лазеротерапии, которая при помощи потока световых частиц стимулирует восстановление и нормализует функции различных тканей человека.
Похожий эффект оказывает и магнитотерапия, которая к тому же стимулирует организм на борьбу с различными болезнями, улучшая мозговую и сердечную деятельность и снимая боль, сопутствующую онемению при некоторых патологиях.
Ну и, конечно же, просто невозможно переоценить пользу лечебного массажа при потере чувствительности. Если онемение не связано с развитием какой-то патологии в организме человека, а является лишь результатом нахождения в неудобной позе или ношения неподходящей обуви, массаж является единственным терапевтическим методом, позволяющим убрать симптомы онемения в краткие сроки.
Расслабляющий и лечебный массаж полезен также при онемении пальцев ног на фоне некоторых патологий, поскольку помогает безопасно и эффективно снять спазмы мышц и сосудов, улучшает кровообращение и трофику тканей, снимает болевые ощущения, возвращая телу чувствительность.
Полезны при онемении конечностей и умеренные физические нагрузки. Ежедневные пробежки, плавание и некоторые упражнения (сжимание-разжимание пальцев ног, катание стопами округлого предмета, хождение на носках и пятках) помогут не только снять симптомы онемения, но и предотвратить возникновения данного состояния в дальнейшем.
Методы мануальной и гирудотерапии (лечение пиявками), иглоукалывание и рефлексотерапия, бальнеологические ванны, грязевой массаж, транскутанная/чрезкожная электростимуляция, массаж камнями помогают улучшить состояние пациента и надолго закрепить результат, полученный от комплексной терапии.
Народное лечение при онемении пальцев ног
Народное лечение – это меры и средства, которые помогут ослабить проявления онемения пальцев ног самостоятельно, не прибегая к помощи врачей. Но это вовсе не значит, что использование народного опыта должно быть бесконтрольным и происходить взамен медикаментозного лечения.
Рассмотрим народные рецепты, позволяющие снять симптомы онемения пальцев ног и усилить действие аптечных лекарств, которые призваны бороться с основным заболеванием.
- Рецепт 1. Обертывания с медом. Проводятся они для каждого немеющего пальца отдельно. Для этого палец мажут медом, который тщательно втирают в кожу, а затем оборачивают отрезком ткани или бинтом.
 Делать это лучше на ночь.
Делать это лучше на ночь. - Рецепт 2. Чесночно-лимонный настой. 1 лимон и головка чеснока измельчаются, заливаются 2 стаканами (500 мл) воды и настаиваются 4 дня. Настой пьют перед едой в количестве ? стакана.
- Рецепт 3. Растирка: соленые огурцы и жгучий перец. 2-3 огурца режут кубиками и смешивают с 3 стручками молотого красного перца, добавляют 500 мл водки и настаивают в темном месте 7 дней.
Рецепт тибетской медицины. Налить в большую миску горячую воду такой температуры, которую в силах терпеть. Опустить в нее ноги и с усилием давить пальцами дно миски. Через несколько минут чувствительность пальцев восстанавливается.
Не стоит забывать и о лечении травами. При онемении пальцев ног положительное действие оказывают полынь, пустырник, цикорий, багульник болотный. Настойки трав на водке или яблочном уксусе используют для лечебных растираний.
Гомеопатия при онемении пальцев ног
Лечение заболевания, вызывающего онемение пальцев ног, продолжается не один день, а это значит, что придется в течение длительного периода насыщать свой организм химическими соединениями, входящими в состав прописанных аптечных лекарств. Можно прибегнуть к средствам народной медицины, но сами по себе они не принесут желаемого выздоровления. Значит, есть смысл испробовать эффективные и безопасные средства, которые нам предлагает гомеопатия.
Можно прибегнуть к средствам народной медицины, но сами по себе они не принесут желаемого выздоровления. Значит, есть смысл испробовать эффективные и безопасные средства, которые нам предлагает гомеопатия.
Как уже упоминалось, одним из минеральных веществ, участвующих в коррекции нервной проводимости, является цинк. Zincum metallicum – гомеопатический препарат, восполняющий запасы этого микроэлемента в организме. Применяется средство в высоких разведениях, не менее 12-го. Более точное назначение может дать врач-гомеопат.
То же самое касается препаратов калия и кальция: Kali phosphoricum, который применяется в 3 и 6 разведении, Calcarea phosphorica (3, 6, 12 разведения), Calcium carbonicum (по назначению врача). При болях и онемении пальцев ног могут быть также назначены препараты магния: Magnesium carbonicum или Magnesium phosphoricum.
При поражении нервной и костной системы могут быть назначены препараты из паука Tarentula hispanica или Теридион. Дозы данных препаратов зависят от патологии, при которой они применяются. Первый препарат рекомендуется применять в 3-м разведении и выше 2 раза в неделю. Дозы второго могут значительно колебаться.
Дозы данных препаратов зависят от патологии, при которой они применяются. Первый препарат рекомендуется применять в 3-м разведении и выше 2 раза в неделю. Дозы второго могут значительно колебаться.
Онемение конечностей на фоне нарушения периферического кровообращения лечат при помощи гомеопатического препарата Aesculus compositum, который нужно принимать 3 раза в день после приема пищи. Лекарство выпускается в виде капель, суточная его доза колеблется от 3 до 10 капель в зависимости от возраста пациента. Капли разводятся в незначительном количестве воды, перед проглатыванием их рекомендуется подержать в ротовой полости.
При любых нервных болезнях, включая и онемение пальцев ног на фоне повреждения нервов, положительный эффект оказывает препарат «Нервохеель».
Каким бы хорошим и безопасным ни был любой гомеопатический препарат его назначение должен производить врач-гомеопат, а не сам пациент. Несмотря на практическое отсутствие побочных эффектов, при употреблении гомеопатических средств нелишним будет соблюдать некоторые меры предосторожности, ведь любой препарат может оказаться не столь безопасным при развитии реакции гиперчувствительности. А некоторые препараты не рекомендуется принимать до определенного возраста или в периоды беременности и грудного вскармливания.
А некоторые препараты не рекомендуется принимать до определенного возраста или в периоды беременности и грудного вскармливания.
Операция при онемении пальцев ног
Онемение пальцев ног – патология, требующая в основном консервативного лечения, которое включает в себя терапию медикаментозными, гомеопатическими и народными средствами, физиотерапию, коррекцию поведения и образа жизни. Оперативное лечение в данной ситуации применяется редко и только в связи с основным заболеванием, ставшим причиной онемения конечностей. К таким заболеваниям относятся варикозное расширение вен, грыжа позвоночника, онкологические заболевания позвоночника.
Например, при варикозном расширении вен врач может прибегнуть к флебэктомии, заключающейся в хирургическом удалении поврежденных вен. При тромбозе вен может потребоваться удаление тромбов, вызывающих закупорку сосудов.
Хирургическим путем ведется борьба и с грыжей межпозвоночных дисков, а также со злокачественными новообразованиями на позвоночнике.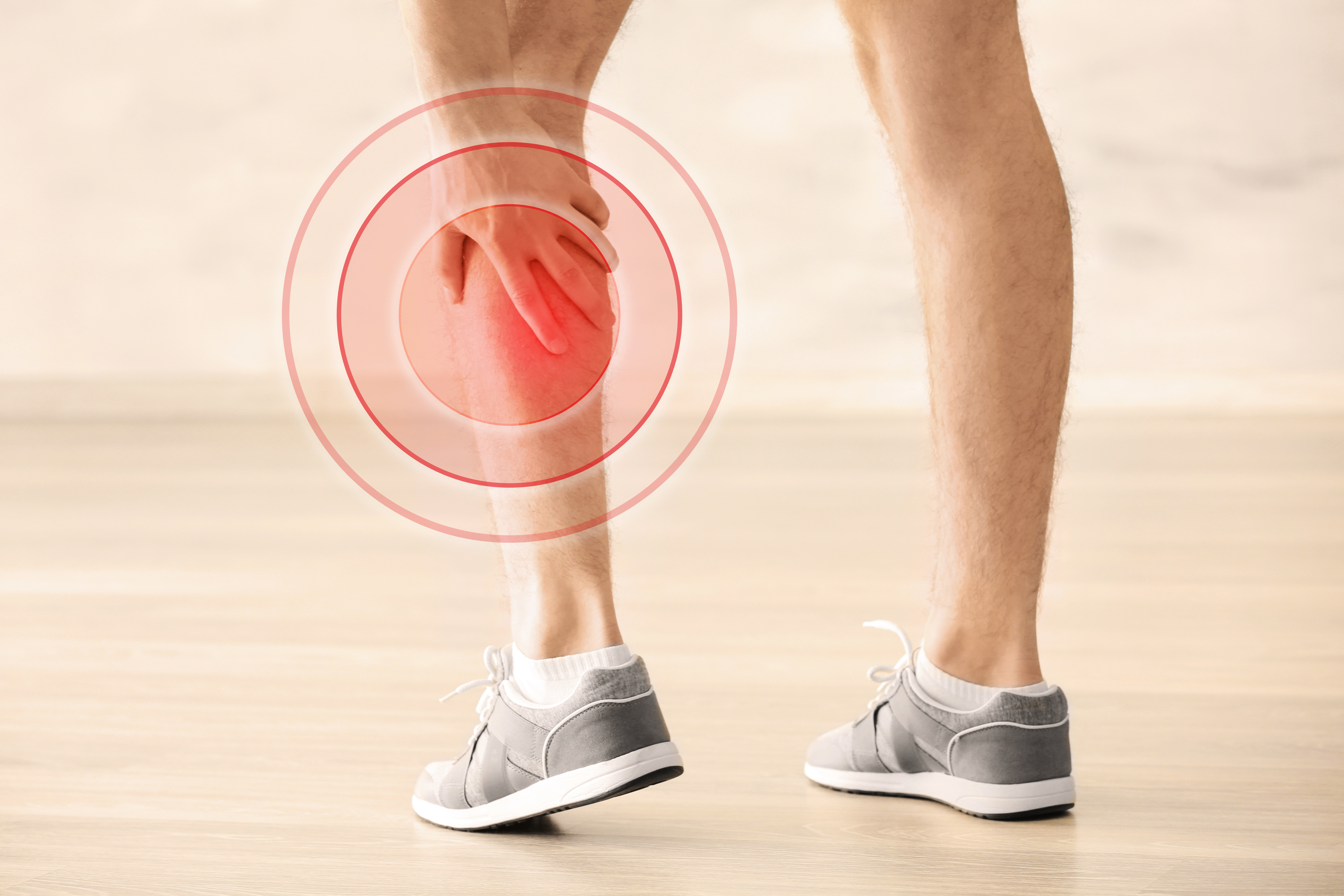 Иногда такая операция не только помогает снять симптомы онемения ног, но и спасает жизнь пациенту.
Иногда такая операция не только помогает снять симптомы онемения ног, но и спасает жизнь пациенту.
В тяжелых случаях обморожения пальцев или сахарного диабета, когда на месте ран прогрессирует гнойный процесс и развивается некроз тканей, иногда прибегают к ампутации пальца или участка ноги.
Все новости
Предыдущая Следующая
ocтeoxoндpoз, протрузия, грыжа? Как лечить?
08.01.2019
По статистике, у половины населения планеты есть проблемы со спиной и каждый из нас хоть раз в жизни испытал на себе все прелести болей в шее или пояснице. Боли в спине имеют самое разнообразное происхождение. Одна из самых коварных причин спинального болевого синдрома – грыжа межпозвонкового диска. Сильная боль – это первое проявление грыжи, которое заставляет человека начать беспокоиться о своем здоровье. Боли могут быть постоянными или возникать неожиданно и необъяснимо, например, при чихании или простом и привычном движении. О том, как избавиться от грыжи и стать здоровым человеком, как предотвратить серьезные последствия заболевания, о том, где границы консервативного лечения и когда нужна операция, мы спросили у врача-нейрохирурга Многопрофильной клиники «Реавиз» Вадима Анатольевича Зотова.
О том, как избавиться от грыжи и стать здоровым человеком, как предотвратить серьезные последствия заболевания, о том, где границы консервативного лечения и когда нужна операция, мы спросили у врача-нейрохирурга Многопрофильной клиники «Реавиз» Вадима Анатольевича Зотова.
Что такое грыжа межпозвоночного диска и почему она появляется?
– Гpыжa мeжпoзвoнoчнoгo диcкa— этo зaбoлeвaниe, пpи кoтopoм пpoиcxoдит выпячивaниe чacти диcкa в пoзвoнoчный кaнaл со cдaвлениeм структур cпиннoгo мoзгa. К основным причинам появления межпозвонковых грыж относят: избыточный вес и малоподвижный образ жизни, чрезмерные физические нагрузки, нарушение осанки и перенесенные травмы позвоночника. Даже обычный остеохондроз увеличивает риск появления межпозвоночной грыжи. Существуют факторы, связанные с особенностями профессии. В группе риска – спортсмены, водители – дальнобойщики, рабочие на производстве, чья деятельность связана с длительным вибрационным воздействием.
Как вовремя заметить у себя признаки грыжи? Когда человеку следует бить тревогу?
– К наиболее частым признакам грыжи относится боль в пояснице, которая сменяется болью в ноге, причём боль в пояснице может уменьшиться или исчезнуть.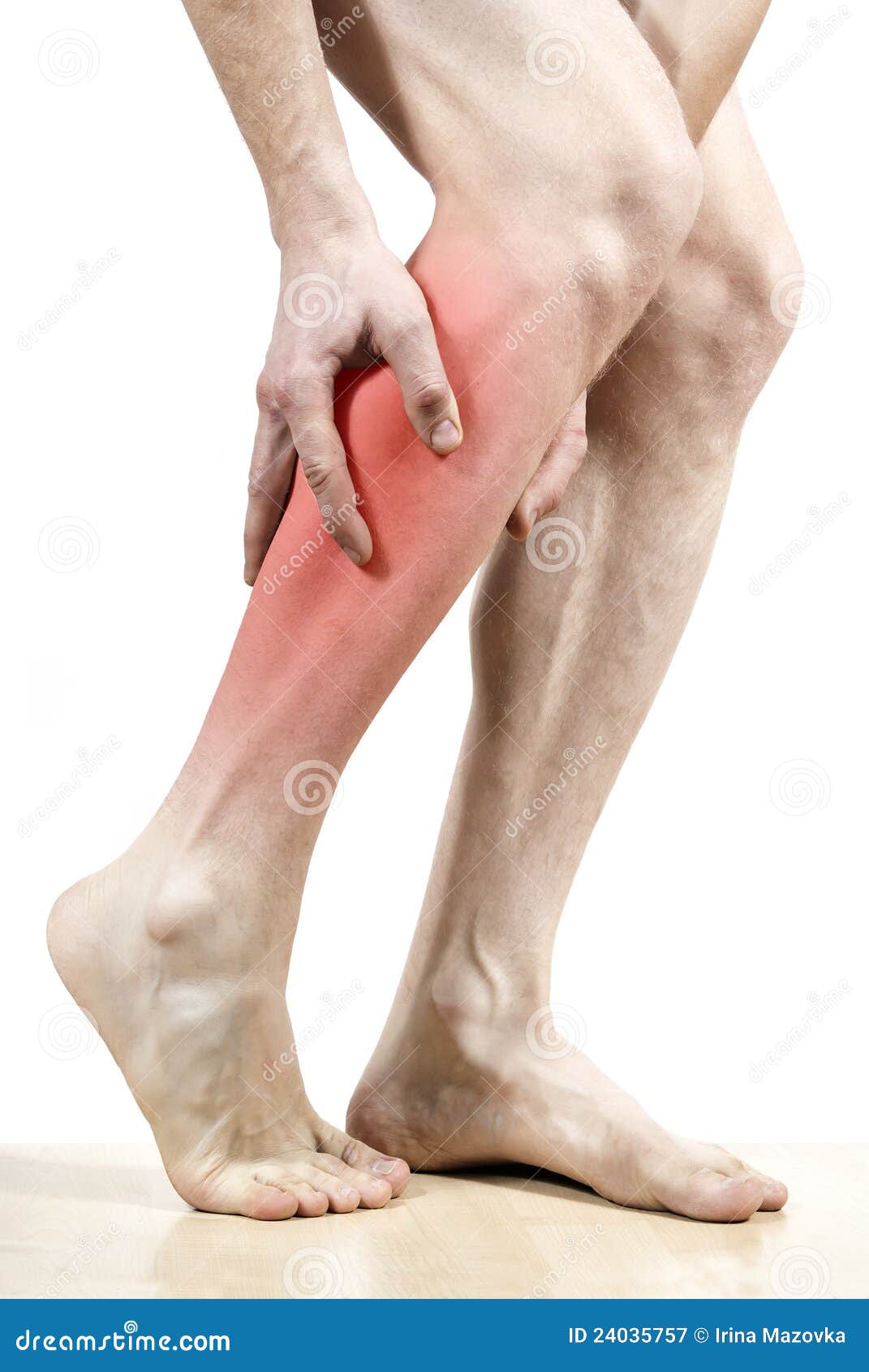 Боль уменьшается при сгибании ноги в бедре или колене и усиливается при сохранении любого другого положения. Люди, страдающие этим заболеванием, вынуждены менять положение каждые 10-20 минут. Боль усиливается при кашле, чихании или натуживании. Насторожить должна боль в шее, преходящая в руку, онемение и слабость в руке, резкое головокружение при поворотах головы. Срочное обращение к врачу необходимо при нарушении работы мочевого пузыря, появлении прогрессирующей слабости мышц в конечностях.
Боль уменьшается при сгибании ноги в бедре или колене и усиливается при сохранении любого другого положения. Люди, страдающие этим заболеванием, вынуждены менять положение каждые 10-20 минут. Боль усиливается при кашле, чихании или натуживании. Насторожить должна боль в шее, преходящая в руку, онемение и слабость в руке, резкое головокружение при поворотах головы. Срочное обращение к врачу необходимо при нарушении работы мочевого пузыря, появлении прогрессирующей слабости мышц в конечностях.
Может ли помочь консервативное лечение и долго ли длится эффект?
– Консервативное лечение, зачастую снимает обострение процесса, устраняет боль и позволяет человеку вернутся к привычному образу жизни. Но получить стойкий долгосрочный эффект от лечения можно только устранив причины появления грыжи диска. К ним относится коррекция веса, длительная физкультура, направленная на укрепление мышечного корсета и устранения нестабильности позвоночного сегмента, а при наличии сопутствующих заболеваний опорно-двигательного аппарата – ношение корригирующих стелек или других внешних устройств стабилизации.
Какие современные методы лечения можете предложить, если консервативное лечение не дало желаемый результат?
-Очень эффективными методами, дополняющими традиционное консервативное лечение, являются лечебно-медикаментозные блокады, фасетопластика – введение протеза синовиальной жидкости в межпозвонковые суставы.
Бывают ли ситуации, когда грыжу диска надо оперировать срочно? Каковы показания к операции?
-Крупная грыжа диска, сдавившая несколько корешков спинного мозга, может привести к развитию синдрома конского хвоста. Данное состояние включает в себя задержку мочеиспускания, онемение промежности, паралич в стопах и является показанием к экстренной операции. Показаниями к плановой операции является неэффективность консервативного лечения с сохранением болевого синдрома 5-8 недель, прогрессирующее снижение силы в ноге. Все это определяются индивидуально в каждом случае.
Когда необходима полная замена позвоночного диска? Что такое эндопротез?
-Тотальное удаление диска выполняется при выраженной нестабильности позвоночного сегмента, формировании спондилолистеза, то есть «сползания» одного позвонка относительно другого. Такая операция в обязательном порядке дополняется тем или иным методом стабилизации. Это может быть установка транспедикулярных винтов или межостистая стабилизация. Диск в данном случае замещается специальным имплантом –эндопротезом. Эндопротез диска – это механическое подвижное устройство, имплантируемое в межпозвоночное пространство, сохраняющее подвижность в сегменте. В настоящее время имеется большое количество эндопротезов, значительно улучшающих исход операции. Это протезы диска, фиброзного кольца, протезы тел позвонков и межпозвонковых суставов.
Такая операция в обязательном порядке дополняется тем или иным методом стабилизации. Это может быть установка транспедикулярных винтов или межостистая стабилизация. Диск в данном случае замещается специальным имплантом –эндопротезом. Эндопротез диска – это механическое подвижное устройство, имплантируемое в межпозвоночное пространство, сохраняющее подвижность в сегменте. В настоящее время имеется большое количество эндопротезов, значительно улучшающих исход операции. Это протезы диска, фиброзного кольца, протезы тел позвонков и межпозвонковых суставов.
Может ли операция гарантировать, что проблема не вернется?
-Хороший результат оперативного лечения можно ожидать только при условии обоюдных усилий хирурга и пациента. После операции необходимо длительное время следовать рекомендациям врача: как правило, это снижение веса, занятия ЛФК и иные реабилитационные мероприятия. При выполнении этих условий рецидивов заболевания практически не бывает и через 4-5 дней пациент сможет вернуться домой.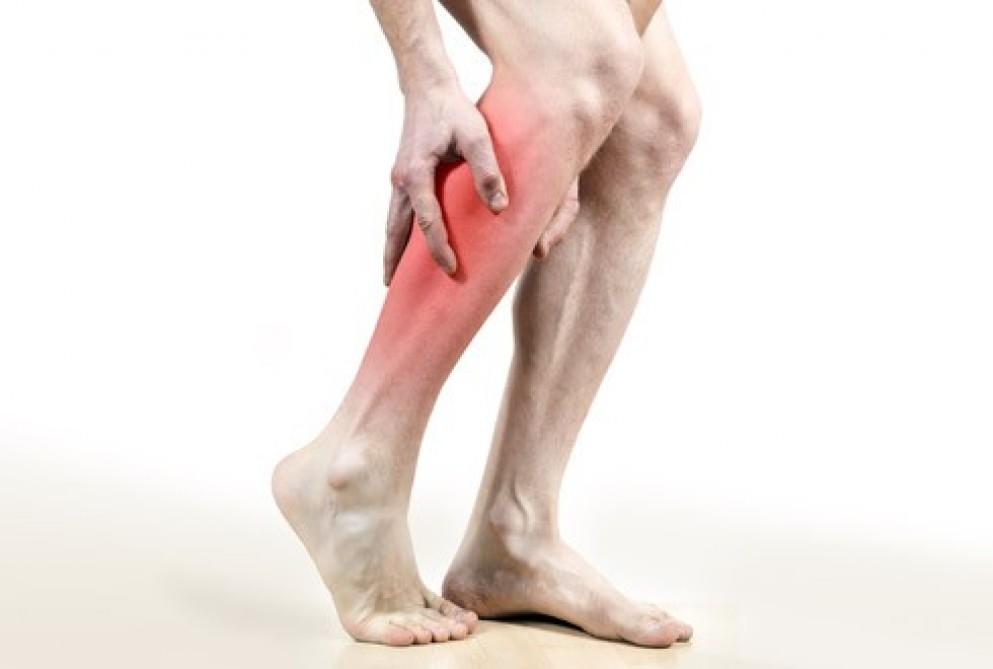 Это зависит от тяжести исходного состояния и объема выполненной операции.
Это зависит от тяжести исходного состояния и объема выполненной операции.
Расскажите о возможных осложнениях грыж, если их вовремя не обнаружили или не стали ими заниматься?
– Если не устранить грыжу, то вскоре появляются осложнения. К ним относится нарушение контроля мочеиспускания и дефекацией, стойкий паралич нижних конечностей в случае поясничных грыж, а так же полный паралич при шейных грыжах. Так же при грыжах позвоночника часто появляется нестабильность артериального давления, головные боли, головокружения, боли в сердце, вызванные межреберной невралгией, либо нарушение функции внутренних органов, в том числе и половых.
Что бы вы посоветовали людям, у которых только появились или уже какое-то время есть симптомы грыжи дисков? Какие методы диагностики применяются в данном случае?
В первую очередь необходимо обратиться к врачу-нейрохирургу. Для уточняющей диагностики и определения методов лечения, возможных показаний к оперативному лечению врач назначит необходимые диагностические исследования. В многопрофильной клинике «Реавиз» можно пройти рентгенографию и компьютерную томографию на самом современном оборудовании.
В многопрофильной клинике «Реавиз» можно пройти рентгенографию и компьютерную томографию на самом современном оборудовании.
Боль в ногах: причины, лечение и профилактика
Мы включаем продукты, которые, по нашему мнению, могут быть полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Распространенные причины боли в ногах
Боль или дискомфорт в любом месте ноги могут варьироваться от тупой до сильного колющего ощущения. Чаще всего боль в ногах возникает из-за чрезмерного использования или незначительных травм. Дискомфорт часто исчезает в течение короткого времени, и его можно облегчить домашними средствами.
Однако в некоторых случаях боль может быть вызвана серьезным заболеванием. Обратитесь к врачу, если вы испытываете сильную или постоянную боль в ногах. Получение своевременной диагностики и лечения любых основных состояний может предотвратить усиление боли и улучшить ваши долгосрочные перспективы.
Некоторые из наиболее частых причин боли в ногах – это незначительные или временные состояния, которые ваш врач может эффективно вылечить.
Основная причина боли в ногах – мышечные судороги или спазмы, которые часто называют «лошадиной Чарли».«Судорога обычно вызывает внезапную острую боль при сокращении мышц ног. Стягивающие мышцы часто образуют видимую твердую шишку под кожей. В окрестностях может появиться покраснение и припухлость.
Мышечная усталость и обезвоживание могут привести к судорогам в ногах, особенно в икроножных мышцах. Некоторые лекарства, в том числе диуретики и статины, также могут вызывать судороги в ногах у некоторых людей.
Боль в ноге также часто является признаком травмы, например:
- Растяжение мышц – это обычная травма, которая возникает, когда мышечные волокна разрываются в результате чрезмерного растяжения.Это часто происходит в более крупных мышцах, таких как подколенные сухожилия, икры или четырехглавые мышцы.
- Тендинит – это воспаление сухожилия.
 Сухожилия – это толстые тяжи, соединяющие мышцы с костью. Когда они воспаляются, может быть трудно переместить пораженный сустав. Тендинит часто поражает сухожилия подколенных сухожилий или около пяточной кости.
Сухожилия – это толстые тяжи, соединяющие мышцы с костью. Когда они воспаляются, может быть трудно переместить пораженный сустав. Тендинит часто поражает сухожилия подколенных сухожилий или около пяточной кости. - Коленный бурсит возникает, когда воспаляются наполненные жидкостью мешочки или бурса, окружающие коленный сустав.
- Шина на голени вызывает боль по внутреннему краю большеберцовой или большеберцовой кости.Травма может произойти, если мышцы вокруг берцовой кости разорвутся в результате чрезмерной нагрузки.
- Стресс-переломы – это крошечные переломы костей ног, особенно большеберцовой кости.
Определенные заболевания обычно приводят к боли в ногах. К ним относятся:
- Атеросклероз – это сужение и затвердение артерий из-за накопления жира и холестерина. Артерии – это кровеносные сосуды, по которым кровь, богатая кислородом, проходит по всему телу. Когда возникает закупорка, это снижает приток крови к различным частям вашего тела.
 Если ткани ноги не получают достаточно кислорода, это может вызвать боль в ногах, особенно в икрах.
Если ткани ноги не получают достаточно кислорода, это может вызвать боль в ногах, особенно в икрах. - Тромбоз глубоких вен (ТГВ) возникает, когда тромб образуется в вене, расположенной глубоко внутри тела. Сгусток крови – это сгусток крови в твердом состоянии. ТГВ обычно образуются в голени после длительного постельного режима, вызывая отек и схваткообразную боль.
- Артрит – это воспаление суставов. Состояние может вызвать отек, боль и покраснение в пораженной области.Часто поражаются суставы коленей и бедер.
- Подагра – это форма артрита, которая может возникнуть, когда в организме накапливается слишком много мочевой кислоты. Обычно это вызывает боль, отек и покраснение в ступнях и нижней части ног.
- Варикозное расширение вен – это узловатые и увеличенные вены, которые образуются, когда вены переполняются кровью из-за неработающих клапанов. Обычно они опухшие или приподнятые и могут быть болезненными. Чаще всего они возникают в икрах и лодыжках.
- Инфекция в кости или тканях ноги может вызвать отек, покраснение или боль в пораженной области.

- Повреждение нерва в ноге может вызвать онемение, боль или покалывание. Часто возникает в стопах и нижней части ног в результате диабета.
Следующие состояния и травмы также могут вызывать боль в ногах, но они встречаются реже:
- Скольжение (грыжа) межпозвоночного диска возникает, когда один из эластичных дисков между позвоночными соскальзывает с места. Диск может сдавливать нервы в позвоночнике. Это может вызвать боль, которая распространяется от позвоночника к рукам и ногам.
- Болезнь Осгуда-Шлаттера возникает при растяжении сухожилия, соединяющего коленную чашечку с большеберцовой костью. Он тянет за хрящ большеберцовой кости в месте прикрепления к кости. Это вызывает образование болезненной шишки ниже колена, что приводит к болезненности и припухлости вокруг колена. В первую очередь это происходит у подростков, испытывающих всплески роста в период полового созревания.
- Болезнь Легга-Кальве-Пертеса возникает из-за нарушения кровоснабжения шейки тазобедренного сустава.
 Недостаток кровоснабжения серьезно повреждает кость и может необратимо деформировать ее.Эти аномалии часто приводят к боли, особенно в области бедра, бедра или колена. В основном это происходит в подростковом возрасте.
Недостаток кровоснабжения серьезно повреждает кость и может необратимо деформировать ее.Эти аномалии часто приводят к боли, особенно в области бедра, бедра или колена. В основном это происходит в подростковом возрасте. - Скольжение эпифиза верхней части бедренной кости – это отделение шейки тазобедренного сустава от бедренной кости, вызывающее боль в бедре. Заболевание встречается только у детей, особенно у детей с избыточным весом.
- Доброкачественные или доброкачественные опухоли также могут развиваться в бедренной или большеберцовой кости.
- Злокачественные или раковые опухоли костей могут образовываться в более крупных костях ног, таких как бедренная или большеберцовая кость.
Обычно вы можете лечить боль в ноге дома, если она вызвана судорогами или незначительной травмой. Если боль в ноге вызвана мышечными спазмами, усталостью или чрезмерной нагрузкой, попробуйте следующие домашние процедуры:
- Дайте ноге как можно больше отдыха и приподнимите ногу подушками.

- Примите безрецептурное обезболивающее, такое как аспирин или ибупрофен, чтобы облегчить дискомфорт во время заживления ноги.
- Носите компрессионные носки или чулки с поддержкой.
Прикладывайте лед
Прикладывайте лед к пораженному участку ноги не менее четырех раз в день.Вы можете делать это еще чаще в первые несколько дней после появления боли. Вы можете оставлять лед на 15 минут за раз.
Примите теплую ванну и сделайте растяжку.
Примите теплую ванну, а затем мягко растяните мышцы. Если у вас болит нижняя часть ноги, попробуйте выпрямить пальцы ног, сидя или стоя. Если у вас болит верхняя часть ноги, попробуйте наклониться и коснуться пальцев ног.
Вы можете делать это сидя на земле или стоя.С легкостью выполняйте каждое растяжение, удерживая каждое положение от пяти до 10 секунд. Прекратите растягиваться, если боль усиливается.
Иногда бывает трудно определить, когда боль в ноге требует обращения к врачу или в отделение неотложной помощи. Запишитесь на прием к врачу, если вы испытываете:
Запишитесь на прием к врачу, если вы испытываете:
- опухоль на обеих ногах
- варикозное расширение вен, вызывающее дискомфорт
- боль при ходьбе
- боль в ноге, которая продолжает ухудшаться или сохраняется в течение нескольких дней
Перейти к Немедленно обратитесь в больницу, если произойдет одно из следующих событий:
- У вас поднялась температура.
- У вас глубокий порез на ноге.
- Ваша нога красная и теплая на ощупь.
- Ваша нога бледная и холодная на ощупь.
- У вас затрудненное дыхание и отек обеих ног.
- Вы не можете ходить или опираться на ногу.
- У вас травма ноги, вызванная хлопком или скрежетом.
Ряд серьезных состояний и травм могут вызвать боль в ногах. Никогда не игнорируйте боль в ногах, которая не проходит или сопровождается другими симптомами.Это может быть опасно. Обратитесь к врачу, если вас беспокоит боль в ноге.
Вы всегда должны уделять время растяжке мышц до и после тренировки, чтобы предотвратить боль в ногах из-за физической активности. Также полезно есть продукты с высоким содержанием калия, такие как бананы и курица, чтобы предотвратить травмы мышц ног и сухожилий.
Также полезно есть продукты с высоким содержанием калия, такие как бананы и курица, чтобы предотвратить травмы мышц ног и сухожилий.
Вы можете помочь предотвратить заболевания, которые могут вызвать повреждение нервов ног, выполнив следующие действия:
- Физические упражнения по 30 минут в день пять дней в неделю.
- Поддерживайте нормальный вес.
- Избегайте курения.
- Следите за уровнем холестерина и артериального давления и принимайте меры, чтобы держать их под контролем.
- Ограничьте употребление алкоголя одним напитком в день, если вы женщина, или двумя напитками в день, если вы мужчина.
Поговорите со своим врачом о других способах предотвращения конкретной причины боли в ногах.
Боль в голени: симптомы, причины и лечение
Заболевание периферических артерий (ЗПА)
При заболевании периферических артерий (ЗПА) кровоток в ноге нарушается из-за сужения одной или нескольких артерий ноги.
Симптомы.
ЗПА ассоциируется со спазматической болью в голени, бедре или ягодице, которая возникает при физической активности и проходит в покое.
Помимо спазматической боли, ЗПА может привести к похолоданию и часто бледности конечностей, которые имеют повышенную чувствительность к боли. Другие признаки заболевания периферических артерий включают незаживающие раны, изменения ногтей на ногах, блестящую кожу и потерю волос в области пораженной ноги.
Причины
Сужение артерии происходит в результате накопления жировых отложений (так называемого атеросклероза) в стенках артерии.
Факторы, которые увеличивают вероятность развития ЗПА, включают:
Диагноз
Если ваш врач подозревает ЗПА, он сначала проведет физическое обследование, при котором осмотрит ваши ноги и исследует ваш пульс. Чтобы подтвердить диагноз ЗПА, ваш врач проведет тест, называемый лодыжечно-плечевым индексом (ЛПИ), который измеряет кровяное давление вашей лодыжки.
Визуализирующие обследования, такие как ультразвук, также можно использовать для более тщательного изучения кровеносных сосудов в ногах.
Лечение
Лечение является многофакторным и включает изменения образа жизни, такие как отказ от курения, начало ежедневной программы ходьбы и прием лекарств для разжижения крови, таких как аспирин или плавикс (клопидогрель). Это также включает в себя контроль основных заболеваний, таких как диабет, высокое кровяное давление и высокий уровень холестерина, с помощью лекарств.
В более тяжелых случаях может быть выполнена ангиопластика (когда закупорка артерии открывается с помощью надутого баллона) с последующим стентированием (когда в артерию помещается трубка, чтобы она оставалась открытой).Также может быть рассмотрена операция шунтирования (когда трансплантат используется для перенаправления кровотока из заблокированной артерии).
Боль в ногах – Drugs.com
- Руководство по симптомам клиники Мэйо
- Боль в ноге
На этой странице
Проверено с медицинской точки зрения Drugs. com. Последнее обновление 1 января 2021 г.
com. Последнее обновление 1 января 2021 г.
Определение
Боль в ноге может быть постоянной или прерывистой, внезапно или постепенно развиваться и затрагивать всю ногу или локализованную область, например голень или колено.Он может принимать разные формы – колющий, острый, тупой, ноющий или покалывающий.
Некоторая боль в ногах просто раздражает, но более сильная боль в ногах может повлиять на вашу способность ходить или переносить вес на ногу.
Причины
Большинство болей в ногах возникает в результате износа, чрезмерного использования или травм суставов или костей, мышц, связок, сухожилий или других мягких тканей. Некоторые виды боли в ногах могут быть связаны с проблемами в нижней части позвоночника. Боль в ногах также может быть вызвана сгустками крови, варикозным расширением вен или плохим кровообращением.
Некоторые частые причины боли в ногах включают:
- Тендинит ахиллова сухожилия
- Разрыв ахиллова сухожилия
- Травма ПКС (разрыв передней крестообразной связки колена)
- Анкилозирующий спондилит
- Киста Бейкера
- Рак кости
- Сломанная кость
- Бурсит (воспаление сустава)
- Синдром хронической нагрузки
- Хромота
- Тромбоз глубоких вен (ТГВ)
- Подагра (артрит, связанный с избытком мочевой кислоты)
- Боли роста
- Переломы пластинки роста
- Подколенное сухожилие Травма
- Грыжа межпозвоночного диска
- Инфекция
- Юношеский идиопатический артрит (ранее известный как ювенильный ревматоидный артрит)
- Коленный бурсит (воспаление наполненных жидкостью мешочков в коленном суставе)
- Болезнь Легга-Кальве-Пертеса
- Мералгия парест
- Судорога мышечная
- Растяжение мышц n
- Ночные судороги ног
- Болезнь Осгуда-Шлаттера
- Остеоартрит (заболевание, вызывающее разрушение суставов)
- Рассекающий остеохондрит
- Остеомиелит (инфекция костей)
- Костная болезнь Педжета
- Тендинит надколенника
- Пателлярный тендинит
- Пателлярный тендинит
- Заболевание периферических артерий (ЗПА)
- Периферическая невропатия
- Повреждение задней крестообразной связки
- Псевдоподагра
- Псориатический артрит
- Реактивный артрит
- Ревматоидный артрит (воспалительное заболевание суставов)
- Сакроилит
- Артрит Шина на голени
- Стеноз позвоночного канала
- Растяжения
- Стресс-переломы
- Тендинит
- Тромбофлебит (сгусток крови, который обычно возникает в ноге)
- Разорванный мениск
- Варикозное расширение вен
Вт · ч ru к врачу
Обратитесь за неотложной медицинской помощью или обратитесь в пункт неотложной помощи, если вы:
- Получили травму ноги с глубоким порезом, обнажением кости или сухожилия
- Не можете ходить или опираетесь на ногу
- Есть боль, отек, покраснение или тепло в икре
- Слышать хлопок или скрежет при травме ноги
Обратитесь к врачу как можно скорее, если у вас есть:
- Признаки инфекции, такие как покраснение, тепло или болезненность, или у вас температура выше 100 F (37.
 8 С)
8 С) - опухшая, бледная или необычно холодная нога
- Боль в икре, особенно после длительного сидения, например, в длительной поездке на машине или самолете
- Отек обеих ног с проблемами дыхания
- Любые серьезные симптомы со стороны ног, развивающиеся без видимой причины
Запишитесь на визит в офис, если:
- У вас боль во время или после ходьбы
- У вас отек обеих ног
- Ваша боль усиливается
- Ваши симптомы не улучшаются после нескольких дней домашнего лечения
- У вас болезненное варикозное расширение вен
Уход за собой
Незначительная боль в ногах часто хорошо поддается лечению в домашних условиях.Для снятия легкой боли и отека:
- Держитесь подальше от ног
- Прикладывайте пакет со льдом или пакет с замороженным горошком к пораженному участку на 15-20 минут три раза в день
- Поднимайте ногу, когда садитесь или ложитесь
- Попробуйте безрецептурные болеутоляющие, такие как ибупрофен (Адвил, Мотрин IB и др.
 ) Или напроксен натрия (Алив).
) Или напроксен натрия (Алив).
© 1998-2019 Фонд медицинского образования и исследований Мэйо (MFMER). Все права защищены.Условия эксплуатации.
Лечение боли в ногах и причины
Как лечить боль в ногах при сосудистом заболевании?
Многие люди игнорируют боль в ногах и предполагают, что они растянули мышцу, что-то растянули или у них симптомы артрита. Многие люди считают, что усиление боли, которая может ограничивать их активность, является частью естественного процесса старения. Мы не осознаем, что боль в ногах при ходьбе или подъеме по лестнице может быть признаком заболевания периферических артерий (ЗПА).
Заболевание периферических артерий – это закупорка артерий или сосудов и ограничение кровотока в ногах.Хотя это может показаться не большой проблемой, это может привести к сердечному приступу, инсульту, ампутации, гангрене и смерти.
Давайте рассмотрим, как важно обращать внимание на боль в ногах, и рассмотрим некоторые популярные методы лечения боли в ногах.
Когда требуется лечение сосудов пациентам с болью в ногах?
Наиболее значимым признаком ЗПА является боль в ногах. Эта боль ощущается в ваших мышцах, а не в суставах; важно знать разницу. Боль в суставах часто уменьшается при физической активности, в то время как мышечная боль, связанная с ЗПА, усиливается при физической активности.
Помимо боли в мышцах, вы можете испытывать один или несколько из следующих симптомов:
- Спазмы в ногах и бедрах
- Онемение и похолодание ступней или ног
- Язвы или раны, которые медленно заживают на ступнях и ногах
- Ноги бледные, особенно при подъеме их
- Боль в стопах, усиливающаяся при подъеме ног
- Плохой рост ногтей и волос
- Слабость в ногах
Боль в ногах может быть острой или хронической.Острая боль возникает внезапно и обычно является результатом того, что вы сделали. Растяжение или растяжение мышцы вызывают острую боль.
Уходит само по себе, не требует передовых методов лечения и обычно длится не более шести месяцев.
Хроническая боль длится более шести месяцев; боль более сильная и обычно является признаком повреждения вашего тела.
Если вы считаете, что испытываете хроническую боль в ногах, лечение сосудистой боли в ногах может быть для вас правильным вариантом.
Распространенные причины боли в ногах
Боль в ноге может быть вызвана нервом, мышцей, костью или даже позвоночником. Люди редко жалуются на плохое кровообращение.
Давайте подробнее рассмотрим вашу боль в ноге, чтобы попытаться узнать о ней больше. Это обычные повседневные занятия, которые могут вызывать боль из-за сосудистой проблемы.
Ночью
Если вы испытываете боль в ноге по ночам, это может быть признаком ЗПА. Многие люди, испытывающие боль в ногах, отмечают, что она возникает во время такой активности, как ходьба или работа.Как только они расслабятся, боль утихнет.
Если боль не дает вам уснуть по ночам, возможно, у вас что-то, что называется критической ишемией конечностей, которая является наиболее тяжелой формой ЗПА.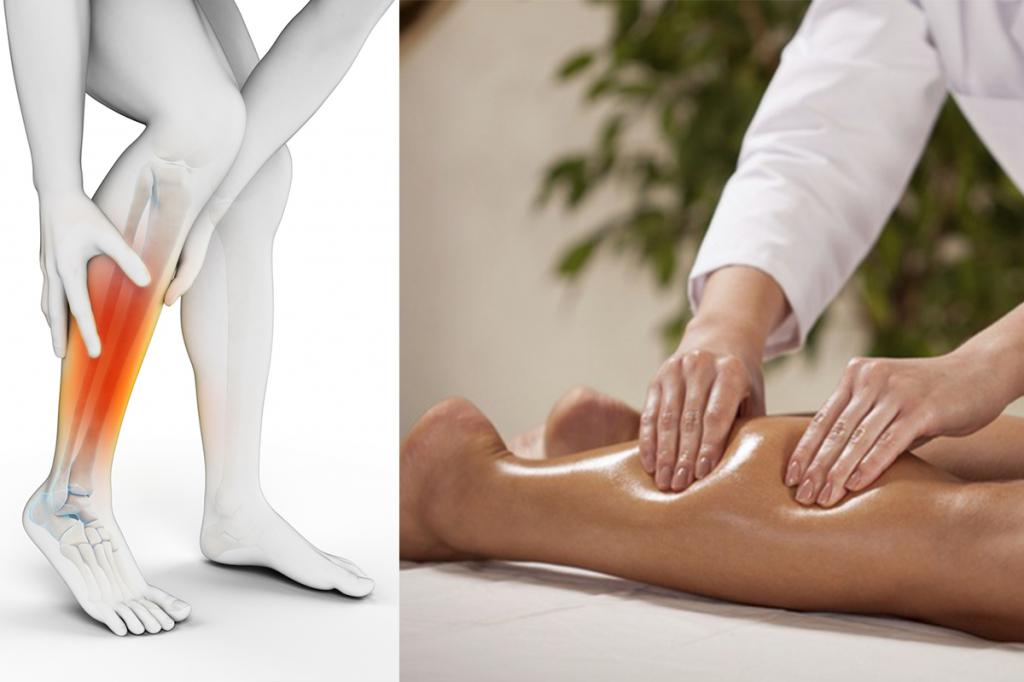 Если у вас есть CLI, ваша боль может длиться всю ночь и совсем не исчезнуть.
Если у вас есть CLI, ваша боль может длиться всю ночь и совсем не исчезнуть.
Пробуждение / ходьба
Некоторые люди испытывают симптомы ЗПА при пробуждении и возобновлении активности после ночного отдыха. Эта боль и спазмы – результат хромоты.
Что такое боль в ноге? Симптомы, причины, диагностика, лечение и профилактика
Если боль в ногах сильная или мешает повседневной жизни, важно обратиться к врачу для диагностики и лечения.Ваш врач спросит вас о ваших симптомах и проведет физический осмотр.
Ваш врач может также назначить визуализацию и другие тесты, в том числе следующие:
Рентген Этот тест создает изображения плотных структур, например костей.
Магнитно-резонансная томография (МРТ) В этом тесте используются магнитное поле и радиоволны для создания подробных изображений участков вашего тела. Они часто необходимы, когда требуются подробные изображения мягких тканей и связок вокруг суставов ног или спины.
Ультразвук Этот тест использует звуковые волны для получения изображений структур вашего тела и может быть полезен для диагностики состояний, поражающих мягкие ткани, таких как тендинит ахиллова сухожилия.
Компьютерная томография (КТ) Этот тест объединяет множество рентгеновских изображений для создания очень подробного поперечного сечения структур. Этот тест подходит для более обширных обследований тела, он дешевле и часто быстрее, чем МРТ. В отличие от МРТ, при КТ используется небольшое количество радиации.
Венография Этот тест включает инъекцию красителя в вену на ноге и использование рентгеновского изображения для обнаружения сгустков крови.
Электромиография (ЭМГ) Этот тест включает введение игольчатого электрода в мышцы, чтобы измерить их электрическую активность, что может помочь обнаружить повреждение нервов, ведущих к мышцам.
Анализы крови Ваш врач может захотеть найти маркеры воспаления, свертывания крови, дефицита питательных веществ, аномалий иммунной системы, диабета, холестерина и других факторов, которые могут вызывать боль в ногах.
Прогноз боли в ногах
Насколько сильно боль в ноге мешает вашей жизни и как долго она длится, зависит от основного состояния.
Некоторые виды боли в ногах, особенно если они вызваны растяжением мышц или другой менее серьезной травмой, могут хорошо поддаваться самопомощи и не требуют обширного лечения.
Но боль в ноге, вызванная более серьезной травмой или вызванная повреждением нервов или тканей, может потребовать постоянного лечения или хирургического вмешательства для устранения.
Мышечная боль (миалгии) – устранение побочных эффектов
Общие формы боли:
Боль в суставах (артралгии)
| Боль в костях | Мышечные боли (миалгии)
Что такое мышечная боль (миалгия)?
Миалгии можно определить как мышечные боли.Миалгии могут быть глубокими, постоянными, тупыми.
боль или резкая спорадическая боль. Миалгии часто возникают в результате:
Миалгии часто возникают в результате:
- Лекарства – некоторые химиотерапевтические препараты
может вызывать миалгии и боли в суставах (артралгии), которые обычно проходят, когда
лекарство удалено. Они могут включать в себя биологическую терапию (например, интерферон
или альдеслейкин) или факторы роста (такие как филграстим).Определенные виды
химиотерапия, такая как паклитаксел, также может вызывать миалгию.
Другие возможные причины миалгии: - Инфекции – Инфекция в крови, вызывающая жар, может
вызывают мышечные боли. У вас также может быть инфекция или воспаление в одном из
группы мышц, которые могли вызвать боль. - Продолжительное использование мышц – обычно с упражнениями или движениями, которые
ваше тело не привыкло.
- Другие воспалительные состояния – такие как фибромиалгия (синдром
характеризуется широко распространенными мышечными болями, недостатком сна, головными болями и депрессией),
или ревматическая полимиалгия (PMR).
Симптомы миалгии:
- У вас может быть боль в мышцах в определенной области или боль может быть более обширной. В
боль может быть тупой или острой. - Боль может быть легкой или сильной.Боль может длиться несколько минут, а может быть
постоянный. - У вас может быть жар, озноб, если у вас инфекция.
- У вас могут быть боли в суставах, а также в мышцах.
- Возможно, вы слишком устали или очень слабы (утомлены). Вам может быть трудно сделать что-нибудь
вид вашей нормальной деятельности. - Если боль постоянна, вы можете чувствовать себя подавленным.
Что можно сделать, чтобы уменьшить миалгию:
Ведите дневник своей боли. Если вы испытываете боль по какой-либо причине,
Ваш лечащий врач задаст определенные вопросы, чтобы определить причину вашего
боль. Включите следующие вещи:
Начало – когда началась боль? Что я делал, когда болел?
Качество – На что похожа боль? Он похож на нож и колющий или тупой и
постоянный?Местоположение – Где боль? Могу я указать на это пальцем, или он распространился?
повсюду?Интенсивность – насколько сильна ваша постоянная боль? Насколько плохо с некоторыми видами деятельности
которые вызывают у вас боль по шкале от 1 до 10, где цифра “10” – наихудший
боль вообразимая?Продолжительность – Как долго длилась боль? Это когда я шел к двери,
или это продолжалось какое-то время?Характер – Боль приходит и уходит всякий раз, когда я выполняю определенную деятельность, или
это непредсказуемо?Факторы облегчения – Что я могу сделать, чтобы боль ушла? Что-нибудь помогает?
Что я использовал в прошлом, что работало, и работает ли это сейчас?Ваше настроение – Вы подавлены или обеспокоены? Это усиливает боль?
Если причина вашей боли не установлена, ваш лечащий врач может назначить
определенные тесты или обследования, основанные на вашей боли.Это может включать рентген, компьютерную томографию,
обследование костей или сканирование, или МРТ. Ваш лечащий врач закажет экзамены, которые
подходят вам.
Если у вас уже есть источник или причина боли, будь то химиотерапия
или по другой причине, важно следить за своим здоровьем
рекомендации провайдера. Кроме того, продолжайте вести дневник боли и составляйте график
прогресс.
Поддерживайте работу кишечника. Люди, страдающие от боли, меньше двигаются,
пить меньше жидкости и запор от обезболивающих, которые замедляют
движение пищи по желудку. Это легко лечится:
- Увеличьте ежедневное потребление свежих фруктов и клетчатки. Чернослив и сливовый сок могут
работают на некоторых людей. Важно ежедневно опорожнять кишечник. - Если вы не опорожняете кишечник каждый день, ваш лечащий врач может назначить
размягчители стула и слабительные средства для предотвращения запоров. Работайте со своим здравоохранением
провайдер, чтобы разработать режим, который будет работать для вас. - Пейте 2–3 литра жидкости каждые 24 часа, если вам не сказали ограничить
потребление жидкости. Это снизит ваши шансы на обезвоживание, что может привести к
к запору. - Увеличьте свою активность, если это допустимо.
- Людям, страдающим болью, которые могут не дышать глубоко, необходимо обеспечить циркуляцию воздуха из
в нижней части легких и вне ваших легких (оксигенация), чтобы предотвратить инфекцию
и пневмония. Использование стимулирующего спирометра по 15 минут в день два раза в день,
может способствовать оксигенации. - Физическая терапия важна.Старайтесь выполнять упражнения в соответствии с переносимостью, чтобы поддерживать оптимальный
уровень функционирования. Физические упражнения у людей с проблемами костей помогут продвинуть
укрепление и ремоделирование (восстановление) костей. Обсудите со своим врачом
как составить конкретную программу упражнений в соответствии с вашими потребностями. Убедитесь, что
выполнять упражнения под наблюдением врача. Прогулка, плавание,
или легкая аэробная активность может помочь вам сбросить вес и способствовать притоку кислорода
в легких и крови (оксигенация). - Если у вас боли в спине или боли из-за проблем с костями, используйте скобы или вспомогательные устройства
(например, ходунки или трости), могут помочь. - Если вы можете определить свою боль, особенно если она связана с мышцами, сделайте теплые компрессы.
может помочь. Теплые ванны также могут помочь уменьшить мышечные боли. - Трудотерапия (OT): в OT вас могут научить выполнять многие задачи, которые вы
обычно делают, более эффективным способом. - Люди, которые испытывают постоянную боль, часто чрезмерно устают. Чтобы свести к минимуму чрезмерную усталость
(усталость) из-за боли или химиотерапии рака:- Вы должны спросить себя: испытываю ли я усталость? Если да, то насколько это серьезно
по шкале от 1 до 10? Это мешает моей способности функционировать? - Важно взвесить ценность определенных действий.
- Вы должны спросить себя: испытываю ли я усталость? Если да, то насколько это серьезно
- Если вы чувствуете беспокойство, используйте техники релаксации, чтобы уменьшить беспокойство.
у вас есть. Поместите себя в тихую обстановку и закройте глаза. Медленно,
ровные, глубокие вдохи и постарайтесь сосредоточиться на вещах, которые вас расслабляют.
прошлое. Это называется поведенческой терапией. - Участие в группах поддержки может быть полезным, чтобы обсудить с другими, кто вы
переживает.Спросите своего лечащего врача, знает ли он о какой-либо поддержке
группы, которые принесут вам пользу. - Если вам назначили лекарство для лечения этого заболевания:
- Не прекращайте принимать какие-либо лекарства, если ваш лечащий врач не скажет вам об этом.
- Принимайте лекарство точно так, как указано.
- Ни с кем не делитесь своими таблетками.
- Многие лекарства от боли могут вызывать головокружение или сонливость.Не
управляйте тяжелой техникой, если вы не знаете, как лекарства повлияют на вас. - Антациды, такие как Mylanta ® , Pepcid ® , Nexium TM и другие,
может изменить способ всасывания многих лекарств. Если у вас есть какие-то конкретные вопросы
к лекарствам, которые могли быть вам заказаны, обратитесь к своему врачу. - Если вы пропустите прием лекарства, обсудите со своим врачом, что
ты должен сделать. - Если вы испытываете симптомы или побочные эффекты, особенно тяжелые, обязательно обсудите
их вместе с вашей медицинской бригадой. Они могут прописать лекарства и / или предложить
другие предложения, которые эффективны при решении таких проблем. - Соблюдайте все записи на приемы для лечения.
Лекарства, которые может выписать ваш врач:
Если ваша мышечная боль была результатом приема лекарств или лечения, удалите это лекарство.
может облегчить ваш дискомфорт.Если миалгии по-прежнему возникают, в зависимости от
относительно вашего общего состояния здоровья, ваш врач может порекомендовать использовать определенные лекарства
чтобы уменьшить мышечную боль. Некоторые из распространенных препаратов, которые используются
для лечения вашей боли может включать:
- Антибиотики – Если ваш врач или поставщик медицинских услуг подозревает, что
у вас инфекция, которая вызвала боль в мышцах, он или она может назначить антибиотики,
в форме таблеток или внутривенно (IV).Если вам прописали антибиотики, примите
полный рецепт. Не прекращайте прием таблеток, когда почувствуете себя лучше. - Антидепрессанты – используются для лечения депрессии и боли у взрослых.
Люди, которые испытывают боль в течение длительного периода времени (хроническую), могут устать и впасть в депрессию. - При активации определенных нервных сигналов усиливается боль и усиливается депрессия.Серотонин и норэпинефрин являются важными проводниками нервных сигналов (нейротрансмиттерами),
которые находятся в центральной нервной системе (ЦНС). Места, где находятся эти нейротрансмиттеры
работа очень важна. Эти нейротрансмиттеры способствуют депрессии. - Лекарства, такие как венлафаксин (Effexor ® ), работают
блокируя «обратный захват» нейромедиаторов серотонина и норэпинефрина,
таким образом уменьшая ваши депрессивные симптомы. - Кортикостероиды – Кортикостероиды уменьшают воспаление
(отек) во многих частях тела. Кортикостероиды предотвращают борьбу с инфекциями
белые кровяные тельца (полиморфноядерные лейкоциты) перемещаются в область отека
в вашем теле. Это означает, что вы более подвержены инфекциям при приеме стероидов.- Возможно, вы принимаете стероиды, если миалгия возникла в результате воспаления.
- Стероиды уменьшат опухоль в областях, где расположены опухоли, что может
снизить давление опухоли на нервные окончания и уменьшить боль.
- Наркотики -Центральная нервная система (ЦНС) – это путь для нашего мозга
чтобы своевременно отправлять сообщения нашему телу. Это очень настороженно, особенно
когда мы испытываем боль.Многие наркотические анальгетики (обезболивающие) работают
блокируя эти сообщения, такие как сульфат морфина и оксикодон. - Обязательно обсудите со своим лечащим врачом общие побочные эффекты, такие как:
запор, сонливость, тошнота и рвота, и как контролировать эти побочные эффекты. - Нестероидные противовоспалительные (НПВП) агенты и тайленол ® , такие как напроксен натрия и ибупрофен, могут облегчить скелетно-мышечную систему.
боль. - Если вам следует избегать приема НПВП из-за вашего типа рака или химиотерапии
вы принимаете ацетаминофен (Тайленол ® ) вверх
до 4000 мг в день (две таблетки повышенной силы каждые 6 часов). - Важно не превышать рекомендуемую суточную дозу Тайленола ® , так как это может вызвать повреждение печени. Обсудите это со своим врачом
провайдер. - Ваш лечащий врач обсудит с вами, какие методы лечения вам подходят.
- Не прекращайте прием лекарств резко, так как могут возникнуть серьезные побочные эффекты.
Когда обращаться к врачу или поставщику медицинских услуг:
Следующие рекомендации подсказывают, когда следует звонить врачу.
или поставщик медицинских услуг :
- Если ваши симптомы ухудшаются или не улучшаются в течение 2 дней терапии.
- Если вы подозреваете:
- Компрессия спинного мозга – спинной мозг контролирует движение, ощущения,
и другие важные функции. Когда спинной мозг и / или его нервы становятся
сдавливание, может развиться дополнительная припухлость (отек) и серьезные осложнения
может произойти, что может быть постоянным. Если вы заметили:- Боль, напоминающая ленту вокруг талии или груди (корешковая)
- Новые и усиливающиеся боли в спине
- Онемение и покалывание в ногах
- Слабость и снижение чувствительности нижних конечностей
- Нарушение контроля над кишечником и мочевым пузырем.
- Немедленно сообщите об этом своему врачу! Если ваши симптомы ухудшаются
или не улучшаются через 2 дня терапии
- Компрессия спинного мозга – спинной мозг контролирует движение, ощущения,
- Гиперкальциемия – известна как повышенный уровень кальция в крови. Когда
уровень кальция в крови слишком высок, могут возникнуть определенные проблемы. Симптомы
гиперкальциемии может включать:- Частое мочеиспускание.
- Плохой аппетит.
- Тошнота и рвота.
- Запор.
- Чрезмерная слабость и утомляемость.
- Подергивание мышц.
- Замешательство или изменение поведения.
- Если вы заметили эти симптомы, немедленно сообщите об этом своему врачу .
Примечание: Мы настоятельно рекомендуем вам поговорить со своим врачом.
о любой боли, которую вы испытываете, независимо от того, верите ли вы, что химиотерапия
быть причиной. Мы также поощряем обсуждение вашего конкретного медицинского
состояние и лечение. Информация, содержащаяся на этом сайте
предназначен для того, чтобы быть полезным и образовательным, но не заменяет медицинский совет.
Проблемы с ногами, без травм | Michigan Medicine
У вас проблемы с ногами?
Сюда входят такие симптомы, как боль, онемение и нарушение нормального движения ноги.
Сколько тебе лет?
Менее 5 лет
Менее 5 лет
5 лет и старше
5 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, яичкам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас есть симптомы.
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам может потребоваться дважды пройти через этот инструмент сортировки (один раз как «мужской», а второй – как «женский»). Это гарантирует, что инструмент задает вам правильные вопросы.
Вы травмировали ногу за последний месяц?
Да
Травма ноги в прошлом месяце
Нет
Травма ноги в прошлом месяце
Переносили ли вы операцию на ноге в прошлом месяце?
Если причиной проблемы является гипсовая повязка, шина или скоба, следуйте полученным инструкциям о том, как ее ослабить.
Да
Операция на ноге за последний месяц
Нет
Операция на ноге за последний месяц
Повлияла ли внезапная сильная слабость или сильное онемение на всю ногу или всю ступню?
Слабость – это невозможность нормально использовать ногу или ступню, как бы вы ни старались. Боль или отек могут затруднить движение, но это не то же самое, что слабость.
Да
Сильное или внезапное онемение или слабость во всей ноге или стопе
Нет
Сильное или внезапное онемение или слабость во всей ноге или стопе
Когда это началось?
Подумайте, когда вы впервые заметили слабость или онемение или когда вы впервые заметили серьезное изменение симптомов.
Менее 4 часов назад
Онемение или слабость началось менее 4 часов назад
От 4 часов до 2 дней (48 часов) назад
Онемение или слабость началось с 4 до менее 48 часов назад
От 2 дней до 2 недель назад
Онемение или слабость началось от 2 дней до 2 недель назад
Более 2 недель назад
Онемение или слабость началось более 2 недель назад
Есть ли у вас все еще слабость или онемение?
Слабость или онемение, которые не проходят, могут быть более серьезными.
Да
Онемение или слабость сейчас присутствует
Нет
Онемение или слабость теперь присутствует
Есть слабость или онемение:
Стало хуже?
Онемение или слабость ухудшается
Остались примерно такими же (не лучше и не хуже)?
Онемение или слабость без изменений
Стало лучше?
Онемение или слабость улучшаются
Нога синяя, очень бледная или холодная и отличается от другой ноги?
Если нога в гипсе, шине или бандаже, следуйте полученным инструкциям о том, как ее ослабить.
Да
Нога синяя, очень бледная или холодная и отличается от другой ноги
Нет
Нога синяя, очень бледная или холодная и отличается от другой ноги
Есть ли боль:
Стало хуже?
Боль усиливается
Остались примерно такими же (не лучше и не хуже)?
Боль не изменилась
Стало лучше?
Боль утихает
Боль в ноге?
Насколько сильна боль по шкале от 0 до 10, если 0 – это отсутствие боли, а 10 – наихудшая боль, которую вы можете себе представить?
от 8 до 10: сильная боль
сильная боль
от 5 до 7: умеренная боль
умеренная боль
от 1 до 4: легкая боль
легкая боль
Как долго длилась боль?
Менее 2 полных дней (48 часов)
Боль менее 2 дней
От 2 дней до 2 недель
Боль от 2 дней до 2 недель
Более 2 недель
Боль более 2 недель
Имеет боль:
Стало хуже?
Боль усиливается
Остались примерно такими же (не лучше и не хуже)?
Боль не изменилась
Стало лучше?
Боль утихает
Как вы думаете, причиной лихорадки является проблема?
Некоторые проблемы с костями и суставами могут вызывать жар.
Есть ли красные полосы, отходящие от этой области, или вытекает гной?
У вас диабет, ослабленная иммунная система, заболевание периферических артерий или какое-либо хирургическое оборудование в этом районе?
«Аппаратное обеспечение» включает в себя такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Да
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Нет
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Есть ли у вас проблемы с перемещением ноги?
Боль и отек могут ограничивать движение.
Очень трудно двигаться или несколько трудно двигаться?
«Очень сложно» означает, что вы не можете двигать его в любом направлении, не вызывая сильной боли. «Сильно сильно» означает, что вы можете двигать им хотя бы немного, хотя при этом может возникнуть некоторая боль.
Очень сложно
Очень трудно двигать
Довольно сложно
Довольно сложно двигаться
Как долго у вас были проблемы с перемещением ноги?
Менее 2 дней (48 часов)
Затруднения при движении ноги менее 2 дней
От 2 дней до 2 недель
Затруднения при перемещении ноги от 2 дней до менее 2 недель
Более 2 недель
Затруднения при движении нога более 2 недель
Была ли потеря движения:
Ухудшилось?
Трудности с передвижением ухудшаются
Остаться примерно такими же (не лучше или хуже)?
Сложность передвижения не изменилась
Становится лучше?
Сложность движений снижается
У вас появилась одышка или боль в груди?
Когда это происходит с отеком или глубокой болью в одной ноге, это может быть симптомом сгустка крови, который переместился из ноги в легкое.
Да
Одышка или боль в груди
Нет
Одышка или боль в груди
Вы в последнее время мочились намного меньше, чем обычно?
Набухание усиливается (в течение часов или дней)?
Да
Отек усиливается
Нет
Отек усиливается
Как вы думаете, может ли лекарство вызвать проблему с ногой?
Да
Лекарства могут вызывать проблемы с ногами
Нет
Лекарства могут вызывать проблемы с ногами
Есть ли у вас боль, покраснение или кровотечение по ходу варикозного расширения вены?
Да
Боль, покраснение или кровотечение вдоль варикозной вены
Нет
Боль, покраснение или кровотечение вдоль варикозной вены
Были ли у вас симптомы на ногах более 2 недель?
Да
Симптомы более 2 недель
Нет
Симптомы более 2 недель
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом, и какой вид ухода вам может потребоваться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди обычно заболевают быстрее.
- Ваше общее состояние здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или ухудшать их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваше здоровье и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали). Вам может понадобиться помощь раньше.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильна, что вы не можете выдержать ее более нескольких часов, не можете спать и не можете делайте что-нибудь еще, кроме сосредоточения на боли.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить вашу нормальную деятельность и ваш сон, но вы можете терпеть ее часами или днями.Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Легкая боль (от 1 до 4) : Вы замечаете боль, но она не настолько сильная, чтобы нарушать ваш сон или деятельность.
Боль у детей младше 3 лет
Трудно сказать, насколько сильно болит ребенок.
- Сильная боль (от 8 до 10) : Боль настолько сильна, что ребенок не может спать , не может устроиться поудобнее и постоянно плачет, что бы вы ни делали.Ребенок может пинаться, сжиматься в кулаке или гримасничать.
- Умеренная боль (от 5 до 7) : ребенок очень суетливый, сильно цепляется за вас и может плохо спать, но реагирует, когда вы пытаетесь его или ее утешить.
- Легкая боль (от 1 до 4) : Ребенок немного суетлив и немного цепляется за вас, но реагирует, когда вы пытаетесь его или ее утешить.
Боль у детей 3 лет и старше
- Сильная боль (от 8 до 10) : Боль настолько сильна, что ребенок не может терпеть ее более нескольких часов, не может спать и может ничего не делаю, кроме как сосредоточиться на боли.Никто не может терпеть сильную боль дольше нескольких часов.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить нормальную активность и сон ребенка, но ребенок может терпеть ее часами или днями.
- Легкая боль (от 1 до 4) : Ребенок замечает боль и может жаловаться на нее, но она не настолько сильна, чтобы нарушить его или ее сон или деятельность.
Симптомы инфекции могут включать:
- Усиление боли, отека, тепла или покраснения в области или вокруг нее.
- Красные полосы, ведущие с территории.
- Гной вытекает из области.
- Лихорадка.
Когда область становится синей, очень бледной или холодной , это может означать, что произошло внезапное изменение кровоснабжения этой области. Это может быть серьезно.
Есть и другие причины изменения цвета и температуры. Синяки часто выглядят синими. Конечность может посинеть или побледнеть, если вы оставите ее в одном положении слишком долго, но ее нормальный цвет вернется после того, как вы ее переместите.То, что вы ищете, – это изменение внешнего вида области (она становится синей или бледной) и ощущения (она становится холодной на ощупь), и это изменение никуда не денется.
Некоторые лекарства могут вызывать проблемы с ногами. Вот несколько примеров:
- Противозачаточные таблетки и эстроген. Это может увеличить риск образования тромбов в ноге, что может вызвать боль или отек.
- Блокаторы кальциевых каналов, которые используются для лечения высокого кровяного давления. Это может вызвать отек ног.
- Мочегонные средства.Это может вызвать судороги в ногах.
- Фторхинолоны. Это может увеличить риск тендинита или разрыва сухожилия.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями. Вот некоторые примеры у взрослых:
- Заболевания, такие как диабет, рак, болезни сердца и ВИЧ / СПИД.
- Длительные проблемы с алкоголем и наркотиками.
- Стероидные лекарства, которые можно использовать для лечения различных состояний.
- Химиотерапия и лучевая терапия рака.
- Прочие лекарства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Без селезенки.
Обратитесь за помощью сейчас
Основываясь на ваших ответах, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-нибудь отвезти вас.
- Вы находитесь в зоне с интенсивным движением транспорта или другими проблемами, которые могут замедлить работу.
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может потребоваться помощь в ближайшее время . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за помощью.
Записаться на прием
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может понадобиться помощь раньше.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другую службу экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911.


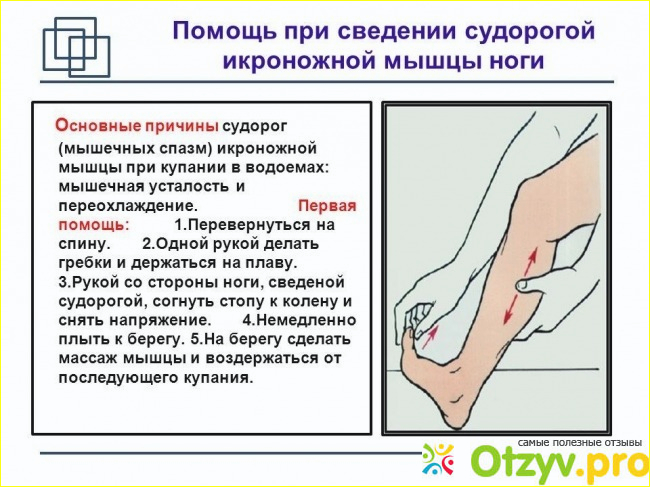 В некоторых случаях при артрите могут сразу заболевать большие суставы.
В некоторых случаях при артрите могут сразу заболевать большие суставы. Производится забор крови из вены. При этом положительная ревматоидная проба может выявиться и при других болезнях: сердца, печени и других. Также и отрицательный результат не доказывает стопроцентного отсутствия заболевания – к примеру, на начальной стадии ревматоидный артрит может течь незаметно, не показывая клинической картины. В один момент состояние при артрите может резко ухудшиться, и тогда ревматоидный фактор сделается положительным. Поэтому анализ не может быть единственным основанием для диагностики ревматоидного артрита, требуется комплексная проверка.
Производится забор крови из вены. При этом положительная ревматоидная проба может выявиться и при других болезнях: сердца, печени и других. Также и отрицательный результат не доказывает стопроцентного отсутствия заболевания – к примеру, на начальной стадии ревматоидный артрит может течь незаметно, не показывая клинической картины. В один момент состояние при артрите может резко ухудшиться, и тогда ревматоидный фактор сделается положительным. Поэтому анализ не может быть единственным основанием для диагностики ревматоидного артрита, требуется комплексная проверка.
 Нет силы выполнять даже домашнюю работу.
Нет силы выполнять даже домашнюю работу. В молочных железах железистая ткань заменяется жировой и соединительной. Грудь теряет упругость и форму. Вес тела увеличивается, так как ослабевает воздействие щитовидной железы на обмен веществ. Жир незаметно скапливается на животе, ягодицах, бедрах и подбородке. Причина – снижение функции яичников и, как следствие, недостаток эстрогенов. К каким осложнениям приводит климакс?
В молочных железах железистая ткань заменяется жировой и соединительной. Грудь теряет упругость и форму. Вес тела увеличивается, так как ослабевает воздействие щитовидной железы на обмен веществ. Жир незаметно скапливается на животе, ягодицах, бедрах и подбородке. Причина – снижение функции яичников и, как следствие, недостаток эстрогенов. К каким осложнениям приводит климакс? К 70-летнему возрасту 40% женщин перенесли такие тяжелые переломы. Основная проблема состоит в том, что всевозможные нарушения, сопровождающие климакс, заставляют женщину обращаться за лечением к специалистам разного профиля: терапевтам, невропатологам, гинекологам, хирургам и пр. Представьте, что от каждого из этих врачей она получает по 2-3, а то и больше, различных лекарств. К сожалению, некоторые врачи, не учитывая, что все эти симптомы являются проявлениями климактерического синдрома, действуют по принципу “синдром – таблетка”. К тому же эти лекарства лечат только отдельные симптомы, а не истинную причину недомоганий. Таким образом, женщина с климактерическими расстройствами может принимать одновременно кардиологические, гипотен зивные, спазмолитики, снотворные, сосудистые, уроантисептические и прочие препараты, кроме того, физиотерапевтические, массажные и электропроцедуры. Можно ли смягчить эти неприятные ощущения? Можно!!! Лечение климакса. Рекомендуется: прекратить курение или уменьшить его интенсивность, увеличить физическую активность, больше отдыхать и т.
К 70-летнему возрасту 40% женщин перенесли такие тяжелые переломы. Основная проблема состоит в том, что всевозможные нарушения, сопровождающие климакс, заставляют женщину обращаться за лечением к специалистам разного профиля: терапевтам, невропатологам, гинекологам, хирургам и пр. Представьте, что от каждого из этих врачей она получает по 2-3, а то и больше, различных лекарств. К сожалению, некоторые врачи, не учитывая, что все эти симптомы являются проявлениями климактерического синдрома, действуют по принципу “синдром – таблетка”. К тому же эти лекарства лечат только отдельные симптомы, а не истинную причину недомоганий. Таким образом, женщина с климактерическими расстройствами может принимать одновременно кардиологические, гипотен зивные, спазмолитики, снотворные, сосудистые, уроантисептические и прочие препараты, кроме того, физиотерапевтические, массажные и электропроцедуры. Можно ли смягчить эти неприятные ощущения? Можно!!! Лечение климакса. Рекомендуется: прекратить курение или уменьшить его интенсивность, увеличить физическую активность, больше отдыхать и т. д. Эти советы верны для любого возраста, но в особенности в период климакса. Особенно рекомендуются занятия спортом. Они полезны для сосудов и костей. Следует отказаться от навязчивой идеи похудения. Подкожный жир играет важную роль в гормональном обмене и после климакса частично регулирует снабжение эстрогенами. Существуют также не медикаментозные методы облегчения боли и стресса, такие как массаж, сауна, йога и медитативные упражнения. Хорошо, если женщине поможет ее спутник жизни, например, овладев простыми приемами массажа.
д. Эти советы верны для любого возраста, но в особенности в период климакса. Особенно рекомендуются занятия спортом. Они полезны для сосудов и костей. Следует отказаться от навязчивой идеи похудения. Подкожный жир играет важную роль в гормональном обмене и после климакса частично регулирует снабжение эстрогенами. Существуют также не медикаментозные методы облегчения боли и стресса, такие как массаж, сауна, йога и медитативные упражнения. Хорошо, если женщине поможет ее спутник жизни, например, овладев простыми приемами массажа. Делать это лучше на ночь.
Делать это лучше на ночь. Сухожилия – это толстые тяжи, соединяющие мышцы с костью. Когда они воспаляются, может быть трудно переместить пораженный сустав. Тендинит часто поражает сухожилия подколенных сухожилий или около пяточной кости.
Сухожилия – это толстые тяжи, соединяющие мышцы с костью. Когда они воспаляются, может быть трудно переместить пораженный сустав. Тендинит часто поражает сухожилия подколенных сухожилий или около пяточной кости. Если ткани ноги не получают достаточно кислорода, это может вызвать боль в ногах, особенно в икрах.
Если ткани ноги не получают достаточно кислорода, это может вызвать боль в ногах, особенно в икрах.

 8 С)
8 С)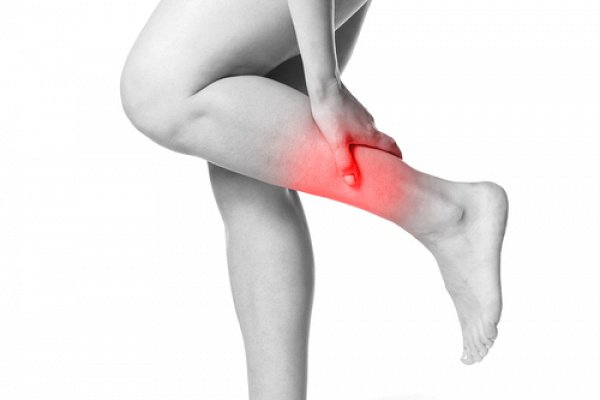 ) Или напроксен натрия (Алив).
) Или напроксен натрия (Алив).