Межреберная невралгия
Межреберная невралгия — клинический синдром, характеризующийся приступообразной болью между рёбрами. Боль обычно носит постреливающий, опоясывающий характер, локализуются спереди или сбоку грудной клетки, а также в области между лопатками. Отличительными чертами этого синдрома является интенсивность возникающих ощущений и связь с дыхательными движениями. Как правило, боль усиливается при глубоком вдохе, иногда при движениях, запрашивающих грудной отдел позвоночника и рёбра, например при поворотах в стороны.
Анатомической основой для формирования такого болевого синдрома является повреждение одного или нескольких межрёберных нервов, которые проходят в промежутках между двумя соседними рёбрами. Всего насчитывают 12 межрёберных нервов с каждой стороны. В подавляющем большинстве случаев поражается один нерв с одной стороны с характерной зоной распространения боли, соответствующей области его иннервации. Причинами, приводящими к межрёберной невралгии, могут выступать дегенеративно-дистрофические изменения позвоночника (остеохондроз, спондилёз, спондилоартроз), статические изменения позвоночника (функциональные блокады, сколиоз, патологический кифоз), инфекционные процессы (чаще всего — вирус герпеса), травматические повреждения, опухоли костно-мышечных образование или внутренних органов, полиневропатии различного генеза и многие другие состояния. Следует заметить, что термин «межреберная невралгия» представляет именно синдром, то есть клиническое проявление какого-либо заболевания, и во всех случаях требует тщательного изучения и поиска причины развития таких симптомов.
Следует заметить, что термин «межреберная невралгия» представляет именно синдром, то есть клиническое проявление какого-либо заболевания, и во всех случаях требует тщательного изучения и поиска причины развития таких симптомов.
Наиболее распространённым патогенетическим вариантом межреберной невралгии считается компрессия с последующей ишемией в области самого межрёберного нерва или спинномозгового корешка, являющегося предшественником нерва. Такая компрессионно-ишемическая невропатия развивается в результате защемления нерва, окружающих и питающих его сосудов и может приводить к нарушению проведения по чувствительным, двигательным или вегетативным волокнам. Сенсорные нарушения проявляются характерными зонами выпадения чувствительности, соответствующими каждому нерву. Часто наличие таких областей помогает врачу определить какой именно межрёберный нерв поврежден в данном случае. Эти же участки обычно болезненны при надавливании и не участвуют в акте дыхания из-за спазма или слабости межрёберных мышц.
Отдельного внимания заслуживает вирусная инфекция herpes zoster -заболевание, которое наиболее известно под названием «опоясывающий лишай». При заражении вирус длительное время находится в «спящем» состоянии (латентная форма) в нервных ганглиях, в том числе в ганглиях межрёберных нервов и контролируется системой иммунной защиты организма. При снижении иммунитета (например, переохлаждение, длительные стрессы, иммунодепрессивные заболевания) вирус «просыпается» и вызывает появление классических симптомов, включающих в себя боль и пузырьковые высыпания по ходу межрёберных нервов. Обычно сначала возникает боль, затем покраснение в межрёберных промежутках и только после этого на 2-4 день на фоне покраснения формируются пузырьки (везикулы) с прозрачным содержимым, которые в итоге лопаются с образованием корочек. Неудивительно, что наиболее уязвимой группой для опоясывающего лишая считаются пожилые люди в возрасте старше 65 лет, когда иммунная система слабеет и не может защитить от вируса. Также подвержены герпетической инфекции пациенты с положительным ВИЧ-статусом, сахарным диабетом, получающие иммуносупрессивную терапию и с терминальной стадией почечной недостаточности.
Также подвержены герпетической инфекции пациенты с положительным ВИЧ-статусом, сахарным диабетом, получающие иммуносупрессивную терапию и с терминальной стадией почечной недостаточности.
Диагностика межрёберной невралгии начинается с клинического осмотра и оценки состояния кожи и костно-мышечной системы — позвоночника, рёбер, грудины, межрёберных мышц. Наиболее важным этапом является дифференциальная диагностика поражения межрёберных нервов с заболеваниями внутренних органов. Так, особенно при левосторонней боли в грудной клетки, необходимо исключить развитие инфаркта миокарда, стенокардии, язвенной болезни желудка, панкреатита, пневмонии и других заболеваний, представляющих серьезную угрозу для здоровья и проявляющихся похожей простреливающей болью. При необходимости проводится комплекс исследований, который может включать ЭКГ, рентгенографию грудной клетки или позвоночника, КТ, МРТ, ФГДС, анализы крови.
После того, как все соматические заболевания исключены и причина боли в грудной клетке не вызывает сомнений, назначается лечение.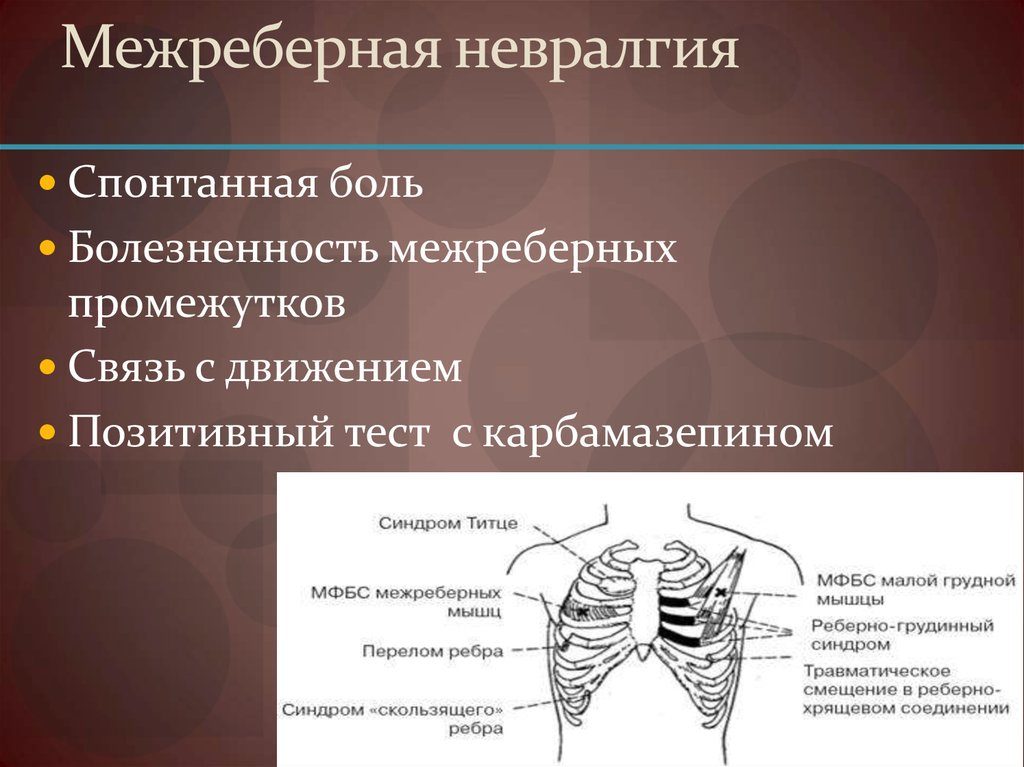 Основополагающим элементом выступает медикаментозная терапия в сочетании с физиотерапией. Используются препараты из групп противовоспалительных веществ (мелоксикам, диклофенак, ибупрофен и др.) в виде уколов, таблеток или ректальных свечей в зависимости от степени выраженности симптомов. При упорно сохраняющемся простреливающем по ходу межреберий характере боли возможно применение специальных анальгетиков из группы антиконвульсантов (прегабалин, габапентин) или антидепрессантов (амитриптилин, имипрамин). Спазм межрёберных и паравертебральных мышц уменьшается приемом миорелаксантов (тизанидин, толперизон). Иногда требуется использование лечебных блокад межрёберных нервов раствором анестетика (новокаин, лидокаин). Очевидным представляется факт, что при вирусной этиологии положительный эффект оказывают противовирусные препараты, такие как ацикловир, фамцикловир и валацикловир. Роль витаминов группы В в лечении межрёберной невралгии остаётся спорной. Достоверных рандомизированных клинических исследований, подтверждающих эффективность одного или комплекса этих витаминов (В1, В6, В12), на данный момент не обнаружено.
Основополагающим элементом выступает медикаментозная терапия в сочетании с физиотерапией. Используются препараты из групп противовоспалительных веществ (мелоксикам, диклофенак, ибупрофен и др.) в виде уколов, таблеток или ректальных свечей в зависимости от степени выраженности симптомов. При упорно сохраняющемся простреливающем по ходу межреберий характере боли возможно применение специальных анальгетиков из группы антиконвульсантов (прегабалин, габапентин) или антидепрессантов (амитриптилин, имипрамин). Спазм межрёберных и паравертебральных мышц уменьшается приемом миорелаксантов (тизанидин, толперизон). Иногда требуется использование лечебных блокад межрёберных нервов раствором анестетика (новокаин, лидокаин). Очевидным представляется факт, что при вирусной этиологии положительный эффект оказывают противовирусные препараты, такие как ацикловир, фамцикловир и валацикловир. Роль витаминов группы В в лечении межрёберной невралгии остаётся спорной. Достоверных рандомизированных клинических исследований, подтверждающих эффективность одного или комплекса этих витаминов (В1, В6, В12), на данный момент не обнаружено. Функциональные блокады рёберно-позвоночных и рёберно-ключичных суставов, как одна из возможных причин межрёберной боли, с большим успехом устраняются путём мануальной терапии. Среди методов физиотерапии наиболее оправдано использование магнитотерапии, ультрафонофореза, синусоидальных модулированных токов, рефлексотерапии.
Функциональные блокады рёберно-позвоночных и рёберно-ключичных суставов, как одна из возможных причин межрёберной боли, с большим успехом устраняются путём мануальной терапии. Среди методов физиотерапии наиболее оправдано использование магнитотерапии, ультрафонофореза, синусоидальных модулированных токов, рефлексотерапии.
Прогноз при лечении межреберной невралгии благоприятный. Большинство пациентов вылечиваются в срок 1-2 недели без каких-либо последствий. Стоит помнить, что ключевое значение имеет правильная диагностика состояния и исключение всех возможных заболеваний внутренних органов, которые проявляются подобным образом. Врачи Клиники Восстановительной Неврологии не рекомендуют заниматься самолечением межреберной боли и при первых же признаках заболевания обращаться к специалистам. Точная диагностика и опыт наших неврологов помогут вам распознать причину развившейся болезни и предпринять необходимые меры для лечения невралгии и профилактики рецидивов.
Заболевание Межреберная невралгия
Межреберная невралгия (торакалгия) — это состояние раздражения или сдавливания межреберных нервов.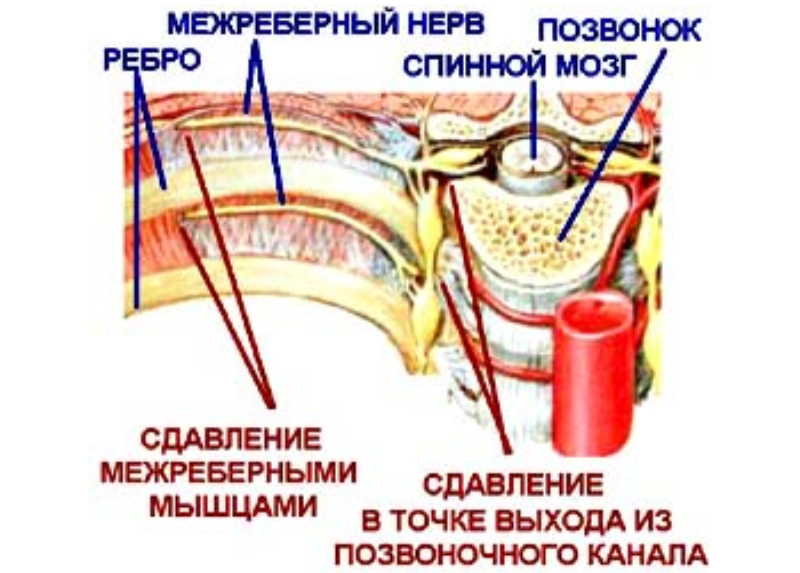 Проявляется острой болью в области ребер. Болеют взрослые старшего возраста, у детей и подростков не встречается.
Проявляется острой болью в области ребер. Болеют взрослые старшего возраста, у детей и подростков не встречается.
Как симптом, межреберная невралгия может отмечаться при спонделите, болезни Бехтерева, опухолях различной локализации, гастрите.
Довольно часто на межреберную боль жалуются беременные во 2-3 триместре, когда растущая матка сдавливает грудную клетку и происходит ущемление нервов.
Диагностика
В первую очередь врач-невролог или терапевт дифференцирует невралгию и сердечные заболевания, которые могут быть гораздо более опасными. Сердечная боль не меняется при изменении положения тела, вдохе и выдохе, надавливании на грудную клетку. При осмотре врач, помимо учета симптоматики, опроса и изучения истории болезни использует инструментальные методы (измерение артериального давления, электрокардиограмма и др.).
Симптомы
Острая, тупая, ноющая или пронзительная боль в области ребер, усиливающаяся при вдохе, резких движениях, чихании и т.д. Может быть постоянной или периодической, отдавать в ключицу, под лопатку, в поясницу. Над местом поражения нерва может быть нарушена чувствительность, появиться чувство онемения кожи, «мурашки».
Над местом поражения нерва может быть нарушена чувствительность, появиться чувство онемения кожи, «мурашки».
Первая помощь
При интенсивной боли показан постельный режим (2-3 дня), тепло на больное место (прогретый песок, мелкие камни, грелка, перцовый пластырь), прием анальгетиков и нестероидных противовоспалительных препаратов. Лежать лучше на твердой ровной поверхности.
Лечение
Воспаление нервов обычно требует применения нестероидных противовоспалительных средств (НПВП) в сочетании с витаминами группы В. И те, и другие препараты можно применять как перорально (в виде таблеток, капсул), так и внутримышечно. В тяжелых случаях делают так называемую блокаду, применяют глюкокортикостероиды (гормональные препараты). При необходимости невролог назначает миорелаксанты, успокаивающие средства. При частых рецидивах — физиотерапия, рефлексотерапия.
Профилактика:
- исключение провоцирующих факторов: сквозняков, тяжелых физических нагрузок, перенапряжения;
- профилактика и лечение основного заболевания;
- ведение подвижного образа жизни, перерывы на физкультминутки при сидячей работе;
- правильное питание.

Причины
Основная причина заболевания – сдавливание нервных корешков межреберных нервов в области их выхода из позвоночника, например при остеохондрозе. Спровоцировать приступ могут простуда, сквозняк, резкое движение, работа в неудобном положении, чрезмерная физическая или психологическая нагрузка, переохлаждение.
Можно ли париться при межреберной невралгии: особенности лечения баней
Можно ли греть невралгию в бане болезни нервов
Межреберная невралгия (аббревиатура: МН; синоним: торакалагия) – обозначение болевого синдрома в области груди. В статье мы разберем межреберная невралгия и баня – совместимы?
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) межреберная невралгия обозначается кодом М79.2.
Причины возникновения
МН – это не отдельное заболевание, а скорее комплекс симптомов или болевой синдром, который может возникать в связи с различными заболеваниями.
Поскольку у человека имеется в общей сложности 12 грудных позвонков, между каждым из которых проходит нерв, МН может возникать в 11 разных точках грудного отдела позвоночника. Поэтому источник нейрогенной боли часто очень трудно определить. Однако расположение каждого основного заболевания значительно определяет источник боли.
Поэтому источник нейрогенной боли часто очень трудно определить. Однако расположение каждого основного заболевания значительно определяет источник боли.
МН может помочь в диагностике основного заболевания, поскольку в большинстве случаев боль является следствием нарушения деятельности внутренних загрудинных органов:
В зависимости от тяжести болезни симптомы, лежащие в основе боли, могут длиться несколько лет или исчезает через короткий промежуток времени.
Очень часто выраженные симптомы вызывает компрессия или поражение нервных корешков. Синдром конского хвоста (СКХ) – наиболее распространенный синдром сжатия корешков нервов.
Болезненные ограничения движения, а также усиление боли при кашле и чихании являются характерными для данного синдрома. Если сжатие очень сильное или даже вызывает кровоподтеки, синдром может также приводить к параличу, который способен распространяться на ягодицы и область ног. В редких случаях возникает фекальное недержание или непроизвольное мочеиспускание.
Компрессия может быть вызвана многочисленными заболеваниями позвоночника. Блокировка позвонков, вызванная грыжевым диском, часто ощущается сильной болью. Болезненные симптомы, а также усиление боли при кашле и чихании являются характерными для грыжи межпозвоночного диска.
Другие нарушения позвоночника, которые могут вызвать синдром, – это опухоли позвонков и дегенеративные изменения позвоночника (остеопатии). К последним относятся, прежде всего, признаки износа позвоночных суставов вследствие спондилоартроза и остеопороза.
Радикулопатию часто путают с СКХ. Однако радикулит приводит нек сужению нервов, но к раздражению нервов. Радикулопатия также может нанести серьезный ущерб нервным волокнам.
Причины радикулопатии в основном такие же, как и СКХ. Радикулит может быть вызван воспалительными ревматическими заболеваниями суставов – спондилитом или воспалением костного мозга (остеомиелитом).
Радикулит и СКХ почти не отличаются по клиническому течению, что еще более усложняет дифференциальный диагноз при МН. Однако важным признаком СКХ является отсутствие паралича. Воспаление благоприятствует инфекции, поэтому повышение температуры тела и озноб – типичные симптомы радикулита.
Однако важным признаком СКХ является отсутствие паралича. Воспаление благоприятствует инфекции, поэтому повышение температуры тела и озноб – типичные симптомы радикулита.
Если поражаются респираторные мышцы или нервные корешки диафрагмы, это может привести к угрожающей жизни дыхательной недостаточности. А тоакже не исключаются двигательные нарушения, перепады настроения и когнитивные нарушения.
СКХ часто вызывается вирусами герпеса. Помимо герпеса, также причиной МН могут быть инфекционные заболевания – пневмония, плеврит и туберкулез. Даже желудочно-кишечные инфекции – гастрит – не могут быть исключены как возможные возбудители невралгических приступов.
Как уже упоминалось, медицина все еще находится на пути к выяснению точных причин МН. Однако факт, что соседние органы при наличии основного заболевания влияют на возникновение боли в нервах, считается весьма вероятным. Помимо инфекций, здесь следует упомянуть сердечно-сосудистые заболевания, а также заболевания печени и желчи.
В Индии врачи также обнаружили невралгию между ребрами, которая возникла в результате хронического панкреатита у пациента. Сосудистая опухоль в позвоночнике, высокое кровяное давление или артериосклероз теоретически могут вызывать МН.
Симптомы
МН почти всегда проявляется тянущей болью в области груди. Перемещение верхней части тела, сильный смех, натуживание, а также кашель и чихание усиливают боль.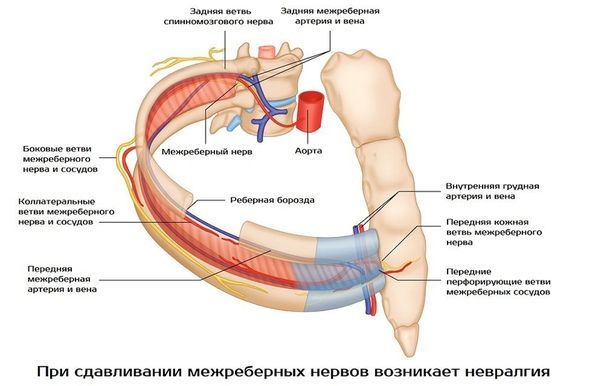
Основным симптомом невралгии между ребрами является боль в груди и спине. Иногда возникают более тяжелые симптомы:
- гипергидроз конечностей;
- головокружение;
- панические атаки.
Другие симптомы сильно зависят от основного заболевания и степени нарушения нерва. Возможными являются следующие сопутствующие симптомы:
- парестезии;
- паралич;
- проблемы с дыханием и одышка
- болезненная сдержанность верхней части тела
- миопатия;
- двигательные нарушения.
А также межреберная невралгия протекает с дисфункцией органов.
Воздействие бани на организм
Многие спрашивают: можно ли париться при межреберной невралгии? Посещение бани улучшает кровообращение в коже и существенно уменьшает мышечное напряжение. Однако, людям с воспалением, острыми инфекционными заболеваниями, сердечно-сосудистыми заболеваниями, венозным тромбозом или варикозным расширением вен рекомендуется не посещать баню, сауну или другие термопроцедуры.
При МН баня не помогает. В редких случаях она может даже усугубить течение основного воспалительного заболевания и привести к серьезным осложнениям.
Баню рекомендуется посещать после исключения всех потенциально опасных органических заболеваний. Правильный диагноз поможет поставить лечащий врач. После выявления основной причины МН требуется заняться лечением.
Сауну или другие процедуры можно посещать после одобрения доктора.
Важно! Баня имеет важное значение для поддержания социальных контактов; Среди деловых людей нередко принимать серьезные бизнес-решения в саунах или банях. За пределами России россияне также часто встречаются в общественных саунах, где они поддерживают контакты друг с другом.
Можно ли при невралгии посещать баню и сауну?
Невралгия — патология, развивающаяся в результате защемления нерва. Она способна возникать в различных участках тела, чаще всего она проявляется на фоне заболеваний опорно-двигательного аппарата. Для ее лечения применяются различные процедуры, в том числе популярна сауна и баня при невралгии.
Для ее лечения применяются различные процедуры, в том числе популярна сауна и баня при невралгии.
Можно ли посещать сауну
Сауна используется для лечения болезней суставов и позвоночника. Она считается несколько эффективнее, чем баня, так как во время ее посещения тело пациента прогреваются с помощью сухого тепла. Это дает следующие положительные эффекты:
- расширение сосудов и капилляров;
- улучшение кровообращения по всему телу;
- ускорение процессов регенерации;
- уменьшение болевых синдромов;
- восстановление поврежденных тканей суставов под действием высоких температур.
Полезно посещение сауны и бани и при невралгии, так как в процессе восстановления костных тканей происходит и устранение защемления.
Рекомендации к банным процедурам
Для того чтобы эффективно лечить невралгию в бане, необходимо соблюсти некоторые рекомендации:
- Перед проведением процедуры запрещен плотный прием пищи — лучше всего приходить слегка голодным или после небольшого перекуса.
 Это снизит нагрузку с сердца и предотвратит скачки давления.
Это снизит нагрузку с сердца и предотвратит скачки давления. - Предварительно нужно тщательно вымыть тело с мылом, вытереться насухо. Это улучшит согревающий эффект и защитит от перегрева.
- Длительность пребывания в бане — 5–15 минут. Срок проведения процедуры определяется возрастом пациента, его самочувствием и индивидуальными особенностями.
- Продолжительность охлаждения — не более 10 минут, после чего необходимо отдохнуть около получаса. Охлаждение запрещено при сильном болевом синдроме или остром течении болезней опорно-двигательного аппарата.
- Проведение массажа или самомассажа после прогревания — это улучшит кровоток, усилит эффективность от посещения бани.
- Максимальное количество заходов с перерывами на охлаждение — 2–3.
- Начинать прогревание тела следует с самых низких ступеней.
- В бане нужно сидеть ровно, не сутулясь — особенно это важно при межреберной невралгии, возникшей на фоне остеохондроза позвоночника.
- Проводить процедуру можно в положении лежа — для этого лучше всего поместить под ноги валик.
 Такое положение оптимально при невралгии шеи и затылочного нерва.
Такое положение оптимально при невралгии шеи и затылочного нерва. - Во время посещения бани запрещен прием алкоголя — это может спровоцировать скачок артериального давления.
- При невралгии в конечностях, например, в плече, разрешено проводить массаж прямо в сауне.
- Эфирные масла разрешено использовать в самой парной или для последующего самомассажа. Для устранения болей подходят масла иланг–иланга, базилика, герани, пихты, эвкалипта.
После выхода из бани полезно принять свежезаваренный травяной чай. Для этого следует подбирать растения с противовоспалительным, обезболивающим, седативным и спазмолитическим эффектом. Оптимальным вариантом будет заваривание чая из ромашки, липы, пустырника, валерианы, душицы, шиповника.
youtube.com/embed/5pfLX7jaCE0?feature=oembed” frameborder=”0″ allow=”accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture” allowfullscreen=””/>
Перед планированием посещения бани следует проконсультироваться у своего лечащего врача по поводу эффективности проведения такого лечения. Возможно, прогревание будет строго запрещено.
Противопоказания
Ходить в баню и сауну может быть противопоказано при следующих симптомах и состояниях организма:
- нарушение артериального давления;
- острые боли при невралгии;
- течение воспалительных заболеваний;
- заболевания сердца и сосудов;
- пожилой возраст;
- болезни органов дыхания.
При обострении невралгии банные процедуры способны усугубить состояние. Не рекомендуется использование веников, обливаний, резких контрастных охлаждений — прыжков в снег и в холодный бассейн после прогревания.
Париться и проводить другие манипуляции можно только после стойкого улучшения состояния и полного устранения болевых синдромов. При течении хронических воспалительных заболеваний суставов контрастные охлаждения разрешены с осторожностью.
При течении хронических воспалительных заболеваний суставов контрастные охлаждения разрешены с осторожностью.
Невралгия — греть или не греть? 6 рецептов для лечения невралгии
Если вам не понаслышке знакомы приступы боли при невралгии, то, наверняка, знаете, что обезболивающие препараты приносят облегчение не сразу и не всегда.
В этих случаях человек готов использовать любые методы, чтобы скорее избавиться от болей. Но неправильное лечение невралгии в домашних условиях может только усугубить ситуацию.
Узнайте, как действительно себе помочь при лечении невралгии.
Что такое невралгия?
Невралгия представляет собой заболевание периферического нерва и проявляется в виде приступов острой, ноющей, жгучей или тупой боли по ходу нерва. Распространенными причинами появления невралгии являются переохлаждения, воспалительные заболевания, травмы, стрессы.
Можно ли посещать сауну
Сауна используется для лечения болезней суставов и позвоночника.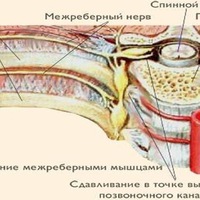 Она считается несколько эффективнее, чем баня, так как во время ее посещения тело пациента прогреваются с помощью сухого тепла. Это дает следующие положительные эффекты:
Она считается несколько эффективнее, чем баня, так как во время ее посещения тело пациента прогреваются с помощью сухого тепла. Это дает следующие положительные эффекты:
- расширение сосудов и капилляров;
- улучшение кровообращения по всему телу;
- ускорение процессов регенерации;
- уменьшение болевых синдромов;
- восстановление поврежденных тканей суставов под действием высоких температур.
Полезно посещение сауны и бани и при невралгии, так как в процессе восстановления костных тканей происходит и устранение защемления.
Можно ли при межреберной невралгии париться в бане
Межреберная невралгия (аббревиатура: МН; синоним: торакалагия) – обозначение болевого синдрома в области груди. В статье мы разберем межреберная невралгия и баня – совместимы?
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) межреберная невралгия обозначается кодом М79.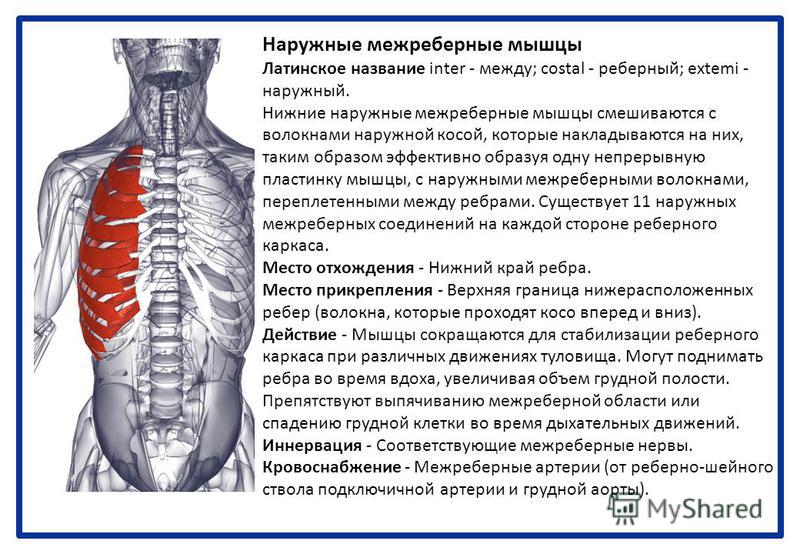 2.
2.
Когда можно париться в банях при обострении межреберных невралгий
Большинство людей страдают от болей различной интенсивности, связанной с позвоночником. Остеохондроз – одна из глобальных угроз здоровью, проявляется крайней степенью болезненности. Чаще всего люди страдают от такого синдрома как межреберная невралгия.
При определении чувства боли в области позвоночного столба, нужно понимать, что именно служит ее источником.
Сам по себе позвоночный столб не болит, при патологиях он выдает иные симптомы:
- хруст;
- прострелы при движениях;
- затрудненность в поворотах/наклонах;
- тяжесть в пояснице, ногах;
- потеря гибкости.
Такая симптоматика сохраняться может долго, без присоединения болезненности. Последняя возникает только при одном условии: защемлении нервного окончания.
Нервные волокна в позвоночнике оголены, они подвижные и живые. Можно представить их в виде отростков и пучков корешков, которые могут двигаться с определенной интенсивностью.
Но когда происходит защемление, нерв остро реагирует и потому человек ощущает сильную боль.
Традиционно, если речь о народных средствах, больным показана было лечение в бане. О том, можно ли в баню при межреберной невралгии, никто не задумывался. Действительно, баня при любом защемлении может стать спасительным кругом. Однако у такого лечения есть свои особенности и противопоказания.
Нагрузки при межреберной невралгии
Активные представители спорта почти агрессивно настаивают на том, что лечение защемлений возможно только при помощи спорта. Они не исключают, что и баня при обострении синдрома может стать полезной.
В таких утверждениях есть и истина, и заблуждение, и откровенный вред. Действительно, позвоночник крайне положительно настроен на лечение при помощи некоторых нагрузок.
Неактивность и малоподвижность способны убить здоровье и принести тяжелые последствия.
Однако нагрузки недопустимы в острый период, также категорически запрещены любые методы лечения.
Важно запомнить: первый шаг при невралгии – кратковременный курс противовоспалительной терапии.
Независимо от заболевания, осложнения, первичности или вторичности, сначала купирует боль и острота признаков. А вопрос о том, можно ли при обострениях посетить сауну или баню – стоять не должен вообще.
И этому есть много объяснений.
Прежде всего избыточная нагрузка на мышечный слой только усилит выраженность болей. Другой момент лежит в основе рефлексов: часть из них будет просто блокироваться. Поэтому первично снимается острая фаза и только после того, как обострение переходит в подострую фаза, применяются дополнительные методы лечения.
- физиотерапия;
- медикаменты;
- лечебные ванны;
- упражнения ЛФК;
- спортивные нагрузки.
Лечение невралгий при помощи бани
Вода – основа жизни, основа организма человека и потому неудивительно, что эффект от такого лечения может быть более значимым.
Но париться разрешается только после того, как основная фаза пройдена и боль купирована. Самый минимум, когда допускается ходить в баню – состояние улучшилось, болезненность притупилась.
Самый минимум, когда допускается ходить в баню – состояние улучшилось, болезненность притупилась.
До того показан только полный покой, минимум движения, идеально постельный режим.
Суть в том, что при невралгии мышцы находятся в состоянии серьезного стресса. Стресс создается из-за реакции защемленного нервного окончания. Неважна причина самого защемления, результат един: защемление – стресс – боль.
Перед посещением бани важно убедиться, что в крови нет активного воспаления. По умолчанию в бане иногда лечат любой вирус или простуду. Однако инфицированность может быть разной.
По умолчанию в бане иногда лечат любой вирус или простуду. Однако инфицированность может быть разной.
Если в крови повышен уровень СОЭ, запрещены категорически и бани, и массажи.
После обострения необходимо выдержать несколько дней, чтобы препараты начали снижать отечность тканей и локализовали очаг боли. Если попариться в этот период, можно спровоцировать обширный отек внутренних тканей, что усугубит положение и течение основного заболевания.
Противопоказания для лечения баней
Прежде всего сама по себе баня – не то место, куда разрешено ходить каждому.
Источник: https://promedikum.ru/skolioz/mozhno-li-pri-mezhrebernoj-nevralgii-paritsya-v-bane
Воздействие высоких температур
Баня является эффективным методом активного воздействия посредством температуры и влажности. Разогрев с древних времен считается мощным целебным средством.
Кожа человека получает мощное оздоровление от разогревающих процедур, ведь она состоит из множества сальных и потовых желез. Влияние паров и высоких температур помогает активизировать потоотделение, раскрыть и прочистить поры, провести детокс организма.
Влияние паров и высоких температур помогает активизировать потоотделение, раскрыть и прочистить поры, провести детокс организма.
Прогретый воздух благотворно влияет на состояние кожного покрова, органы дыхания, на половую, мочевыделительную систему, почки, желчный.
Ходить в парную полезно женщинам с разными проблемами в работе половых органов, с гормональным дисбалансом, при менопаузе.
youtube.com/embed/4ByRNUJLRaU?feature=oembed” frameborder=”0″ allow=”accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture” allowfullscreen=””/>
Можно ли в баню при межреберной невралгии межреберной – Терапевт Мухин
Распространенной болезнью, связанной с повреждениями и защемлениями нервов, является невралгия различного происхождения и локализации. Часто встречается межреберная невралгия, главным симптом которой – сильная боль, мешающая нормальной жизнедеятельности.
Симптоматика
Для того, чтобы лечение дало эффективный результат, необходимо удостовериться в точности диагноза. Для этого важно разбираться в симптомах недуга. Основные признаки межреберной невралгии:
Для этого важно разбираться в симптомах недуга. Основные признаки межреберной невралгии:
- острая простреливающая боль в области груди, лопаток, ребер или ключицы. Усиливается вследствие резких движений, поворотов туловища, кашля, глубоких вдохов. Болевые ощущения в основном приступообразные, любое движение приносит неприятные ощущения;
- онемение поврежденных волокон;
- спазм, непроизвольное подергивание мышц между ребрами;
- поверхностное дыхание из-за невозможности вдохнуть полной грудью. Глубокий вдох усиливает боль в грудной клетке, провоцируя сильнейший приступ;
- повышенная влажность кожи в области груди, возможно покраснение кожных покровов.
Продолжительность
Мышечный компонент формирует стойкие болевые ощущения. Вследствие травмы, неумелой смены положения тела или переохлаждения появляется отечность нервного корешка, что и является провоцирующим фактором происхождения боли.
Для того, чтобы травмировать позвоночник не обязательно сталкиваться с переломом или другим серьезным повреждением, достаточно сделать одно неловкое движение: поворот или наклон, которое обеспечит сдавливание или ущемление нервного окончания. Человек может и не заметить его, не придать значение, но уже на следующее утро почувствует ярко выраженные болевые ощущения.
Человек может и не заметить его, не придать значение, но уже на следующее утро почувствует ярко выраженные болевые ощущения.
Длительность острой фазы составляет пару дней, но при этом человек постоянно чувствует боль, пытаясь найти ту оптимальную позицию/позу, в которой будет чувствовать себя более комфортно. В это время могут возникать проблемы с дыханием из-за невозможности глубоко дышать или другие осложнения в движениях.
Лечение необходимо начинать как можно скорее. Чем эффективнее и оперативнее будут меры, тем быстрее человек почувствует облегчение, сможет безболезненно дышать и двигаться. Так называемая стадия затухающего обострения обычно наблюдается не больше недели.
Чем эффективнее и оперативнее будут меры, тем быстрее человек почувствует облегчение, сможет безболезненно дышать и двигаться. Так называемая стадия затухающего обострения обычно наблюдается не больше недели.
Если в ходе обследования инструментальными средствами не было выявлено участие в воспалительном процессе межпозвоночных дисков, грамотно назначенное лечение и вовремя примененная блокада снимут острую боль в течение нескольких дней. Человек будет твердо стоять на ногах уже через дня 3-4 и сможет полноценно приступить к легкой работе.
Диагностические методы
Вначале проводят анализ жалоб пациента, изучают его историю болезни, наличие хронических заболеваний и недавно перенесших болезней. Пациент подробно расспрашивается о характере болевых ощущений, локализации боли, сколько длиться каждый из приступов, чем провоцируется, не было ли травм грудной клетки, неприятных ощущений вследствие какого-либо движения.
Далее требуется невралгический осмотр с пальпацией болезненных промежутков, а так же межреберных точек выхода нервов на спине пациента.
Важны и инструментально-лабораторные методы исследований:
- биохимический анализ крови и мочи, чтобы выявить воспаление в организме, определить уровень эритроцитов, лейкоцитов и глюкозы;
- ЭКГ для исключения сердечных патологий, т.к. боль сосредоточена в грудной клетке и может быть следствием сердечно-сосудистых отклонений;
- фиброгастродуоденоскопия для исключения проблем с ЖКТ, что так же может провоцировать болевые ощущения в грудной клетке.
Методы лечения
Лечение необходимо начинать еще во время приступа острой боли. Для облегчения болевого синдрома важно насколько быстро предприняты меры. Первым делом необходимо:
- обеспечить больному постельный режим;
- растереть болевой участок согревающей мазью или приложить грелку;
- снять боль с помощью обезболивающих или противовоспалительных средств, лучше использовать внутримышечные уколы быстрого действия.
Более длительный период лечения следует далее. Вне приступа боли применяют более глубокий комплекс мер, который помогает проходить боли, лечить воспаление и восстанавливать силы организма.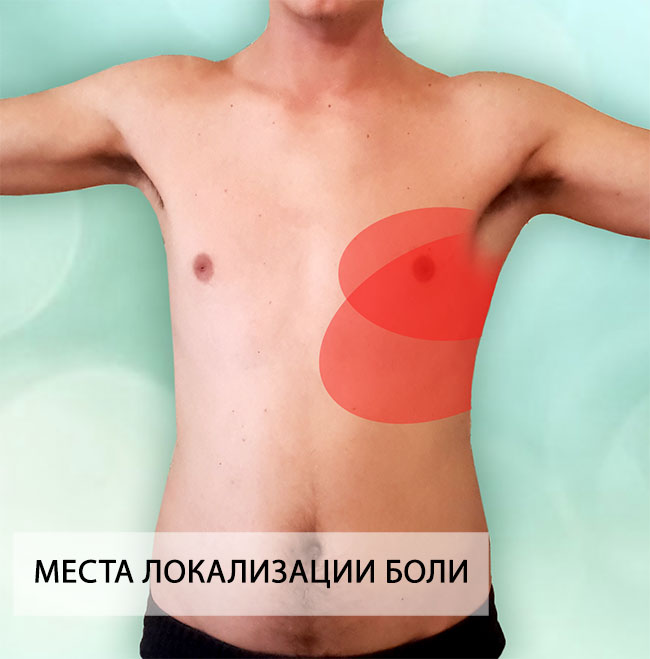 Для этого используют:
Для этого используют:
- витаминотерапию с упором на витамин группы B;
- ноотропы, болеутоляющие и противоспалительные препараты;
- физиотерапевтические меры: зарядка, иглорефлексотерапия, массаж;
- возможно применение гормональных средств, внимающих воспаление.
Симптомы
МН почти всегда проявляется тянущей болью в области груди. Перемещение верхней части тела, сильный смех, натуживание, а также кашель и чихание усиливают боль.
Основным симптомом невралгии между ребрами является боль в груди и спине. Иногда возникают более тяжелые симптомы:
- гипергидроз конечностей;
- головокружение;
- панические атаки.
Другие симптомы сильно зависят от основного заболевания и степени нарушения нерва. Возможными являются следующие сопутствующие симптомы:
- парестезии;
- паралич;
- проблемы с дыханием и одышка
- болезненная сдержанность верхней части тела
- миопатия;
- двигательные нарушения.

А также межреберная невралгия протекает с дисфункцией органов.
youtube.com/embed/U39xpdwKaKc?feature=oembed” frameborder=”0″ allow=”accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture” allowfullscreen=””/>
Противопоказания
Активный процесс воспаления в позвоночном столбе всегда характеризуется сильной болью. Воспаление – это защитная реакция организма, когда ткани под влиянием притока жидкости увеличивают свой объем.
Посещать баню при обострении воспаления запрещено – это только усилит негативные процессы и боль в пережатом нерве. Так, невралгия и баня совместимы лишь при условии стадии ремиссии.
При тяжелых формах спрогнозировать влияние не получится, поэтому врачи не советуют рисковать.
К противопоказаниям относятся и заболевания сердечно сосудистой системы, ведь прогретый и влажный воздух только усилит нагрузку на сосуды и миокард, что повышает риски инфаркта.
Что стоит помнить любителям активного спорта?
Ответ будет неутешительным для любителей активного спорта. Напомним, что нагрузка на мышцы предполагает ее здоровый метаболизм, то есть обмен веществ. При нагрузке мышцы должны будут не только быстрее сокращаться, но и быстрее отводить образовавшееся тепло и молочную кислоту.
Напомним, что нагрузка на мышцы предполагает ее здоровый метаболизм, то есть обмен веществ. При нагрузке мышцы должны будут не только быстрее сокращаться, но и быстрее отводить образовавшееся тепло и молочную кислоту.
В то время при болевых синдромах (не обязательно неврологических) мышцы находятся в состоянии хронического стресса, причиной которого становится миофасциально-тонический синдром, который проявляется болезненным мышечным спазмом. Именно спазм лежит в основе этого состояния, и снять его новым мышечным сокращением, причем с более интенсивными показателями сокращения вряд ли возможно.
Поэтому в том случае, если сравнительно недавно (сутки – двое назад) вас беспокоили приступы мучительных болей, неразумно идти в спортзал. Этим, возможно, получится доказать свое мужество и соблюдение спортивного режима, но зато после тренировки на несколько недель можно выбыть из строя.
Это происходит потому, что в мышце, которая некоторое время назад сдавливала нервный корешок, процессы не вернулись окончательно к нормальным, и в случае увеличения нагрузки в быстрое время развивается болезненность, уплотнение и локальный отек.
В таких случаях нужно применять лекарственные препараты, но в первую очередь пациенту назначается лечебно – охранительный режим и покой. Из лекарственных препаратов применяют:
- миорелаксанты центрального действия (Сирдалуд, Мидокалм). Они способны работать на уровне регуляции тонуса мышечного волокна, управляя специфическими нейронами, расположенными в спинном мозге;
- нестероидные противовоспалительные средства (Мовалис, Целебрекс). Их целесообразно в острый период применять коротким курсом посредством внутримышечного введения, с оглядкой на сопутствующие заболевания (такие, как изжога, хронический гастрит, язва желудка).
- Местные препараты, в виде кремов, мазей, наносимых на поверхность кожных покровов.
Причины возникновения
Невралгия не является отдельной болезнью, это скорее комплекс из нескольких симптомов, по-другому болевой синдром. Развивается он под влиянием различных патологий.
У человека 12 грудных позвонков, между каждым располагается нерв, поэтому невралгия способна поражать 11 разных точек грудного отдела. Таким образом, бывает крайне сложно выявить точный источник нейрогенной боли. На источник обязательно влияет основное заболевание.
Таким образом, бывает крайне сложно выявить точный источник нейрогенной боли. На источник обязательно влияет основное заболевание.
Невралгический синдром зачастую помогает диагностировать основную болезнь, ведь обычно болевые ощущения становятся следствием проблем с органами органов в загрудинном пространстве:
- легких и сердца;
- печени;
- плевры.
В соответствии с тяжестью заболевания боль может беспокоить в течение нескольких лет, проходит лишь на короткое время.
Что стоит помнить любителям активного спорта?
Ответ будет неутешительным для любителей активного спорта. Напомним, что нагрузка на мышцы предполагает ее здоровый метаболизм, то есть обмен веществ. При нагрузке мышцы должны будут не только быстрее сокращаться, но и быстрее отводить образовавшееся тепло и молочную кислоту.
В то время при болевых синдромах (не обязательно неврологических) мышцы находятся в состоянии хронического стресса, причиной которого становится миофасциально-тонический синдром, который проявляется болезненным мышечным спазмом. Именно спазм лежит в основе этого состояния, и снять его новым мышечным сокращением, причем с более интенсивными показателями сокращения вряд ли возможно.
Именно спазм лежит в основе этого состояния, и снять его новым мышечным сокращением, причем с более интенсивными показателями сокращения вряд ли возможно.
Поэтому в том случае, если сравнительно недавно (сутки – двое назад) вас беспокоили приступы мучительных болей, неразумно идти в спортзал. Этим, возможно, получится доказать свое мужество и соблюдение спортивного режима, но зато после тренировки на несколько недель можно выбыть из строя.
Это происходит потому, что в мышце, которая некоторое время назад сдавливала нервный корешок, процессы не вернулись окончательно к нормальным, и в случае увеличения нагрузки в быстрое время развивается болезненность, уплотнение и локальный отек.
В таких случаях нужно применять лекарственные препараты, но в первую очередь пациенту назначается лечебно – охранительный режим и покой. Из лекарственных препаратов применяют:
- миорелаксанты центрального действия (Сирдалуд, Мидокалм). Они способны работать на уровне регуляции тонуса мышечного волокна, управляя специфическими нейронами, расположенными в спинном мозге;
- нестероидные противовоспалительные средства (Мовалис, Целебрекс).
 Их целесообразно в острый период применять коротким курсом посредством внутримышечного введения, с оглядкой на сопутствующие заболевания (такие, как изжога, хронический гастрит, язва желудка).
Их целесообразно в острый период применять коротким курсом посредством внутримышечного введения, с оглядкой на сопутствующие заболевания (такие, как изжога, хронический гастрит, язва желудка).
- Местные препараты, в виде кремов, мазей, наносимых на поверхность кожных покровов.
Помогают ли нетрадиционные методы терапии?
Перед лечением межребеной невралгии народными средствами необходимо получить разрешение лечащего врача. Такие ограничения обусловлены фармацевтической несовместимостью некоторых лекарственных трав с активными веществам медикаментов.
Кроме того, средства нетрадиционной медицины не устраняют причину развития патологического процесса. Поэтому основную терапию проводят с помощью медикаментозных препаратов. В качестве дополнительного лечения используют отвары, ванны с травяными настоями и согревающие мази.
При использовании народных методов лечения в течение недели нужно соблюдать постельный режим. При слабой боли допускается сухое прогревание: горчичники, пластыри на основе острого перца или нагретый на сковороде песок. Для усиления согревающего эффекта мазей поверх нанесенного средства надевают шерстяную одежду или накрывают одеялом.
При слабой боли допускается сухое прогревание: горчичники, пластыри на основе острого перца или нагретый на сковороде песок. Для усиления согревающего эффекта мазей поверх нанесенного средства надевают шерстяную одежду или накрывают одеялом.
При использовании народных средств для получения максимального эффекта следует ограничить физическую активность, прекратить прием спиртных напитков.
Занятия спортом активизируют выработку эндорфинов, усиливающих болевой синдром. Пациенту с межреберной невралгией требуется избегать стрессовых ситуаций.
Когда не стоит прибегать к ним?
Невралгия у большинства пациентов протекает с чередованием периодов ремиссии и обострения. В последнем случае не рекомендуется прибегать к нетрадиционной медицине, потому как народные средства могут навредить организму и спровоцировать развитие осложнений.
Чтобы избежать неприятных последствий, следует отложить использование лекарств на основе натуральных компонентов до наступления ремиссии. Для купирования боли и отека используются только лекарственные препараты, назначаемые лечащим врачом.
Для купирования боли и отека используются только лекарственные препараты, назначаемые лечащим врачом.
Противопоказания
Ходить в баню и сауну может быть противопоказано при следующих симптомах и состояниях организма:
- нарушение артериального давления;
- острые боли при невралгии;
- течение воспалительных заболеваний;
- заболевания сердца и сосудов;
- пожилой возраст;
- болезни органов дыхания.
При обострении невралгии банные процедуры способны усугубить состояние. Не рекомендуется использование веников, обливаний, резких контрастных охлаждений — прыжков в снег и в холодный бассейн после прогревания.
Выпуск 739 от 13.01.16″ src=”https://www.youtube.com/embed/aV-y_VTBMqk?feature=oembed” frameborder=”0″ allow=”accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture” allowfullscreen=””/>
Париться и проводить другие манипуляции можно только после стойкого улучшения состояния и полного устранения болевых синдромов. При течении хронических воспалительных заболеваний суставов контрастные охлаждения разрешены с осторожностью.
Польза и вред от посещения
Частый вопрос пациентов с невралгией – можно ли им посещать баню. Парная улучшает кровоток в кожном покрове, хорошо расслабляет мышцы. Но пациентам с острым воспалением, инфекциями, проблемами с сердцем, сосудами, с тромбозом, варикозом не следует злоупотреблять посещением, а также проводить другие термопроцедуры.
Вылечить межреберную невралгию баня не поможет. А при обострении только усугубит протекание воспалительного процесса, вызвав опасные осложнения.
Посещать парную при невралгии разрешено только после полного исключения заболеваний, считающихся противопоказанием к процедуре. Точная и своевременная постановка диагноза и выявление причины нарушения помогает предотвратить множество проблем.
Точная и своевременная постановка диагноза и выявление причины нарушения помогает предотвратить множество проблем.
Мыться в бане можно только после разрешения от врача.
Прежде чем посещать парную нужно уточнить у доктора, можно ли греть спину. Специалист подробно расскажет о заболевании, даст индивидуальные рекомендации.
Алкоголь в бане категорически запрещен. Даже 50 г спиртного могут сделать из обычного посещения парной критическую ситуация, когда потребуется вызывать скорую помощь.
В бане нельзя наедаться, но и на голодный желудок туда идти запрещено. Забитый желудок способствует усилению напряженности во всем теле, увеличивает нагрузку на сердце, которому может не хватить ресурсов для нормального функционирования. Но и усиление потоотделения на голодный желудок способствует ускоренной растрате энергетических ресурсов, вызовет упадок сил.
Пить воду разрешено, но только осторожно. Потери жидкости организмом не столь критичные. Но с потом уходят и соли, которые восполнять даже важнее. Рекомендуется употребление теплой минералки маленькими глотками и часто. Тогда можно не беспокоиться. Если пить охлажденный напиток – высока вероятность заболеть.
Но с потом уходят и соли, которые восполнять даже важнее. Рекомендуется употребление теплой минералки маленькими глотками и часто. Тогда можно не беспокоиться. Если пить охлажденный напиток – высока вероятность заболеть.
Рекомендации посещения
Париться с межреберной невралгией разрешается только вне периодов обострения, когда приступ точно купирован. Состояние после острой боли должно значительно улучшиться, а дискомфорт полностью отступить. До этого момента требуется соблюдать полный покой, двигаться по минимуму, идеально несколько дней придерживаться постельного режима.
Межреберная невралгия
Больше полезной информации про другие разнообразные виды болезней на букву «М»:
Малая хорея,
Медленные инфекции ЦНС,
Медуллобластома,
Межпозвоночная грыжа,
Межпозвоночная грыжа грудного отдела,
Межпозвоночная грыжа поясничного отдела,
Межпозвоночная грыжа шейного отдела,
Межреберная невралгия,
Менингеальный синдром,
Менингиома,
Менингит,
Менингококковый менингит,
Менингомиелит,
Менингоэнцефалит,
Метаболическая миопатия,
Метастатические опухоли мозга,
Метахроматическая лейкодистрофия,
Метеочувствительность,
Миастения,
Мигренозный инсульт.
Что такое межреберная невралгия?
Межреберная невралгия — болезнь, проявляющаяся в поражении нервов в области грудной клетки, которая сопровождается болезненными ощущениями и дискомфортом. Для представленного заболевания характерным считается приступообразный и стреляющий болевой синдром в одном или нескольких пространствах между костными структурами (располагаются от основы позвоночника по направлению к грудине). Для установки правильного диагноза доктора проводят стандартный осмотр больного и выслушивают его жалобы.
Для исключения или выявления отклонений в позвоночном отделе или во внутренних органах врачи выписывают направление на клинические процедуры: компьютерную томографию, рентгенографию, эндоскопическую диагностику ЖКТ. В качестве лечебной терапии применяются фармакологические препараты, обладающие этиотропным, нейропротекторным, противовоспалительным эффектом. Дополнительно назначаются физиотерапевтические методики.
Краткие факты
Межреберная невралгия — болезненное состояние человеческого организма, проявляющееся в результате ущемления, инфицирования, отравления, переохлаждения и другой этиологии. Подобная аномалия не имеет гендерной предрасположенности, поэтому ее диагностируют не только у взрослого населения, но и у детей.
Подобная аномалия не имеет гендерной предрасположенности, поэтому ее диагностируют не только у взрослого населения, но и у детей.
Однако, зачастую, поражение внутренних структур происходит у людей среднего возраста. Вызвать неврологическое расстройство может присутствие остеохондроза с корешковым характером или межпозвоночная грыжа, локализующаяся в грудине. В ряде случаев описываемая болезнь выступает сигналом о течении серьезных осложнений (к примеру, злокачественной или доброкачественной опухоли, плеврита и т.д.).
Патология способна имитировать симптоматику сердечных проблем, поэтому ее достаточно часто путают с более серьезными и опасными для жизни недугами. Для наблюдения за пациентами и составления корректного плана лечения требуется участие не только неврологов, но и специалистов в сфере кардиологии, онкологии, пульмонологии и прочих.
Источники появления
Нестабильное функционирование межреберных окончаний может быть вызвано появлением воспаления, длительным пребывание на холоде или попаданием в тело инфекционных агентов. Распространенным видом заболевания является МН герпетического плана (опоясывающий герпес). Этиология развития неблагоприятного процесса достаточно разнообразна и зависит от множества факторов:
Распространенным видом заболевания является МН герпетического плана (опоясывающий герпес). Этиология развития неблагоприятного процесса достаточно разнообразна и зависит от множества факторов:
- Травмы, вызывающие повреждения грудной клетки и опорно-двигательной системы.
- Сильное давление на нервы мышечными участками вследствие прогрессирования мышечно-тонических нарушений (появляются как последствия после длительных и изнурительных физических нагрузок, работой, связанной с постоянным соблюдением одного положения и т.д.).
- Наличие болезней позвоночника (остеохондроз, грыжа, спондилез и др.), которые способны вызывать раздражение или компрессию нервов. Располагаются между ребрами в точке выхода из позвоночной области.
- Дисфункция суставов во время течения артроза или деформация после посттравматических сбоев.
- Искривление позвоночного столба или изменение грудной зоны.
- Образование опухоли доброкачественного типа, которая увеличивается в размерах и оказывает давление.

- Интоксикация организма химическими средствами.
- Недостатком витамина группы В.
- Появлением аневризмы, остеомы, липомы и прочих
Симптоматика межреберной невралгии
Самыми распространенными проблемами, которые встречаются у населения, страдающего от заболевания неврологического характера, считается:
- Формирование резкой и острой боли однокоренного типа, создающая пронизывающий эффект.
- Болевой синдром способен перемещать на близлежащие участки.
- Изменения оттенка кожного покрова.
- Локальный гипергидроз.
- Ощущение мурашек или щекотания.
- Образование высыпаний розового цвета, развивающиеся до везикул (в конце имеют свойство высыхать).
- Зуд.
Пациенты могут с легкостью рассказать и показать врачу расположение проблемной зоны и описать болевой синдром. На первой стадии торакалгия сопровождается покалыванием слабой интенсивности, затем перерастает в более сильный дискомфорт, который в дальнейшем становится невозможно терпеть. Припадки могут повторяться и длиться до нескольких минут. При отклонении больной замирает в определенной позе и старается не дышать, чтобы снизить ощущение боли. Пациенты с диагнозом межреберная невралгия избегают совершения резких движений туловищем, глубоких вдохов, продолжительного смеха или кашля.
Припадки могут повторяться и длиться до нескольких минут. При отклонении больной замирает в определенной позе и старается не дышать, чтобы снизить ощущение боли. Пациенты с диагнозом межреберная невралгия избегают совершения резких движений туловищем, глубоких вдохов, продолжительного смеха или кашля.
Диагностические мероприятия
Составить отчет о вероятности поражения тела невралгической аномалией врач-невролог может после проведения консультации с пациентом и тщательного его осмотра. Главным признаком выступает онтологическое положение, которое помогает предотвратить приступы болевого синдрома (корпус направлен в сторону здорового отдела). Во время проведения пальпации у больного начинают появляться типичные признаки пароксизма. При тяжелой стадии болезни может присутствовать отсутствие чувствительности на некоторых местах поверхностного слоя кожи. Для установки точного заключения доктор должен исключить из списка возможных аномалий — сердечно-сосудистые патологии, в первую очередь стенокардию.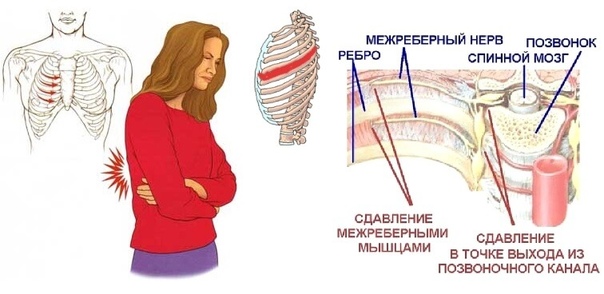 Течение нарушения БС носит сжимающий тип и вызывается тяжелой физнагрузкой. Стенокардия не имеет никакой связи с поворотами корпуса, чиханием и другими явлениями.
Течение нарушения БС носит сжимающий тип и вызывается тяжелой физнагрузкой. Стенокардия не имеет никакой связи с поворотами корпуса, чиханием и другими явлениями.
Диагностические процедуры:
- Электрокардиография и консультация с врачом-кардиологом.
- Сдача кровеносных телец для определения панкреатических элементов.
- Гастроскопия.
- Магнитно-резонансное сканирование позвоночной области.
- Рентгенографическое обследование (при ограничениях замена на КТ.).
Как избавиться от межреберной невралгии?
Для лечения доктора прибегают к использованию комплексной терапии, которая предназначена для устранения основного заболевания, остановки болевых ощущений и полноценного восстановления пораженного нерва. Одним из основных методов считается употребление пациентами противовоспалительных медикаментов. В случае сильных и острых приступов фармакологические средства вводятся внутримышечным способом. Дополнительно применяется ввод анестетических средств и глюкокортикостероидов для оказания блокирующего воздействия. Вспомогательная роль отдана компонентам седативного характера, которые оказывают снижение БС в результате увеличения уровня возбуждения нервной системы.
Вспомогательная роль отдана компонентам седативного характера, которые оказывают снижение БС в результате увеличения уровня возбуждения нервной системы.
Этиотропные мероприятия зависит от генеза болезни:
- При опоясывающем герпесе, вызванного инфекционными микроорганизмами — предписываются медикаменты противовирусного плана (фамцикловир, ацикловир и т.д.), антигистаминные препараты и втирание мазей, обладающий противогепретическим эффектом.
- При мышечно-тоническом синдроме — назначаются средства-миорелаксанты (толперизон, гидрохлорид и др.).
- При компрессии межреберного нерва в конце позвоночного канала, вызванной остеохондрозом и смещением элементов позвоночника — используются компоненты для снятия компрессии.
- При появлении новообразования — потребуется провести хирургическое вмешательство.
Одновременно с выше описываемыми этапами лечения больному необходимо проходить нейротропное лечение. Для повышения степени работоспособности травмированного нерва, предписываются внутримышечные инъекции витаминных комплексов группы В и аскорбиновой кислоты. Закрепление положительного влияния фармакологических средств происходит при осуществлении физиотерапии:
Закрепление положительного влияния фармакологических средств происходит при осуществлении физиотерапии:
- Ултрафонофорез.
- Магнитотерапевтические сеансы.
- УВЧ.
- Рефлексометодики.
- Локальные процедуры УФО.
Дальнейший прогноз
При соблюдении всех инструкций лечащего специалиста существует огромный шанс на благоприятное избавление от всех симптомов недуга. Практически в большей доле случаев межреберной невралгии пациенты полностью приходят в норму и возвращаются к нормальному ритму жизни. Если человек страдал от герпетического проявление нарушения, то в дальнейшем его могут ожидать повторные боли. При стойком и продолжительном характере отклонения, которое не поддается лечению с помощью фармакологических препаратов и физиотерапии необходимо детально проверить этиологическое происхождение болезни и пройти диагностику на предмет образования межпозвоночной грыжи или онкологии.
Профилактика
Предотвратить развитие описываемого процесса можно при своевременном обращении в медицинский центр при возникновении проблем, следить за позвоночником и не поддавать его возможности искривления, проводить нормальную терапию повреждений грудного района. Врачи-неврологи рекомендуют на регулярной основе поддерживать иммунную систему тела, соблюдая здоровый образ жизни и полностью отказаться от вредных привычек. Например, в качестве примера можно практиковать закаливание холодной водой, делать умеренные физические управления и стараться проводить свободное время на природе, занимаясь активным отдыхом.
Врачи-неврологи рекомендуют на регулярной основе поддерживать иммунную систему тела, соблюдая здоровый образ жизни и полностью отказаться от вредных привычек. Например, в качестве примера можно практиковать закаливание холодной водой, делать умеренные физические управления и стараться проводить свободное время на природе, занимаясь активным отдыхом.
Автор: Мотов Михаил Михайлович
Терапевт, блоггер
Межреберная невралгия – статья
08 Мая 2020 г.
Межреберная невралгия – достаточно распространенный в настоящее время диагноз. Многие пациенты именно так объясняют приступы боли в грудной клетке. Да и врачи порой используют этот термин. В итоге количество людей, уверенных в наличии у них этой болезни, превышает число реальных пациентов на порядки.
Настоящий диагноз
Межреберная невропатия (именно таково правильное название патологии) представляет собой поражение нервов, которые проходят в мышечной ткани между ребрами. Проявляется это резкой, жгучей болью в грудной клетке, которая может затрагивать также верхнюю часть живота и спины. Во время приступа пациенту трудно двигаться, боль усиливается при кашле, смехе или даже глубоком вдохе. Как правило, по ходу пораженного нерва чувствуется онемение.
Проявляется это резкой, жгучей болью в грудной клетке, которая может затрагивать также верхнюю часть живота и спины. Во время приступа пациенту трудно двигаться, боль усиливается при кашле, смехе или даже глубоком вдохе. Как правило, по ходу пораженного нерва чувствуется онемение.
Симптомы межреберной невропатии неприятны. Однако, список причин, по которым возникает это заболевание, краток:
- травмы или осложнения после хирургических операций на грудной клетке;
- опоясывающий лишай или другие вирусные инфекции.
Несмотря на то, что боль в груди – это один из самых часто встречающихся симптомов, очевидно, что к числу широко распространенных заболеваний межреберную невропатию отнести сложно.
К кому обращаться при боли в груди
Прежде всего надо подчеркнуть: проявление болевого синдрома в грудной клетке требует немедленного обращения к врачу. И этот врач – отнюдь не невролог.Первым пациенту необходимо посетить терапевта, при острых состояниях – вызвать бригаду «скорой помощи». Дело в том, что боль в груди может указывать на заболевания, которые куда опаснее неврологических нарушений: патологии сердечно-сосудистой системы и легких, онкологию… Так что сначала следует убедиться, что к болям в груди не имеют отношения сердце, легкие, ЖКТ и другие внутренние органы – и лишь затем уже отправляться к неврологу.
Что же такое «межреберная невралгия»?
Словосочетание «межреберная невралгия» в медицинской карте чаще всего означает приступ боли в грудной клетке, имеющий неврологический характер, однако первопричина его не установлена.
А возможных причин довольно много. Вот далеко не полный перечень:
- заболевания позвоночника
- мышечные нарушения
- различного рода травмы
- воспаления
- осложнения после инфекций
- интоксикации (в том числе лекарственными препаратами или алкоголем)
- переохлаждение
- гормональные нарушения
- неврозы, стресс.

Избавиться от болевого синдрома можно, если курс лечения включает терапию основного заболевания. Если бороться лишь с симптомом – купировать боль – болезнь останется и непременно снова напомнит о себе очередными приступами. Поэтому не стоит удовлетворяться предварительным диагнозом – важно довести до конца диагностику, чтобы врач мог определить необходимое лечение.
А тактика может быть очень разной. В каких-то случаях это будет прием противовоспалительных препаратов, миорелаксантов, массаж, мануальная терапия, физиотерапевтические процедуры. Порой оказывается достаточно курса… антидепрессантов.
Да, боль в грудной клетке может иметь и психогенные причины, ведь эмоциональные нарушения приводят к изменению параметров физиологических процессов. И по наблюдениям врачей-неврологов, именно неврозы и стресс являются самой частой причиной «межреберной невралгии».
Автор
Иванова Татьяна Андреевна
, Невролог, специалист Центра головокружения и нарушения равновесия
Лечение межреберной невралгии в Мелитополе
Межреберная невралгия – это опасное и коварное заболевание, проявляющееся острыми болями в области грудной клетки. Часто эту болезнь сложно диагностировать, так как она имеет симптомы, идентичные с заболеваниями сердечнососудистой системы.
Заболеванию подвержены лица в возрасте старше 35 лет. При отсутствии своевременного лечения межреберная невралгия рискует перерасти в хроническое заболевание, сопровождающееся осложнениями и болевыми ощущениями.
ПРИЧИНЫ МЕЖРЕБЕРНОЙ НЕВРАЛГИИ
Чаще всего эту болезнь вызывают патологии опорно-двигательного аппарата. Вследствие нарушения его анатомического строения или по причине развития воспалительного процесса происходит ущемление, воспаление или раздражение нервных корешков в области ребер.
По сути, межреберная невралгия является болевым синдромом, проявляющимся вследствие сдавливания межреберных нервных окончаний. Провоцирующими факторами в развитии этого недуга являются:
Провоцирующими факторами в развитии этого недуга являются:
- шейный или грудной тип остеохондроза;
- повышенные физические нагрузки, в том числе – и при занятиях спортом;
- прогрессирование доброкачественных и злокачественных новообразований;
- периодические или продолжительные переохлаждения;
- образование межпозвонковой грыжи;
- остеопороз;
- гормональные нарушения;
- радикулопатия;
- рассеянный склероз.
Способствуют развитию межреберной невралгии частые стрессы, затяжная депрессия, продолжительный курс лечения сильнодействующими и пролонгированными фармацевтическими препаратами. Провоцировать болезнь может неконтролируемый прием алкоголя в больших объемах, а также малоподвижный образ жизни, значительное увеличение мышечной ткани вследствие усиленных тренировок.
ТИПЫ МЕЖРЕБЕРНОЙ НЕВРАЛГИИ И ЕЕ СИМПТОМЫ
Признаки появления межреберной невралгии могут проявляться по-разному в зависимости от типа заболевания. Существует две категории этого синдрома:
Существует две категории этого синдрома:
- корешковая форма невралгии, сопровождающаяся ущемлением мозговых корешков в области позвоночника и болевыми ощущениям, исходящими от позвонков и отдающими в область ребер;
- рефлекторная невралгия – проявляется местной болью в подреберьях при сокращении реберной мускулатуры.
Характерными признаками для обеих форм межреберной невралгии являются приступы острой боли с локализацией в области поражения. Часто острая боль перетекает в обширные болевые ощущения, разливающиеся на соседние участки тела.
Одновременно с тем проявляются и дополнительные симптомы, указывающие на прогрессирование межреберной невралгии и позволяющие провести качественную дифференциальную диагностику:
- бледность кожного покрова;
- онемение верхних конечностей;
- непроизвольное сокращение мышечных сегментов в межреберье.
При этих признаках больной испытывает усталость, общее недомогание, упадок сил и сильное потоотделение.
При развитии воспалительного процесса может повышаться температура тела до 37,5 градусов и появляется тошнота.
ДИАГНОСТИКА И ЛЕЧЕНИЕ МЕЖРЕБЕРНОЙ НЕВРАЛГИИ
Устанавливается факт заболевания путем диагностики методами:
- МРТ;
- УЗИ;
- миелография;
- электроспондилография.
Лечебный курс назначается с использованием медикаментозных средств, массажных процедур и физиотерапевтических методов лечения. Назначать лечение должен опытный и квалифицированный врач. Квалифицированное лечение межреберной невралгии в Мелитополе проводят компетентные неврологи МЦ «Оксфорд Медикал».
Лечение здесь проходит в комфортных условиях, под постоянным наблюдением медицинского персонала. Записаться на диагностику и лечение межреберной невралгии в МЦ «Оксфорд Медикал» можно по телефону в Мелитополе: 466 000
Клиника лечения межрёберной невралгии в Москве
Тибетская медицина относит данное заболевание к недугам стихии Ветра. Обойтись одними седативными препаратами для лечения межреберной невралгии не получится.
Обойтись одними седативными препаратами для лечения межреберной невралгии не получится.
Данное заболевание проявляется болью в груди в местах, где проходят межреберные нервы, обычно поражается одна из сторон. Боли могу быть достаточно сильными, иногда пациент боится набрать полную грудь воздуха. Обезболивающие препараты устранить боль не могут. Если грудь болит с левой стороны, то принимать нитроглицерин бесполезно, причина такой боли не является болью сердечного характера.
Причины и симптомы межреберной невралгии
Данное заболевание относят к болезням позвоночного столба. Боли между ребрами носят отраженный характер. Причиной резкой боли является защемление нервного корешка в грудном отделе. Причиной защемления может быть остеохондроз, протрузии и дисковые грыжи, а также смещение позвонков. Боль распространяется по межреберным нервам (ответвлениям нервов).
Часто межреберная невралгия поражает людей ведущих малоподвижный образ жизни. Еще одной причиной возникновения межреберной невралгии становятся спазмы спинных мышц. Люди, которые проводят много времени за письменным столом, компьютером или рулем автомобиля, попадают в группу риска по данному заболеванию. Чтобы недуг не развился необходимо вести активный образ жизни, больше двигаться и заниматься спортом.
Люди, которые проводят много времени за письменным столом, компьютером или рулем автомобиля, попадают в группу риска по данному заболеванию. Чтобы недуг не развился необходимо вести активный образ жизни, больше двигаться и заниматься спортом.
Основными симптомами заболевания являются:
- сильная боль (острая, пронзительная или тупая и ноющая) в грудном отделе позвоночника по ходу расположения нервов;
- боль усиливается, когда человек делает вдох, кашляет или резко меняет позу;
- усиление потоотделения;
- подергивания одной или нескольких групп мышц;
- иногда чувствуется онемение и покалывание в грудном отделе, боль может распространяться на зону сердца, спины, лопаток и ключицы.
Причины межреберной невралгии с точки зрения восточной медицины
Тибетские лекари разделяют межреберную невралгию по причинам возникновения заболевания – «болезнь холода» и «болезнь жары». «Холодная» болезнь грозит людям перенесшим переохлаждение, стресс или большие физические нагрузки.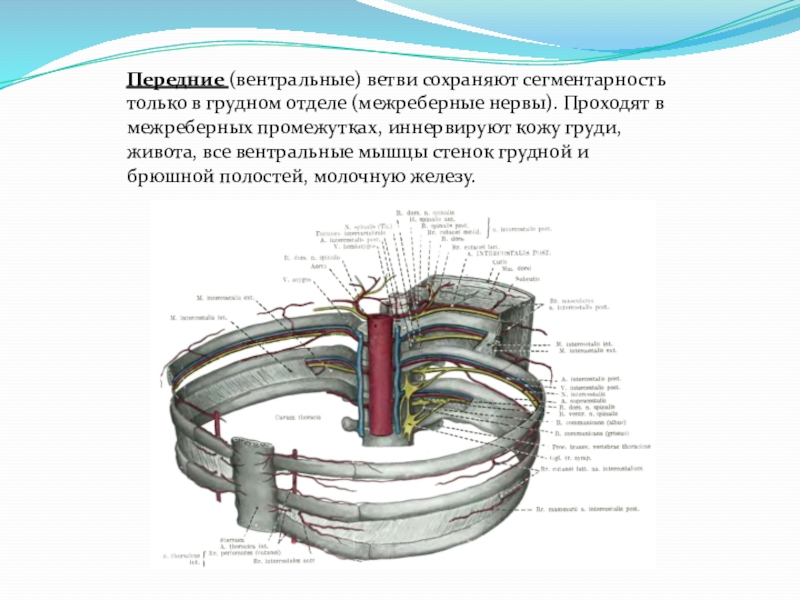 Слизь и лимфа в меридианах и закупоривают их, что не позволяет нормально передать нервный импульс.
Слизь и лимфа в меридианах и закупоривают их, что не позволяет нормально передать нервный импульс.
Болезнь «жары» возникает, когда печень подвергается интоксикации. В организме в данном случае происходит накопление вязкой «горячей» крови, что вызывает возмущение желчи, которая в свою очередь негативно влияет на нервную систему, вызывая обострение недуга.
Лечение межрёберной невралгии
На первичном осмотре врач опрашивает пациента, осматривает и делает пульсовую диагностику. Далее специалист назначает индивидуальную комплексную терапию, которая включает в себя:
- на первом этапе удаляется болевой синдром, с применением иглорефлексотерапии и точечного массажа. Для каждого пациента количество процедур подбирается индивидуально. Обычно бывает достаточно одного-двух лечебных курсов, чтобы недуг перестал беспокоить пациента;
- фитолечение тибетскими многокомпонентными средствами;
- иглоукалывание позволяет больному избавиться от болей и дышать полной грудью, пропадает онемение в пальцах, устраняются боли в спине и грудной клетке.
 Снимается отечность вокруг защемленного нерва, а лечение сопровождается противовоспалительным эффектом.
Снимается отечность вокруг защемленного нерва, а лечение сопровождается противовоспалительным эффектом. - Иглорефлексотерапия выполняется с применением специальных тонких игл, которые устанавливаются на определенные активные точки вдоль позвоночного столба. Это помогает пациенту свободно дышать, а боли при этом пропадают.
- Точечный массаж, наравне с иглоукалыванием, дает свои положительные результаты. Устраняются главные причины остеохондроза, проходит болевой синдром, проходят спазмы мышц, восстанавливается нормальная циркуляция крови. После снятия спазмов в мышцах, облегчается нагрузка на позвоночник и диски, что позволяет высвободить корешки нервов.
- Моксолечение – эффект от лечения достигается с помощью прикладывания прогревающих полынных сигар к определенным точкам на теле пациента. Также могут быть использованы полынные или угольные конусы, которые врач устанавливает на тело больного. При этом усиливается циркуляция крови, что позволяет создать ее дополнительный приток к позвоночнику.
 Эту процедуру выполняют и на меридианах тела пациента. Происходит процесс восстановления межпозвонковых дисков и метаболический процесс, что помогает ускорить заживление тканей.
Эту процедуру выполняют и на меридианах тела пациента. Происходит процесс восстановления межпозвонковых дисков и метаболический процесс, что помогает ускорить заживление тканей. - Стоунтерапия – по данному методу лечение производится с помощью нагретых до определенной температуры гладких камней, которые доктор прикладывает к определенным местам на теле пациента. Эта процедура помогает расслабить мышцы и усилить циркуляцию крови. Спину при данной терапии врач может прогревать статично, при этом камни выкладываются вдоль позвоночного столба или активным растиранием спины камнями.
- Еще одним методом комплексного лечения является гирудотерапия. Пиявки помогают в терапии недуга, позволяя улучшить кровообращение. Кроме того лечение пиявками помогает избавить пациента от боли, при этом наблюдается иммуномодулирующий и противовоспалительный эффект.
- Лечение с помощью вакуума выполняется с использованием банок, которые устанавливаются по все спине. Применяется также баночный массаж, когда спина растирается банками.
 Данное лечение показывает хороший результат по разгону крови, что улучшает кровообращение в целом. Вакуумная терапия способна очистить ткани мышц от зашлакованности, расслабить их, снять напряжение и спазмы.
Данное лечение показывает хороший результат по разгону крови, что улучшает кровообращение в целом. Вакуумная терапия способна очистить ткани мышц от зашлакованности, расслабить их, снять напряжение и спазмы.
При комплексном лечении наблюдается восстановление поврежденных позвоночных дисков, увеличивается высота зазора между позвонками. Комплексные процедуры позволяют снизить нагрузку на нервные корешки. Межреберная невралгия излечивается на причинном уровне, боли в грудном отделе исчезают навсегда.
Если причиной болей является смещение позвонков, сколиоз, спондилез и некоторые другие заболевания, то для их лечения применяются методы мануальной терапии.
Межреберная невралгия | Universitair Pijn Centrum Maastricht
Определение
Боль в грудной клетке описывается как боль в передней и / или задней части
грудь с бедрами в качестве нижней границы. Этиология может быть
очень разнообразные, начиная от сердечных, сосудистых, инфекционных, позвоночных
родственные, реберные, метастазы, карцинома, легочная, плевральная, к
висцеральные и тканевые рубцы.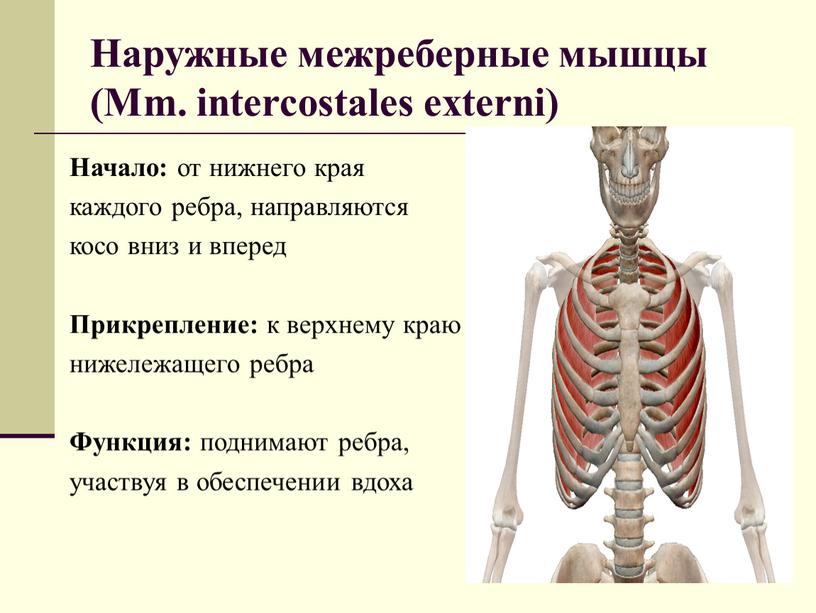
Межреберная невралгия – болезненное поражение нервов.
пробегает между ребрами, и вызвано повреждением одного из
нервы и / или потеря функции этого нерва.
Этиология
Боль в грудной клетке относительно редка и наблюдается только у
по оценкам, 3–22% пациентов обращались в клиники по лечению боли. В
распространенность грудной боли в общей популяции составляет около
15%.
Хроническая постторакотомическая и постторакоскопическая боль имеет
распространенность 40%, и половина этих случаев – невропатические
характер. Межреберная невралгия – самая частая форма.
Признаки и симптомы
При всех болях в грудной клетке важен обширный анамнез,
особенно у пациентов с карциномами в анамнезе.Общее
такие вопросы, как потеря веса, (хронический) кашель, перенесенная травма,
Также необходимо изучить торакальную хирургию и инфекции.
Кроме того, важно спросить пациентов, есть ли у них
любые жалобы в грудном отделе позвоночника и / или боли, связанные с
дыхание или ухудшение во время кашля.
Необходимо указать точное местонахождение боли и ее излучения.
исследовал. Характер боли и провоцирующие состояния
(статическая и динамическая нагрузка) может предоставить информацию о
этиология и характер боли (невропатическая в сравнении с
ноцицептивное).
При межреберной невралгии сильная боль, стреляющая и резкая
характер, находится в области межреберного нерва. Эта боль
не зависит от позы и сегментарных манипуляций.
Диагностика
Медицинский осмотр
Обширные общие физические и неврологические обследования.
всегда показан при болях в грудной клетке, особенно когда спинной столб
нарушения присутствуют. Чувствительность грудной клетки и желудка
также следует изучить. Потеря чувствительности указывает на
является ли боль невропатической болью.
Обследование грудного отдела позвоночника предпочтительно проводить с
пациента в сидячем положении и включает осмотр в покое и
пальпация позвонка и паравертебральных структур, таких как
реберно-позвоночные суставы.
Провокация боли выполнением пассивных вращений вперед
сгибание, сгибание назад и, в частности, боковые сгибания, могут
указывают на то, что боль имеет спинальную этиологию.
Односторонняя боль в верхних отделах грудной клетки, срединной и парамедианной области,
функция плеча на той же стороне также должна быть исследована.
Боль от давления в грудине, грудино-реберно-реберно-позвоночной области
стыки обычно сопровождаются местной картиной боли
(, например, ., Синдром Титце), но иногда ассоциируется с
сегментарная боль.
Давящая боль в ребре (ах) может указывать на грудной уровень (а)
впутан. Сегментарный перевод грудного позвонка
(Тест Federung) в положении лежа может указывать на уровень
пораженный сегмент.
Дополнительная соматическая диагностика
Поскольку боль в грудной клетке не является клинической сущностью и причиной
не всегда может быть определено анамнезом и физикальным обследованием,
всегда необходима дополнительная диагностика.
- При неосложненной межреберной невралгии, дополнительная диагностика
не нужны. - При травме с остеопорозом или без него рентген
указывается для исключения слепочного перелома. - Если есть подозрение на злокачественное новообразование, МРТ и / или
направление к специалисту обязательно. Особенно у пациентов
при злокачественных новообразованиях в анамнезе с острой грудной болью, дополнительные
диагностика важна. То же верно и в случае
неврологический дефицит. - При подозрении на патологию грудной стенки и / или
есть легочные жалобы, может быть полезен рентген вместе с
возможное направление к пульмонологу. - При возникновении сомнений или подозрении на патологию внутренних органов,
должно быть проведено ультразвуковое исследование, компьютерная томография или направление к специалисту.
считается.
Дополнительная психокогнитивная диагностика
- РЭНД-36 (качество жизни)
- ВАШ-боль (максимальная, минимальная, фактическая, средняя / неделя)
- шт (катастрофически)
- HADS (страх и депрессия)
Многопрофильное лечение
Показано ли соматическое лечение, зависит от
диагностика боли. На основании данных о боли
На основании данных о боли
анкеты, дополнительная диагностика и / или мультидисциплинарная
лечение, включающее различные несоматические методы лечения, может быть
нужно.
Несоматическое лечение
Соматическое лечение
Фармакологическое лечение:
- Трициклические антидепрессанты
- Противосудорожные средства: карбамазепин, окскарбазепин, габапентин en
прегабалин.
Интервенционное лечение боли
Растяжение межреберных мышц – что это такое, причины, обезболивающие
Зимняя погода может вызвать простуду и грипп, а также их раздражающие симптомы, такие как кашель и чихание.
Если бы этого было недостаточно, повторяющееся давление и сотрясение вашего тела при кашле и чихании могло привести к боли в ребрах. Это особенно характерно для пожилых людей, эта боль в ребрах может варьироваться от легкой до сильной и длиться дни или недели.
В этой статье рассказывается, как может возникнуть эта боль и что с ней делать.
Три слоя межреберных мышц прикрепляют ребра друг к другу и лежат между ними. Их функция – помогать дыханию и стабилизировать верхнюю часть тела.Как и любые мышцы или сухожилия в человеческом теле, они могут быть растянуты или повреждены.
Причины растяжения межреберных мышц
Многие виды деятельности могут вызывать напряжение межреберных мышц, например напряжение при скручивании, повторяющиеся движения или падение, но одна из наиболее частых причин напряжения мышц вокруг ребер, особенно у пожилых людей, кашляет или чихает.
Местонахождение боли может варьироваться в любом месте грудной клетки.
См. Также: Чрезвычайные ситуации, связанные с работой: когда обращаться в скорую помощь.
Поскольку определить местонахождение и причину может быть сложно, многие люди будут опасаться проблемы с сердцем или легкими при напряжении межреберных мышц.
Это особенно верно в тех случаях, когда тяжесть или локализация напряжения затрудняет дыхание. Если вы неоднократно кашляли или страдаете от приступа чихания, более вероятно, что вы потянули одну из этих мышц.
Если вы неоднократно кашляли или страдаете от приступа чихания, более вероятно, что вы потянули одну из этих мышц.
Как и любой другой мускул, чрезмерное использование приведет к травме, независимо от того, преднамеренно или нет.
Только поход к врачу может точно диагностировать точную травму. К сожалению, мало что можно сделать с травмами ребер, кроме как обернуть туловище или прописать что-нибудь от боли. В зависимости от тяжести тяги облегчение может наступить через несколько дней или недель.
Если вы получили межреберную травму, только время вылечит ее, но есть кое-что, что вы можете сделать, чтобы облегчить боль и, по крайней мере, не продлить повреждение.
Как уменьшить боль при растяжении межреберных мышц
- Во-первых, как и в случае любой мышечной травмы, дайте ему немного отдохнуть.
- Избегайте или лечите кашель и чихание, чтобы уменьшить дополнительное напряжение.
- Не поднимайте и не переносите тяжелые предметы
- Избегайте скручивания туловища.

- Используйте лед или холодный компресс, чтобы минимизировать отек поврежденной ткани.
- Пар и тепло также могут помочь уменьшить дискомфорт, особенно по утрам.
- Во время сна постарайтесь по возможности лечь на неповрежденный бок.
Из-за расположения и отсутствия активного лечения растяжения межреберных мышц эти травмы ребер могут раздражать.Кроме того, если вы повредили одну из этих мышц, они более восприимчивы к травмам в будущем.
Помните об опасности резкого кашля или чихания при простуде. Избегайте серьезных перекручиваний туловища и, надеюсь, вы сможете избежать или предотвратить одну из этих болезненных травм.
Межреберные промежутки: анатомия, содержание и границы
Межреберные промежутки: хотите узнать о нем больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое».
–
Читать больше.
Ким Бенгочеа, Университет Реджиса, Денвер
Автор:
Мэтью Гроутхамел, доктор медицины
•
Рецензент:
Димитриос Митилинайос MD, PhD
Последний раз отзыв: 21 сентября 2020 г.
Время чтения: 12 минут
Межреберные промежутки
Одиннадцать парных межреберных промежутков содержат межреберные мышцы, нервы, артерии, вены и паковочную фасцию.Межреберное пространство, ограниченное ребром сверху и снизу, глубокой фасцией грудной клетки, поверхностно и эндоторакальной фасцией и плеврой, внутри, содержит важные дыхательные мышцы, нервное и сосудистое снабжение грудной стенки и способствует целостности грудной клетки.
Межреберные промежутки заполнены тремя группами межреберных мышц: внешними, внутренними и самыми внутренними.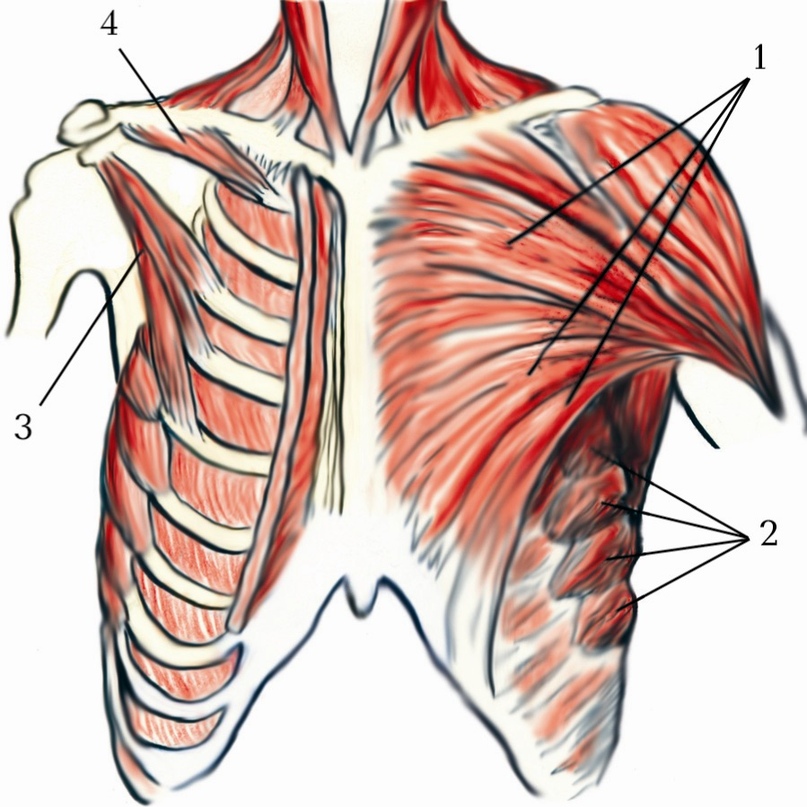 Кроме того, по ним проходят нервы, артерии и вены грудной клетки, такие как межреберные артерии и вены.
Кроме того, по ним проходят нервы, артерии и вены грудной клетки, такие как межреберные артерии и вены.
В этой статье мы обсудим анатомию и функцию межреберных промежутков.
Межреберные мышцы
Три перекрывающиеся мышцы, наружная , внутренняя и самая внутренняя межреберные мышцы , отвечают за механику ребер «ручка ведра» и «ручка насоса», которые изменяют поперечные и передне-задние размеры ребер. грудная клетка, облегчающая дыхание.
Наружные межреберные мышцы
Наружная межреберная мышца (intercostales externi) состоит из косых волокон , которые проходят по всей длине ребра от бугорка кзади до реберно-хрящевого соединения кпереди.Она продолжается апоневротической наружной межреберной перепонкой , идущей от реберно-хрящевого соединения до грудины. Сзади волокна сливаются с задними волокнами верхней реберно-поперечной связки . В двух нижних межреберных промежутках мышца доходит до свободного конца реберного хряща и сливается с волокнами внешней косой мышцы .
Сзади волокна сливаются с задними волокнами верхней реберно-поперечной связки . В двух нижних межреберных промежутках мышца доходит до свободного конца реберного хряща и сливается с волокнами внешней косой мышцы .
Начало , наружной межреберной мышцы находится на нижней границе ребра выше, а – место прикрепления к верхней границе ребра ниже, проходя по нижней и прямой траектории.Наружные межреберные мышцы покрыты тонкой полупрозрачной перепонкой, которая отделяет их от внутренней межреберной мышцы.
Как и инспираторная мышца , сокращение внешнего межреберья поднимает ребро, увеличивая передне-задний и поперечный диаметры грудной клетки. Опираясь в первую очередь на диафрагму для спокойного дыхания, внешние межреберные мышцы задействуются для физического или произвольного глубокого вдоха .
Внутренние межреберные мышцы
Внутренние межреберные мышцы (intercostales interni) состоят из косых волокон , перпендикулярных наружным межреберным мышечным волокнам, идущих от угла ребра сзади к грудины спереди. Она продолжается с внутренней межреберной перепонкой , идущей от угла ребра к позвоночнику. Эта апоневротическая мембрана сливается с передними волокнами верхней реберно-поперечной связки. Нижние внутренние межреберные мышцы сливаются с внутренней косой мышцей.
Она продолжается с внутренней межреберной перепонкой , идущей от угла ребра к позвоночнику. Эта апоневротическая мембрана сливается с передними волокнами верхней реберно-поперечной связки. Нижние внутренние межреберные мышцы сливаются с внутренней косой мышцей.
Начало внутренней межреберной мышцы находится в реберной борозде ребра, сразу за сосудисто-нервным пучком, и вставляет в верхнюю верхнюю границу ребра ниже.Парастернальные межреберные мышцы представляют собой толстое переднее продолжение внутренней межреберной мышцы и функционируют как инспираторная мышца, а внешние межреберные мышцы поднимают нижние ребра.
Как выдыхательная мышца , сокращение внутренней межреберной мышцы опускает ребро, уменьшая передне-задний и поперечный диаметры грудной клетки. Основываясь в первую очередь на упругой отдаче грудной клетки при спокойном дыхании, внутренние межреберные мышцы задействуются при напряжении или силовом выдохе .
Хотите узнать больше о межреберных мышцах? Ознакомьтесь с нашей таблицей анатомии мышц стенки туловища , содержащей информацию о прикреплениях, иннервации и функциях каждой мышцы в этой области.
Внутренние межреберные мышцы
Между внутренней межреберной мышцей и эндоторакальной фасцией находится самый внутренний межреберный мышечный слой, который взаимодействует с внутренними межреберными мышцами и вдавливает ребро.Слой можно разделить на три группы мышц:
- поперечная мышца грудной клетки , кпереди
- самая внутренняя межреберная мышца , латерально
- подреберная мышца сзади
Поперечная мышца грудного отдела
Также известные как грудинно-ребристые мышцы, поперечные грудные мышцы имеют начало на нижней трети внутренней поверхности грудины. Они сходятся и вставляют по внутренней поверхности реберных хрящей со второго по шестое шесть ребер. Самые верхние мышцы почти вертикальные, и они становятся более горизонтальными по мере того, как опускаются по грудной клетке. Наименьшая мышца прилегает к поперечной мышце живота.
Они сходятся и вставляют по внутренней поверхности реберных хрящей со второго по шестое шесть ребер. Самые верхние мышцы почти вертикальные, и они становятся более горизонтальными по мере того, как опускаются по грудной клетке. Наименьшая мышца прилегает к поперечной мышце живота.
Внутренние межреберные мышцы
Самые внутренние межреберные мышцы (intercostales intimi) – это боковая группа. Они незначительны наверху, становясь все более заметными внизу.Их косые волокна параллельны внутренним межреберным мышцам, а их начало и прикрепление находятся на внутренней поверхности ребра сверху и снизу.
Подреберная мышца
Хорошо развиты только в нижней, задней части грудной клетки, подреберные мышцы имеют свои апоневротические начала на внутренней поверхности ребра, около угла, и апоневротические вставки во внутреннюю поверхность на два-три ребра ниже . Некоторые мышцы могут вставляться в тело позвонка или большую поясничную мышцу.
Некоторые мышцы могут вставляться в тело позвонка или большую поясничную мышцу.
Узнайте о мышцах грудной стенки с помощью наших статей, видео, тестов и диаграмм с этикетками.
Нервно-сосудистый пучок
Сосудисто-нервный пучок, расположенный в реберной борозде на нижней поверхности каждого ребра, между внутренней межреберной мышцей и самой внутренней межреберной мышцей, обеспечивает большую часть иннервации и кровоснабжения грудной стенки.Сосудисто-нервный пучок расположен в виде V, ein, A, rtery и N, erve, от самого верхнего к наиболее низкому. Легкий способ запомнить это – использовать мнемонику VAN .
Межреберные нервы
Межреберные нервы сегментарно отходят от вентральных ветвей грудного отдела позвоночника от Т1 до Т11 .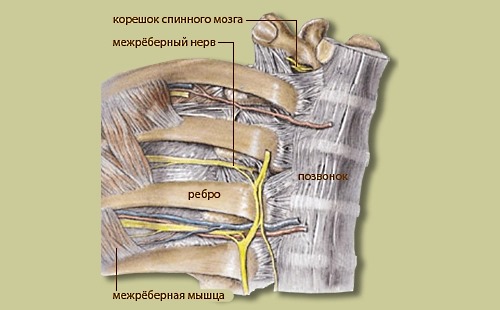 Помимо моторных нервов, межреберных мышц, они содержат сенсорных афферентов кожи, межреберных мышц, ребер, плевры и брюшины.
Помимо моторных нервов, межреберных мышц, они содержат сенсорных афферентов кожи, межреберных мышц, ребер, плевры и брюшины.
Боковые кожные нервы , и передние кожные нервы , – сегментарные сенсорные нервы поверхностных мягких тканей грудной клетки, которые пронизывают межреберные мышцы на каждом уровне и соединяются с соответствующими межреберными нервами. Исключение составляет короткий 1-й межреберный нерв, который обычно не имеет кожных ветвей. Вместо этого спинномозговой нерв разделяется на верхнюю ветвь, которая присоединяется к плечевому сплетению, и нижнюю межреберную ветвь, которая продолжается на внутренней поверхности 1-го ребра.
2-й боковой кожный нерв, межреберно-плечевой нерв , получает сенсорную информацию от медиальной руки и подмышечных впадин. Оставшиеся межреберные нервы проходят между эндоторакальной фасцией и внутренней грудной перепонкой сзади и проходят между внутренней и самой внутренней межреберными мышцами под углом ребра. Меньшие коллатеральные ветви каждого нерва, артерии и вены проходят вдоль верхней части каждого ребра.
Меньшие коллатеральные ветви каждого нерва, артерии и вены проходят вдоль верхней части каждого ребра.
Межреберные артерии
Шесть верхних передних межреберных артерий берут начало от внутренней грудной артерии , а пять нижних – от мышечно-диафрагмальной артерии , которая сама является ветвью внутренней грудной артерии. Передние межреберные артерии образуют анастомозы с задними межреберными артериями .
Верхняя (верхняя) межреберная артерия , ветвь реберно-шейного ствола подключичной артерии, разветвляется в первые две задние межреберные артерии. Остальные девять задних межреберных артерий ответвляются непосредственно от аорты. Как передняя, так и задняя ветви имеют перфорирующие ветви, передние кожные ветви и боковые кожные ветви , которые проникают в межреберные мышцы вместе с кожными ветвями межреберных нервов.
Межреберные вены
Межреберные вены распределяются так же, как межреберные нервы и артерии. передние межреберные вены впадают во внутреннюю грудную вену, прилегающую к внутренней грудной артерии. Первые две задние межреберные вены впадают в брахиоцефальную вену, прилегающую к внутренней грудной вене. Девять нижних задних межреберных вен сопровождают задние межреберные артерии, впадая в неполную систему.
Межреберные лимфатические узлы
Лимфатические сосуды, распределяя нервы, артерии и вены, дренируют глубокие ткани грудной стенки. Поверхностные ткани, в том числе грудь, дренируются подмышечными узлами и парастернальными узлами. Лимфатические сосуды отводятся кзади в межреберные лимфатические узлы , лежащие рядом с несиготными и гемизиготными венами.
Проверьте свои знания здесь:
Механика межреберного дыхания
В нормальных условиях вдох – это активный процесс, требующий сокращения мышц, а выдох – это пассивный процесс, зависящий от эластичности легких и грудной стенки.
Во время вдоха импульсы от дорсальной респираторной группы (DRG) и вентральной респираторной группы (VRG) продолговатого мозга проходят по диафрагмальным нервам (C3,4,5) к диафрагме и T1-T11 межреберные нервы к наружным межреберным мышцам. Диафрагма сжимается и движется вниз, расширяя краниально-каудальный размер грудной клетки. Наружные межреберные кости сокращаются, вытягивая ребра вверх и наружу, расширяя грудную клетку в передне-заднем и поперечном направлении.Во время напряжения или форсированного вдоха задействуются парастернальные межреберные мышцы (передняя часть внутренних межреберных мышц) вместе с вспомогательными мышцами :
Диафрагма (вид спереди)
Во время нормального выдоха внешние межреберные мышцы и диафрагма расслабляются, когда прекращаются импульсы от DRG и VRG.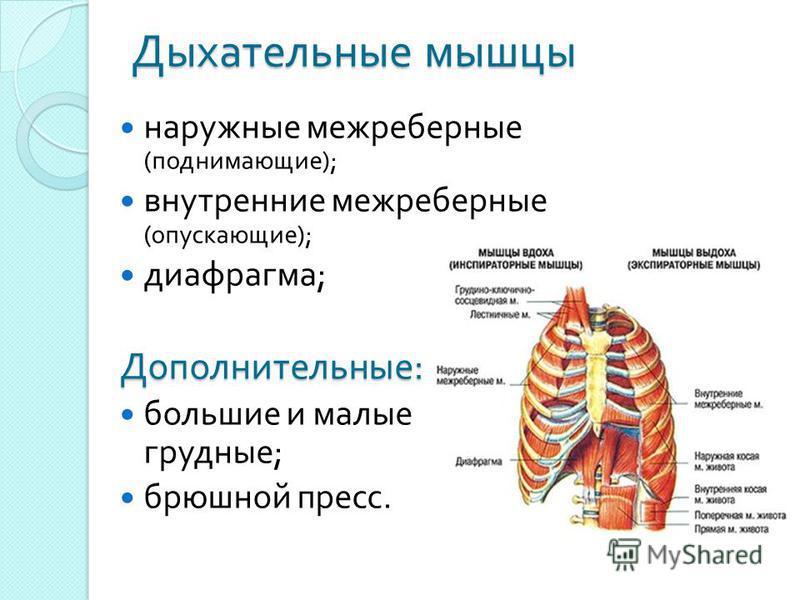 Наряду с упругой отдачей легких и грудной стенки это уменьшает черепно-каудальный, передне-задний и поперечный размеры грудной клетки. Принудительный выдох Выдох задействует внутренние межреберные и самые внутренние межреберные мышцы (включая поперечную мышцу грудной клетки и подреберные мышцы), чтобы тянуть ребра вниз и внутрь.
Наряду с упругой отдачей легких и грудной стенки это уменьшает черепно-каудальный, передне-задний и поперечный размеры грудной клетки. Принудительный выдох Выдох задействует внутренние межреберные и самые внутренние межреберные мышцы (включая поперечную мышцу грудной клетки и подреберные мышцы), чтобы тянуть ребра вниз и внутрь.
Рецепторы растяжения в межреберных мышцах, соединенные с рецепторами растяжения в легких, участвуют в рефлексе Геринга-Брейера . Этот рефлекс отвечает за предотвращение чрезмерного раздувания легких. Рецепторы растяжения посылают блуждающие импульсы в пневмотаксический центр моста, который подавляет DRG и VRG, что приводит к сокращению фазы вдоха.
Клинические записи
Межреберная грыжа
Дефект межреберной мышцы, вторичный по отношению к травме, операции или врожденным дефектам, может привести к выпадению (или выпячиванию) легких или органов брюшной полости. Последнее обычно требует повреждения и диафрагмы. Грыжа может вызвать боль или стать ущемленной , или задушенной, что приведет к некрозу ткани.
Последнее обычно требует повреждения и диафрагмы. Грыжа может вызвать боль или стать ущемленной , или задушенной, что приведет к некрозу ткани.
Хирургический доступ к грудной клетке, такой как торакотомия , включает рассечение или разделение межреберных мышц.Хирургические доступы к забрюшинному пространству также могут потребовать разделения или рассечения межреберных мышц, а также диафрагмы, что приводит к грыже внутрибрюшных органов. Как и при грыжах живота, для лечения и предотвращения осложнений при грыжах используется первичное восстановление с использованием швов, рассасывающейся или постоянной сетки или их комбинации.
Лоскут межреберный
Новообразование, травма, инфекция и врожденные причины повреждения или некротической ткани грудной клетки требуют сложного хирургического вмешательства.Мобилизация полос межреберных мышц вместе с их кровоснабжением (известная как межреберный мышечный лоскут на ножке ) может облегчить восстановление поврежденной ткани путем трансплантации здоровой, васкуляризованной ткани в поврежденные участки.
Эта процедура включает удаление всех трех слоев мускулов, их фасции и прилегающей надкостницы, при этом передние или задние сосуды остаются прикрепленными. Затем лоскут можно прикрепить к поврежденной ткани или вставить между трахеопищеводным свищом.Соседние межреберные мышцы можно мобилизовать, чтобы создать более широкий лоскут.
Блокада межреберного нерва
Переломы ребер, торакальные операции и злокачественные новообразования грудной клетки могут вызвать сильную боль, которая влияет на механику дыхания и качество жизни. Блокада межреберного нерва включает инъекцию местного анестетика короткого или длительного действия вокруг межреберного нерва , кзади от области боли. Долговременное облегчение боли может быть достигнуто разрушением нерва фенолом или криогенным зондом .Визуализация нерва с помощью ультразвука может повысить точность блокады межреберного нерва и снизить вероятность коллатерального повреждения соседней плевры.
Межреберные промежутки: хотите узнать о нем больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое».
–
Читать больше.Ким Бенгочеа, Университет Реджиса, Денвер
Межреберные мышцы – определение и функции
Межреберные мышцы Определение
Межреберные мышцы – это группа мышц, расположенных между ребрами, которые отвечают за формирование и поддержание полости, образованной ребрами. Мышцы помогают расширяться и сокращаться во время дыхания. Межреберные мышцы человека состоят из 11 трио мышц.
Межреберные мышцы Обзор
У людей мышцы служат исключительно для расширения и сокращения грудной клетки.У других животных межреберные мышцы могут использоваться несколько иначе, как описано в примерах ниже. Хотя мышцы в целом служат одной и той же цели, они были адаптированы по-разному у разных организмов. Эти мышцы считаются скелетными мышцами.
Эти мышцы считаются скелетными мышцами.
Существует 3 типа межреберных мышц. Самое внутреннее межреберье лежит внутри ребер. Внутренняя межреберная мышца находится между двумя ребрами. Наружные межреберные мышцы располагаются снаружи ребер.Между каждым из 12 ребер присутствует каждая из этих трех межреберных мышц. Первое и последнее ребра имеют межреберные мышцы только с одной стороны.
Межреберные мышцы расслабляются, а легкие расширяются, позволяя им наполняться воздухом. Когда организм выдыхает, межреберные мышцы сокращаются, оказывая давление на легкие и помогая вытеснять воздух. Этот цикл продолжается постоянно, пока организм дышит.
Функция межреберных мышц
Расширение грудной клетки
У людей межреберные мышцы играют большую роль в дыхании.Во время вдоха диафрагма расслабляется, позволяя легким расширяться. Самые внутренние межреберные мышцы расслабляются, а внешние межреберные мышцы сокращаются, вызывая расширение грудной полости. Это расширение позволяет легким заполняться воздухом из-за отрицательного давления, создаваемого дополнительным пространством. Воздух наполняет легкие, происходит обмен газов, пора выдохнуть.
Это расширение позволяет легким заполняться воздухом из-за отрицательного давления, создаваемого дополнительным пространством. Воздух наполняет легкие, происходит обмен газов, пора выдохнуть.
Сокращение грудной полости
Чтобы вытеснить воздух, грудная полость должна стать меньше, чтобы оказывать давление на воздух.Для этого происходит обратный процесс вдоха. Диафрагма и внешние межреберные мышцы сокращаются, прилагая силу к нижней и боковым сторонам легких. Теперь самые внутренние межреберные мышцы сокращаются, а внешние межреберные мышцы расслабляются. Это заставляет грудную полость полностью сокращаться, вытесняя воздух из ваших легких. Внутренние межреберные мышцы, или средний слой мышц, помогают удерживать ребра от разделения и поддерживают форму грудной клетки.
Примеры межреберных мышц
Межреберные мышцы у змей
У разных животных межреберные мышцы могут выполнять разные задачи. Змеи используют свои межреберные мышцы иначе, чем люди, в зависимости от их анатомии.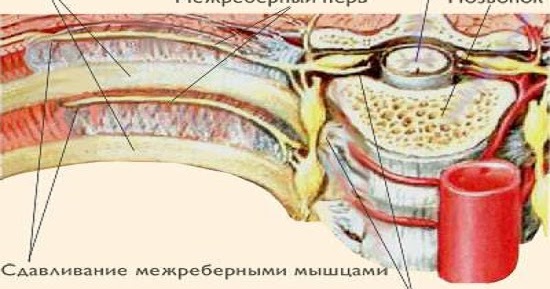 У змей обычно есть только одно функционирующее легкое, которое заполняет часть их тела. По сути, змея сократила свой функциональный скелет до позвоночника и грудной клетки. Как и у людей, у змеи межреберные мышцы играют роль в поступлении воздуха в легкие. Подобным образом самые внутренние и внешние межреберные мышцы чередуют сокращение и расслабление, чтобы расширять и сокращать легкое.
У змей обычно есть только одно функционирующее легкое, которое заполняет часть их тела. По сути, змея сократила свой функциональный скелет до позвоночника и грудной клетки. Как и у людей, у змеи межреберные мышцы играют роль в поступлении воздуха в легкие. Подобным образом самые внутренние и внешние межреберные мышцы чередуют сокращение и расслабление, чтобы расширять и сокращать легкое.
Скелет змеи
Змеи, не имеющие конечностей, также должны использовать свои межреберные мышцы при выполнении множества других движений. В то время как у них есть слои мышц поверх ребер, которые контролируют их движение, межреберные мышцы играют гораздо большую роль в поддержании формы и размера полости тела.
Например, когда сжимает добычу, большая змея создает огромное давление своими мышцами. Это давление оказывается не только на добычу, но и на собственное тело змеи.Чтобы не повредить внутренние органы, змея должна сокращать межреберные мышцы и создавать прочную клетку вокруг своих легких, сердца и других чувствительных органов.
Складные грудные клетки
Неудивительно, что змеи – не единственные животные, которые приспособили свою грудную клетку к большей гибкости, чем люди. У многих грызунов гибкие грудные клетки. Гибкая грудная клетка означает, что вы можете работать в ограниченном пространстве. Для мыши или крысы это могло означать разницу между выживанием и смертью. Независимо от того, убегаете ли вы от хищника или втискиваетесь в запас еды, способность разрушать грудную клетку важна для многих животных.
Неудивительно, что у многих животных, которые охотятся на грызунов, также есть складные грудные клетки, чтобы преследовать свою добычу в ограниченном пространстве. Эти животные включают кошек, хорьков, барсуков и многих других. У всех этих животных межреберные мышцы должны быть более гибкими и растягиваться дальше, чем у таких организмов, как люди, которые имеют фиксированную грудную клетку.
Боли при беге и межреберные мышцы
Часто люди испытывают боль в межреберных мышцах при интенсивной тренировке. Эта боль часто вызвана накоплением молочной кислоты в межреберных мышцах. Мышцы должны работать в лихорадочном темпе при тяжелом дыхании, постоянно сокращаясь и расслабляясь, когда человек дышит тяжелее. Любая мышца, получающая ограниченный кислород, не может подвергаться дыханию как источнику энергии. Таким образом, они должны прибегать к молочнокислому брожению.
Эта боль часто вызвана накоплением молочной кислоты в межреберных мышцах. Мышцы должны работать в лихорадочном темпе при тяжелом дыхании, постоянно сокращаясь и расслабляясь, когда человек дышит тяжелее. Любая мышца, получающая ограниченный кислород, не может подвергаться дыханию как источнику энергии. Таким образом, они должны прибегать к молочнокислому брожению.
По мере того как ферментация молочной кислоты обеспечивает мышцы энергией, она накапливается. Жгучая боль в ребрах, которую люди ощущают во время тренировок, – это накопление кислоты в мышцах.К счастью, практика увеличивает количество времени, которое может пройти человек, прежде чем мышцы переключатся на молочнокислое брожение. Это связано с тем, что регулярные упражнения увеличивают количество кислорода, переносимого кровью, и количество кислорода, которое может накапливаться в мышцах.
Quiz
Определение
в Кембриджском словаре английского языка
межреберные мышцы – это мышцы, которые проходят между ребрами и помогают формировать грудную стенку. Сейчас его считают повседневным, и он не считает, что травма такая же серьезная, как межреберный штамм , который отправил его в список инвалидов в 2014 году.
Сейчас его считают повседневным, и он не считает, что травма такая же серьезная, как межреберный штамм , который отправил его в список инвалидов в 2014 году.
Эти примеры взяты из корпусов и из источников в Интернете.Любые мнения в примерах не отражают мнение редакторов Cambridge Dictionary, Cambridge University Press или ее лицензиаров.
Еще примеры
Меньше примеров
Поза моста покоя растягивает приводящие мышцы, грудной отдел позвоночника и межреберных мышц; противодействует наклону вперед; и снимает напряжение в шее, поддерживая вес головы.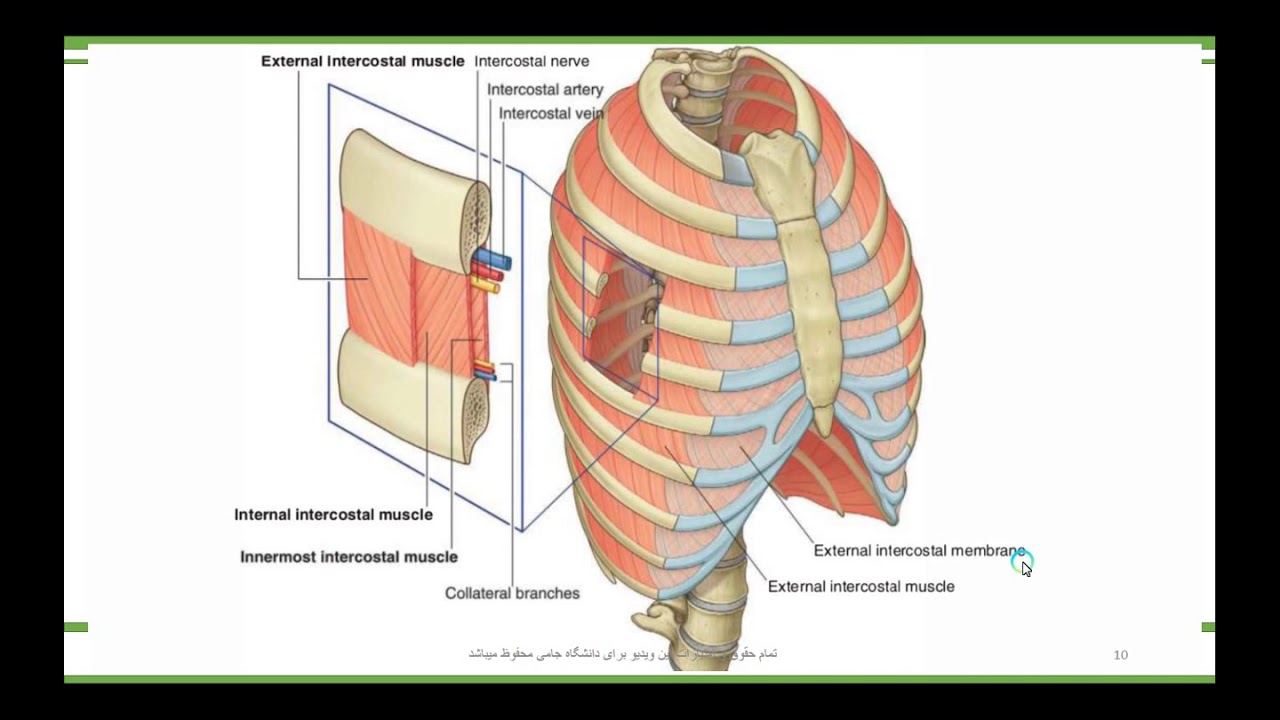 Наблюдается брюшное дыхание без межреберных сокращений и хрюканья.
Наблюдается брюшное дыхание без межреберных сокращений и хрюканья.
Затем была выполнена нижняя срединная стернотомия от мечевидного отростка до уровня третьего межреберного промежутка .Поэтому интересно отметить аневризмы в межреберных артериях.
При плановом обследовании бессимптомной 5-месячной девочки был слышен парастернальный шум над вторым межреберным промежутком .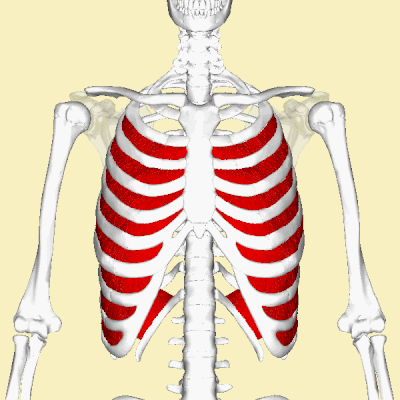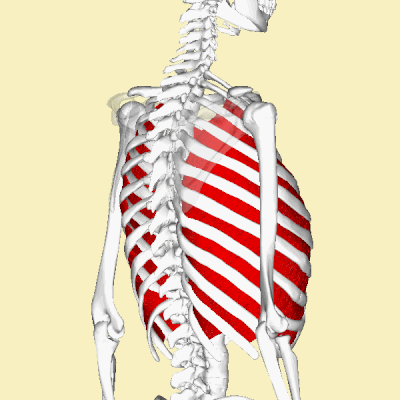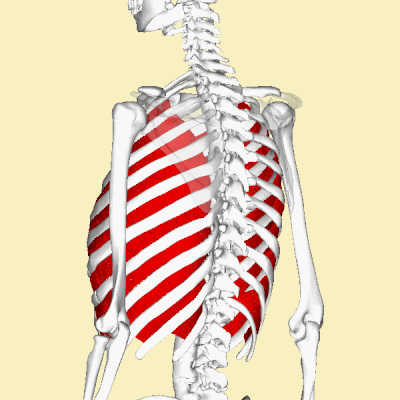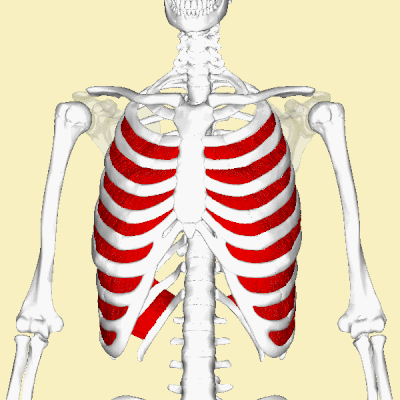 Тоны сердца были усилены в области трикуспидального клапана и второго правого межреберного промежутка соответственно.
Тоны сердца были усилены в области трикуспидального клапана и второго правого межреберного промежутка соответственно.
Вентральная часть сердца обнажена посредством поперечной торакотомии на уровне пятого межреберного промежутка .Пальпируется верхушка в правом пятом межреберье .
Систолический шум изгнания был слышен во втором и третьем левых межреберных промежутках.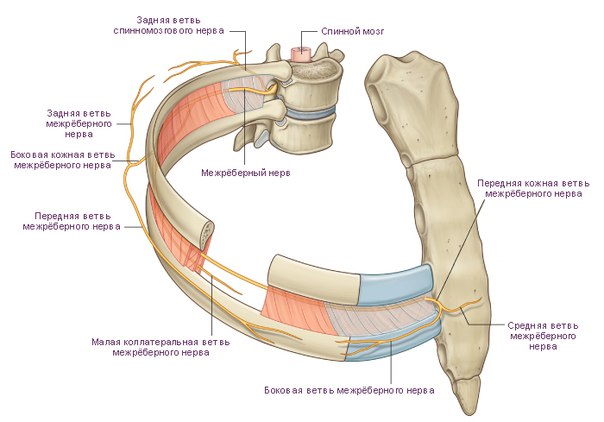 Другой пансистолический шум с приростом вдоха был услышан в четвертом левом межреберье , что свидетельствует о несостоятельности трикуспидального клапана.
Другой пансистолический шум с приростом вдоха был услышан в четвертом левом межреберье , что свидетельствует о несостоятельности трикуспидального клапана.
Шумы трикуспидального происхождения лучше всего слышны в третьем или четвертом левом межреберье , как и в наших 16 случаях с недостаточностью.Когда они возникали из нисходящей аорты, истоки всегда находились в переднем квадранте, а не в заднем квадранте, который был занят межреберными артериями .Плотность отложения кремния между ребрами была сильным предиктором количества яиц, отложившихся в стеблях травы.
Блокада межреберного нерва – Ориентиры и методика нервной стимуляции
Энтони М.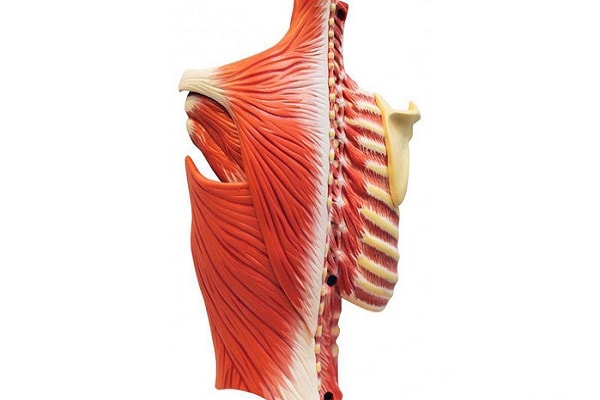 -ЧАС. Хо, Робберт Бак, Малика Латмор, Мэтью Левин и Манодж К. Кармакар
-ЧАС. Хо, Робберт Бак, Малика Латмор, Мэтью Левин и Манодж К. Кармакар
ВВЕДЕНИЕ
Межреберные нервы (ICN) иннервируют основные части кожи и мускулатуру грудной клетки и брюшной стенки. Блокада этих нервов была впервые описана Брауном в 1907 году в учебнике Die Lokalanastesie. В 1940-х годах клиницисты заметили, что блокада межреберных нервов (ICNB) может уменьшить легочные осложнения и снизить потребность в опиоидах после операций на верхних отделах брюшной полости.В 1981 году был введен непрерывный ICNB для решения проблем, связанных с многократными повторными инъекциями. Сегодня ICNB используется при различных острых и хронических болях, поражающих грудную клетку и верхнюю часть живота, включая операции на груди и грудной клетке. Внедрение ультразвукового контроля в практику регионарной анестезии еще больше упрощает ее практику. К недостаткам межреберной блокады, однако, относятся необходимость технических знаний, риск пневмоторакса и токсичность местного анестетика с несколькими уровнями блокады.
ПОКАЗАНИЯ
ICNB обеспечивает отличную анальгезию у пациентов с переломами ребер и при послеоперационной боли после операций на груди и верхних отделах брюшной полости, таких как торакотомия, торакостомия, мастэктомия, гастростомия и холецистэктомия. Параметры дыхания обычно показывают впечатляющие улучшения по облегчению боли. Требуется блокада двух дерматомов выше и двух ниже уровня хирургического разреза. ICNB не блокирует висцеральную абдоминальную боль, для которой необходима блокада чревного сплетения.Невролитический ICNB используется для лечения хронических болевых состояний, таких как боль после мастэктомии (T2) и боль после постторакотомии.
ПРОТИВОПОКАЗАНИЯ
- Нарушения свертывания крови, хотя это не является абсолютным противопоказанием
- Местная инфекция, отсутствие опыта и реанимационного оборудования
ФУНКЦИОНАЛЬНАЯ АНАТОМИЯ
По мере того, как грудные нервы от Т1 до Т12 выходят из соответствующих межпозвонковых отверстий, они разделяются на следующие ветви ( Рисунок 1 ):
- Парные серые и белые передние коммуникантные ветви, которые проходят впереди симпатического ганглия и цепи.

- Задняя кожная ветвь, снабжающая кожу и мышцы паравертебральной области.
- Вентральная ветвь (ICN, основное внимание в этой главе).
Рисунок 1 . Анатомия спинномозгового нерва.
Т1 и Т2 направляют нервные волокна к верхним конечностям и верхней части грудной клетки, Т3 – Т6 снабжают грудную клетку, Т7 – Т11 снабжают нижнюю грудную клетку и брюшную полость, а Т12 иннервирует брюшную стенку и кожу передней части ягодичной области. ( Рисунок 2 ).
Рисунок 2 . Дерматомное распределение межреберных нервов.
Перенося как сенсорные, так и моторные волокна, ICN проникает через заднюю межреберную перепонку примерно на 3 см (у взрослых) дистальнее межпозвонкового отверстия, чтобы войти в подреберную борозду, где она большей частью продолжает идти параллельно ребру, хотя и разветвляется. часто можно найти где-нибудь между соседними ребрами. Его ход в грудной клетке зажат между париетальной плеврой и внутренними межреберными мышцами (intercostalis intimus), а также внешними и внутренними межреберными мышцами ( рисунки 3 и 4 ). Сразу кпереди от средней подмышечной линии он отдает боковую кожную ветвь. Когда ICN приближается к средней линии, он поворачивается кпереди и проникает в вышележащие мышцы и кожу, образуя переднюю кожную ветвь.
Сразу кпереди от средней подмышечной линии он отдает боковую кожную ветвь. Когда ICN приближается к средней линии, он поворачивается кпереди и проникает в вышележащие мышцы и кожу, образуя переднюю кожную ветвь.
Рис. 3 Межреберные нервы (вместе с межреберной артерией и веной) показаны в межреберной борозде, если смотреть изнутри открытой грудной полости у трупа. Красный краситель показывает распространение растворов, вводимых в межреберную борозду во время межреберной блокады.1. Межреберный нерв. 2. Распределение красителя после инъекции во внутриреберную борозду.
Однако существует множество анатомических вариаций. Первый грудной нерв (T1) не имеет передней кожной ветви, обычно не имеет латеральной кожной ветви, и большинство его волокон покидают межреберье, пересекая шейку первого ребра, чтобы присоединиться к волокнам от C8, в то время как меньший пучок продолжается на настоящий межреберный ход для питания мышц межреберного промежутка. Некоторые волокна Т2 и Т3 дают начало межреберному нерву, который иннервирует подмышечную впадину и кожу медиальной части плеча до локтя. Кроме того, вентральная ветвь T12 похожа на другие ICNs, но называется подреберным нервом, потому что она не расположена между двумя ребрами.
Кроме того, вентральная ветвь T12 похожа на другие ICNs, но называется подреберным нервом, потому что она не расположена между двумя ребрами.
Рисунок 4 . Анатомия межреберного нерва.
Боковая кожная ветвь
Боковые кожные ветви от T2 до T11 пронизывают внутренние и внешние межреберные мышцы наискосок перед тем, как разделиться на переднюю и заднюю ветви (см. Рисунок 4 ). Эти ветви снабжают мышцы и кожу боковых сторон туловища.Передние ветви, снабжающие T7 – T11, иннервируют кожу до латерального края прямой мышцы живота. Задние ветви T7 – T11 снабжают кожу, покрывающую широчайшую мышцу спины. Латеральная кожная ветвь Т12 не разделяется. Большая часть брюшной ветви T12 соединяется с ветвью L1, образуя подвздошно-гипогастральный, подвздошно-паховый и генитофеморальный нервы; остальная часть прокалывает поперечную мышцу живота (ТАМ) и проходит между ТАМ и внутренней косой мышцей.
Передняя кожная ветвь
Передние кожные ветви от Т2 до Т6 прокалывают наружные межреберные мышцы и большую грудную мышцу, чтобы войти в поверхностную фасцию около латеральной границы грудины, чтобы снабжать кожу передней части грудной клетки около средней линии и немного дальше (см.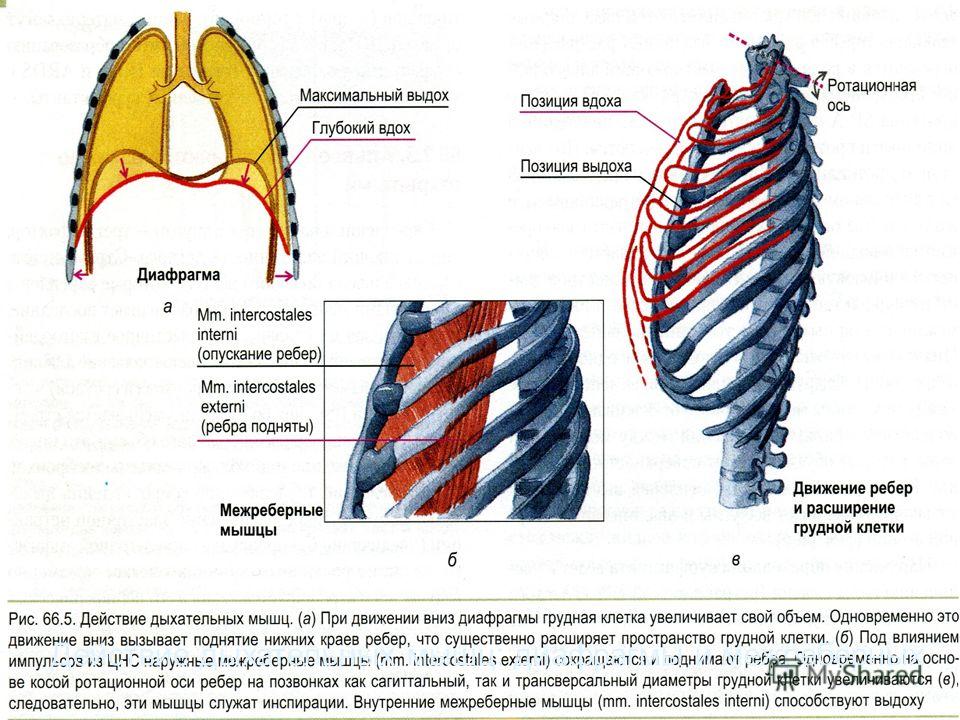 Рис. ). 4 ).Меньшие ветви (от Т1 до Т6) существуют для снабжения межреберных мышц и париетальной плевры, и эти ветви могут пересекать прилегающие межреберные промежутки. Передние кожные ветви от Т7 до Т12 прокалывают заднее влагалище прямой мышцы живота, подводя двигательные нервы к прямой мышце и чувствительные волокна к коже передней брюшной стенки. Некоторые конечные ветви от T7 до T12 продолжаются кпереди и вместе с L1 иннервируют париетальную брюшину брюшной стенки. Их передний ход продолжается и становится поверхностным около белой линии, обеспечивая кожную иннервацию до средней линии живота и на пару сантиметров дальше.Для получения дополнительной информации см. Функциональная анатомия регионарной анестезии.
Рис. ). 4 ).Меньшие ветви (от Т1 до Т6) существуют для снабжения межреберных мышц и париетальной плевры, и эти ветви могут пересекать прилегающие межреберные промежутки. Передние кожные ветви от Т7 до Т12 прокалывают заднее влагалище прямой мышцы живота, подводя двигательные нервы к прямой мышце и чувствительные волокна к коже передней брюшной стенки. Некоторые конечные ветви от T7 до T12 продолжаются кпереди и вместе с L1 иннервируют париетальную брюшину брюшной стенки. Их передний ход продолжается и становится поверхностным около белой линии, обеспечивая кожную иннервацию до средней линии живота и на пару сантиметров дальше.Для получения дополнительной информации см. Функциональная анатомия регионарной анестезии.
МЕХАНИЗМ БЛОКИРОВКИ И РАСПРЕДЕЛЕНИЯ АНЕСТЕЗИИ
ICNB блокирует ипсилатеральные сенсорные и моторные волокна ICN. Раствор местного анестетика, введенный в подреберную борозду, распространяется как дистально, так и проксимально; часть вводимого вещества также может попасть в паравертебральное пространство. (см. Рисунок 3 ).
(см. Рисунок 3 ).
ТЕХНИКА
Должна быть создана линия для внутривенных инъекций и должны быть легко доступны реанимационные препараты.Седация и анальгезия всегда используются разумно. ICNB может выполняться у пациента под наркозом, хотя сообщалось о спинальной анестезии у пациентов, когда ICNB выполнялась под общей анестезией, и есть опасения, что риск пневмоторакса может быть увеличен у пациента при вентиляции с положительным давлением. После блокады пациента следует контролировать на предмет возможных осложнений, особенно отсроченного пневмоторакса, токсичности местного анестетика, гематомы и возникновения спинальной анестезии (редко).
ICN может быть заблокирован в любом месте проксимальнее средней подмышечной линии, где отходит латеральная кожная ветвь. У детей блокада обычно проводится по задней подмышечной линии или, как вариант, латеральнее параспинальных мышц, под углом ребра. У взрослых наиболее частое место для ICNB находится под углом ребра (6–8 см от остистых отростков; Рисунок 5 ). Под углом ребра ребро относительно поверхностное и легко пальпируется, а подреберная борозда наиболее широкая.Нерв находится ниже задней межреберной артерии, которая ниже межреберной вены ( Рисунок 6 ) (мнемоника: VAN [вена / артерия / нерв]). VAN окружены жировой тканью и зажаты между внутренними межреберными и внутренними межреберными (intercostalis intimus) мышцами. Нерв часто состоит из трех или четырех отдельных пучков без эндоневральной оболочки, что делает его легко доступным для блокады. Блокировка межреберных нервов медиальнее угла ребра не рекомендуется, потому что нервы лежат глубоко по отношению к задней межреберной перепонке с очень небольшой тканью между ней и париетальной плеврой, а расположенная выше крестцово-спинальная мышца затрудняет пальпацию ребра.С другой стороны, блокировка дистальнее передней подмышечной линии более сложна, потому что нерв покинул подреберную борозду и снова вошел в межреберье и лежит в веществе внутренней межреберной мышцы.
Под углом ребра ребро относительно поверхностное и легко пальпируется, а подреберная борозда наиболее широкая.Нерв находится ниже задней межреберной артерии, которая ниже межреберной вены ( Рисунок 6 ) (мнемоника: VAN [вена / артерия / нерв]). VAN окружены жировой тканью и зажаты между внутренними межреберными и внутренними межреберными (intercostalis intimus) мышцами. Нерв часто состоит из трех или четырех отдельных пучков без эндоневральной оболочки, что делает его легко доступным для блокады. Блокировка межреберных нервов медиальнее угла ребра не рекомендуется, потому что нервы лежат глубоко по отношению к задней межреберной перепонке с очень небольшой тканью между ней и париетальной плеврой, а расположенная выше крестцово-спинальная мышца затрудняет пальпацию ребра.С другой стороны, блокировка дистальнее передней подмышечной линии более сложна, потому что нерв покинул подреберную борозду и снова вошел в межреберье и лежит в веществе внутренней межреберной мышцы.
Рисунок 5 . Сидящий пациент должен немного наклониться вперед и получить поддержку. Руки должны тянуть лопатки в сторону, чтобы облегчить доступ к углам задних ребер выше точки Т7. Нижние края ребер, которые необходимо заблокировать, отмечают непосредственно латеральнее латеральной границы группы крестцово-спинных (параостистых) мышц, соответствующей углам ребер.Точки ввода иглы отмечены на расстоянии 6–8 см от средней линии у большинства взрослых.
Сидящий пациент должен немного наклониться вперед и получить поддержку. Руки должны тянуть лопатки в сторону, чтобы облегчить доступ к углам задних ребер выше точки Т7. Нижние края ребер, которые необходимо заблокировать, отмечают непосредственно латеральнее латеральной границы группы крестцово-спинных (параостистых) мышц, соответствующей углам ребер.Точки ввода иглы отмечены на расстоянии 6–8 см от средней линии у большинства взрослых.
ICNB можно выполнять, когда пациент находится в положении лежа, сидя или на боку (блокированной стороной вверх). В положении лежа под верхнюю часть живота пациента следует положить подушку, а руки должны свисать по бокам. Сидящий пациент должен слегка наклониться вперед, держа подушку и опираясь на него. Руки должны быть впереди. Положение руки в любом положении должно тянуть лопатки в сторону и облегчать доступ к углам задних ребер выше точки T7 (см. , рис. 5, ).В асептических условиях участки блока идентифицируются.
NYSORA Tips
- Ребра можно отсчитывать, начиная с двенадцатого или с седьмого ребра (нижний кончик лопатки).

- Нижние края ребер, которые необходимо заблокировать, отмечаются сбоку от латеральной границы группы мышц sacrospinalis (параостистой) (обычно на 6–8 см от средней линии на нижних ребрах и на 4–7 см от средней линии на верхние ребра), соответствующие углам ребер.
Рисунок 6 . Угол иглы, необходимый для входа в межреберную борозду. Обратите внимание на отношение межреберных сосудов к нерву.
Пальпируются и маркируются нижние границы ребер, которые необходимо заблокировать (см. Рисунок 5 ). Места введения иглы инфильтрированы лидокаином 1–2%. Место входа хорошо расположено, когда игла, введенная через него под углом 20 градусов к головке (сагиттальная плоскость; см. , рис. 6, ), царапает под нижней границей ребра и достигает подреберной борозды.Кожу сначала протягивают пальпирующей рукой примерно на 1 см к головке, и через выбранное место ввода под углом 20 градусов вводят иглу размером 4-5 см, 22-24 (для одноразовой инъекции). головной угол с фаской, обращенной к головке. Игла продвигается до тех пор, пока она не входит в контакт с ребром на глубине менее 1 см у большинства пациентов. Для обезболивания надкостницы можно ввести небольшое количество местного анестетика. Когда пальпирующая рука крепко держит иглу и надежно опирается на спину пациента, рука для инъекции осторожно «идет» по игле в каудальном направлении, в то время как кожа может двигаться назад по ребру (, рис. 7, ).
головной угол с фаской, обращенной к головке. Игла продвигается до тех пор, пока она не входит в контакт с ребром на глубине менее 1 см у большинства пациентов. Для обезболивания надкостницы можно ввести небольшое количество местного анестетика. Когда пальпирующая рука крепко держит иглу и надежно опирается на спину пациента, рука для инъекции осторожно «идет» по игле в каудальном направлении, в то время как кожа может двигаться назад по ребру (, рис. 7, ).
Рисунок 7 . Когда пальпирующая рука крепко держит иглу и надежно опирается на спину пациента, чтобы контролировать продвижение иглы, рука для инъекции осторожно «идет» по игле в каудальном направлении, в то время как коже позволяет вернуться назад через ребро.
Теперь игла продвинута дальше на несколько мм, сохраняя при этом угол наклона 20 градусов по центру (даже небольшой угол, направленный иглой каудадом, значительно снижает шансы на успех). Могут ощущаться легкие «толчки» или «хлопки» фасции внутренней межреберной мышцы, особенно при использовании иглы с коротким скосом. Поскольку среднее расстояние от задней поверхности ребра до плевры составляет в среднем 8 мм, продвижение иглы намного больше, чем на несколько мм, увеличивает риск пневмоторакса. Парестезия, хотя ее и не ищут активно, иногда возникает как дополнительное подтверждение правильного размещения иглы. При невролитической блокаде рекомендуется рентгенологическое наблюдение. В этот момент при отрицательном аспекте крови вводится 3-5 мл местного анестетика. Для одного ICNB желательно блокировать по крайней мере один ICN в цефале и один в каудаде, потому что некоторая степень перекрывающейся иннервации от соседних ICN является обычным явлением.Чтобы кончик иглы оставался в оптимальном месте и не подвергался влиянию движений руки и груди, некоторые врачи предпочитают подсоединять удлинительную трубку между иглой и шприцем, а ассистент выполняет аспирацию и инъекцию.
Поскольку среднее расстояние от задней поверхности ребра до плевры составляет в среднем 8 мм, продвижение иглы намного больше, чем на несколько мм, увеличивает риск пневмоторакса. Парестезия, хотя ее и не ищут активно, иногда возникает как дополнительное подтверждение правильного размещения иглы. При невролитической блокаде рекомендуется рентгенологическое наблюдение. В этот момент при отрицательном аспекте крови вводится 3-5 мл местного анестетика. Для одного ICNB желательно блокировать по крайней мере один ICN в цефале и один в каудаде, потому что некоторая степень перекрывающейся иннервации от соседних ICN является обычным явлением.Чтобы кончик иглы оставался в оптимальном месте и не подвергался влиянию движений руки и груди, некоторые врачи предпочитают подсоединять удлинительную трубку между иглой и шприцем, а ассистент выполняет аспирацию и инъекцию.
Блокада T1 – T7 технически более сложна из-за лопаток и ромбовидных мышц. По этой причине мы предпочитаем выполнять торакальную паравертебральную блокаду или эпидуральную блокаду, когда требуется высокая грудная блокада.
ОБОРУДОВАНИЕ
- Игла: одноразовая: игла 20–22 размера 4–5 см (для взрослых)
- Установка катетера: игла Туохи 18-20 калибра (для взрослых)
- Шприц и игла для местной инфильтрации
- Шприц с удлинительной трубкой
- Стерилизационное и реанимационное оборудование и препараты, простыни, маркер, подушка, портативный флюороскоп (для невролитических блоков)
Узнайте больше об оборудовании для блокады периферических нервов.
ВЫБОР МЕСТНОГО АНЕСТЕТИКА
Выбор местного анестетика для однократного ICNB включает бупивакаин 0.25–0,5%, лидокаин 1–2% с адреналином 1/200 000–1 / 400 000 и 0,5% ропивакаина. На каждом уровне вводится от трех до 5 мл местного анестетика во время многократной инъекции ICNB. Продолжительность действия обычно составляет 12 ± 6 ч. Добавление адреналина к бупивакаину или ропивакаину не приводит к значительному увеличению продолжительности блока, но может замедлить системную абсорбцию и увеличить максимально допустимую дозу при однократном введении на 30%. Максимальная доза бупивакаина составляет от 2 (для простого раствора) до 3 (с адреналином) мг / кг на инъекцию (всего за один прием), 7 и 7–10 мг / кг / день.Максимальная доза лидокаина составляет до 5-7 (с адреналином) мг / кг / инъекцию7 и 20 мг / кг / день. Сообщается, что добровольцы могут переносить на 30% больше ропивакаина, чем бупивакаина, до развития неврологических симптомов. Максимальная разовая доза ропивакаина составляет 2,5 мг / кг и 4 мг / кг с адреналином, тогда как максимальная суточная доза составляет 9–12 мг / кг / 24 часа. Максимальная разовая инъекция адреналина в качестве добавки составляет 4 мкг / кг. Участки сосудов способствуют более быстрому всасыванию местного анестетика, а уровень местного анестетика в крови после ICNB выше, чем при большинстве других процедур регионарной анестезии.Таким образом, рекомендуется оставлять запас прочности между введенными дозами и максимальными рекомендованными дозами, особенно для маленьких детей; старший; ослабленные пациенты; а также пациенты с сердечной, печеночной или почечной недостаточностью.
Максимальная доза бупивакаина составляет от 2 (для простого раствора) до 3 (с адреналином) мг / кг на инъекцию (всего за один прием), 7 и 7–10 мг / кг / день.Максимальная доза лидокаина составляет до 5-7 (с адреналином) мг / кг / инъекцию7 и 20 мг / кг / день. Сообщается, что добровольцы могут переносить на 30% больше ропивакаина, чем бупивакаина, до развития неврологических симптомов. Максимальная разовая доза ропивакаина составляет 2,5 мг / кг и 4 мг / кг с адреналином, тогда как максимальная суточная доза составляет 9–12 мг / кг / 24 часа. Максимальная разовая инъекция адреналина в качестве добавки составляет 4 мкг / кг. Участки сосудов способствуют более быстрому всасыванию местного анестетика, а уровень местного анестетика в крови после ICNB выше, чем при большинстве других процедур регионарной анестезии.Таким образом, рекомендуется оставлять запас прочности между введенными дозами и максимальными рекомендованными дозами, особенно для маленьких детей; старший; ослабленные пациенты; а также пациенты с сердечной, печеночной или почечной недостаточностью. При непрерывной инфузии пациенты обычно лучше переносят постепенное повышение уровня местного анестетика в плазме, чем резкое повышение. Один из рекомендуемых режимов – это нагрузочная доза 0,3 мл / кг с последующей инфузией 0,1 мл / кг / ч либо 0,25% бупивакаина, либо 1% лидокаина.
При непрерывной инфузии пациенты обычно лучше переносят постепенное повышение уровня местного анестетика в плазме, чем резкое повышение. Один из рекомендуемых режимов – это нагрузочная доза 0,3 мл / кг с последующей инфузией 0,1 мл / кг / ч либо 0,25% бупивакаина, либо 1% лидокаина.
Насадки NYSORA
- Лучшее место для введения иглы для ICNB – это угол ребра, примерно 7 см латеральнее средней линии у взрослых.
- Идеальный угол входа в подреберную борозду составляет около 20 градусов по краю.
- Эпидуральная анальгезия может быть более подходящей альтернативой двусторонним ICNB из-за риска двустороннего пневмоторакса и потенциальной токсичности местного анестетика из-за необходимости в большой дозе местного анестетика.
- ICNB выше T7 может быть затруднено из-за лопаток; следует рассмотреть альтернативный метод, такой как паравертебральная или эпидуральная блокада.
ОСЛОЖНЕНИЯ
Наибольшее беспокойство вызывает пневмоторакс, который может встречаться примерно в 1% случаев.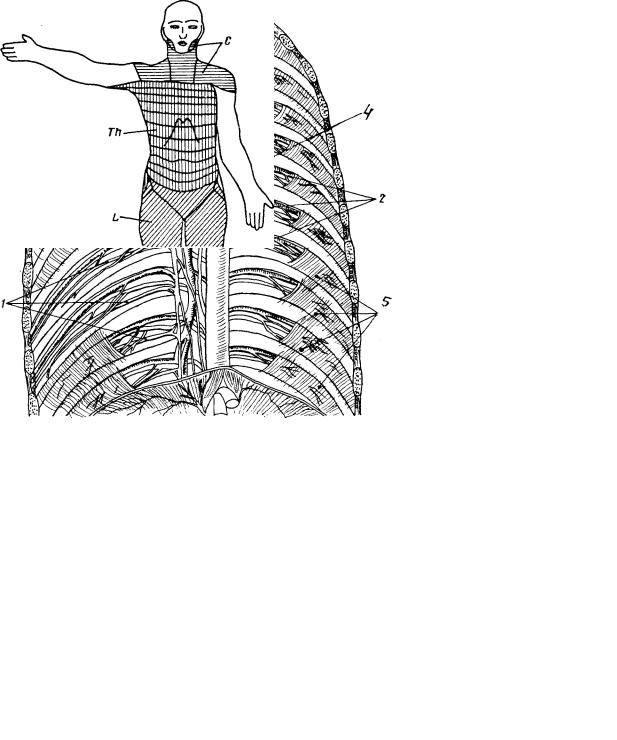 Однако натяжной пневмоторакс и последующая необходимость в зондовой торакостомии случаются редко. Если обнаружен бессимптомный пневмоторакс, лучшее лечение – наблюдение, успокоение и, при необходимости, дополнительный кислород. Брюшина и внутренние органы брюшной полости подвергаются риску проникновения при блокировании нижних ICN. Всасывание местного анестетика из межреберного промежутка происходит быстро; Пик концентрации в плазме крови в артериальной крови достигается через 5–10 минут, а в плазме крови в венах – через несколько минут.
Однако натяжной пневмоторакс и последующая необходимость в зондовой торакостомии случаются редко. Если обнаружен бессимптомный пневмоторакс, лучшее лечение – наблюдение, успокоение и, при необходимости, дополнительный кислород. Брюшина и внутренние органы брюшной полости подвергаются риску проникновения при блокировании нижних ICN. Всасывание местного анестетика из межреберного промежутка происходит быстро; Пик концентрации в плазме крови в артериальной крови достигается через 5–10 минут, а в плазме крови в венах – через несколько минут.
РЕЗЮМЕ
ICNB – полезный метод регионарной анестезии; который очень эффективен для купирования боли в грудной клетке и верхней части живота. Несмотря на то, что существует риск пневмоторакса и токсичности местных анестетиков, их можно снизить с помощью надлежащих методов и учета максимально допустимой дозы препарата. Правильное использование ICNB включает уравновешивание его преимуществ и недостатков с преимуществами альтернативных методов, таких как эпидуральная и паравертебральная блокада.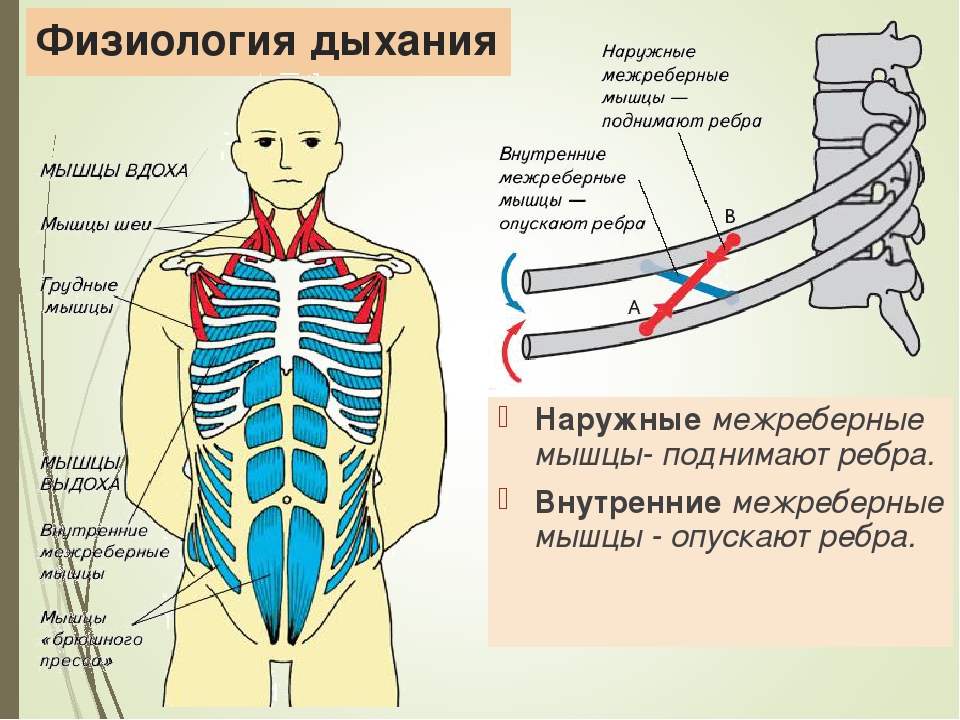 При наличии опыта и надлежащих показаний блокада межреберного нерва может стать уникально подходящим вариантом анестезии у пациентов, у которых может быть ограничен выбор общей или другой регионарной анестезии.
При наличии опыта и надлежащих показаний блокада межреберного нерва может стать уникально подходящим вариантом анестезии у пациентов, у которых может быть ограничен выбор общей или другой регионарной анестезии.
ССЫЛКИ
- Strømskag KE, Kleiven S: Постоянные межреберные и интраплевральные нервные блокады. Tech Reg Anesth Pain Manage 1998; 2: 79–89.
- Кармакар М.К., Хо AMH: Лечение острой боли у пациентов с множественными переломами ребер. J Trauma 2003; 54: 612–615.
- Karmakar MK, Critchley LAH, Ho AMH и др.: Непрерывная торакальная паравертебральная инфузия бупивакаина для купирования боли у пациентов с множественными переломами ребер. Chest 2003; 123: 424–431.
- Kopacz DJ, Thompson GE: Межреберные блоки для торакальной и абдоминальной хирургии. Tech Reg Anesth Pain Manage 1998; 2: 25–29.
- Нанн Дж. Ф., Славин Г.: Блокада заднего межреберного нерва для облегчения боли после холецистэктомии.
 Анатомическая основа и эффективность.Br J Anaesth 1980; 52: 253–60.
Анатомическая основа и эффективность.Br J Anaesth 1980; 52: 253–60. - Barron DJ, Tolan MJ, Lea RE: рандомизированное контролируемое испытание непрерывной экстраплевральной анальгезии после торакотомии: эффективность и выбор местного анестетика. Eur J Anaesthesiol 1999; 16: 236–245.
- Lagan G, McLure HA: Обзор местных анестетиков. Curr Anaesth Crit Care 2004; 15: 247–254.
- Скотт Д. Б., Ли А., Фаган Д. и др.: Острая токсичность ропивакаина по сравнению с бупивакаином. Анест Аналг 1989; 69: 563–569.
- Vandepitte C, Gautier P, Bellen P, Murata H, Salviz EA, Hadzic A. Использование блокады межреберных нервов под ультразвуковым контролем в качестве единственной анестезиологической техники у пациента из группы высокого риска с мышечной дистрофией Дюшенна. Acta Anaesthesiol Belg. 2013; 64 (2): 91-94.
Энтони М.-Х. Хо, Робберт Бак, Малика Латмор, Мэтью Левин и Манодж К. Кармакар
Кармакар
Мышцы грудной клетки – Прикрепления – Действия
Грудная клетка состоит из пяти мышц; межреберные (наружные, внутренние и самые внутренние), подреберные и поперечные мышцы грудной клетки.Эти мышцы действуют, изменяя объем грудной полости на во время дыхания.
Есть некоторые другие мышцы, которые не составляют грудную стенку, но прикрепляют к ней . К ним относятся большая, малая грудная, передняя зубчатая мышца и лестничная мышца.
Интеркосталс
Межреберные мышцы лежат в межреберных промежутках между ребрами. Они организованы в три слоя.
Внешние межреберные кости
Всего 11 пар наружных межреберных мышц.Они проходят снизу-спереди от ребра вверху к ребру внизу и продолжаются с внешней косой стороны живота.
- Вложения: Начинаются от нижней границы выступа, вставляясь в верхнюю границу нижнего выступа.
- Действия: Поднимает ребра, увеличивая объем грудной клетки.

- Иннервация: Межреберные нервы (T1-T11).
Рис. 1. Наружные и внутренние межреберные кости грудной стенки.[/ caption]
Внутреннее межреберье
Эти плоские мышцы лежат глубоко в межреберных ребрах. Подобно наружным межреберям, они идут от верхнего ребра к нижнему, но в противоположном направлении (нижне-заднее). Они продолжаются внутренней косой мышцей брюшной стенки.
- Вложения: Начинается с бокового края реберной борозды и входит в верхнюю поверхность ребра ниже.
- Действия: Межкостная часть уменьшает грудной объем за счет сдавливания грудной клетки, а межхрящевая часть приподнимает ребра.
- Иннервация: Межреберные нервы (T1-T11).
Внутреннее межреберье
Эти мышцы являются самыми глубокими из межреберных мышц и похожи по строению на внутренние межреберные.
Они отделены от внутренних межреберных промежутков межреберным сосудисто-нервным пучком и находятся в самой боковой части межреберных промежутков.
- Вложения: Начинается от медиального края реберной борозды и входит в верхнюю поверхность ребра ниже.
- Действия: Межкостная часть уменьшает грудной объем за счет сдавливания грудной клетки, а межхрящевая часть приподнимает ребра.
- Иннервация: Межреберные нервы (T1-T11)
Transversus Thoracis
Эти мышцы грудной клетки переходят в нижнюю часть поперечной мышцы живота.
- Прикрепления: От задней поверхности нижней части грудины до внутренней поверхности реберных хрящей 2-6.
- Действия: Слабо надавить на ребра.
- Иннервация: Межреберные нервы (T2-T6).
Рис.

 Это снизит нагрузку с сердца и предотвратит скачки давления.
Это снизит нагрузку с сердца и предотвратит скачки давления. Такое положение оптимально при невралгии шеи и затылочного нерва.
Такое положение оптимально при невралгии шеи и затылочного нерва. Важно запомнить: первый шаг при невралгии – кратковременный курс противовоспалительной терапии.
Важно запомнить: первый шаг при невралгии – кратковременный курс противовоспалительной терапии.
 Их целесообразно в острый период применять коротким курсом посредством внутримышечного введения, с оглядкой на сопутствующие заболевания (такие, как изжога, хронический гастрит, язва желудка).
Их целесообразно в острый период применять коротким курсом посредством внутримышечного введения, с оглядкой на сопутствующие заболевания (такие, как изжога, хронический гастрит, язва желудка).
 Первым пациенту необходимо посетить терапевта, при острых состояниях – вызвать бригаду «скорой помощи». Дело в том, что боль в груди может указывать на заболевания, которые куда опаснее неврологических нарушений: патологии сердечно-сосудистой системы и легких, онкологию… Так что сначала следует убедиться, что к болям в груди не имеют отношения сердце, легкие, ЖКТ и другие внутренние органы – и лишь затем уже отправляться к неврологу.
Первым пациенту необходимо посетить терапевта, при острых состояниях – вызвать бригаду «скорой помощи». Дело в том, что боль в груди может указывать на заболевания, которые куда опаснее неврологических нарушений: патологии сердечно-сосудистой системы и легких, онкологию… Так что сначала следует убедиться, что к болям в груди не имеют отношения сердце, легкие, ЖКТ и другие внутренние органы – и лишь затем уже отправляться к неврологу.

 Снимается отечность вокруг защемленного нерва, а лечение сопровождается противовоспалительным эффектом.
Снимается отечность вокруг защемленного нерва, а лечение сопровождается противовоспалительным эффектом. Эту процедуру выполняют и на меридианах тела пациента. Происходит процесс восстановления межпозвонковых дисков и метаболический процесс, что помогает ускорить заживление тканей.
Эту процедуру выполняют и на меридианах тела пациента. Происходит процесс восстановления межпозвонковых дисков и метаболический процесс, что помогает ускорить заживление тканей. Данное лечение показывает хороший результат по разгону крови, что улучшает кровообращение в целом. Вакуумная терапия способна очистить ткани мышц от зашлакованности, расслабить их, снять напряжение и спазмы.
Данное лечение показывает хороший результат по разгону крови, что улучшает кровообращение в целом. Вакуумная терапия способна очистить ткани мышц от зашлакованности, расслабить их, снять напряжение и спазмы.


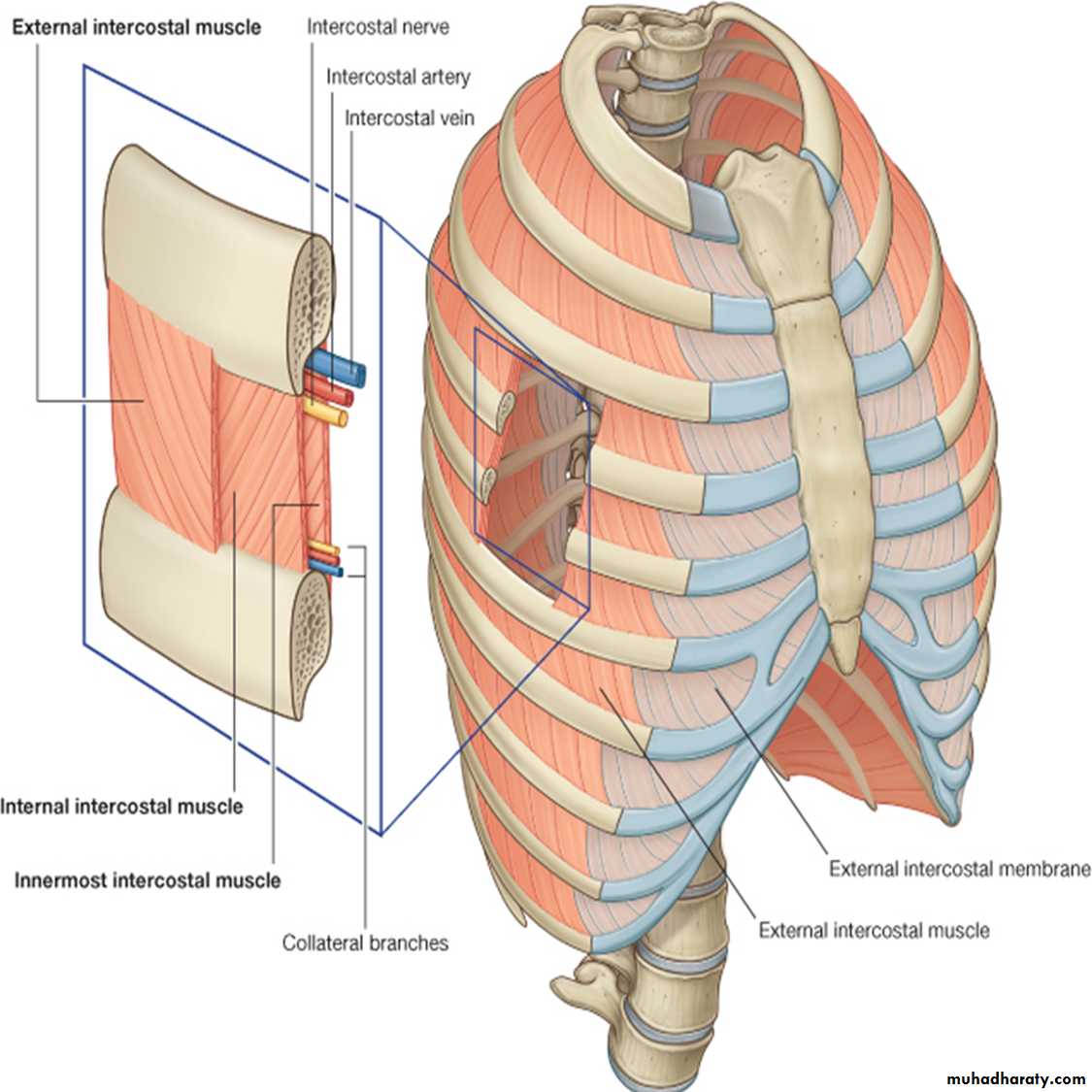 Анатомическая основа и эффективность.Br J Anaesth 1980; 52: 253–60.
Анатомическая основа и эффективность.Br J Anaesth 1980; 52: 253–60. 