Лечение тошноты и рвоты в Санкт-Петербурге — клиника Россимед
В клинике «Россимед» ведет прием опытный врач-гастроэнтеролог. Мы используем современные методы диагностики и эффективные способы лечения заболеваний желудка и двенадцатиперстной кишки. Запишитесь на прием к врачу или на процедуру ФГДС.
Причины тошноты и рвоты
Дискомфорт, ощутимый в эпигастрии, пищеводе и во рту бывает вызван широким рядом заболеваний, а также внешними факторами. К последним следует отнести:
- Отравление.
- Заболевания желудочно-кишечного тракта.
- Злоупотребление алкоголем и курением.
- Чрезмерное увлечение кофе.
- Неправильное питание с преобладанием в рационе жирных и острых блюд, сладостей.
- Частые стрессы.
- Нервное и физическое переутомление.
Кроме того, приступ тошноты способны вызвать некоторые медикаменты, испорченная еда и напитки, езда в транспорте. В последнем случае причиной временного недомогания становится слабый вестибулярный аппарат.
Травмы головы, сопровождающиеся сотрясением мозга, также вызывают чувство тошноты, а в тяжелых случаях рвоту. .
Между тем если тошнота присутствует постоянно и не завершается рвотой, то следует рассмотреть ряд патологий, которые могут вызвать подобное состояния. Это болезни ЖКТ, головного мозга, сердечно-сосудистой и эндокринной системы, развитие опухолей и воспалений, инфекции и отравления.
Характерным симптомом для гастрита и язвы желудка является тошнота, которая развивается после приема пищи. Иногда сопровождается рвотой, которая облегчает состояние пациента.
Холецистит и другие патологии желчного пузыря вызывают подобные проявления. Пациенты ощущают горьковатый привкус, выражают жалобы на боли под ребрами с правой стороны корпуса тела.
Тошнота присутствует при воспалении поджелудочной железы. Пациенты с панкреатитом стремительно теряют вес. Выражают жалобы на тяжесть и вздутие живота, горечь во рту.
Часто наблюдается неприятное чувство подташнивания у гипертоников, причина состоит в повышении давления. Поэтому при кризах возникает рвота.
Поэтому при кризах возникает рвота.
Аппендицит проявляется острой болью в абдоминальной области, ознобом и температурой, тошнотой. При появлении таких признаков необходимо срочное обращение к врачу. Поскольку воспаленный отросток слепой кишки может лопнуть в любой момент, тогда произойдет перитонит. Это состояние требует срочного хирургического вмешательства.
Нарушения функций щитовидной железы также сопровождаются тошнотой, слабостью, расстройством аппетита. В такой ситуации необходимо обращаться к эндокринологу.
Симптомы и признаки
Многие заболевания протекают с одинаковой клинической картиной. Чтобы выявить, почему у пациента возникает тошнота или рвота, необходимо провести тщательное и всестороннее обследование, первым этапом которого является сбор анамнеза.
Важно выяснить в какое время суток наблюдаются неприятные ощущения и связаны ли они с определенными действиями человека и условиями внешней среды.
Существует ряд факторов, способствующих появлению тошноты:
- Прием определенных видов продуктов, переедание, пищевые отравления.

- Езда на автомобиле или ином виде транспорта.
- Работа или пребывание в помещении с некомфортными условиями.
- Стрессы, умственное и эмоциональное перенапряжение.
Если тошнота не связана с перечисленными явлениями, то суть проблемы заключается в патологических процессах, происходящих в организме.
Обычно чувство тошноты сопровождается такими симптомами, как повышенное слюноотделение, появление испарины на лбу, холод в пальцах, слабость.
Однако наличие головокружения может свидетельствовать о болезнях сердечно-сосудистой системы и патологиях глазных мышц, шейном остеохондрозе, травмах головы и позвоночника, беременности, воспалении среднего уха, мигрени, мозговых опухолей, повышенном или низком давлении, анемии, алкогольном или наркотическом отравлении.
Слабость, как сопутствующий симптом, присутствует у лиц пожилого возраста. Появляется при инсульте, панических атаках, новообразованиях, сформированных в черепной коробке. Пациенты при гипергликемии отмечают слабость и потемнение перед глазами. Подобные симптомы наблюдаются при тяжелых отравлениях, гепатите, мигрени, невралгии.
Подобные симптомы наблюдаются при тяжелых отравлениях, гепатите, мигрени, невралгии.
Тошнота в сопровождении высокой температуры может быть вызвана инфекционными заболеваниями, например, корью, ангиной, краснухой, желудочной формой гриппа, дискинезией кишечника, эрозиями слизистых оболочек пищевода и желудка.
Кроме того, подобная симптоматика проявляется при мигрени, гепатите, сальмонеллезе. А также наличие паразитов в ЖКТ.
Тошнота, сопровождающая поносом, обычно возникает при пищевых отравлениях, бактериальных и вирусных инфекциях.
Обследование и ФГДС
Поскольку наиболее частой причиной возникновения тошноты и рвоты являются патологии ЖКТ, то в диагностике целесообразно применять фиброгастродуоденоскопию. Этот метод позволяет визуализировать слизистую оболочку пищевода, желудка, двенадцатиперстной кишки. А также выявить язву, полипы, новообразования. Кроме того, процедура дает возможность взять биологический материал для проведения лабораторных анализов.
Многие пациенты испытывают страх перед эндоскопией, поскольку обследование связано с некоторым дискомфортом. Между тем опытный врач в состоянии провести манипуляции быстро и безболезненно. Перед введением зонда глотка обрабатывается анестезирующим спреем, что снимает рвотный рефлекс и болевые ощущения.
Процедура осуществляется следующим образом:
- Пациента укладывают на кушетку, на левый бок.
- Гортань обрабатывается анестетиком.
- В рот вставляют пластиковый ограничитель, который предотвращает случайное закусывание зонда.
- Через отверстие мундштука пропускается трубка быстрым движением во время глубокого вдоха.
- Далее, врач плавно проталкивает шланг через пищевод, вращая, осматривает стенки, достигая желудка.
- Поскольку во время процедуры образуется много слюны, то ассистенту приходится ее удалять при помощи отсоса.
Обследование длится от 5 до 30 минут, при этом является информативным и доступным.
Возможные заболевания
Тошнота и рвота является симптомом широкого ряда патологий. Часто возникает при язве желудка, гастрите, холецистите, пиелонефрите, гипертензии, мигрени, сердечной недостаточности, инфаркте, инсульте. Чтобы поставить правильный диагноз необходимо пройти комплексное обследование у врача. Не забывайте, что своевременно поставленный диагноз и лечение может предотвратить возникновение серьезных осложнений.
Часто возникает при язве желудка, гастрите, холецистите, пиелонефрите, гипертензии, мигрени, сердечной недостаточности, инфаркте, инсульте. Чтобы поставить правильный диагноз необходимо пройти комплексное обследование у врача. Не забывайте, что своевременно поставленный диагноз и лечение может предотвратить возникновение серьезных осложнений.
Цены на услуги
Консультации
| Услуги | Стоимость | |||||
| Прием (осмотр, консультация) врача-гастроэнтеролога первичный | 1900 р. | |||||
| Прием (осмотр, консультация) врача-гастроэнтеролога повторный | 1500 р. | |||||
Врачи
Что делать при отравлении / Статьи / Newslab.Ru
Осенью, как правило, медики начинают говорить о второй сезонной волне отравлений, связанной с употреблением в пищу не свежих фруктов и овощей, а консервированных продуктов. Важно четко знать симптомы конкретных отравлений, чтобы в случае нежелательного эффекта от съеденных консервов мы могли помочь себе или окружающим до прибытия врачей.
При малейших подозрениях на отравление в первую очередь нужно вызвать «скорую помощь». Пострадавшего нужно уложить на кровать, даже если он чувствует себя нормально.
Виды пищевых отравлений
Грибные отравления
Симптомы проявляются через 5-7 часов (если в банке оказались ядовитые грибы, то гораздо быстрее): судороги, острая боль в животе, тошнота, рвота, понос, головокружение, редкий пульс. Нужна немедленная госпитализация.
Если вы оказались на даче, до приезда врачей можно сделать промывание желудка, клизму с добавлением настоя ромашки (столовая ложка цветков на 300 мл воды). После этого дайте больному слабительное, согрейте его, заставьте выпить крепкого чая. На голову положите холодный компресс, на живот — грелку.
Отравления компотом и вареньем
Признаки появляются через 7-8 часов: тошнота, рвота, понос, затрудненное дыхание. Промойте желудок подсоленной водой или слабеньким раствором марганцовки, надо дать слабительное, сделать клизму. Когда рвота прекратится, дайте таблетку активированного угля (заменить можно кефиром или яичным белком). Рекомендовано обильное питье. После этого сутки лучше поголодать, а затем переходить на супчики и отвары.
Когда рвота прекратится, дайте таблетку активированного угля (заменить можно кефиром или яичным белком). Рекомендовано обильное питье. После этого сутки лучше поголодать, а затем переходить на супчики и отвары.
Ботулизм
«Группы риска» — маринованные и соленые грибы, закатанные в банки под герметичные крышки, кабачковая, баклажанная и другие виды домашней икры, а также смешанные консервы (например, солянка овощная с грибами). Первые признаки болезни — ухудшение зрения (раздвоение в глазах, туман), расширение зрачков, ощущение сухости и царапанья в горле, спазмы мышц языка. При попытке выпить воды жидкость выливается через нос.
Болезнь дает о себе знать часов через 12 (иногда через сутки-двое) после того, как отведаны испорченные консервы. Сразу же вызывайте «Скорую»! Если не доставить пострадавшего в больницу, может наступить смерть от паралича дыхания. До приезда медиков промывайте желудок теплым 2-процентным раствором соды, дайте больному слабительное.
Чтобы избежать встреч с менее опасными, но не менее неприятными бактериями, врачи рекомендуют обращать внимание на следующие продукты
- Варёный рис, который долго оставался теплым.
 В нем можно обнаружить бациллу Эхиноцереус (Bacillus Cereus), которая вызывает рвоту спустя час после еды, позднее — понос. При уже известных процедурах выздоровление наступает быстро. А чтобы отравления не случилось, рис нужно охлаждать и держать в холодильнике.
В нем можно обнаружить бациллу Эхиноцереус (Bacillus Cereus), которая вызывает рвоту спустя час после еды, позднее — понос. При уже известных процедурах выздоровление наступает быстро. А чтобы отравления не случилось, рис нужно охлаждать и держать в холодильнике. - С кровью, капающей из сырой птицы, на уже готовую пищу может попасть Кампилобактер (Campylobacterjejuni), тогда вам обеспечена боль в животе, тошнота, кровавый понос. Симптомы появляются в течение 2-6 и длятся до 10 дней. Ваши проблемы здесь могут решить только медики.
- Клостридия (Clostridium Perfringens) активно размножается в фарше, мясной подливе или начинке, стоящих на малом огне или в теплом месте. Спазмы в нижней части живота, понос и головная боль, возможно, температура пройдут уже через сутки. «Скорая» облегчит ваше состояние быстрее.
- До 10 дней можно промучиться с похожими симптомами при отравлении кишечной палочкой (Escherichia Coli), которая неплохо себя чувствует в непрожаренных мясных котлетах и других продуктах из мясного фарша.
 Эту серьезную форму отравления лечат только в стационарах.
Эту серьезную форму отравления лечат только в стационарах. - Сальмонелла (Salmonella) обычно попадает в организм из сырых яиц, недоваренной птицы, а также из готовой пищи, оставленной на несколько часов вне холодильника.
- Стафилококк (Staphylococcus) легко попадает на еду от зараженных людей. Источники отравления — ветчина, птица и печеные изделия с кремом. Симптомы отравления этими видами бактерий одинаковы: боли в нижней части живота, тошнота, рвота, понос, озноб, слабость, головокружение. Не старайтесь лечиться без медицинской помощи.
Если появились симптомы пищевого отравления, надо постараться вспомнить, какая еда могла быть недоброкачественной, и не выбрасывать ее остатки. Это поможет определить, какая именно бактерия стала причиной вашей болезни, а, значит, и врачи смогут оказать вам помощь, не дожидаясь результатов баклабораторий.
Кислоты и лекарства
Если в глаза попали отравляющие жидкости, немедленно промыть глаза прохладной водой.
Если яды попали в желудок, нужно вызвать рвоту, чтобы вывести их. Делайте повторные промывания желудка, чтобы вывести весь яд. Между вызовами рвоты нужно заставить пострадавшего выпить 3-4 стакана воды. При отравлении лекарствами желудок лучше всего промывать слабым раствором марганцовки. При отравлении метиловым спиртом для промывания желудка используют раствор питьевой соды. Но нельзя вызывать рвоту при отравлении едкими веществами, т. к. при обратном движении по пищеводу повторно травмируется его слизистая оболочка.
Рвоту нельзя вызывать у потерявших сознание. Нужно следить, чтобы пострадавший не задохнулся. Его поворачивают на живот или на бок и свешивают голову вниз, поддерживая рукой.
При отравлении прижигающими жидкостями пострадавшему дают выпить разболтанные в воде яичные желтки (6 штук на 0,5 литров воды).
При отравлении кислотами ни в коем случае нельзя давать пить содовый раствор!
После промывания желудка нужно принять предварительно измельченные таблетки активированного угля.
Надо положить на голову грелку со льдом, смоченное в холодной воде полотенце или что-нибудь холодное. Это уменьшит влияние яда на мозг.
Необходимо измерить температуру тела пострадавшего. При отравлении паралитическими веществами температура обычно падает. В этом случае пострадавшего тепло укутывают. При повышенной температуре кладут лёд на паховые области, где проходят крупные кровеносные сосуды, дают пить холодную воду.
Если на врачебную помощь рассчитывать не приходится, то после активированного угля пострадавшему дают глауберову соль. Она не дает жидкости всасываться кишечником. Нужно столовую ложку соли развести в половине стакана тёплой воды.
Отравление алкоголем
Для алкоголя характерно психотропное свойство, так как он оказывает наркотическое действие на центральную нервную систему. Он приводит к торможению процессов возбуждения и усвоения кислорода.
В начале отмечаются признаки неврологических расстройств, у больных отсутствует контакт с окружающими, пропадает болевая чувствительность. Если интоксикация продолжается, то наступает глубокая кома — происходит полная потеря сознания, утрачиваются все рефлексы, нарушается работа дыхательной и сердечно-сосудистой систем.
Если интоксикация продолжается, то наступает глубокая кома — происходит полная потеря сознания, утрачиваются все рефлексы, нарушается работа дыхательной и сердечно-сосудистой систем.
Восстановление происходит медленно, но если в течение 3 часов не будет улучшения, то, значит, у больного есть и другие заболевания. Наиболее часто в основе тяжелого состояния больного лежат черепно-мозговая травма или нарушение мозгового кровообращения.
Неотложная помощь
До госпитализации нужно промыть желудок, создать условия для нормальной проходимости дыхательных путей, дать увлажненный кислород. К суррогатам алкоголя относятся вещества, которые приготовлены на основе этилового спирта или других спиртов (метилового, изоамилового). Они намного вреднее.
Очень часто встречается отравление метиловым (древесным) спиртом. Он вызывает в организме поражение центральной нервной системы, зрительного нерва и может способствовать возникновению слепоты.
Необходимо как можно быстрее доставить больного в отделение токсикологии. Первая помощь — стакан водки (этиловый спирт в организме замещает метиловый в биохимических реакциях).
Первая помощь — стакан водки (этиловый спирт в организме замещает метиловый в биохимических реакциях).
Newslab.ru
При подготовке статьи использовались материалы сайтов www.mosmedclinic.ru и www.alladvice.ru
Кишечные инфекции — Легче предупредить, чем лечить
Пятница,
7
Июля
2017
Когда летом вокруг просто разбегаются глаза от изобилия овощей и фруктов, хочется перепробовать всё, что видишь. А потом почему-то вспоминается, что негде помыть руки перед тем, как отправить в рот вот ту клубничку… или вон тот персик… А они бессовестно лежат и соблазняют румяными боками, всем своим видом суля неземной вкус.
Что такое кишечные инфекции?
Возбудителей кишечных инфекций довольно много — это могут быть как бактерии, так и разные виды вирусов, которые попадают в организм вместе с некачественными или приготовленными в антисанитарных условиях продуктами питания, с немытыми овощами и фруктами, через контакт продуктов и посуды с грязными руками и т. д. Как видите — в основном через рот. И, попав в организм, эти непрошеные гости развивают там бурную деятельность, в результате чего человек чувствует себя плохо.
д. Как видите — в основном через рот. И, попав в организм, эти непрошеные гости развивают там бурную деятельность, в результате чего человек чувствует себя плохо.
Общими признаками острых кишечных инфекций служат ощущение слабости, головная боль, повышенная температура. Эти признаки тем больше выражены, чем сильнее отравлен организм. А ещё у каждого желудочно-кишечного заболевания есть своя особая симптоматика.
Если пострадал желудок, то речь идёт о гастрите. Самые частые его признаки — начинает болеть верхняя часть живота, также присутствуют рвота и тошнота.
При поражении тонкого кишечника ставится диагноз «энтерит». Врач может определить это, если есть жалобы на боль в животе, вздутие, жидкий водянистый понос (возможно даже со слизью или зеленью) — это говорит о неполадках в процессе пищеварения и всасывания пищи.
Патологии в работе толстого кишечника именуются колитом. Если в стуле присутствуют зелень, слизь или прожилки крови, желание посетить туалет сопровождается сильной болью и в животе периодически возникают схваткообразные боли — это он.
Но в реальной жизни так, что поражён только какой-то один отдел желудочно-кишечного тракта, случается редко. В основном под удар попадают несколько отделов — если толстый и тонкий кишечник, то диагноз будет звучать как «энтероколит», если желудок и тонкий кишечник — то это уже будет гастроэнтеритом, если пострадал весь пищеварительный тракт — это называется гастроэнтероколитом.
Только не обольщайтесь, что с похолоданием «впадут в спячку» и кишечные инфекции. На смену осенне-летним бактериальным инфекциям зимой и весной приходят их вирусные родственники. Так что принцип «предупреждён — значит вооружён» будет никогда не лишним.
Виды кишечных инфекций
Дизентерия, она же шигеллёз (второе название получила из-за того, что вызывается бактериями родаShigella) может быть подхвачена от бактерионосителя или заболевшего человека. Бактерии Shigella достаточно живучи — они холодоустойчивы, могут довольно длительное время жить в пище (особенно в молочных продуктах) и воде. Инкубационный период дизентерии — 2–3 дня. Определяется при таких симптомах, как повышение температуры тела, отсутствие аппетита, вялость, частый, но скудный стул с прожилками крови или слизью, боли в животе. Рвота может быть только в первые сутки, не более пары раз.
Инкубационный период дизентерии — 2–3 дня. Определяется при таких симптомах, как повышение температуры тела, отсутствие аппетита, вялость, частый, но скудный стул с прожилками крови или слизью, боли в животе. Рвота может быть только в первые сутки, не более пары раз.
Сальмонеллёз, вызываемый бактериями рода Salmonella, передаётся не только от заболевшего человека, но и от домашней живности (куры, коровы и т. д.). Эти бактерии могут долгое время жить в воде и продуктах питания (мясо, яйца, молочные продукты) и устойчивы к низким температурам. Попав в тёплую среду, бактерии начинают усердно размножаться, в результате чего образуются токсические вещества. Инкубационный период — от четырёх часов до двух суток, симптоматика — повышенная температура, боли в животе, отсутствие аппетита, слабость (не правда ли, похоже на дизентерию?). Чтоб дифференцировать с дизентерией, обратите внимание на частый жидкий стул и обильную рвоту.
Ротавирусная инфекция получила своё название из-за того, что внешне её возбудитель напоминает по форме колесо (по-латыни — rota). Заполучить её можно только от больного человека (он считается заразным 7–10 дней от начала заболевания). Поскольку этот вирус спокойно переносит холода, то пик заболеваемости ротавирусной инфекцией приходится как раз на холодное время года (поздняя осень-зима-ранняя весна). Симптомы заболевания — повышение температуры до 38° С (может быть и выше), отсутствие аппетита, боль в верхней части живота, частые рвотные позывы, очень частые дефекации, жидкий стул. Инкубационный период при этой болезни составляет 1–2 дня, но при перенесённом ротавирусе человек обеспечивается иммунитетом на всю жизнь.
Заполучить её можно только от больного человека (он считается заразным 7–10 дней от начала заболевания). Поскольку этот вирус спокойно переносит холода, то пик заболеваемости ротавирусной инфекцией приходится как раз на холодное время года (поздняя осень-зима-ранняя весна). Симптомы заболевания — повышение температуры до 38° С (может быть и выше), отсутствие аппетита, боль в верхней части живота, частые рвотные позывы, очень частые дефекации, жидкий стул. Инкубационный период при этой болезни составляет 1–2 дня, но при перенесённом ротавирусе человек обеспечивается иммунитетом на всю жизнь.
Норовирусная инфекция происходит из семейства энтеровирусов. Самое неприятное в этой болячке — невероятная живучесть её возбудителя: норовирус, что называется «в огне не горит и в воде не тонет». Он не только спокойно переживёт пребывание в воде, нагрев до 60° С, но и замораживание с высыханием. А при попадании в человеческий организм уже через несколько часов успевает натворить кучу неприятностей. При этой инфекции повышение температуры минимально, но с тошнотой, болью животе и поносом. Уже через пару дней состояние может стабилизироваться, но человек будет заразным ещё несколько недель. Так что мотайте это на ус.
При этой инфекции повышение температуры минимально, но с тошнотой, болью животе и поносом. Уже через пару дней состояние может стабилизироваться, но человек будет заразным ещё несколько недель. Так что мотайте это на ус.
Пищевая токсикоинфекция (так мудрёно врачи называют отравление) тоже считается кишечной инфекцией, её провоцируют такие бактерии как клебсиелла, стафилококк, кишечная палочка или протей. Самые частые места «проживания» этой гадости — кремовые тортики и пирожные, молоко и молочные продукты, творог, колбасы, которые хранятся неправильно (например, на жаре).
Иногда бывает и так, что выраженные симптомы у человека отсутствуют, но при анализах обнаруживаются патогенные бактерии (та же кишечная палочка и т. д.). Это имеет название «бактерионосительство» и несёт в себе скрытую угрозу — распространение инфекции, даже не подозревая о её наличии. В таком случае необходимо лечение до полного выздоровления носителя.
Как избежать кишечной инфекции?
Неприятность проще предупредить, нежели потом избавляться от её последствий. Самое основное — соблюдение правил гигиены. Висевший в советских столовых лозунг «Мойте руки перед едой» не теряет своей актуальности и сегодня. А если быть конкретнее — то не только перед едой, но и после посещения туалета, после возвращения с улицы. Если хотите перекусить в городе и нет возможности помыть руки, носите с собой хотя бы влажные салфетки или флакончик с антибактериальным гелем.
Самое основное — соблюдение правил гигиены. Висевший в советских столовых лозунг «Мойте руки перед едой» не теряет своей актуальности и сегодня. А если быть конкретнее — то не только перед едой, но и после посещения туалета, после возвращения с улицы. Если хотите перекусить в городе и нет возможности помыть руки, носите с собой хотя бы влажные салфетки или флакончик с антибактериальным гелем.
Если вы собираетесь готовить или есть сырые овощи и фрукты, их необходимо тщательно мыть под проточной водой. Хотите угостить ягодкой ребёнка? Помните — особо тщательно необходимо мыть клубнику, так как она контактирует с землёй. Молочные продукты, мясо, колбасы, готовые салаты надёжнее всего покупать в торговых точках, оборудованных холодильниками. Дома их хранить только в соответствующих условиях, не бросать на столе на долгий срок, особенно в жару, а если срок годности истёк — выбрасывать. Может взыграть жадность за выброшенные деньги, но лечение кишечной инфекции может обойтись дороже. Так будет убедительнее?
Так будет убедительнее?
Собираясь готовить еду на всю семью, на всякий случай учтите, что приготовленные блюда даже в холодильнике оптимальнее всего хранить не более двух суток. А пить старайтесь только бутилированную или кипячёную воду. Без холодильника такая вода может выдержать от шести до восьми часов, потом эффект от кипячения сводится практически к нулю и приходится ещё раз её кипятить.
Так что соблюдайте меры предосторожности и пусть инфекции обходят вас стороной!
Симптомы коронавируса проявляются в определённом порядке
COVID-19 проявляется в виде ряда симптомов, которые затрагивают самые разные органы. Ранее Вести.Ru сообщали о том, что самыми известными из них являются потеря обоняния и вкуса. У некоторых людей появляются проблемы в работе желудочно-кишечного тракта.
Некоторое время назад в интернете появилось русскоязычное сообщество, в котором люди сообщают о появлении в их жизни спустя некоторое время после выздоровления невыносимых запахов. Якобы их источают продукты, содержащие белки (мясо, молочные продукты). Возможно, это искажение обоняния также вызвано заражением коронавирусом SARS-CoV-2.
Якобы их источают продукты, содержащие белки (мясо, молочные продукты). Возможно, это искажение обоняния также вызвано заражением коронавирусом SARS-CoV-2.
Однако наиболее распространённые симптомы COVID-19 всё же больше похожи на классические симптомы ОРВИ. Недавно учёные установили, что они проявляются в определённом порядке: сначала больного мучает лихорадка (жар), потом кашель, а затем мышечные боли, позже присоединяется тошнота и/или рвота, а затем и диарея.
Определённый порядок симптомов, указывающих на заражение SARS-CoV-2 – повод пройти тестирование на наличие коронавирусной инфекции нового типа.
Чтобы прийти к такому выводу, исследователи из Университета Южной Калифорнии изучили частоту возникновения симптомов в двух наборах данных по пациентам с подтверждённым диагнозом COVID-19.
Основной набор данных включал более 55 тысяч подтверждённых случаев заболевания в Китае, собранных с 16 по 24 февраля 2020 года Всемирной организацией здравоохранения. Также, чтобы подтвердить свои выводы, учёные использовали меньший набор данных, включавший около 1100 случаев за декабрь 2019 года и январь 2020 года.
Также, чтобы подтвердить свои выводы, учёные использовали меньший набор данных, включавший около 1100 случаев за декабрь 2019 года и январь 2020 года.
Используя эту информацию, команда исследователей создала модель, предсказывающую вероятность появления симптомов COVID-19 в определённом порядке. Затем учёные сравнили свои результаты с вероятным порядком симптомов у пациентов с другими респираторными заболеваниями: гриппом, ближневосточным респираторным синдромом (MERS) и тяжёлым острым респираторным синдромом (SARS). Напомним, что два последних заболевания также вызывают коронавирусы.
Исследование показало, что жар и кашель часто связаны со всеми четырьмя заболеваниями. При гриппе первым симптомом, скорее всего, будет кашель. Для трёх коронавирусных инфекций наиболее частым начальным симптомом является лихорадка.
Многие люди, будучи не уверенными в том, чем именно они болеют и насколько серьёзно, отправляются на КТ-обследование. Из-за этого в России выросла коллективная доза облучения, что грозит всплеском радиационно-индуцированных заболеваний в будущем.
Учёные сообщают, что именно время появления желудочно-кишечных симптомов отличает пациентов с COVID-19 от пациентов с MERS и SARS. У пациентов с COVID-19 симптомы со стороны желудочно-кишечного тракта, такие как тошнота и рвота, появляются раньше, чем симптомы со стороны нижних отделов ЖКТ, такие как диарея. У пациентов с MERS и SARS всё происходит наоборот.
В предстоящий осенне-зимний период, когда к шествию коронавируса по миру присоединяться новые штаммы гриппа, эти новые данные могут пригодиться медикам и пациентам. Они помогут докторам отличить COVID-19 от других респираторных заболеваний, а значит, принять более взвешенное решение по лечению больных.
Кроме того, врачи смогут определить, какие меры следует предпринять для ухода за пациентом, чтобы предотвратить ухудшение состояния пациента.
Впрочем, как подчёркивают авторы исследования, знание о порядке симптомов не должно становиться поводом для постановки точного диагноза. Существующие методы тестирования на SARS-CoV-2 дают более надёжный результат.
Результаты исследования были опубликованы в журнале Frontiers in Public Health.
Добавим, что ранее учёные также установили, что существует шесть типов течения коронавирусной инфекции нового типа. Вести.Ru подробно рассказывали об опасности каждого из них.
Острые кишечные инфекции
Кишечные инфекции с полным правом называют «болезнями грязных рук», подчеркивая их тесную связь с несоблюдением элементарных гигиенических правил. Патогенные микроорганизмы попадают в желудочно-кишечный тракт ребенка с недоброкачественной пищей, грязными руками, инфицированными сосками, ложками и, бурно размножаясь в нем, вызывают заболевания, основными симптомами которых являются боли в животе, понос и рвота. Возбудителям кишечных инфекций нет числа, так же как и их клиническим проявлениям, существующим под разными названиями: диспепсия, диарея, гастроэнтерит, энтероколит, гастроэнтероколит и т.д.
Больше всего неприятностей способны доставить ребенку патогенные кишечные палочки, сальмонеллы, дизентерийные микробы, стафилококки и различные вирусы (наиболее часто энтеро-, рота- и аденовирусы).
Нередко у взрослых членов семьи наблюдаются стертые формы заболевания или носительство патогенных возбудителей, что способствует распространению инфекций.
Пути передачи известны давно: возбудители выделяются из организма с испражнениями больного и попадают к здоровому через рот с пищевыми продуктами, водой, через предметы быта (дверные ручки, выключатели, посуда, белье и т.д.).
Грудничок, жизненное пространство которого ограничено кроваткой, получает возбудителей кишечной инфекции из маминых рук с соской, бутылочкой, игрушкой, зараженной смесью. Нередко упавшую на пол соску мама «дезинфицирует», облизывая своим языком, добавляя к микробам, поднятым с пола, еще и своих собственных из носоглотки. А отсутствие у взрослых членов семьи привычки мыть руки после посещения туалета грозит малышу бесконечными диареями.
Основные симптомы острого кишечного инфекционного заболевания (ОКИЗ) известны всем: боли в животе, повторная рвота, частый жидкий стул, нередко сопровождающиеся повышением температуры. Чаще болеют дети раннего возраста (до 3 лет).
Чаще болеют дети раннего возраста (до 3 лет).
Высокой заболеваемости в этом возрасте способствуют пониженная сопротивляемость организма и особенности поведения ребенка: подвижность и любознательность, стремление познакомиться с миром, пробуя его «на зуб», пренебрежение правилами личной гигиены.
Период с момента заражения до начала заболевания может быть коротким (30 – 40 минут), тогда можно с уверенностью назвать причину заболевания, или длинным (до 7 дней), когда погрешности в питании и поведении уже стерлись в памяти.
Нередко заболевание протекает так бурно, что уже за несколько часов может развиться обезвоживание организма за счет потери жидкости и солей с рвотными массами и жидким стулом.
Признаки обезвоживания обнаружить нетрудно: ребенок вялый, кожа сухая, эластичность ее снижена, слюны выделяется мало, выражена сухость языка и губ, глаза запавшие, голос становится менее звонким, мочеиспускания – редкими и скудными.
Это тяжелое состояние, свидетельствующее о нарушении работы всех органов и систем организма и требующее немедленного оказания медицинской помощи.
В первые часы заболевания неважно, какой возбудитель вызвал расстройство пищеварения – главное, не допустить обезвоживания организма, следовательно, ребенок должен получать достаточное количество жидкости для восстановления утраченной. С рвотой и поносом теряется не только жидкость, но и микроэлементы, такие как калий, натрий, хлор, нарушается кислотно-щелочное равновесие, что еще больше отягощает состояние, и на фоне обезвоживания нередко возникают судороги. Поэтому ребенок должен получать не простую воду, а глюкозо-солевые растворы.
В аптеке свободно продаются смеси солей с глюкозой: «Глюкосолан», «Регидрон», «Цитроглюкосолан», «Оралит» и др. Содержимое пакета растворяется в одном литре кипяченой и охлажденной воды, и лекарство готово. К сожалению, солоноватый вкус напитка детям не нравится, поэтому не ждите, что ребенок с удовольствием будет употреблять целебный раствор. Специально для детей созданы глюкозо-солевые растворы «Гидровит» с приятным клубничным запахом и вкусом и «Хумана электролит» с запахом и вкусом банана. Один пакет на стакан теплой кипяченой воды, и вкусное лекарство готово.
Специально для детей созданы глюкозо-солевые растворы «Гидровит» с приятным клубничным запахом и вкусом и «Хумана электролит» с запахом и вкусом банана. Один пакет на стакан теплой кипяченой воды, и вкусное лекарство готово.
Теперь вам потребуется терпение и настойчивость для выпаивания больного ребенка. В течение первого часа давайте ему по 2 чайных ложки раствора через каждые две минуты. Даже если ребенок пьет с жадностью, не стоит увеличивать дозу, ибо большое количество жидкости может спровоцировать рвоту.
Со второго часа дозу можно увеличить, и давать ребенку по две столовых ложки через каждые 10-15 минут. За сутки количество введенной жидкости должно составить от 50 до 150 мл раствора на каждый килограмм веса в зависимости от частоты рвоты, поноса и тяжести состояния.
Глюкозо-солевой раствор нельзя подвергать кипячению и через 12-24 часа следует приготовить свежую порцию.
В дополнение к глюкозо-солевым растворам ребенку можно давать простую питьевую воду, чай, отвар шиповника, минеральную воду без газа.
Если ребенок пьет много и охотно, не ограничивайте его. Здоровые почки справятся с нагрузкой и выведут излишек воды из организма вместе с токсическими веществами.
Гораздо хуже, если больной отказывается пить, тогда приходится прибегать к различным ухищрениям, чтобы напоить упрямца. Грудному ребенку можно закапывать раствор в ротик из пипетки или вводить в ротовую полость с помощью шприца (без иглы) или резиновой груши. Двух-трехлетнему малышу предложите вспомнить, как он был маленьким и сосал из бутылочки. Ничего, что он уже давно пьет из чашки, дайте ему бутылочку с лечебным раствором, пусть поиграет «в маленького».
По закону подлости заболевание наступает неожиданно в самое неподходящее время (ночью) и в самом неподходящем месте (на даче, в деревне), когда под рукой нет лекарств, а до ближайшей аптеки, как говорится, «семь верст до небес и все лесом».
На помощь придут смекалка и сообразительность. Ведь что такое, к примеру, «Глюкосолан»? Это смесь солей, состоящая из натрия хлорида (соль) – 3,5 г, натрия бикарбоната (пищевая сода) – 2,5 г, калия хлорида – 1,5 г и глюкозы – 20 г.
В любом доме найдется соль и сода, а калий и глюкозу (фруктозу) получим, отварив горстку изюма или кураги в одном литре воды. На 1 литр изюмного отвара добавьте 1 чайную ложку соли (без верха), половину чайной ложки соды, вот вам и глюкозо-солевой раствор.
Если нет изюма или кураги, возьмите в качестве источника калия несколько крупных морковок, порежьте на куски, предварительно вымыв и почистив, и отварите в таком же количестве воды. Затем добавьте 1 чайную ложку соли, половину чайной ложки соды и 4 чайных ложки сахара.
Если ни изюма, ни моркови под рукой не оказалось, основой раствора станет простая кипяченая вода, в одном литре которой вы разведете 1 чайную ложку соли, 1\2 чайной ложки соды и 8 чайных ложек сахара.
Очень часто мамы жалуются, что малыш не желает пить «невкусную водичку». И в этой ситуации можно, проявив смекалку, превратить лечебный раствор в приятный на вкус напиток. Просто-напросто разведите пакетик «Регидрона» не в обычной воде, а в изюмном отваре (1300мл). Мы уже отмечали, что изюмный отвар богат калием и глюкозой, так что после растворения в нем пакетика «Регидрона» вы получите глюкозо-солевой раствор, обогащенный дополнительным количеством минеральных солей. А малыш будет благодарен вам за вкусное лекарство.
Мы уже отмечали, что изюмный отвар богат калием и глюкозой, так что после растворения в нем пакетика «Регидрона» вы получите глюкозо-солевой раствор, обогащенный дополнительным количеством минеральных солей. А малыш будет благодарен вам за вкусное лекарство.
При всей кажущейся простоте выпаивание является одним из основных пунктов комплексного лечения ребенка с кишечной инфекцией. Помните об этом и не пренебрегайте выпаиванием, лелея надежду на чудодейственные антибиотики, которые должны сразу остановить болезнь.
Рвота и понос – защитная реакция организма на попадание в желудок чужеродного агента. С их помощью организм освобождается от микробов и их токсинов. Надо помочь организму в этой борьбе. Это призваны сделать адсорбенты – вещества, связывающие микробы, вирусы, токсины и выводящие их из организма.
Самый известный адсорбент – активированный уголь. Перед употреблением таблетку угля следует растолочь для увеличения адсорбционной поверхности, развести небольшим количеством кипяченой воды и дать ребенку выпить. Разовая доза активированного угля – одна таблетка на 10 кг веса ребенка.
Разовая доза активированного угля – одна таблетка на 10 кг веса ребенка.
Для детей предпочтительно использовать «Смекту» – один порошок развести в 100 мл (полстакана) кипяченой воды и давать ребенку от 2-4 чайных ложек до 2-4 столовых ложек на прием в зависимости от возраста.
Энтеродез – один пакетик развести в 100 мл кипяченой воды и давать ребенку по несколько глотков на прием. Энтеродез особенно эффективен при частом жидком обильном стуле.
В последнее время полку адсорбентов прибыло: появились новые эффективные препараты – энтеросгель и полисорб.
Принимать адсорбенты необходимо 3-4 раза в день. Не отчаивайтесь, если принятый первый раз адсорбент вскоре вышел обратно с рвотой. За те несколько минут, что он находился в желудке, значительная часть микробов успела осесть на нем и покинуть организм. В следующий прием адсорбент удержится в желудке и, перейдя в кишечник, продолжит выполнять функцию «чистильщика» там.
Не рекомендуется принимать внутрь раствор марганцевокислого калия для лечения кишечных инфекций и пищевых отравлений. После приема розового раствора марганцовки на какое-то время рвота прекращается. Но это кажущееся и кратковременное улучшение, после которого состояние ухудшается и возобновляется бурная рвота. Почему это происходит? Слизистая оболочка желудка чутко реагирует на поступление и размножение микробов, и, по достижении их определенной концентрации, с помощью рвоты удаляет инфекционный агент из организма.
Раствор марганцовки оказывает дубящее действие на слизистую оболочку и снижает ее чувствительность к микробам, что позволяет им размножаться и накапливаться в желудке в большем количестве и более продолжительное время. Следовательно, большее количество токсинов всосется в кровь из желудка, и большее количество микробов перейдет в кишечник.
Такое же негативное действие оказывает раствор марганцовки, введенный в клизме. Он вызывает образование каловой пробки, препятствующей удалению жидкого стула, в котором содержится большое количество патогенных микроорганизмов, и бурное размножение последних в кишечнике способствует всасыванию токсинов в кровь и развитию тяжелых воспалительных процессов в кишечнике.
Он вызывает образование каловой пробки, препятствующей удалению жидкого стула, в котором содержится большое количество патогенных микроорганизмов, и бурное размножение последних в кишечнике способствует всасыванию токсинов в кровь и развитию тяжелых воспалительных процессов в кишечнике.
Никаких лекарственных препаратов без назначения врача! Особенно не стремитесь напоить таблетками ребенка с многократной рвотой. Ваши усилия не будут вознаграждены, так как любая попытка проглотить лекарство вызывает рвоту. Только глюкозо-солевые растворы и адсорбенты.
Давая ребенку назначенные врачом лекарственные препараты, не совмещайте их по времени с приемом адсорбентов. Значительная часть лекарства, осаждаясь на сорбенте, выходит из организма, следовательно, его эффективность снижается. Между приемами адсорбентов и лекарственных препаратов должен быть перерыв не менее двух часов.
Не пытайтесь насильно кормить ребенка, которого беспокоят тошнота и рвота. Это не приведет ни к чему хорошему, а лишь вызовет рвоту.
Это не приведет ни к чему хорошему, а лишь вызовет рвоту.
Первые 4 – 6 часов с момента заболевания посвятите приему глюкозо-солевых растворов и других жидкостей, о которых мы уже говорили. Но не затягивайте с голоданием, чтобы потом не бороться с его последствиями. Если ребенок просит кушать, то надо кормить его, но часто и малыми порциями, чтобы не провоцировать рвоту.
Повезло тому малышу, который получает материнское молоко, ибо оно является не только пищей, но и лекарством, благодаря наличию в нем антител, лизоцима и ферментов. Прикладывания к груди после водно-чайной паузы должны быть короткими (3-5-7 минут), но частыми – через 1,5 – 2 часа.
«Искусственнику» на первый прием пищи предложите детский кефир, ацидофильную «Малютку», «Бифидок» или любой другой кисломолочный продукт. Содержащиеся в них лакто- и бифидобактерии благотворно действуют на воспаленный кишечник. Разовая доза должна быть уменьшена наполовину, а перерывы между кормлениями вдвое сокращены. Затем можно приготовить кашу, лучше овсяную или рисовую, на разведенном молоке, протертый слизистый супчик, овощное пюре, омлет, творожное суфле, паровые котлеты или фрикадельки, отварную рыбу. На несколько дней из рациона исключите фруктовые и овощные соки, мясные и рыбные бульоны, сладости.
Затем можно приготовить кашу, лучше овсяную или рисовую, на разведенном молоке, протертый слизистый супчик, овощное пюре, омлет, творожное суфле, паровые котлеты или фрикадельки, отварную рыбу. На несколько дней из рациона исключите фруктовые и овощные соки, мясные и рыбные бульоны, сладости.
Желательно каждый прием пищи сопровождать приемом ферментных препаратов, облегчающих переваривание пищи и помогающих пищеварительному тракту справиться с болезнью.
Если заболевание сопровождается повышением температуры выше 38° С, а у ребенка продолжается рвота, то прием жаропонижающих препаратов через рот будет бесполезен, так как лекарство не удержится в желудке и тут же выйдет на
ружу.
Начните с физических методов охлаждения: разденьте больного, оботрите его 1 – 2 % раствором уксуса, или составом из равных частей воды, водки и 9% уксуса, создайте возле него «ветерок» с помощью веера или вентилятора. Используйте жаропонижающие средства в виде свечей с парацетамолом, нурофеном для введения в прямую кишку.
При угрозе возникновения судорог (дрожание кистей рук и подбородка на фоне повышающейся температуры) вызывайте скорую помощь, так как состояние ребенка требует немедленной врачебной помощи, тем более что продолжающаяся потеря солей с рвотой и поносом способствует развитию судорожного синдрома.
симптомы и лечение (памятка для родителей)
Энтеровирусные инфекции– это группа заболеваний, в основе причин которых лежит несколько разновидностей вирусов. Вызывают заболевание вирусы Коксаки, полиовирусы и ЕСНО (экхо).
После перенесенной энтеровирусной инфекции образуется стойкий пожизненный иммунитет, однако, он сероспецифичен. Это значит, что иммунитет образуется только к тому серологическому типу вируса, которым переболел ребенок и не защищает его от других разновидностей этих вирусов. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. Так же эта особенность не позволяет разработать вакцину, чтобы защитить наших детей от данного заболевания. Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Причины заражения энтеровирусной инфекцией.
Заражение происходит несколькими путями. Вирусы в окружающую среду могут попадать от больного ребенка или от ребенка, который является вирусоносителем. У вирусоносителей нет никаких проявлений заболеваний, однако вирусы находятся в кишечнике и выделяются в окружающую среду с калом. Такое состояние может наблюдаться у переболевших детей после клинического выздоровления либо у детей, у которых вирус попал в организм, но не смог вызвать заболевание из-за сильного иммунитета ребенка. Вирусоносительство может сохраняться на протяжении 5 месяцев.
Попав в окружающую среду, вирусы могут сохраняться довольно долго, так как хорошо переносят неблагоприятное воздействие. Хорошо сохраняются вирусы в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств (при воздействии растворов высокой концентрации фенола, хлора, формалина вирусы начинают погибать только через три часа), однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Как передается энтеровирусная инфекция.
Механизм передачи может быть воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому) и фекально-оральный при не соблюдении правил личной гигиены. Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Симптомы энтеровирусной инфекции.
В организм вирусы попадают через рот или верхние дыхательные пути. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Дальнейшее развитие заболевания связано со многими факторами, такими как вирулентность (способность вируса противостоять защитным свойствам организма), тропизмом (склонностью поражать отдельные ткани и органы) вируса и состоянием иммунитета ребенка.
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида и серотипа. Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро – с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
При поражении слизистой ротоглотки происходит развитиеэнтеровирусной ангины.Она проявляется повышением температуры тела, общей интоксикацией (слабость, головная боль, сонливость) и наличием везикулярной сыпи в виде пузырьков, заполненных жидкостью, на слизистой ротоглотки и миндалинах. Пузырьки эти лопаются, на их месте образуются язвочки, заполненные белым налетом. После выздоровления на месте язвочек не остается никаких следов.
При поражении глаз развиваетсяконъюнктивит.Он может быть одно- и двусторонним. Проявляется в виде светобоязни, слезотечения, покраснения и припухлости глаз. Возможно наличие кровоизлияний в конъюнктиву глаза.
При поражении мышц развиваетсямиозит– боли в мышцах. Боли появляются на фоне повышения температуры. Болезненность наблюдается в грудной клетке, руках и ногах. Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
При поражении слизистой кишечника(энтерит)наблюдается наличиежидкого стула. Стул обычной окраски (желтый или коричневый), жидкий, без патологических (слизь, кровь) примесей. Появление жидкого стула может быть как на фоне повышение температуры, так, и изолировано (без повышения температуры тела).
Энтеровирусные инфекции могут поражать различные участки сердца. Так при поражении мышечного слоя развиваетсямиокардит, при поражении внутреннего слоя с захватом клапанов сердца, развиваетсяэндокардит, при поражении внешней оболочки сердца –перикардит. У ребенка может наблюдаться: повышенная утомляемость, слабость, учащенное сердцебиение, падение артериального давления, нарушения ритма (блокады, экстрасистолы), боли за грудиной.
При поражении нервной системы могут развиватьсяэнцефалиты, менингиты. У ребенка наблюдается: сильная головная боль, тошнота, рвота, повышение температуры тела, судороги, парезы и параличи, потеря сознания.
При поражении печени развиваетсяострый гепатит. Он характеризуется увеличением печени, чувством тяжести в правом подреберье, болью в этом месте. Возможно появление тошноты, изжоги, слабости, повышения температуры тела.
При поражении кожи возможно появлениеэкзантемы– гиперемия (красное окрашивание) кожи, чаще всего на верхней половине туловища (голова, грудь, руки), не приподнимается над уровнем кожи, появляется одномоментно.
У мальчиков возможно наличие воспаления в яичках с развитиеморхита. Чаще всего такое состояние развивается через 2-3 недели после начала заболевания с другими проявлениями (ангина, жидкий стул и другие). Заболевание довольно быстро проходит и не несет никаких последствий, однако, в редких случаях возможно развитие в половозрелом возрасте аспермии (отсутствие спермы).
Также существуютврожденные формы энтеровирусной инфекции, когда вирусы попадают в организм ребенка через плаценту от матери. Обычно такое состояние имеет доброкачественное течение и излечивается самостоятельно, однако в некоторых случаях энтеровирусная инфекция может вызвать прерывание беременности (выкидыш) и развитие у ребенка синдрома внезапной смерти (смерть ребенка наступает на фоне полного здоровья).
Очень редко возможно поражение почек, поджелудочной железы, легких. Поражение различных органов и систем может наблюдаться как изолированное, так и сочетанное.
Лечение энтеровирусной инфекции
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств. Ребенку показан постельный режим на весь период повышения температуры тела.
Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции – ангина, конъюнктивит, миозит, жидкий стул, поражения сердца, энцефалиты, менингиты, гепатит, экзантема, орхит. В некоторых случаях (ангина, понос, конъюнктивит…) проводят профилактику бактериальных осложнений.
Дети изолируются на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции.
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро).
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов.
Деятельность
Информация для населения
Профилактика инфекционных и паразитарных заболеваний
Профилактика инфекционных заболеваний в летний период
Уважаемые вологжане!
Впереди – каникулы у детей, отпуска, поездки на природу, жаркие летние денёчки! Чтобы избежать проблем со здоровьем и не испортить отдых себе и детям, надо знать, какие инфекционные болезни могут нас поджидать и какие меры принять, чтобы не заразиться, например, острыми кишечными инфекциями, не получить пищевое отравление, не пострадать от присасывания клещей и т.д.
Острые кишечные инфекции,которые наиболее часто встречаются среди населения нашей области, это дизентерия, сальмонеллез, ротавирусная, норовирусная инфекции и некоторые другие. Большинство ОКИ протекают с симптомами интоксикации (повышение температуры тела, слабость, потеря аппетита), боли в животе, рвота (тошнота), жидкий стул (диарея).
Особенностью диареи при дизентерии является частый жидкий стул малыми порциями (по типу комка слизи с небольшим количеством каловых масс), с примесью крови (из-за язвенного поражения слизистой оболочки толстого кишечника) и ложными позывами на дефекацию (тенезмы). Летальный исход может наступить от сильной интоксикации организма.
Особенностью диареи при сальмонеллезе
является обильный, водянистый, зловонный жидкий стул с зеленоватым оттенком, в редких случаях может быть примесь крови и слизи. Начало заболевания – по типу ОРЗ с абдоминальным синдромом, клиника ОКИ проявляется на 2-3 день, помимо характерного жидкого стула, болей в животе, может быть рвота. В тяжелой степени интоксикация сильно выражена, вплоть до судорог. При отсутствии необходимого лечения и восстановления водного баланса может наступить смерть, особенно у детей до года.
Ротавирусная инфекция протекает с многократным обильным пенистым водянистым жидким стулом желто-оранжевого цвета, многократной рвотой, быстро наступает обезвоживание, что очень опасно для маленьких детей и может также привести к летальному исходу. Характерны признаки ОРВИ (покраснение в зеве).
Характерны признаки ОРВИ (покраснение в зеве).
Норовирусная инфекция начинается резко, неожиданно, с тошноты и многократной рвоты, стул кашицеобразный обычного цвета, температура тела, как правило, субфебрильная (37 – 37,9 грС). Длительность заболевания – 1-2 дня. Заразиться можно и воздушно-капельным путем, вдохнув частички рвотных масс при близком контакте с заболевшим.
Вирусный гепатит А– инфекция, которая передается как ОКИ: водным, пищевым и контактно-бытовым путями («болезнь грязных рук»). Как правило, начинается с симптомов ОРЗ, особенно у детей, либо протекает бессимптомно. В клинической картине острого вирусного гепатита А особенностями являются желтушность кожных покровов и склер (глаз), светлый стул («белый стул») и тёмная моча (цвета «тёмного пива»).
Профилактика острых кишечных инфекций
– мыть руки часто и с мылом самим и научить детей, особенно после посещения туалета, перед едой, после прихода с улицы, перед приготовлением пищи и т. д.
д.
– содержать дом в чистоте, не допускать нахождения насекомых (мух, тараканов)
– пить только кипяченую или бутилированную чистую воду
– при купании не заглатывать воду
– покупать продукты в официальных точках торговли, смотреть сроки годности продуктов, соблюдать «товарное» соседство продуктов в сумке, холодильнике, при приготовлении пищи (отдельно от продуктов, не подлежащих термической обработке, хранить мясо, куру, яйца), иметь дома отдельный разделочный инвентарь (нож, доска) для сырого мяса, куры и готовых продуктов (хлеба, сыра, масла, вареных овощей, вареного мяса).
– перед употреблением в пищу тщательно мыть под проточной водой овощи, фрукты, зелень, затем ополаскивать кипяченой водой или обдавать кипятком.
Воздушно-капельные инфекции, в том числе грипп и ОРВИ
Основными воздушно-капельными инфекциями на территории области являются грипп и ОРВИ, внебольничные пневмонии, а также ветряная оспа и скарлатина.
В клинической картине гриппа
ведущим симптомом является интоксикация организма, острое начало, высокая температура тела (38-40 грС) минимум 5 дней, ломота в мышцах, суставах, боли при движении глаз.
Острые респираторные вирусные инфекции (ОРВИ) у вологжан вызывают несколько вирусов, в том числе вирусы парагриппа, аденовирусы, РС-вирусы и пр.
Особенностью клинической картины парагриппа
является сухой, «лающий» кашель, охрипший голос, боли в горле, так как поражается гортань и голосовые связки. Может быть небольшой озноб, ломота в мышцах. Максимум температуры достигается на 2-3 сутки, остальное время температура не выше 38 грС. Также пациента беспокоит сильный насморк с серозным отделяемым.
Аденовирусная инфекция, её клинические проявления разнообразны: острый лихорадочный фарингит («ангина»), воспаление верхних дыхательных путей, аденовирусная пневмония (отличаются тяжелым и затяжным течением), конъюнктивит, коклюшеподобный синдром (спастический кашель), геморрагический синдром (кровоточивость слизистых, повышенная ломкость сосудов и др. ). Начало заболевания обычно острое.
). Начало заболевания обычно острое.
РС-инфекция (вызвана респираторно-синцитиальным вирусом), начинается остро с температуры тела до 37,5–38 °С, озноба, умеренной головной боли, слабости, апатии. Возможно появление болей в мышцах, иногда – ломоты во всем теле. Симптомы могут быть до выраженного токсикоза, сопровождающегося сильными головными болями, рвотой, носовыми кровотечениями, мелкоточечными кровоизлияниями на мягком небе. Ведущим признаком заболевания является сухой, приступообразный кашель, изнуряющий больного, который может сохраняться до 3 недель. Заболевание часто осложняется воспалением легких (пневмонией).
Профилактика гриппа и ОРВИ:
– избегать контакта с заболевшим гриппом и ОРВИ
– при контакте использовать одноразовые маски
– часто мыть руки или обрабатывать кожными антисептиками, особенно после ухода за больным, после поездок в общественном транспорте
– содержать свой дом в чистоте, часто проветривать помещения, с профилактической целью можно применять кварцевание в квартире.
Ветряная оспа –острое начало, температура тела может быть нормальной или 38-39 грС, к концу первых на вторые сутки появляется характерная сыпь на теле и в волосистой части головы (пятна, которые через несколько часов превращаются в папулы (выступают над поверхностьюкожи), а затем пузырьки (везикулы).Пузырьки превращаются в корочки, которые нельзя срывать, так как останутся рубцы, корочки отпадут сами. Продолжительность заболевания – не менее недели. У ослабленных детей и взрослых могут развиться серьезные осложнения(пневмония, энцефалит, миокардит, гепатит).
Профилактика ветряной оспы:
-избегать контакта с заболевшим ВО
– изоляция больного (до выздоровления или до отпадения корочек)
– разобщение контактных по семье детей в возрасте до 7 лет, не болевших ветряной оспой, с 11-го по 21-й день (выводятся из детского сада)
– в детском саду на группу накладывается карантин с 11-го по 21-й день.
Скарлатина
– вызывается бактерией стрептококком, в клинической картине острое начало, озноб, повышение температуры тела до 38-39 грС в первые сутки, головная боль, слабость, яркая краснота мягкого нёба, миндалин, зева («пылающий зев»), увеличение миндалин. С 3-4-го дня – «малиновый язык». Увеличение лимфоузлов. На фоне покраснения лица отчетливо выделяется бледный носогубной треугольник. Со 2-го дня появляется точечная сыпь со сгущением в подмышечных и паховых областях. На 2-й неделе – отрубевидное шелушение на туловище, через 15 дней – пластинчатое шелушение на ладонях и стопах. При лечении больного скарлатиной важно соблюдение постельного режима в течение 5-6 дней, так как при нарушении ограничительного режима возможно развитие отита (воспаление ушей), синусита (гайморита) и тяжелых осложнений: миокардит, эндокардит (воспаление сердечной мышцы и оболочек), гломерулонефрит (воспаление почек), васкулит (воспаление сосудов).
Профилактика скарлатины:
– избегать тесного и длительного контакта с больным скарлатиной
– соблюдать правила личной гигиены при уходе за больным
-содержать квартиру в чистоте, проветривание, кварцевание помещений
– на группу детского сада накладывается карантин на 7 дней
– в школе карантин не накладывается, но в течение 7 дней за детьми 1-3 классов проводят медицинское наблюдение.
В разгаре – сезон нападения клещей.
Неспецифическая профилактика нападения (присасывания) клещей:
– при выходе в природный очаг – плотно прилегающая одежда светлых тонов, головной убор, закрытая обувь
– само- и взаимоосмотр не реже чем через 30-40 минут
– использование реппелентов (это средства, отпугивающие клещей и других кровососущих насекомых)
– запрещается снимать и раздавливать присосавшегося клеща руками без перчаток, в том числе и с домашних животных
– нельзя сидеть и лежать на траве, особенно в лесном массиве
– если обнаружите присосавшегося клеща, его необходимо удалить в ближайшем медицинском учреждении и в первые 4 суток получить экстренную профилактику (например, противоклещевым иммуноглобулином).
Обращаем Ваше внимание, что при употреблении воды из рек, озер, прудов и прочих водоемов, особенно в тех местах, где на берегу обнаружены трупы грызунов, можно заразиться тяжёлыми природно-очаговыми инфекциями, которые свойственны для территории нашей области, например, туляремией, лептоспирозом, геморрагической лихорадкой с почечным синдромом (ГЛПС).
Уважаемые вологжане! Будьте здоровы!
Берегите себя и своих детей
от инфекционных заболеваний!
Профилактика инфекций, передающихся клещами.
Заканчивается зима, а с приходом весны и теплых дней проснутся и клещи. Как показывают многолетние наблюдения, в середине-конце марта в нашей области наступит весенне-летний сезон активности клещей.
Иксодовые клещи после присасывания могут заразить человека рядом клещевых инфекций, в том числе клещевым энцефалитом, иксодовым клещевым боррелиозом (болезнью Лайма), эрлихиозом, анаплазмозом, туляремией и другими инфекционными болезнями. Заболеваемость клещевыми инфекциями в Вологодской области превышает среднероссийские показатели более чем в 2 раза.
Наиболее опасным является клещевой энцефалит. Это природно-очаговое заболевание, эндемичное (свойственное) для всей территории нашей области.
Вирус клещевого энцефалита поражает центральную нервную систему. Болезнь может закончиться смертью или приводит к инвалидности из-за паралича мышц рук, шеи (свисание головы), развития периодических судорожных припадков (эпилепсия), возможного развития слабоумия. Основными клиническими симптомами клещевого энцефалита является повышение температуры тела выше 37,5 градусов, появляется головная боль, тошнота, раздражительность. Чем раньше поставлен диагноз и назначено эффективное лечение, тем больше вероятность полного выздоровления без перехода заболевания в хроническую форму, последующей инвалидности и смертельного исхода.
Нелеченный иксодовый клещевой боррелиоз приводит к поражению опорно-двигательного аппарата, нервной и сердечно-сосудистой систем, к длительной нетрудоспособности, инвалидности человека. Характерным симптомом является кольцевидная эритема – красное пятно с просветлением в центре, появляющееся в месте присасывания клеща.
Основными мерами профилактики клещевых инфекций остаются вакцинопрофилактика и серопрофилактика при клещевом энцефалите. При клещевом боррелиозе и эрлихиозе – антибиотикопрофилактика.
При клещевом боррелиозе и эрлихиозе – антибиотикопрофилактика.
Вакцинацию против клещевого энцефалита проводят в течение всего года с условием, что в весенне-летний сезон в течение 2 недель после прививки следует избегать посещения природного очага (леса, дачи, парка, кладбищ, поездок на природу и т.д.). Вакцинируют против клещевого энефалита двукратно с интервалом 1-7 мес., третья прививка проводится через год после второй, в дальнейшем – ревакцинация с периодичностью 1 раз в 3 года.
Отправляясь на природу, помните о мерах личной профилактики от нападения клещей. Важна специальная одежда (закрытая, светлых тонов, с длинными рукавами, манжеты либо на резинках, либо на пуговицах, брюки, заправленные в носки, высокие сапоги). Верхняя часть одежды должна быть заправлена в брюки. На голове желателен капюшон или другой головной убор. Особенно эффективный результат достигается при совмещении защитной одежды с химическими препаратами.
Необходимо через каждые 1,5-2 часа проводить само- и взаимоосмотры для обнаружения клещей и их удаления. Чаще всего клещи присасываются там, где кожа наиболее тонкая и нежная: за ушами, на шее, под мышками, в волосистой части головы. Снимать присосавшихся клещей с одежды, тела и с домашних животных необходимо в резиновых перчатках, так как вирус клещевого энцефалита из раздавленного клеща может попасть в кровь человека через микротравмы, микроповреждения на коже рук. Иногда люди могут пострадать от клещей, занесенных в дом с полевыми цветами, ветками, на верхней одежде.
Чаще всего клещи присасываются там, где кожа наиболее тонкая и нежная: за ушами, на шее, под мышками, в волосистой части головы. Снимать присосавшихся клещей с одежды, тела и с домашних животных необходимо в резиновых перчатках, так как вирус клещевого энцефалита из раздавленного клеща может попасть в кровь человека через микротравмы, микроповреждения на коже рук. Иногда люди могут пострадать от клещей, занесенных в дом с полевыми цветами, ветками, на верхней одежде.
Эффективно применяются как инсектоакарицидные средства индивидуальной защиты от клещей, так и репелленты, которые не убивают, а отпугивают клещей.
Если присасывание клеща все же произошло, необходимо как можно раньше обратиться за медицинской помощью для удаления клеща и проведения серо- и антибиотикопрофилактики.
При невозможности обратиться за медицинской помощью, клеща следует самостоятельно удалить, стараясь не оторвать погруженный в кожу хоботок, ранку продезинфицировать раствором йода. Далее необходимо обратиться в ближайшую медицинскую организацию для назначения экстренной профилактики клещевых инфекций.
Далее необходимо обратиться в ближайшую медицинскую организацию для назначения экстренной профилактики клещевых инфекций.
Будьте здоровы!
ПАМЯТКА: Профилактика желтой лихорадки
Желтая лихорадка – это вирусное заболевание, передающееся человеку через укус комаров рода Aedes и Haemogogus. Заболевание существует в двух формах: лихорадка джунглей (передается комарами от зараженных обезьян) и лихорадка населенных пунктов (передается комарами от человека к человеку). Природный резервуар – обезьяны. Инкубационный период – 6 дней.
В клинической картине отмечается выраженный болевой синдром: сильная головная боль, особенно в области затылка; мышечные боли, распространяющиеся на область поясницы, нижние конечности. Больные возбуждены, в тяжелых случаях появляется бред. Отмечается резкое покраснение и одутловатость лица, отечность век, яркая инъекция сосудов непрозрачных оболочек и конъюнктив, глаза как бы налиты кровью. Аппетит снижен или отсутствует. Язык ярко-красный, наблюдается кровоточивость десен, носовые кровотечения. Часто бывает обильная рвота с примесью желчи и крови. Больные страдают от жажды. Через 3-4 дня состояние больных несколько улучшается, понижается температура до 37-38 °С, исчезают головная боль, мышечные боли, улучшаются сон и аппетит. При легком течении болезнь переходит в период выздоровления. При тяжелом и среднетяжелом течении вскоре наступает фаза венозного стаза с повторным повышением температуры, усилением токсических и геморрагических проявлений. Наблюдаются кровавая многократная рвота, обильный кашицеобразный стул черного цвета. Появляются множественные кровоизлияния на коже и слизистых оболочках. Краснота лица сменяется выраженной синюшностью, развивается желтуха кожи и слизистых, возможно развитие коллапса. Смертность при желтой лихорадке колеблется от 5-10 до 20-25% и даже 60% при тяжелых эпидемических вспышках.
Язык ярко-красный, наблюдается кровоточивость десен, носовые кровотечения. Часто бывает обильная рвота с примесью желчи и крови. Больные страдают от жажды. Через 3-4 дня состояние больных несколько улучшается, понижается температура до 37-38 °С, исчезают головная боль, мышечные боли, улучшаются сон и аппетит. При легком течении болезнь переходит в период выздоровления. При тяжелом и среднетяжелом течении вскоре наступает фаза венозного стаза с повторным повышением температуры, усилением токсических и геморрагических проявлений. Наблюдаются кровавая многократная рвота, обильный кашицеобразный стул черного цвета. Появляются множественные кровоизлияния на коже и слизистых оболочках. Краснота лица сменяется выраженной синюшностью, развивается желтуха кожи и слизистых, возможно развитие коллапса. Смертность при желтой лихорадке колеблется от 5-10 до 20-25% и даже 60% при тяжелых эпидемических вспышках.
По информации Федеральной службы Роспотребнадзора ежегодно в мире регистрируется более 200 тысяч случаев желтой лихорадки, 30 тысяч случаев заканчиваются смертью больного. В настоящее время на территории 42 стран Африки, Южной и Центральной Америки регистрируются случаи желтой лихорадки (список стран прилагается). Так, в Бразилии по состоянию на 27.01.2017 года зарегистрированы 550 случаев подозрения на желтую лихорадку.
В настоящее время на территории 42 стран Африки, Южной и Центральной Америки регистрируются случаи желтой лихорадки (список стран прилагается). Так, в Бразилии по состоянию на 27.01.2017 года зарегистрированы 550 случаев подозрения на желтую лихорадку.
Единственным надежным способом профилактики желтой лихорадки является вакцинация. Вакцины против желтой лихорадки обеспечивают защиту от инфицирования по истечении 10 дней после прививки, однократная вакцинация дает пожизненный иммунитет. Лица, привитые против желтой лихорадки, получают Международное свидетельство о вакцинации.
В случае отсутствия прививки против желтой лихорадки лица, совершающие поездку на территории стран, где данное заболевание регистрируется, могут быть подвергнуты карантину на 6 дней, либо отказу во въезде в страну.
В Вологодской области против желтой лихорадки иммунизируют с последующей выдачей Международного свидетельства о вакцинации в БУЗ ВО «Череповецкая городская поликлиника № 1» (г.Череповец, ул. Милютина, д. 6, тел. (8-820-2)-51-67-50).
Милютина, д. 6, тел. (8-820-2)-51-67-50).
Страны, эндемичные по желтой лихорадке
СПИСОК СТРАН, ТРЕБУЮЩИХ НАЛИЧИЯ МЕЖДУНАРОДНОГО СВИДЕТЕЛЬСТВА О ВАКЦИНАЦИИ ПРОТИВ ЖЕЛТОЙ ЛИХОРАДКИ ДЛЯ ВСЕХ ПУТЕШЕСТВЕННИКОВ
Афганистан
Алжир
Австралия
Албания
Антигуа и Барбуда
Бахрейн
Барбадос
Бутан
Багамы
Бангладеш
Бенин
Белиз
Буркина-Фасо
Боливия
Ботсвана
Бонейр, Саба
Бруней
Вьетнам
Восточный Тимор
Гваделупа
Гватемала
Гамбия
Гренада
Гвинея
Гайана
Гондурас
Джибути
Доминикана
Египет
Замбия
Зимбабве
Индия
Индонезия
Иран
Ирак
Иордания
Кабо Верде
Камборджа
Казахстан
Кения
КНДР
Китай
Коста Рика
Кирибати
Кюрасао
Кыргызстан
Лесото
Лаос
Ливия
Майотта
Мальта
Мадагаскар
Малайзия
Мартиника
Монсерат
Малави
Мальдивские острова
Мавритания
Маврикий
Мозамбик
Мьянма
Непал
Нигерия
Новая Каледония
Непал
Ниуэ
Оман
Остров Рождества
Острова Пиктэрн
Парагвай
Пакистан Руанда
Реюньон
Сингапур
Сент-Люсия
Сент-Китс и Невис
Сен-Вмнсент Гренадины
Сен-Бертельми
Сен-Мартен
Сомали
Сейшеллы
Сальвадор
Сан Том Принсип
Саудовская Аравия
Соломоновы острова
Судан
Суринам
Свазиленд
Самоа
Сенегал
Тринидад и Тобаго
Таиланд
Тристан-да-Кунья
Танзания
Уганда
Филиппин
Французская Полинезия
Шри-Ланка
Чад
Фиджи
Эквадор
Экваториальная Гвинея
Эфиопия
Эритрея
ЮАР
Ямайка
СПИСОК СТРАН, ЭНДЕМИЧНЫХ ПО ЖЕЛТОЙ ЛИХОРАДКЕ, ПРИ ВЫЕЗДЕ В КОТОРЫЕ КАЖДОМУ ПУТЕШЕСТВЕННИКУ РЕКОМЕНДУЕТСЯ ПРОВЕДЕНИЕ ВАКЦИНАЦИИ ПРОТИВ ЖЕЛТОЙ ЛИХОРАДКИ
Либерия
Мали
Мавритания
Нигер
Нигерия
Панама
Парагвай
Перу
Сенегал
Сьерра-Леоне
Судан
Южный Судан
Суринам
Того
Уганда
Венесуэла Гайана
Кения
Тринидад и Тобаго
Ангола
Аргентина
Бенин
Боливия
Бразилия
Буркина Фасо
Бурунди
Камерун
Центральная Африканская Республика
Чад
Колумбия
Конго
Кот-д’Ивуар
Демократическая Республика Конго
Эквадор
Экваториальная Гвинея
Эфиопия
Французская Гвиана
Габон
Гамбия
Гана
Гвинея
Гвинея-Бисау
Противоэпидемический отдел
БУЗ ВО «Центр по профилактике инфекционных заболеваний»
Воспользуйтесь поиском по сайту:
Тошнота и рвота – частые причины и способы их лечения
Тошнота – это беспокойство желудка, которое часто возникает перед рвотой. Рвота – это насильственное, произвольное или непроизвольное опорожнение («рвота») содержимого желудка через рот.
Рвота – это насильственное, произвольное или непроизвольное опорожнение («рвота») содержимого желудка через рот.
Что вызывает тошноту или рвоту?
Тошнота и рвота не являются заболеваниями, но они являются симптомами многих состояний, например:
Причины рвоты различаются в зависимости от возраста. У детей рвота обычно возникает из-за вирусной инфекции, пищевого отравления, аллергии на молоко, укачивания, переедания или кормления, кашля или непроходимости кишечника, а также болезней, при которых у ребенка высокая температура.
Время появления тошноты или рвоты может указывать на причину. Появление тошноты или рвоты вскоре после еды может быть вызвано пищевым отравлением, гастритом (воспалением слизистой оболочки желудка), язвой или булимией. Тошнота или рвота через один-восемь часов после еды также могут указывать на пищевое отравление. Однако симптомы некоторых пищевых бактерий, таких как сальмонелла, могут проявляться дольше.
Вредна ли рвота?
Обычно рвота безвредна, но может быть признаком более серьезного заболевания. Некоторые примеры серьезных состояний, которые могут привести к тошноте или рвоте, включают сотрясение мозга, менингит (инфекцию мембранных оболочек мозга), кишечную непроходимость, аппендицит и опухоли головного мозга.
Некоторые примеры серьезных состояний, которые могут привести к тошноте или рвоте, включают сотрясение мозга, менингит (инфекцию мембранных оболочек мозга), кишечную непроходимость, аппендицит и опухоли головного мозга.
Еще одна проблема – обезвоживание. Взрослые имеют более низкий риск обезвоживания, поскольку они обычно могут обнаружить симптомы обезвоживания (например, повышенную жажду и сухость губ или рта). Но маленькие дети имеют больший риск обезвоживания, особенно если у них также есть диарея, потому что они часто не могут сообщить о симптомах обезвоживания.Взрослые, ухаживающие за больными детьми, должны знать об этих видимых признаках обезвоживания: сухость губ и рта, запавшие глаза, учащенное дыхание или пульс. У младенцев также обращайте внимание на уменьшение мочеиспускания и впадение родничка (мягкое пятно на верхней части головы ребенка).
Периодическая рвота во время беременности может привести к серьезному заболеванию, называемому гиперемезис беременных, при котором у матери может развиться дисбаланс жидкости и минералов, который может поставить под угрозу их жизнь или жизнь ее будущего ребенка.
В редких случаях чрезмерная рвота может привести к разрыву слизистой оболочки пищевода, также известному как слеза Мэллори-Вейса.Если пищевод разорван, это называется синдромом Бурхааве и требует неотложной медицинской помощи.
Когда обращаться к врачу по поводу тошноты и рвоты
Вызов врача по поводу тошноты и рвоты:
- Если тошнота длится более нескольких дней или есть вероятность беременности
- Если лечение в домашних условиях невозможно работает, присутствует обезвоживание или известная травма (например, травма головы или инфекция), которая может вызывать рвоту
- Взрослым следует проконсультироваться с врачом, если рвота продолжается более одного дня, диарея и рвота длятся более 24 часов , или есть признаки обезвоживания.
- Обратитесь к врачу с младенцем или ребенком младше шести лет, если рвота длится более нескольких часов, присутствует диарея, появляются признаки обезвоживания, повышена температура или если ребенок не мочился в течение 4-6 часов.

- Отвести к врачу ребенка старше шести лет, если рвота длится один день, диарея в сочетании с рвотой длится более 24 часов, есть какие-либо признаки обезвоживания, температура выше 101 градуса или ребенок не спит мочился в течение шести часов.
Вам следует немедленно обратиться за медицинской помощью при возникновении любой из следующих ситуаций с рвотой:
- Кровь в рвоте (ярко-красная или “кофейная гуща”)
- Сильная головная боль или ригидность шеи
- Летаргия, спутанность сознания или снижение внимания
- Сильная боль в животе
- Диарея
- Учащенное дыхание или пульс
Как лечить рвоту?
Лечение рвоты (независимо от возраста или причины) включает:
- Постепенное употребление больших количеств прозрачных жидкостей
- Избегание твердой пищи до тех пор, пока эпизод рвоты не пройдет
- Если рвота и диарея длятся более 24 часов, пероральная регидратация раствор, такой как Pedialyte, следует использовать для предотвращения и лечения обезвоживания.

- Беременные женщины, испытывающие утреннее недомогание, могут съесть крекеры перед тем, как встать с постели, или перекусить перед сном с высоким содержанием белка (нежирное мясо или сыр).
- Рвота, связанная с лечением рака, часто можно лечить с помощью другого типа лекарственной терапии. Существуют также рецептурные и безрецептурные препараты, которые можно использовать для контроля рвоты, связанной с беременностью, укачиванием и некоторыми формами головокружения. Однако перед применением любого из этих методов проконсультируйтесь с врачом.
Как предотвратить тошноту?
Есть несколько способов предотвратить развитие тошноты:
- Ешьте небольшими порциями в течение дня вместо трех больших приемов пищи.
- Ешьте медленно.
- Избегайте трудно перевариваемых продуктов.
- Ешьте холодную пищу или продукты комнатной температуры, если вас тошнит от запаха горячей или теплой пищи.
- Отдыхайте после еды, подняв голову примерно на 12 дюймов над ступнями.

- Пейте жидкости между приемами пищи, а не во время еды.
- Попробуйте есть, когда вас не тошнит.
Как предотвратить рвоту, если меня тошнит?
Когда вы начинаете чувствовать тошноту, вы можете предотвратить рвоту с помощью:
- Выпивая небольшое количество прозрачных подслащенных жидкостей, таких как газированные напитки или фруктовые соки (кроме апельсинового и грейпфрутового соков, поскольку они слишком кислые)
- Отдых в сидячем или лежачем положении с подпоркой; физическая активность может усилить тошноту и привести к рвоте.
Чтобы предотвратить тошноту и рвоту у детей:
- Чтобы лечить укачивание в автомобиле, усадите ребенка лицом к переднему лобовому стеклу (наблюдение за быстрым движением через боковые окна может усилить тошноту). Кроме того, чтение или игра в видеоигры в машине может вызвать укачивание.
- Не позволяйте детям есть и играть одновременно.
Тошнота и рвота: лечение и уход
Что такое тошнота и рвота?
Тошнота и рвота – это не болезни, а симптомы многих различных состояний, таких как инфекция («желудочный грипп»), пищевое отравление, укачивание, переедание, непроходимость кишечника, болезнь, сотрясение мозга или травма мозга, аппендицит и мигрень. Тошнота и рвота иногда могут быть симптомами более серьезных заболеваний, таких как сердечные приступы, заболевания почек или печени, заболевания центральной нервной системы, опухоли головного мозга и некоторые формы рака.
Тошнота и рвота иногда могут быть симптомами более серьезных заболеваний, таких как сердечные приступы, заболевания почек или печени, заболевания центральной нервной системы, опухоли головного мозга и некоторые формы рака.
В чем разница между тошнотой и рвотой?
Тошнота – это беспокойство желудка, которое часто сопровождает позывы к рвоте, но не всегда приводит к рвоте. Рвота – это насильственное, произвольное или непроизвольное опорожнение («рвота») содержимого желудка через рот.Некоторые триггеры, которые могут вызвать рвоту, могут исходить от желудка и кишечника (инфекции, травмы и пищевое раздражение), внутреннего уха (головокружение и укачивание) и головного мозга (травмы головы, инфекции мозга, опухоли и мигрени). .
Кто чаще испытывает тошноту и рвоту?
Тошнота и рвота могут возникать как у детей, так и у взрослых. Люди, проходящие курс лечения рака, например лучевую терапию или химиотерапию, имеют повышенный риск тошноты и рвоты.Беременные женщины в первом триместре также могут испытывать тошноту и рвоту, обычно называемые «утренним недомоганием». Подсчитано, что от 50 до 90 процентов беременных женщин испытывают тошноту, а от 25 до 55 процентов – рвоту.
Подсчитано, что от 50 до 90 процентов беременных женщин испытывают тошноту, а от 25 до 55 процентов – рвоту.
Последний раз проверял медицинский работник Cleveland Clinic 23.07.2019.
Список литературы
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е Новости
Клиника Кливленда – некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Что вызывает рвоту? 7 причин, почему и как это облегчить
Назовите ли вы это рвотой, рвотой, тряской, якобы, рвотой, швырянием или вздыблением, одно можно сказать наверняка: в рвоте нет ничего забавного.И, как будто ощущение рвоты недостаточно, может быть трудно понять, почему ваше тело реагирует таким образом.
Рвота – это симптом, связанный с целым рядом различных заболеваний, расстройств и недомоганий. В Интернете вы найдете десятки и десятки гипотетических объяснений того, почему сработал этот телесный механизм.
В этой статье мы подробно рассмотрим некоторые из наиболее распространенных причин рвоты.
| Имя или причина | Описание | Лечение |
|---|---|---|
| Гастроэнтерит | Также известен как «желудочный грипп», хотя на самом деле это не вирус гриппа. Технически вызывается норовирусами, которые распространяются при употреблении в пищу недоваренных / сырых фруктов, овощей и моллюсков или при контакте с инфицированным человеком. Технически вызывается норовирусами, которые распространяются при употреблении в пищу недоваренных / сырых фруктов, овощей и моллюсков или при контакте с инфицированным человеком. | Обычно проходит самостоятельно через 3-5 дней. Пейте много воды, чтобы бороться с обезвоживанием. |
| Пищевое отравление | Бактериальная инфекция, передающаяся через испорченную или гнилую пищу. Общие типы бактерий включают кишечную палочку, листерии и сальмонеллы. | Обычно разрешается в течение 1-3 дней.Больше отдыхайте и избегайте обезвоживания. |
| Движение | Конфликт внутри чувств системы баланса. Часто в море ваше внутреннее ухо улавливает движение, но глаза не видят волн. | Существует множество безрецептурных лекарств для уменьшения симптомов. Газированные напитки и свежий воздух также могут принести облегчение. |
| Инфекция уха | Бактериальная инфекция, вызывающая опухание евстахиевой трубы в ухе. Это может привести к дисбалансу ваших системных чувств, вызывая тошноту и рвоту. Это может привести к дисбалансу ваших системных чувств, вызывая тошноту и рвоту. | Антибиотики прописаны. |
| Беременность | Тошнота и рвота – частые симптомы беременности, вероятно, из-за изменений, которые претерпевает организм, чтобы поддержать ребенка. | Гидратация помогает уменьшить тошноту во время беременности. |
| Кислотный рефлюкс | Неправильное функционирование нижнего сфинктера пищевода, из-за которого желудочная кислота перемещается вверх к пищеводу. | Лекарства, отпускаемые без рецепта, такие как антациды, перенесение операций и изменение образа жизни. |
| Напряжение | Сильные эмоции иногда могут вызывать тошноту и рвоту. Социальная тревога, беспокойство по поводу производительности, факторы стресса, страх, перевозбуждение могут вызвать тошноту. | Не представляет серьезной проблемы, но упражнения на глубокое дыхание и успокаивающие техники могут помочь. |
Когда обращаться за медицинской помощью при тошноте и рвоте
Людей рвет по разным причинам, но именно серьезность ситуации должна определять, обращаться за медицинской помощью или нет.Что-то вроде пищевого яда, как правило, не о чем беспокоиться – просто дайте ему идти своим чередом. То же самое касается приступов укачивания и рвоты от стресса.
Однако есть несколько случаев, когда посещение отделения неотложной помощи или неотложной помощи, несомненно, необходимо. Итак, если вы испытываете тошноту и рвоту, почему бы вам выбрать центр неотложной помощи вместо посещения отделения неотложной помощи или наоборот?
Как правило, если вы испытываете какие-либо симптомы, которые могут рассматриваться как «опасные для жизни», вам следует немедленно обратиться в скорую помощь.Все, что не является опасным для жизни, обычно может быть обработано в неотложной помощи. Примеры симптомов, указывающих на чрезвычайную ситуацию:
- Боль в груди
- Затрудненное дыхание
- Травма головы
- Ход
- Сильное кровотечение
- Потеря зрения
- Рвота кровью
Хотя рвота и тошнота никогда не доставляют комфорта, существует значительная разница между симптомом, угрожающим жизни, и общим дискомфортом от рвоты. Если в вашей рвоте не видны следы крови, вы, скорее всего, можете обратиться за медицинской помощью в местную службу неотложной помощи, а не в отделение неотложной помощи.
Если в вашей рвоте не видны следы крови, вы, скорее всего, можете обратиться за медицинской помощью в местную службу неотложной помощи, а не в отделение неотложной помощи.
Что происходит, когда нас рвет?
Люди – одно из немногих млекопитающих, которых рвет в природе. В зависимости от состояния или причины, мозг посылает сигнал диафрагме и желудку, который продвигает пищу вверх по пищеводу и изо рта.
По определению VIVO Pathophysiology, рвота составляет:
«насильственное изгнание содержимого желудка и, часто, проксимального отдела тонкой кишки.”
Большинство исследователей сходятся во мнении, что рвота возникает в результате трех событий:
Тошнота
Дискомфортное ощущение, при котором у человека возникает ощущение, что его вырвет. Ученые не пришли к единому мнению о том, каким образом мозг обрабатывает это ощущение, но почти все люди по той или иной причине испытывают тошноту. Примечание: тошнота не всегда приводит к рвоте.
Примечание: тошнота не всегда приводит к рвоте.
Рвота
Когда живот неоднократно сжимается, что многие люди называют «вздутием живота».«Физиологически это спазматические дыхательные движения с закрытой голосовой щелью. Незнакомы с голосовой щелью? Это пространство между голосовыми связками, расположенным в гортани.
Рвота
Сначала делается глубокий вдох, голосовая щель закрывается, а гортань открывает верхний сфинктер пищевода. Во-вторых, диафрагма сжимается, создавая отрицательное давление, открывая пищевод. Затем мышцы живота сокращаются, и давление в желудочной системе усиливается. Это очищает проход для содержимого желудка, которое выходит через открытый пищевод и выходит изо рта.
Можете ли вы остановить рвоту?
Это действительно зависит от ситуации. Иногда рвота является необходимой функцией организма, которая в конечном итоге защищает вас в долгосрочной перспективе. Например, употребление алкоголя в количестве, достаточном для достижения токсичного уровня в крови, приведет к рвоте. В этом случае рвота – это попытка вашего тела вернуться к нетоксичному уровню.
В этом случае рвота – это попытка вашего тела вернуться к нетоксичному уровню.
Другой пример – когда тело рвет, чтобы избавиться от бактериальной инфекции, такой как кишечная палочка.
Тем не менее, если вы испытываете тошноту из-за чего-то вроде укачивания или стресса, можно предотвратить стадию рвоты.
Попробуйте воспользоваться этими полезными советами:
- Сядьте или лягте, подперевшись
- Избегать физической активности
- Выпейте что-нибудь сладкое, например имбирный эль или Gatorade
- Избегайте алкоголя, кофеина и кислых напитков, таких как апельсиновый сок
- Пососите ледяную стружку или выпейте холодный напиток
- Избегайте жирной и острой пищи
- Практикуйте упражнения на глубокое дыхание
Гастроэнтерит
Забавный факт: желудочного гриппа на самом деле не существует.Когда люди говорят о желудочном гриппе или желудочном заболевании, на самом деле они говорят о таком вирусе, как норовирус. С более чем 19 миллионами случаев в год норовирус невероятно распространен и очень неприятен. Часто заболевание желудка приводит к тошноте и рвоте.
С более чем 19 миллионами случаев в год норовирус невероятно распространен и очень неприятен. Часто заболевание желудка приводит к тошноте и рвоте.
Это вирус, который передается при прикосновении к носу, рту или глазам после контакта с носителем инфекции. Это также может быть вызвано употреблением пищи, зараженной вирусом.
Обычно норовирус вызывает 1-3 дня дискомфорта, пока организм не уничтожит его.Это частая причина рвоты, но вы ничего не можете сделать, кроме как позволить вирусу идти своим чередом. Не забывайте пить, следуйте указаниям B.R.A.T. диета и избегайте кофеина и алкоголя.
При появлении опасных для жизни симптомов как можно скорее посетите отделение неотложной помощи.
Пищевое отравление
Все были здесь раньше. Возможно, вы съели немного еды, оставленной на ночь, или бесстрашно съели сомнительные суши. В любом случае пищевое отравление – еще одна частая причина рвоты.
Пищевое отравление – это общий термин для обозначения одного из многих неспецифических заболеваний, передающихся через пищу. Обычно, говоря о пищевом отравлении, мы говорим о таких бактериях, как кишечная палочка, листерия или сальмонелла.
Обычно, говоря о пищевом отравлении, мы говорим о таких бактериях, как кишечная палочка, листерия или сальмонелла.
Обычно организм может очиститься от бактерий в течение 48 часов. Рвота обычно помогает избавиться от бактерий, и часто рвота сопровождается тошнотой. В некоторых случаях вам могут потребоваться антибиотики, которые можно приобрести после обращения за неотложной помощью.
Опасность движения
У некоторых чтение в машине или нахождение в неспокойной воде может вызвать укачивание. Это ощущение возникает, когда есть разница между движением, воспринимаемым вашим внутренним ухом, и движением, которое вы видите глазами.
Это несоответствие между тем, как ваша сенсорная система воспринимает окружающий мир, может привести к тошноте, которая затем может вызвать рвоту.
Беременность
Хотя все мы знаем, что утреннее недомогание и тошнота во время беременности – обычное явление, исследователи не совсем уверены, что их вызывает.Наиболее распространенная теория – это количество физических изменений, происходящих в организме. Между гормональными изменениями и стрессом может быть множество причин.
Между гормональными изменениями и стрессом может быть множество причин.
Многие называют это «утренним недомоганием», но на самом деле тошнота может появиться в любой момент беременности. У некоторых тошнота начинается уже на 4 неделе беременности. Было заявлено, что примерно половина женщин, испытывающих тошноту во время беременности, чувствуют облегчение примерно через 14 недель.
К сожалению, тошнота и рвота считаются нормальным периодом беременности.Кроме того, чтобы лечь и не пить, вам просто нужно позволить процессу идти своим чередом.
Кислотный рефлюкс
Кислотный рефлюкс – это состояние, при котором пищеварительная система организма функционирует неправильно. Нижний сфинктер пищевода (НПС) позволяет желудочной кислоте и непереваренной пище подниматься по пищеводу, а не закрывается. Кислый привкус желудочного сока может вызвать тошноту и даже рвоту.
Часто коррекция кислотного рефлюкса требует изменения образа жизни. Жареная пища, цитрусовые, острая пища, кофеин, газированные напитки и алкоголь иногда могут ослабить LES. Другие изменения в образе жизни, которые могут уменьшить эпизоды кислотного рефлюкса, включают отказ от курения, поднятие головы во время сна и отказ ложиться после еды. Антациды также могут обеспечить немедленное облегчение кислотного рефлюкса.
Другие изменения в образе жизни, которые могут уменьшить эпизоды кислотного рефлюкса, включают отказ от курения, поднятие головы во время сна и отказ ложиться после еды. Антациды также могут обеспечить немедленное облегчение кислотного рефлюкса.
Напряжение
Вы когда-нибудь были следующим в очереди на какое-то публичное выступление и чувствовали себя плохо? Или, может быть, у вас в животе были бабочки прямо перед тем, как признаться в своих чувствах влюбленным? События реального мира могут вызвать серьезное беспокойство, а это может вызвать физическую реакцию.
Помимо социального беспокойства или беспокойства по поводу производительности, страх может вызвать такую же реакцию. А на другом конце спектра – крайние случаи азарта! Иногда сильные эмоции могут вызвать мгновенную тошноту и, возможно, рвоту. Все, что вы можете сделать, чтобы избавиться от тошноты от стресса, – это практиковать упражнения на глубокое дыхание и пить что-нибудь холодное и игристое.
К сожалению, стресс – это часть жизни, с которой каждый должен иметь дело!
Заключение: причины рвоты
Есть так много разных причин рвоты. Как правило, какие-то проблемы с телом приводят к тошноте, а тошнота может привести к рвоте. Иногда рвота – это средство борьбы с инфекцией, а иногда рвота – результат психологического стресса.
Как правило, какие-то проблемы с телом приводят к тошноте, а тошнота может привести к рвоте. Иногда рвота – это средство борьбы с инфекцией, а иногда рвота – результат психологического стресса.
Рвота вызывает ужасные ощущения и может заставить вас думать, что ситуация еще хуже, чем она есть на самом деле. Даже ощущение тошноты перед рвотой кажется ужасным, но тошнота не всегда означает, что вас действительно вырвет.
В случае сомнений, если вас тошнит или вас недавно рвало, попробуйте соблюдать диету BRAT:
- B – Бананы
- R – Рис
- A – Яблоки
- T – тосты
И больше всего на свете, избегайте обезвоживания и много отдыхайте! Если ваша рвота и тошнота длятся более 24 часов, не забудьте зарегистрироваться в ближайшем центре неотложной помощи GoHealth с помощью виджета ниже!
Ознакомьтесь с нашими ценами на доплаты и посещения в тот же день, со страховкой и без нее.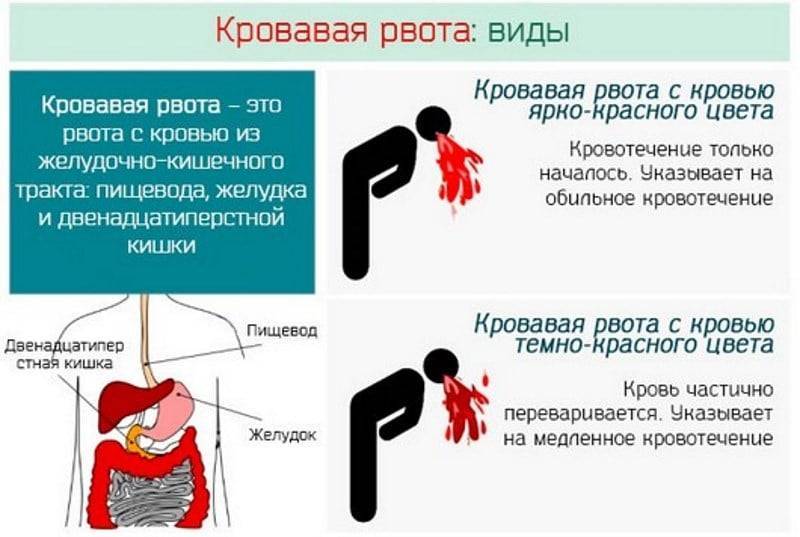
GoHealth Urgent Care сотрудничает со следующими региональными поставщиками медицинских услуг:
Тошнота и рвота – familydoctor.org
Самостоятельное лечение
Обратитесь к врачу, если у вас высокая температура (выше 101,5 градусов по Фаренгейту) или если общие симптомы длятся более 10 дней или если вы не можете принимать жидкости более 2 дней.
Диагноз
У вас может быть ГЕПАТИТ – заболевание, которое вызывает воспаление печени и чаще всего вызывается вирусом.
Самообслуживание
Немедленно обратитесь к врачу. Гепатит необходимо лечить, чтобы избежать необратимого повреждения печени.
Диагноз
У вас может быть вирусный ГАСТРОЭНТЕРИТ (желудочный грипп).
Самообслуживание
Пейте много жидкости и отдыхайте. Используйте анальгетик, например ацетаминофен, чтобы снизить температуру. Если ваши симптомы ухудшатся или вам не станет лучше через несколько дней, обратитесь к врачу. Обратитесь к врачу, если у вас высокая температура (выше 101.5 градусов по Фаренгейту), или ваши симптомы длятся более 10 дней, или если вы не можете переносить жидкости более 2 дней.
Если ваши симптомы ухудшатся или вам не станет лучше через несколько дней, обратитесь к врачу. Обратитесь к врачу, если у вас высокая температура (выше 101.5 градусов по Фаренгейту), или ваши симптомы длятся более 10 дней, или если вы не можете переносить жидкости более 2 дней.
Диагноз
У вас может быть АППЕНДИЦИТ, воспаление или инфекция аппендикса или ЗАПРЕЩЕННОСТЬ КОЖИ.
Самостоятельная помощь
Скорая помощь
Немедленно обратитесь к врачу или обратитесь в отделение неотложной помощи. Инфицированный аппендикс может разорваться в течение 24 часов, если его не лечить.
Диагноз
У вас может быть МЕНИНГИТ, серьезная инфекция оболочек головного мозга.
Самостоятельная помощь
Скорая помощь
Немедленно обратитесь к врачу или обратитесь в отделение неотложной помощи. Несвоевременное лечение может привести к серьезным травмам или смерти.
Диагноз
У вас могут быть ЖЕЛЧНЫЕ КАМНИ или ХОЛЕЦИСТИТ, инфекция или воспаление желчного пузыря.
Самообслуживание
Обратитесь к врачу. Симптомы со стороны желчного пузыря и поджелудочной железы часто приходят и уходят. Вам могут потребоваться лекарства или операция, чтобы решить эту проблему.Если боль сильная, или ваша температура превышает 101,5 градуса по Фаренгейту или сохраняется более одного дня, немедленно обратитесь к врачу или обратитесь в отделение неотложной помощи.
Диагноз
У вас может быть ПЕПТИЧЕСКАЯ ЯЗВА или ГАСТРИТ, вызванный бактериальной инфекцией, вызванной HELICOBACTER PYLORI.
Самообслуживание
Обратитесь к врачу. Используйте антациды для облегчения боли и дискомфорта. Для лечения инфекции вам могут потребоваться антибиотики.
Диагноз
У вас может быть ПИЩЕВОЕ ОТРАВЛЕНИЕ, вызванное токсином или бактериями из зараженной пищи.Это вероятно, если заболел и другой человек, который ел ту же пищу.
Самообслуживание
Пейте много жидкости и много отдыхайте. Большинство эпизодов проходят сами собой через 8–12 часов. Если ваши симптомы серьезны или вам не станет лучше, позвоните своему врачу.
Большинство эпизодов проходят сами собой через 8–12 часов. Если ваши симптомы серьезны или вам не станет лучше, позвоните своему врачу.
Диагностика
У вас может быть кровотечение из язвенной болезни или другое серьезное заболевание, например, РАК.
Самостоятельная помощь
Скорая помощь
Немедленно обратитесь к врачу или обратитесь в отделение неотложной помощи.
Диагноз
У вас может быть СЕРДЦЕ.
Самообслуживание
Используйте антацид для облегчения боли и дискомфорта. Если боль или жжение продолжаются или симптомы проявляются большую часть дней недели, обратитесь к врачу.
Диагноз
Лекарства или другие добавки могут вызывать тошноту и рвоту как побочный эффект или нежелательное явление.
Самостоятельная помощь
Обратитесь к врачу и расскажите ему или ей о любых лекарствах или добавках, которые вы принимаете.
Диагноз
Возможно, вы БЕРЕМЕННЫ.
Самопомощь
Воспользуйтесь домашним тестом на беременность, и если он окажется положительным, подтвердите его своим врачом.
Диагноз
У вас может быть КЕТОАЦИДОЗ, обычно вызванный высоким уровнем сахара в крови.
Самообслуживание
Проверьте уровень сахара в крови, если у вас есть глюкометр и подходящие материалы для тестирования. Обратитесь к врачу, если уровень сахара в крови постоянно и резко повышается (> 300), если симптомы тяжелые или длятся более 24 часов.Если у вас не диагностировали диабет, и вы думаете, что подвергаетесь риску, обратитесь к врачу.
Диагноз
У вас может быть серьезная ТРАВМА ГОЛОВКИ или ТРАВМА МОЗГА, которая также известна как КОНКУЗИЯ. У вас также может быть КРОВОТОЧЕНИЕ в вашем мозгу или вокруг него.
Самостоятельная помощь
Скорая помощь
Немедленно обратитесь к врачу или обратитесь в отделение неотложной помощи.
Самостоятельная помощь
За дополнительной информацией обращайтесь к своему врачу.Если вы считаете, что проблема серьезная, немедленно обратитесь к врачу.
Острая тошнота и рвота – симптомы, причины, лечение
Острая тошнота и рвота начинаются с ощущения тошноты, которое стимулирует ряд процессов в вашем теле, заставляющих содержимое вашего желудка выталкиваться обратно через горло и изо рта в процессе рвоты. Гастроэнтерит – частая причина острой тошноты и рвоты. Такие реакции могут вызывать вирусы, бактерии и другие патогены.
Лекарства также могут вызывать острую тошноту и рвоту, особенно химиотерапия. Кроме того, желудочно-кишечные расстройства обычно вызывают острую тошноту и рвоту из-за воспаления, инфекции, закупорки или дисфункции.
Беременность вызывает утреннее недомогание, которое также является частой причиной острой тошноты и рвоты. Утреннее недомогание может возникнуть в первом триместре беременности или на протяжении всей беременности.
Распространенные причины острой тошноты и рвоты
Общие причины острой тошноты и рвоты включают:
Серьезные или опасные для жизни причины острой тошноты и рвоты
В некоторых случаях острая тошнота и рвота могут быть симптомом серьезного или опасного для жизни состояния, которое следует немедленно обследовать в условиях неотложной помощи.Эти условия включают:
Вопросы для диагностики причины острой тошноты и рвоты
Чтобы диагностировать ваше состояние, ваш лечащий врач задаст вам несколько вопросов, связанных с вашей острой тошнотой и рвотой, включая:
Как долго у вас была тошнота и рвота?
Возникли ли у вас тошнота и рвота сразу после еды?
У вас жар?
Есть ли у вас другие симптомы?
Какие лекарства вы принимаете?
Каковы возможные осложнения острой тошноты и рвоты?
Поскольку острая тошнота и рвота могут быть вызваны серьезным заболеванием, отказ от обращения за медицинской помощью может привести к серьезным осложнениям и необратимым повреждениям. После того, как основная причина установлена, для вас важно следовать плану лечения, разработанному вами и вашим лечащим врачом специально для вас, чтобы снизить риск потенциальных осложнений, включая:
После того, как основная причина установлена, для вас важно следовать плану лечения, разработанному вами и вашим лечащим врачом специально для вас, чтобы снизить риск потенциальных осложнений, включая:
Повреждение мозга
Похудание (очень опасно для грудного ребенка)
Обезвоживание (потеря жидкостей и электролитов в организме, которая может быть опасной для жизни в тяжелой форме и без лечения)
Тошнота, рвота и диарея – врачи неотложной помощи
Тошнота, рвота и диарея
Тошнота, рвота и диарея – распространенные и неприятные симптомы, которые могут возникать в результате множества различных проблем с желудком и пищеварительной системой.
Тошнота – это неприятное ощущение беспокойства и дискомфорта. Это часто происходит перед рвотой, когда содержимое желудка выходит через рот.
Диарея – жидкий водянистый стул три или более раз в день. Признаки и симптомы диареи могут также включать боль или спазмы в животе, а также срочные и / или неконтролируемые дефекации. Диарея обычно длится всего один-два дня. Посетите своего врача, если у вас хроническая диарея, которая продолжается или повторяется в течение четырех или более недель, поскольку это может быть признаком серьезной проблемы.
Диарея обычно длится всего один-два дня. Посетите своего врача, если у вас хроническая диарея, которая продолжается или повторяется в течение четырех или более недель, поскольку это может быть признаком серьезной проблемы.
Что вызывает тошноту, рвоту и диарею?
Существует множество причин тошноты и рвоты, включая укачивание, беременность, побочные эффекты лекарств, сильную боль, эмоции или беспокойство, заболевание желчного пузыря, пищевое отравление, инфекции, переедание, сердечный приступ, сотрясение мозга или травмы мозга, опухоли головного мозга, язвы и т. Д. некоторые формы рака, чрезмерное употребление алкоголя или токсинов, непроходимость кишечника, гастропарез и аппендицит.
Диарея обычно вызывается бактериями, вирусами или паразитами в зараженной пище или воде.Также причиной может быть прием определенных лекарств, таких как антибиотики, лекарства от рака или магний, или употребление в пищу продуктов, к которым вы чувствительны или непереносимы (например, с непереносимостью лактозы). Заболевания, поражающие желудок, тонкий или толстый кишечник, такие как болезнь Крона или синдром раздраженного кишечника (СРК), также являются частыми причинами диареи.
Заболевания, поражающие желудок, тонкий или толстый кишечник, такие как болезнь Крона или синдром раздраженного кишечника (СРК), также являются частыми причинами диареи.
Если тошнота, рвота и диарея возникают одновременно, это может быть связано с гастроэнтеритом, воспалением пищеварительного тракта. Он также известен как «желудочный грипп».«Лихорадка или спазмы в животе также могут присутствовать, если у вас гастроэнтерит.
Как лечат тошноту, рвоту и диарею?
Если вас тошнит или рвота, может быть полезно избегать употребления твердой пищи. Мягкая безвкусная пища может помочь при диарее. В некоторых случаях для контроля тошноты и рвоты можно использовать такие лекарства, как Зофран.
Рвота и диарея вызывают потерю жидкости организмом, что может вызвать обезвоживание. Это может быть серьезно, поэтому важно не пить.Пейте много прозрачных жидкостей. Если вас рвет, начните медленно и постепенно увеличивайте количество выпиваемой жидкости. Детям следует принимать регидратирующий раствор, такой как Педиалит, если диарея и рвота продолжаются в течение 24 часов и более. Взрослым помимо воды следует пить спортивные напитки, фруктовые соки, газированные напитки без кофеина и соленые бульоны.
Детям следует принимать регидратирующий раствор, такой как Педиалит, если диарея и рвота продолжаются в течение 24 часов и более. Взрослым помимо воды следует пить спортивные напитки, фруктовые соки, газированные напитки без кофеина и соленые бульоны.
Другие методы лечения могут потребоваться для лечения основного состояния, которое вызывает у вас тошноту, рвоту, диарею и другие симптомы.Если вас беспокоят симптомы, посетите одну из наших клиник для обследования, чтобы определить причины и наиболее подходящий план лечения. Ваш визит в отдел неотложной медицинской помощи будет включать в себя подробный осмотр и медицинский анамнез. Лечение может включать прием лекарств в клинике или по рецепту, гидратацию через рот или внутривенно, а также анализ стула для выявления возможных причин диареи. Для вашего удобства рецепты можно получить в нашей аптеке при клинике.
Когда мне следует обратиться к поставщику медицинских услуг?
Хотя тошнота, рвота и диарея сами по себе обычно не вредны, они могут стать опасными или быть вызваны более серьезными проблемами со здоровьем. Обратитесь к поставщику медицинских услуг, если заметите что-либо из следующего:
Обратитесь к поставщику медицинских услуг, если заметите что-либо из следующего:
- Признаки обезвоживания, такие как повышенная жажда, сухость губ или рта, запавшие глаза, учащенный пульс или учащенное дыхание
- Тошнота, продолжающаяся более 3 дней
- Рвота продолжительностью более 1 дня
- У детей младше шести лет рвота, продолжающаяся более нескольких часов, рвота и диарея, возникающие одновременно, или отсутствие мочеиспускания в течение 4-6 часов
- У детей старше шести лет отсутствие мочеиспускания на 6 часов
- Возможность беременности
- Наличие травмы или инфекции, которые могут вызывать рвоту
- Диарея более 48 часов у взрослых или 24 часа у детей
- Сильная боль в животе или прямой кишке
- Стул с кровью или гноем или черный с дегтем
- Температура выше 101 градуса
Если вы или ваш ребенок испытываете какие-либо из этих симптомов, важно посетить врача.Посетите ближайшую к вам клинику неотложной медицинской помощи или зарезервируйте свое время онлайн, чтобы получить быстрое и надежное обслуживание от нашей специализированной медицинской команды. Наши 40+ клиник в Индиане, Иллинойсе и Висконсине открыты в расширенные часы каждый день недели, чтобы вы могли поправиться быстрее.
Наши 40+ клиник в Индиане, Иллинойсе и Висконсине открыты в расширенные часы каждый день недели, чтобы вы могли поправиться быстрее.
Помощь при тошноте, рвоте и диарее
Тошнота, рвота и диарея – общие симптомы гастроэнтерита – воспаления и раздражения желудка и кишечника. В тяжелых случаях может развиться обезвоживание, особенно у младенцев и пожилых людей.
Ваша основная цель – предотвратить обезвоживание с помощью питьевой воды. Ничего не ешьте и не пейте в течение 1-2 часов после последнего приступа рвоты. Затем попробуйте кусочки льда или небольшое количество воды. Чтобы предотвратить / лечить обезвоживание, пейте небольшими глотками прозрачные жидкости в течение первых 12 часов, в идеале – воду. Другие хорошие варианты – имбирный эль, спортивные напитки, газированная вода или прозрачный бульон. Увеличивайте потребление жидкости по мере переносимости. Через 12 часов попробуйте небольшое количество мягких продуктов, таких как рис, картофель, крекеры, крендели, сухие тосты, яблочное пюре, супы без сливок, бананы. После того, как вы перенесете мягкую пищу, возобновите нормальную диету.
После того, как вы перенесете мягкую пищу, возобновите нормальную диету.
В течение следующих 24-48 часов может быть труднее переварить следующее:
- Молоко и прочие молочные продукты
- Спирт
- Сырые фрукты и овощи
- Острая или жирная пища
- Пицца
Если диарея – единственный симптом, соблюдайте щадящую диету до улучшения состояния. Диарея может длиться 7 дней, а стул может не вернуться к норме в течение 2-3 недель.
Вирусы, вызывающие тошноту и рвоту, легко распространяются.Обратите особое внимание на мытье рук с мылом и водой, особенно после посещения туалета, а также перед едой или приготовлением пищи. Избегайте использования полотенец, посуды и чашек, используемых инфицированным человеком. Тщательно очистите и продезинфицируйте загрязненные поверхности сразу после болезни. Сначала опрыскайте область дезинфицирующим средством, например Лизол или разбавленный раствор отбеливателя (смешайте не менее 1 части отбеливателя с 50 частями воды, но не более 1 части отбеливателя на 10 частей воды), затем очистите с помощью дезинфицирующего средства и одноразовых перчаток.

 В нем можно обнаружить бациллу Эхиноцереус (Bacillus Cereus), которая вызывает рвоту спустя час после еды, позднее — понос. При уже известных процедурах выздоровление наступает быстро. А чтобы отравления не случилось, рис нужно охлаждать и держать в холодильнике.
В нем можно обнаружить бациллу Эхиноцереус (Bacillus Cereus), которая вызывает рвоту спустя час после еды, позднее — понос. При уже известных процедурах выздоровление наступает быстро. А чтобы отравления не случилось, рис нужно охлаждать и держать в холодильнике. Эту серьезную форму отравления лечат только в стационарах.
Эту серьезную форму отравления лечат только в стационарах.

