Болезненные месячные психосоматика и причины
Одним из распространенных женских недугов являются болезненные месячные. Учитывая то, что в природе женского тела этого не заложено, хочется найти ответ на вопрос: «Почему, по каким причинам этот недуг появился?». А ответ подскажет нам пути исцеления.
В медицине используется несколько названий данного недуга: альгоменорея, дисменорея, альгодисменорея (или менальгия). Иногда их используют как синонимы, иногда разделяют, например, по такому признаку, как «нарушение менструального цикла» (альгодисменорея) или «патологический процесс» (дисменорея). Но все эти диагнозы имеют общий симптом: боли внизу живота во время критических дней.
Ноющие или резкие, приступообразные боли могут также сопровождаться тошнотой, головными болями, общим недомоганием вплоть до обморока.
Причем, в медицине считается «нормой», если боли появляются до начала и заканчиваются после первых дней или с завершением месячных.
Очень болезненные, при которых утрачивается дееспособность, могут указывать на наличие серьезного нарушения (воспаления или заболевания).
Обычно выделяют первичную альгодисменорею, характеризующуюся без патологий, которую диагностируют у нерожавших девушек. И вторичную, появляющуюся при и после воспалительных заболеваниях половых органов, которую диагностируют у рожавших женщин.
Болезненные месячные: причины
Боли внизу живота возникают из-за сокращений матки, которые вызываются повышенным уровнем простагландинов. Это такие нужные вещества, которые участвуют во многих процессах нашего организма. В случае рассматриваемого недуга именно они повышают чувствительность рецепторов к боли при спазмах (судорожных сокращениях) мышц матки. То есть помогают телу дать сигнал в виде боли, что что-то не так.
В любом случае, даже если Ваши боли подходят под «норму», следует обратить внимание на этот сигнал, а не просто выпить обезболивающее и успокоиться. Так как у болезненных месячных есть свои причины, которые необходимо убрать.
Физическими причинами болезненных менструаций могут быть воспаления, инфекции, опухоли, генетика, строгая диета.
Остановимся подробнее на психосоматике и психологических причинах.
Психосоматика болезненных менструаций
Нормальное течение этого процесса зависит от нормального баланса гормонов. В связи с чем может произойти сбой в гормональной системе женщин? В связи с приемом гормональных средств, нарушением функций эндокринных желез (гипофиз, щитовидная железа, надпочечники, яичники) из-за болезней или аномалий в развитии, с приемом контрацептивов, прерыванием беременности, стрессом. Здесь нас интересует стресс.
Как известно, выработка гормонов железами связана с корой головного мозга человека. Сильный стресс и нервное напряжение влияют на кору головного мозга, которая регулирует работу яичников. Негативные переживания приводят к нарушению их работы и отражаются болью в теле.
Но, как нам известно, место болевого сигнала указывает, какую сферу затрагивает стресс. В нашем случае боль локализируется в женских репродуктивных органах, что говорит о том, что стресс, негативное переживание связано с восприятием себя как женщины. Остается раскрыть эти негативные переживания.
Остается раскрыть эти негативные переживания.
Психологические причины
Одной из основных причин болезненных месячных является неприятие своей женственности. По каким-то причинам (скорее всего, заложенным в детстве, так как самоидентификация с полом берет начала именно в раннем детстве) девушке не нравится роль женщины, она не хочет быть женщиной, хочет быть мужчиной. Таких девочек-девушек можно узнать по мальчишескому-мужскому поведению, по чертам характера, по манере одеваться (всегда брюки, мужские модели одежды, ненависть к платьям и юбкам), по короткой стрижке и т.п.
Первая причина может быть связана со второй: чувство вины. Тоже может быть из детства: хотели мальчика, родилась девочка. Вот и старается девочка оправдать ожидания родителей и быть мальчиком (на самом деле это очень серьезный стресс для маленькой девочки, тем более, если она неоднократно слышала рассказ родителей, особенно мамы, как ждали мальчика, уже придумали имя и называли этим именем еще в утробе). Конечно, сейчас с помощью УЗИ можно узнать и не допустить таких психологических стрессов, но всегда ли родители принимают пол своего ребенка? Они, видите ли, хотели другого пола. Вот и живет человек с чувством вины всю жизнь и мается, пока сам (сама) все не проанализирует, поймет, простит и освободится.
Конечно, сейчас с помощью УЗИ можно узнать и не допустить таких психологических стрессов, но всегда ли родители принимают пол своего ребенка? Они, видите ли, хотели другого пола. Вот и живет человек с чувством вины всю жизнь и мается, пока сам (сама) все не проанализирует, поймет, простит и освободится.
Эти негативные переживания могут зайти дальше, превратившись в ненависть, отрицание, отвержение женского в себе, которые могут проявиться как серьезные нарушения.
Третья причина, к сожалению, тоже может быть отголоском из детства: в голове сложились убеждения, что половые органы и связанная с ними менструация — это что-то грязное, греховное.
Четвертая причина, опять же, связана с детским восприятием состояния близких людей. Это — идентификация с мамой, а именно, с состоянием мамы во время критических дней. Отсюда – убежденность и страх-ожидание (у нее болезненные – и у меня тоже будут такие).
В заключении остановимся еще на одном расстройстве менструального цикла, так как у него могут быть такие же психологические причины.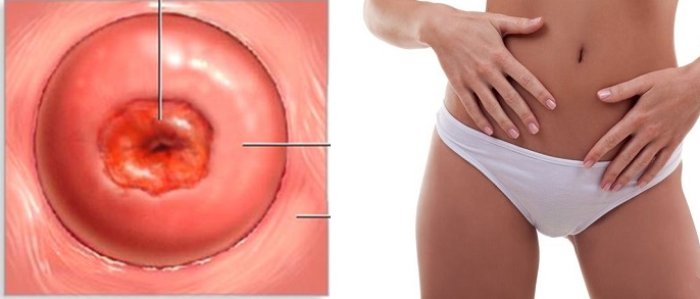
Задержка месячных на нервной почве
Аменорея – это полное отсутствие месячных. Если это встречается у юных девушек, у которых не наступила первая менструация и последующие, то причина, как правило, кроется в детских стрессах и психологических травмах.
Что касается взрослых девушек и женщин, у которых раньше была менструация, а потом исчезла, то здесь причина – в жизненных неприятностях, стрессе и нервном перенапряжении, страхе (мы здесь не рассматриваем такие причины, как похудение на диете и т.п.).
Известно, что негативные переживания могут привести как к сбою цикла, так и задержке из-за стресса до 1 месяца. Если психологическая травма была глубокой, то задержка может быть более 1 месяца до года и т.д. (зависит от индивидуальных особенностей). Хотя долгое отсутствие месячных, как отмечает медицина, указывает на нарушение работы яичников (см. выше про эндокринные железы).
Пути исцеления
- Во-первых, найти и осознать причину.
 Если сами не помните (детские стрессы), в этом могут помочь грамотные психологи и психотерапевты.
Если сами не помните (детские стрессы), в этом могут помочь грамотные психологи и психотерапевты. - Во-вторых, простить и отпустить.
- В-третьих, наслаждаться жизнью. Если Вы родились представительницей прекрасного пола – значит, так было нужно, и эту данность надо принять. Посмотреть на себя с другой, «нетравмированной» стороны. Думаю, Вы приятно удивитесь, увидев красивую и нежную девушку с любящим сердцем, которая готова была отказаться от себя ради любви к близким (например, к родителям, ждавшим сына). Вы наивно думали, что так будет лучше, но, оказалось, нет. Нельзя себя отвергать, нельзя отвергать то, что тебе дано Богом. Можно принять и поблагодарить.
Мудрые люди говорят, что наши души перед рождением в теле сами выбирают перечень жизненных уроков для своего развития. Что поделаешь, приходится проходить их, даже если они подчас кажутся жесткими, жестокими (особенно травмы детства). Но через них мы учимся Любви, Прощению, Благодарности, Милосердию, Мудрости (говорим себе, что никогда не будем так поступать со своими детьми или с другими людьми).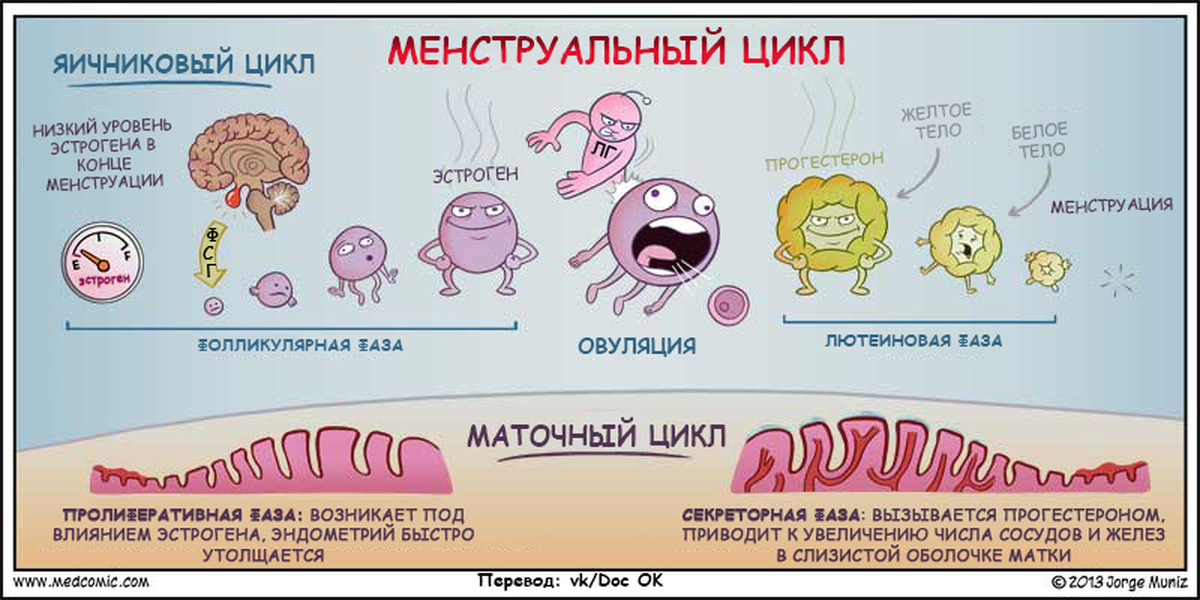
Надеюсь, что статья послужит кому-то подсказкой.
Лада.
Что такое эндометриоз и как его лечить
Что такое эндометриоз и чем он опасен
Начнём с основных понятий. Эндометрий — это слизистая оболочка матки. Иногда случается так, что он (если быть совсем уж точными, очень‑очень похожая на него ткань) начинает разрастаться там, где его не должно быть. Например, в яичниках и маточных трубах. Или (что случается реже, но всё же) в кишечнике, мочевом пузыре, полости малого таза.
Такое состояние, при котором эндометрий выходит за пределы матки, называют эндометриозом .
И всё бы ничего, но эндометрий — ткань гормоночувствительная. В период овуляции, когда увеличивается выработка гормонов эстрогена и прогестерона, он набухает, становится более толстым и рыхлым. В матке это необходимо, чтобы оплодотворённая яйцеклетка, если она есть, нашла за что зацепиться для последующего развития.
Если же яйцеклетка не оплодотворена, организм от неё избавляется.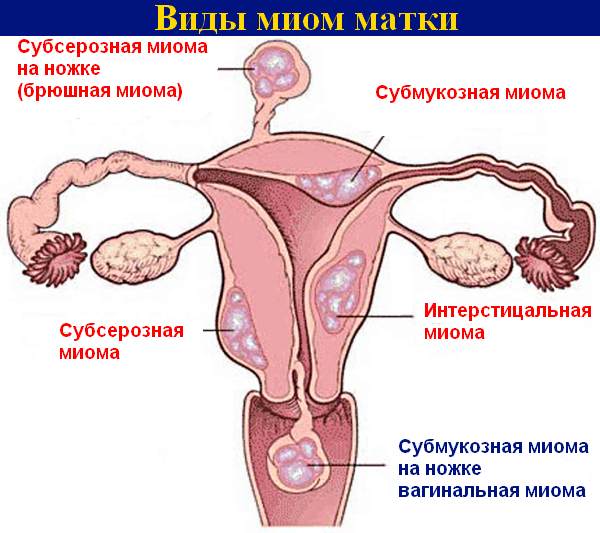 Именно этой цели служат месячные. Утолщённый эндометрий тоже становится не нужен, и организм стремится разрушить его и вымыть наружу с начавшимся кровотечением. Но из яичников, маточных труб, а тем более из брюшной полости, удалить ставшую ненужной ткань не так просто.
Именно этой цели служат месячные. Утолщённый эндометрий тоже становится не нужен, и организм стремится разрушить его и вымыть наружу с начавшимся кровотечением. Но из яичников, маточных труб, а тем более из брюшной полости, удалить ставшую ненужной ткань не так просто.
Отмерший эндометрий вызывает воспаление и отёчность того органа, на котором он разросся. Позже это может привести к образованию на месте воспалений рубцовой ткани. Рубцы могут, в частности, нарушать проходимость маточных труб и делать невозможным зачатие.
Эндометриозом страдает каждая десятая женщина в возрасте от 15 до 49 лет.
Но это ещё не все неприятности, которыми проявляет себя заболевание.
Каковы признаки эндометриоза
Из‑за разросшейся не там, где надо, эндометриальной ткани женщины чаще всего испытывают следующие симптомы.
- Болезненные месячные (дисменорея). Боль и спазмы в тазовой области при менструации возникают раньше и длятся дольше, чем обычно.

- Боли при месячных, отдающие в поясницу.
- Боль во время секса.
- Дискомфорт при походах в туалет. Болезненные симптомы усиливаются во время менструации.
- Обильные менструальные кровотечения.
- Сложности с зачатием. Часто эндометриоз впервые диагностируют у женщин, которые не могут забеременеть естественным путём и ищут способы вылечить бесплодие.
- Неприятные ощущения, схожие с пищеварительными проблемами. Вздутие живота, запор, диарея, тошнота во время месячных.
Что важно: тяжесть ощущений никак не связана со степенью заболевания. Вы можете практически не иметь симптомов, но при этом эндометриоз у вас будет ярко выраженным. Или наоборот: менструальные боли и другие признаки сильны, однако эндометриоз окажется незначительным.
В любом случае если вы наблюдаете у себя хотя бы пару‑тройку из симптомов разрастания эндометриальной ткани, отправляйтесь на консультацию к гинекологу. Врач проведёт гинекологический осмотр, предложит вам пройти УЗИ и поставит диагноз.
Врач проведёт гинекологический осмотр, предложит вам пройти УЗИ и поставит диагноз.
Как лечить эндометриоз
Лекарства от этого состояния нет . Медики не знают, каким образом гарантированно остановить разрастание эндометрия. Но есть способы облегчить симптомы заболевания.
1. Приём обезболивающих
Чтобы уменьшить неприятные ощущения при месячных, врач может порекомендовать вам принимать обезболивающие на основе парацетамола или ибупрофена. Но тут важно учитывать, что эти препараты помогают не всем.
2. Гормональная терапия
Приём некоторых гормонов замедляет рост эндометрия и не позволяет ему утолщаться и разрушаться во время месячных. Гинеколог может посоветовать вам:
- Гормональные контрацептивы. Противозачаточные таблетки, пластыри, вагинальные кольца — всё это поможет контролировать уровень гормонов и снизит отёчность и боль.
- Препараты‑агонисты и антагонисты гонадотропин‑рилизинг‑гормона (Gn‑RH). Эти лекарства блокируют выработку эстрогена и таким образом предотвращают менструацию вообще.

- Даназол. Препараты с этим действующим веществом также помогают приостановить менструации и уменьшить симптомы эндометриоза.
3. Хирургическая операция
Это вариант для женщин, которые хотят забеременеть или испытывают сильную боль во время месячных. Чаще всего операция проводится методом лапароскопии: через крошечный разрез в брюшной полости хирург вводит инструмент и с его помощью удаляет участки эндометриальной ткани с поражённых органов. Иногда та же процедура проводится с помощью лазера.
Такая операция даёт временный эффект: эндометриоз нередко возникает снова. Но за этот срок женщина может успеть забеременеть. Или как минимум пожить некоторое время без менструальной боли.
В наиболее запущенных случаях, если кровотечение и боль при эндометриозе сильны и их невозможно уменьшить другими методами, врач может предложить полное удаление матки и яичников. Но в настоящее время такой способ используется редко. Если гинеколог всё же рекомендует именно этот вариант, как минимум проконсультируйтесь с другим специалистом.
Как снизить риск развития эндометриоза
К сожалению, никак. Наука ещё не до конца разобралась, из‑за чего возникает эндометриоз. Поэтому общепризнанные методы профилактики пока не разработаны.
Впрочем, вы можете попробовать разработать их самостоятельно. Вот факторы риска , которые, как предполагается, повышают вероятность развития эндометриоза. Если есть возможность избежать какого‑либо из них — сделайте это.
- Отсутствие детей. У нерожавших женщин эндометриоз наблюдается гораздо чаще.
- Менструации, начавшиеся в раннем возрасте (до 10–11 лет).
- Короткий менструальный цикл (менее 27 дней).
- Продолжительные месячные (дольше 7 дней).
- Низкий индекс массы тела.
- Наследственность. Если у вашей матери, родной тёти, сестёр есть эндометриоз, ваши риски повышаются.
Читайте также 💊🥼👱🏻♀️
Болезненные менструации | Архив | Аргументы и Факты
Болезненные менструации имеют место у 31-52% женщин в возрасте от 14 до 44 лет. У каждой десятой женщины, а по данным шведских ученых – почти у каждой третьей боли настолько сильные, что приводят к временной утрате трудоспособности и заставляют соблюдать постельный режим. За комментарием о причинах болезненных менструаций и о возможности применения гомеопатических препаратов для устранения боли мы обратились к врачу – акушеру-гинекологу, заведующему отделением гомеопатии Научно-исследовательского медицинского центра “Супермед”, сотруднику Московского гомеопатического центра Илье Валерьевичу ТИРАСПОЛЬСКОМУ.
У каждой десятой женщины, а по данным шведских ученых – почти у каждой третьей боли настолько сильные, что приводят к временной утрате трудоспособности и заставляют соблюдать постельный режим. За комментарием о причинах болезненных менструаций и о возможности применения гомеопатических препаратов для устранения боли мы обратились к врачу – акушеру-гинекологу, заведующему отделением гомеопатии Научно-исследовательского медицинского центра “Супермед”, сотруднику Московского гомеопатического центра Илье Валерьевичу ТИРАСПОЛЬСКОМУ.
– Действительно ли данная проблема настолько актуальна, как кажется? А как же тогда с ней справлялись наши предки?
– Если взглянуть на причины боли во время менструации, то представления о них сильно менялись на протяжении истории человечества. У некоторых первобытных народов болезненные месячные связывались со злыми духами, которых женщина пытается изгнать посредством менструальных выделений. Именно страх заполучить злого духа заставлял мужчин в этих племенах воздерживаться от полового акта с женщиной во время менструации, то есть соблюдать одно из правил гигиены половой жизни. В более поздних культурах, например в традиционной китайской медицине, болезненные месячные связывались с нарушением циркуляции энергии. Лечение осуществлялось, в частности, путем иглоукалывания (акупунктуры) на меридианах селезенки и поджелудочной железы, почек и мочевого пузыря. И такое лечение приносило определенное облегчение больной.
В более поздних культурах, например в традиционной китайской медицине, болезненные месячные связывались с нарушением циркуляции энергии. Лечение осуществлялось, в частности, путем иглоукалывания (акупунктуры) на меридианах селезенки и поджелудочной железы, почек и мочевого пузыря. И такое лечение приносило определенное облегчение больной.
В западной медицине в начале ХХ века бытовала точка зрения, что менструальная боль связана с ядовитым веществом – менотоксином, выделяющимся во время менструации. До 50-х годов считалось, что боли во время месячных имеют психогенную природу, то есть связаны с психологическими факторами. В настоящее время болезненные менструации связывают с простагландинами – особыми веществами, образующимися в слизистой оболочке матки.
Особенно часто боль во время менструации встречается в подростковом возрасте. Например, в Австралии у 82% женщин в возрасте 15-19 лет наблюдаются болезненные ощущения во время менструации, но с каждым последующим десятилетием жизни этот процент снижается, доходя до 23% в группе женщин 50-59 лет.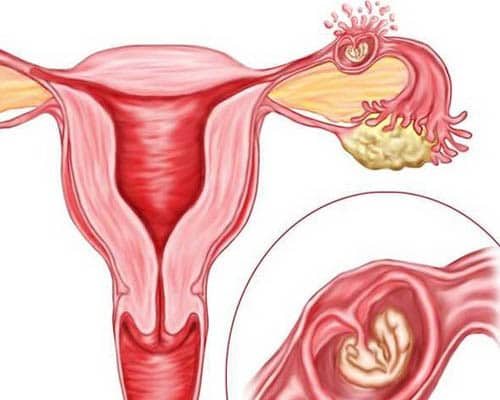 Появление болезненных месячных более вероятно у нерожавших женщин и у женщин с обильными менструациями. Одним словом, эта проблема действительно актуальна для женской половины населения, тем более что по этому вопросу практически нет никакой полезной информации.
Появление болезненных месячных более вероятно у нерожавших женщин и у женщин с обильными менструациями. Одним словом, эта проблема действительно актуальна для женской половины населения, тем более что по этому вопросу практически нет никакой полезной информации.
– И что в подобных случаях рекомендует врач-гинеколог?
– При наличии боли во время менструации необходимо обратиться к акушеру-гинекологу и пройти целенаправленное обследование с целью выявления причин этого патологического состояния. Боль во время месячных может быть связана с эндометриозом, в некоторых случаях – с миомой матки, воспалительными заболеваниями органов таза и с рядом других причин. При выявлении вышеперечисленных заболеваний назначается специальное лечение. В остальных случаях чаще всего назначаются лекарственные препараты, обладающие обезболивающим действием за счет подавления образования простагландинов.
Особый интерес представляет гомеопатический метод, поскольку гомеопатические препараты не обладают побочными эффектами, свойственными другим лекарствам. В идеале врач-гомеопат должен индивидуально подобрать препарат, основываясь на особенностях болевого синдрома и других симптомов заболевания. Например, при резкой, спастической, внезапно наступающей боли, возникающей в начале менструации и распространяющейся от спины к внутренней поверхности бедер, сопровождающейся психическим и двигательным беспокойством и уменьшающейся под влиянием тепла и движения, будет показан гомеопатический препарат Хамомилла (ромашка аптечная). Пациенткам с мучительной схваткообразной болью в низу живота, распространяющейся в бедра и крестец и сопровождающейся общей слабостью и дрожью, лучше назначить гомеопатический препарат Гельземин (жасмин). В случае же спастических болей с сильным ознобом и склонностью к обмороку наилучшего эффекта следует ожидать от гомеопатического лекарства Вератрум альбум (черемица белая).
В идеале врач-гомеопат должен индивидуально подобрать препарат, основываясь на особенностях болевого синдрома и других симптомов заболевания. Например, при резкой, спастической, внезапно наступающей боли, возникающей в начале менструации и распространяющейся от спины к внутренней поверхности бедер, сопровождающейся психическим и двигательным беспокойством и уменьшающейся под влиянием тепла и движения, будет показан гомеопатический препарат Хамомилла (ромашка аптечная). Пациенткам с мучительной схваткообразной болью в низу живота, распространяющейся в бедра и крестец и сопровождающейся общей слабостью и дрожью, лучше назначить гомеопатический препарат Гельземин (жасмин). В случае же спастических болей с сильным ознобом и склонностью к обмороку наилучшего эффекта следует ожидать от гомеопатического лекарства Вератрум альбум (черемица белая).
– А если у больной нет возможности проконсультироваться у специалиста-гомеопата?
– Если по какой-то причине обращение к гомеопату невозможно или боль не имеет каких-либо особенностей, позволяющих индивидуально подобрать однокомпонентный гомеопатический препарат, то целесообразно воспользоваться комплексными гомеопатическими препаратами, выпускаемыми разными фирмами (немецкой “Хеель”, австрийской “Рихард Биттнер”, российскими “Материя Медика”, “ОЛЛО” и другими). В первую очередь может быть применен комплексный гомеопатический препарат Спаскупрель (по 1 таблетке 3-5 раз в день в течение 1 дня до и во время болевого синдрома в дни месячных). При болезненных и обильных менструациях, особенно на фоне внутриматочной спирали, используется немецкий препарат Траумель С.
В первую очередь может быть применен комплексный гомеопатический препарат Спаскупрель (по 1 таблетке 3-5 раз в день в течение 1 дня до и во время болевого синдрома в дни месячных). При болезненных и обильных менструациях, особенно на фоне внутриматочной спирали, используется немецкий препарат Траумель С.
Одной из причин болезненных месячных является варикозное расширение вен в основании широкой связки и собственной связке яичников. В таких случаях можно рекомендовать препараты, изготовленные из растений конского каштана, например капли Эскулюс композитум. Обычный курс лечения составляет 3 месяца.
Но наиболее разумным выходом для пациенток является все же обращение к гинекологу, владеющему гомеопатическим методом лечения. С учетом всех обстоятельств болезни такой специалист поможет в наименьший срок справиться с болями, либо уменьшив их интенсивность, либо полностью излечив их.
Смотрите также:
Киста шейки матки: описание болезни, причины, симптомы, стоимость лечения в Москве
Киста шейки матки – патологическое заболевание, обусловлено новообразованиями округлой формы, полость внутри заполненная жидким секретом. Обычно, сама киста не представляет угрозы для здоровья и жизни женщины. Киста, локализованная на шейке, может стать причиной инфицирования. Это может привести к бесплодию и внематочной беременности. Чаще всего патология встречается у женщин репродуктивного возраста. Около 15% женщин имеют кистозные новообразования.
Обычно, сама киста не представляет угрозы для здоровья и жизни женщины. Киста, локализованная на шейке, может стать причиной инфицирования. Это может привести к бесплодию и внематочной беременности. Чаще всего патология встречается у женщин репродуктивного возраста. Около 15% женщин имеют кистозные новообразования.
Одно из часто встречаемых гинекологических заболеваний является киста шейки матки. В шейке появляются закрытые железы, в которых скапливается жидкость. Воспалительный процесс берет свое начало во влагалище или в маточном канале. Воспаление переходит на выводные протоки. Железы увеличиваются и наполняются вырабатывающейся жидкостью. По форме они напоминают каплю, размер могут быть от 1 мм до 3 см. Внутренняя слизь, обычно, белого или желтого оттенка.
Виды кистозного новообразования
Эти пустоты могут образовываться в различных тканях. Выделяют два типа кистозных образований:
-
Наботовы.
 Эти кисты шейки матки появляются в ходе патологических отклонений наботовых желез. Эпителиальная ткань шейки матки изменяется.
Эти кисты шейки матки появляются в ходе патологических отклонений наботовых желез. Эпителиальная ткань шейки матки изменяется.
-
Эндометриоидные. Если клетка эндометрия попадает на внутреннюю маточную поверхность, затем в шейку, она прирастает к стенке. Образуется заполненная кровью киста. Перед началом менструального цикла появляются кровотечения. Для желез характерен синеватый оттенок. Такой процесс образования кисты происходит при родах, абортах и вшиванию гинекологических спиралей. Данный вид кисты образуется у женщин в возрасте от 30 лет. Причиной возникновения может стать и генетическая предрасположенность.
Чтобы защищать части матки от механического воздействия, она выстелена слоями эпителия. Одни эпителиальные клетки имеют плоскую и чешуйчатую форму. Они находятся на входе во влагалище. Вторые похожи на цилиндры. Эти клетки выводят через себя слизь, которая образуется в наботовых железах. Защиту от бактерий в матке обеспечивает слизь. Через эти цилиндры она попадает в цервикальный канал, внутреннюю часть шейки.
Защиту от бактерий в матке обеспечивает слизь. Через эти цилиндры она попадает в цервикальный канал, внутреннюю часть шейки.
Когда железы закупориваются, нарушается выведение слизи, образуется наботова киста. Слизь не имеет выхода и начинает накапливаться. Происходит набухание желез, и образуются пустоты. Причиной наботовой кисты являются изменения работы самих желез. Слизь самостоятельно может изменять свою консистенцию, и заблокировать проход из железы. Псевдоэрозия может содействовать данному процессу возникновения. Иногда, плоский эпителий разрастается и охватывает область цилиндрических тканей, тем самым закупоривая выход.
Возникновение этих патологий обусловленных рядом причин. Это могут быть воспалительные заболевания, нарушения репродуктивной функции, гормональные сбои. Если в результате закупорки был поврежден канал набота, возникает одиночная киста. Нарушение нескольких выходов образовывают множественные кисты. Они встречаются часто. Кисты могут стать самоизлечением от эктопии шейки матки.
Они встречаются часто. Кисты могут стать самоизлечением от эктопии шейки матки.
Возникновение кист
Шейка матки располагается во влагалище. Она является сообщением матки с влагалищем. Внешний зев шейки соприкасается с влагалищем, а внутренний с полостью матки. По внешнему виду она напоминает тоннель между половыми органами. Секрет в канале шейки матки уничтожает бактерии и инфекцию, не попадая в матку. Содержимое канала изменяется в зависимости от менструального цикла, возраста и особенностей организма женщины. Нарушения в шейке матки возникают в результате видоизменения эпителия. Сначала у женщины снижается иммунитет, начинается воспаление, затем закупориваются железы, возникают кисты.
Начало закупорки желез и образованием множественных и одиночных кист, могут стать следующие факторы:
-
Дисбаланс гормонов сильно влияет на женский организм. Изменения могут вызвать различные реакции.

-
Инфекция. Раннее перенесенное заболевание было не излечено до конца. Прекращение терапии инфекции раньше времени.
-
Хирургические аборты на поздних сроках. Может вызвать закупорку, особенно в случаях неудачной процедуры.
-
Тяжелые роды. Вынашивание крупного плода или роды двойни, тройни.
-
Травматическое воздействие в область паха или низа живота.
-
Эрозии. Сильные нарушения слизистой.
-
Период менопаузы. В это время железы становятся тонкими и не эластичными, теряют свою форму. Маточные стенки чувствительны, нарушается стимуляция желез.
Любые хронические отклонения в половой системе могут стать причиной закупорки. Существуют одиночные, множественные и эндометриоидные кисты. Они отличаются внешними характеристиками, причиной возникновения и местом расположения. Лечение кист не сложное. Своевременный гинекологический осмотр и проведенная кольпоскопия придадут результативности.
Существуют одиночные, множественные и эндометриоидные кисты. Они отличаются внешними характеристиками, причиной возникновения и местом расположения. Лечение кист не сложное. Своевременный гинекологический осмотр и проведенная кольпоскопия придадут результативности.
Симптоматика образования кисты чаще всего отсутствует. Во время течения заболевания женщина может не ощущать никакого рода дискомфорта. Клиническая картина отсутствует до изменений размеров кистозного нароста. Но если болезни развивается стремительно, а посещение смотрового кабинета отсутствует долгое время, возникают некоторые признаки кисты шейки матки. Кровотечения между менструацией. Шейка матки изменяет свою форму, нарушается структура эпителиальной ткани. Половая близость протекает с болевыми ощущениями. Изменяется характер влагалищных выделений. Они появляются в различном количестве и консистенции, не зависимо от сексуального возбуждения. Сильные боли в области промежности и придатков.
Крупная киста может оказывать давление на цервикальный канал. Такое воздействие иногда становится фактором бесплодия. В большинстве случаев во время вынашивания плода единичные и множественные кисты не оказывают никакого отрицательного влияния. Беременность протекает без осложнений. Роды также проходят в пределах нормы. Лечение кисты шейки матки проводиться только после того, как у женщины перестанут послеродовые выделения. Обычно это занимает около 40 дней. Введение спирали при наличии данной патологии не запрещено. Женщина спокойно может использовать это внутриматочное средство предохранение от нежелательной беременности.
Следует понимать, что содержимое шейки матки является благоприятной средой для развития бактерий и инфекции. Вирус может развиваться и поражать матку, влагалище, яичники, маточные трубы. Воспалительный процесс является частой причиной развития бесплодия и внематочных беременностей. Кисты крупного размера диаметром 1 см, становятся причиной препятствия зачатия.
Осложнения данной патологии встречаются редко. Шеечное или цервикальное бесплодие в результате образования слизистой пробки в проходе матки. Содержимое может вызвать нагноение. Развивается абсцесс. Угроза выкидыша за счет большого количества кист или одной крупной, которая оказывает раздражение на шейку матки.
Методы лечения
В гинекологической практике киста считается нормальным состоянием для женского организма. Поэтому к подходу и методу лечения относятся только после тщательной диагностики. На фоне дисбаланса гормонов появляются эндометриоидные кисты. Для лечения патологий применяют препараты, которые повышают уровень эстрогена в крови. Гормональное лечение обычно комбинируют несколькими компонентами.
Прогестин и эстроген являются комбинированными оральными контрацептивами. Выбирают четко подобранные однофазные средства с минимальной дозой эстрадиола. Сочетание этих препаратов обладает синергическим эффектом. Данная методика имеет ряд преимуществ, компоненты повышают свойства друг друга.
Данная методика имеет ряд преимуществ, компоненты повышают свойства друг друга.
Употребление данных средств снижает риск развития кисты шейки матки, а также уменьшает их размеры, если у пациентки присутствует данное заболевание. Со временем под действием КОК кисты могут рассасываться.
Гормональные препараты снижают повышенное кровотечение во время менструального цикла. Функциональные кисты регрессируют. Снижается риск развития доброкачественных новообразований в женской груди. Злокачественные опухоли в яичниках не развиваются.
Применяется гормональное лечение только по назначению врача. Курс лечения КОК назначается индивидуально. Для этого каждая пациентка должна пройти ряд обследований. Исключается появление злокачественной опухоли, устанавливается уровень гармонов в крови. Только после данных процедур, специалист сможет подобрать прием того или иного препарата и его дозировку.
Применение агонистов очень эффективный метод. Группа этих гормонов быстро помогает справиться с кистами шейки матки. После их приема около 14 дней подавляет синтез эстрогена. Меж месячные кровотечения пропадают. Иногда, встречается временное прекращение цикла, это в пределах нормы. Организм вводится в состояние, как перед климаксом.
Появляется высыхание слизистых. Появляется раздражительность и бессонница, депрессии, быстрая утомляемость. Данные препараты применяются только в том случае, если другие средства не эффективны, поскольку имею ряд побочных действий. Кисты начинают рассасываться и уменьшаться примерно через 1,5 месяца приема.
Методы операции и период восстановления
Когда киста достигает больших размеров и медикаментозные средства не приносят результатов, врач принимает решение об ее удалении. Процедура не сложная, легко переносится пациентками, имеет маленький реабилитационный период. Женщины часто откладывают хирургическое вмешательство, но врачи настоятельно рекомендуют во время и без сомнения выполнять врачебные указания.
Женщины часто откладывают хирургическое вмешательство, но врачи настоятельно рекомендуют во время и без сомнения выполнять врачебные указания.
Операция проходит в амбулатории, в течение нескольких часов. После того, как клиентка придет в себя, она может быть свободна и покинуть стационар. Операция проходит безболезненно, а осложнения встречаются редко. После удаления кисты шейки матки появляются густые кровянистые выделения. Также из влагалища будут выходить выделения желтого цвета. Со временем они исчезнут полностью, это занимает несколько недель.
Существует несколько эффективных методик удаления кисты хирургическим путем. Показаниями к применению удаления или конизации шейки матки являются:
-
Начало воспалительного процесса. Это может привезти к развитию абсцесса. В малом тазу могут возникнуть уплотнения, которые со временем станут болезненные.
-
Если требуется срочное гистологическое исследование.
 Например, форма кисты имеет необычную форму, гистология проводиться для исключения онкологического заболевания.
Например, форма кисты имеет необычную форму, гистология проводиться для исключения онкологического заболевания.
-
Беременность не наступает длительное время, в том случае, когда киста препятствует проточности цервикального канала.
-
Большой размер новообразования мешает гинекологическому смотру других органов мочеполовой системы.
Подготовка к хирургической операции протекает так:
1. Женщина сдает все назначенные анализы
2. Проходит консультацию гинеколога, хирурга и терапевта.
3. В обязательном порядке выполняется различного вида УЗИ.
4. Флюорография.
5. Дополнительно КТ или МРТ.
Хирург делает два прокола в тазовой части и через них высасывает содержимое кистозного образования. Через второй прокол вводится специальное лекарственное средство, которое способствует ее рассасыванию. Операция проходит в течение пары минут. Процесс не приносит женщине болевых ощущений, на шейке матки отсутствуют нервные окончания, передающие болевой синдром.
Через второй прокол вводится специальное лекарственное средство, которое способствует ее рассасыванию. Операция проходит в течение пары минут. Процесс не приносит женщине болевых ощущений, на шейке матки отсутствуют нервные окончания, передающие болевой синдром.
Если киста множественная применяют конизацию. Данный метод более травматичен, но лечение кисты проходит досконально. Из цирвикального канала удаляется пораженный участок. Операция выполняется хирургическим скальпелем. Имеет ряд осложнений. Могут открыться кровотечения, образовываться рубцы и перфорации. Данный метод редко используется из-за рисков развития осложнений. Но данная операция превосходит по качеству исследовательского материала, лучевые и лазерные методы.
Лечение лазером. Лазерное удаление чаще всего применяют для нерожавших женщин. Удаление лазерным лучом полностью исключает инфекцию, благодаря отсутствию соприкосновения со слизистой оболочкой. Это является основным преимуществом данного вида лечения. Полное заживление происходит около 30 дней. После вмешательства не образовывается рубец, кровотечение отсутствует. Именно поэтому данную методику выполняют пациенткам, страдающих от сахарного диабета. Бескровное выполнение процесса не повреждает сосуды.
Это является основным преимуществом данного вида лечения. Полное заживление происходит около 30 дней. После вмешательства не образовывается рубец, кровотечение отсутствует. Именно поэтому данную методику выполняют пациенткам, страдающих от сахарного диабета. Бескровное выполнение процесса не повреждает сосуды.
Лечение электрическим током. Метод коагуляции представляет собой выжигание кисты с помощью воздействия электрических волн. Операция болезненная и проводится под анестезией. Возможны кровотечения. После вмешательства остаются рубцы и язвы. Во время родов образованные рубцы на шейке матки препятствуют ее растягивания, поэтому данный метод применяется рожавшим женщинам или вышедшим из репродуктивного возраста.
Заживление наступает в течение 60 дней. В процессе реабилитации женщине могут назначить противовоспалительные и обезболивающие средства. Быстрому заживлению способствуют ранозаживляющие лекарства. Не рекомендуется применять женщинам в постклимактерический период, и с наличием выраженной измененной формой шейки матки.
Криодиструкция. Пораженные ткани попадают под воздействие азота низкой температуры. Киста замораживается и в ней останавливается кровообращение. Кристаллы льда разрушают ткани кисты изнутри. Болевые ощущения отсутствуют, применение антисептика заменяет низкая температура.
Период реабилитации зависит от состояния организма до операции, выбранного метода лечения, возраста, индивидуальных особенностей организма пациентки. Выполняя указания врачей, период восстановления пройдет быстрее. Женщине следует исключить поднятие тяжести, не посещать сауны, бани или бассейны. Воздержание от сексуальной связи не менее 2-х недель, после хирургической операции 1 месяц.
Врач назначает комплексную терапию, возможно спринцевание. Гинекологический контроль составляет около месяца. Различные выделения и тянущая боль это нормальные признаки реабилитации. Не стоит перенапрягать мышцы живота, чтобы не появилась послеоперационная грыжа..jpg)
Выделения из сосков – диагностика причин, лечение в клинике в Москве
Выделения из сосков — один из самых распространенных поводов обращения женщин к маммологу. Специалисты Клинического госпиталя на Яузе установят причины патологических выделений при помощи исследования отделяемого из сосков, УЗИ, дуктографии, цифровой рентген- и МР-маммографии и других информативных и безопасных методов диагностики. Мы располагаем всеми возможностями консервативного и оперативного лечения заболеваний молочных желез на современном уровне.
Выделения из сосков чаще всего свидетельствует о развитии патологических процессов в молочной железе. Исключение составляет период беременности и кормления ребенка. Выделения могут варьироваться по цвету и консистенции, появляться при сдавливании соска или произвольно.
Причины патологических выделений из сосков
Выделения из сосков могут быть спровоцированы различными факторами.
Мастопатия
Мастопатия — доброкачественное заболевание молочной железы, возникающее по причине гормонального дисбаланса, вызывающего избыточный рост эпителия или соединительной ткани в железе. При мастопатии помимо болезненных уплотнений в груди могут наблюдаться кровянистые, молозивные или серозные выделения из сосков.
Мастит
Мастит — воспалительное заболевание молочной железы, которое возникает в результате проникновения инфекции преимущественно через трещины в соске. Чаще всего развивается у кормящих женщин в послеродовом периоде, также может быть не связан с лактацией. При мастите происходит воспаление млечных протоков с выделением молока с примесью гноя.
Галакторея
Галакторея — патологическое самопроизвольное истечение молока из сосков. Может наблюдаться как в перерывах между кормлениями ребенка, так и вне периода лактации после ее прекращения. Молозиво может выделяться при мастопатии или после аборта. Причина таких отклонений — дисфункция эндокринной системы. Следствием обильного самопроизвольного выделения молока может стать экзема.
Молозиво может выделяться при мастопатии или после аборта. Причина таких отклонений — дисфункция эндокринной системы. Следствием обильного самопроизвольного выделения молока может стать экзема.
Внутприпротоковая папиллома.
Папиллома представляет собой доброкачественную опухоль внутри протока, чаще всего, связанного с соском. При внутрипротоковой папилломе пациентки жалуются на буроватые выделения из сосков.
Злокачественные опухоли молочной железы
При отсутствии лечения рака груди, если опухоль распространяется по всей молочной железе (диффузная форма рака), у пациентов, помимо болезненности груди, покраснения кожи, появляются прозрачные или кровянистые выделения из сосков. Также выделения наблюдаются при раке соска (болезнь Педжета) с поверхности опухоли.
Диагностика причин выделений из сосков
- Консультация маммолога. Маммолог осмотрит пациента, расспросит о симптомах и при необходимости направит к другим специалистам нашей клиники — гинекологу, эндокринологу, хирургу, онкологу, генетику.

- Инструментальные исследования:
- УЗИ молочных желез;
- дуктография;
- цифровая и МР-маммография.
- Лабораторные исследования:
- цитологическое исследование мазка отделяемого из груди;
- биопсия с последующим гистологическим исследованием;
- определение гормонального фона;
- генетическое исследование для определения риска развития рака молочной железы.
- По результатам обследования маммолог нашей клиники назначит необходимое лечение в индивидуальном порядке для каждого пациента.
Лечение выделений из сосков
Выделение из соска — симптом многих заболеваний молочной железы, поэтому специалисты Клинического госпиталя на Яузе проводят лечение, направленное на основную патологию. Мы используем наиболее подходящие и эффективные в каждом случае методы лечения:
- консервативная терапия заболеваний молочной железы;
- хирургическое лечение: вскрытие абсцесса, секторальную резекцию молочной железы без удаления груди при доброкачественных опухолях; радикальную резекцию (с подлежащими участками мышц и фасции) или мастэктомию с удалением регионарных лимфоузлов при злокачественных процессах, в последующем возможны пластические реконструктивные и эстетические операции;
- химиотерапия — выполняется при обнаружении злокачественных опухолей — рака груди, болезни Педжета
Если Вы заметили выделения из сосков, следует как можно раньше обратиться к специалисту. Это поможет в самые короткие сроки вылечить заболевание и избежать развития осложнений.
Это поможет в самые короткие сроки вылечить заболевание и избежать развития осложнений.
Стоимость услуг
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
причины, жалобы, диагностика и методы лечения на сайте клиники «Альфа-Центр Здоровья»
Фаллопиевы или маточные трубы соединяют яичники с маткой. В них попадает созревшая яйцеклетка, происходит оплодотворение и движение ее в матку. Если просвет трубы сужен или полностью отсутствует, беременность не наступает или происходит закрепление яйцеклетки в самой трубе (внематочная беременность). Признаки непроходимости маточных труб у женщин встречаются у 30-40% пациентов, которые столкнулись с бесплодием и внематочными беременностями.
Причины и симптомы непроходимости маточных труб
Есть два типа непроходимости:
- органическая – спайки, скопления жидкости, сужения из-за перенесенных воспалений, полипы;
- функциональная – как результат гормональных сбоев.

Основные причины трубного бесплодия:
- перенесенные и хронические воспалительные болезни органов репродуктивной системы – к спайкам приводят гонорея, хламидии, другие ЗППП;
- гинекологические операции и манипуляции – аборты, удаление новообразований яичников и другие;
- длительное ношение внутриматочной спирали, ее неправильная установка;
- эндометриоз – патологический рост внутреннего эпителия матки;
- опухоли, кисты, полипы в репродуктивных или соседних органах, которые сдавливают трубу снаружи;
- врожденные патологии.
Заподозрить непроходимость маточных труб можно по признакам:
- бесплодие;
- внематочные беременности;
- боли в животе;
- болезненные, нерегулярные месячные.
Во многих случаях, если инфекция стала хронической, явных симптомов непроходимости маточных труб нет. Пациент годами может не знать о патологии.
Как лечить непроходимость маточных труб
Все начинается с опроса гинеколога по жалобам и анамнезу заболеваний и операций. Чтобы поставить диагноз, определить степень непроходимости, выявить сопутствующие заболевания проводят:
Чтобы поставить диагноз, определить степень непроходимости, выявить сопутствующие заболевания проводят:
- анализ крови и выделений из влагалища;
- УЗИ (с контрастным веществом) для визуализации состояния труб, наличия в них жидкостей, спаек, сужений;
- гистеросальпингография – ряд рентгеновских снимков с контрастной жидкостью с небольшим интервалом времени между ними;
- лапароскопия – малотравматичная операция, которая позволяет ввести внутрь матки оптическую систему для осмотра и взятия образцов ткани на анализ.
Как лечат непроходимость маточных труб в том или ином случае решает гинеколог с учетом причин патологии, степени проявления, репродуктивных планов пациентки и возраста. В народной медицине нет средств с доказанной эффективностью. Лечение непроходимости маточных труб проводится:
- физиотерапией;
- медикаментами – противовоспалительными, антибактериальными, гормональными препаратами, которые снимают воспаления и причины непроходимости;
- хирургически – удаление спаек в ходе лапароскопической операции.

В случае, когда лечение непроходимости маточных труб у женщин проводится для преодоления бесплодия, то врач может рекомендовать ЭКО. В этом случаем эмбрион пересаживается непосредственно в полость матки, минуя сложный участок. Если патологию не лечить, то основная опасность – внематочная беременность, которая угрожает разрывом и удалением трубы.
Установка ВМС в гинекологической клинике КСТ в Москве
Если Вы задумались об установке внутриматочной спирали — тогда эта статья для Вас. Внутриматочная спираль — метод контрацепции, при котором большинство сперматозоидов гибнет в полости матки, а оплодотворенная яйцеклетка не прикрепляется к стенкам матки, и беременность не наступает. В зависимости от формы спирали бывают Т-образные, круглые и овальные. По составу делятся на медьсодержащие, серебросодержащие, золотосодержащие и гормональные.
Информацию о том, какую спираль выбрать, не стоит искать на женских форумах — лучше доверить этот вопрос врачу гинекологу. Контрацептивное средство подбирается индивидуально с учетом физиологических особенностей и состояния репродуктивной системы пациентки.
Контрацептивное средство подбирается индивидуально с учетом физиологических особенностей и состояния репродуктивной системы пациентки.
В нашей клинике установка внутриматочной спирали — это полноценная услуга, включающая в себя:
- консультацию;
- осмотр гинекологом;
- УЗ исследование;
- мазок на бактериальную флору;
- установку спирали;
- обучение уходу и наблюдению за контрацептивом.
Показания для установки внутриматочной спирали
Установка спирали в матку в большинстве случаев мы рекомендуем женщинам от 35 лет, у которых есть постоянный сексуальный партнер. ВМС — альтернатива оральным контрацептивам. Таблетки меняют гормональный фон ради предотвращения беременности, их неконтролируемый, длительный прием может привести к негативным процессам как в органах малого таза так и всего организма. ВМС препятствует беременности без изменения гормонального фона, поэтому не вызывает таких осложнений.
Запись на приём
″Обратите внимание! Внутриматочная спираль повышает уязвимость половых органов перед возбудителями инфекций. Чтобы не допустить осложнений, я ввожу контрацептив в матку после обследования, сдачи анализов на мочеполовые инфекции и лечения воспалительных процессов в органах малого таза.″
Чтобы не допустить осложнений, я ввожу контрацептив в матку после обследования, сдачи анализов на мочеполовые инфекции и лечения воспалительных процессов в органах малого таза.″
Врач акушер-гинеколог Шустова Ольга Леонидовна
″Обратите внимание! Внутриматочная спираль повышает уязвимость половых органов перед возбудителями инфекций. Чтобы не допустить осложнений, я ввожу контрацептив в матку после обследования, сдачи анализов на мочеполовые инфекции и лечения воспалительных процессов в органах малого таза.″
Врач акушер-гинеколог
Шустова Ольга Леонидовна
Запись на приём
Этот метод контрацепции подходит курящим женщинам, диабетикам, гипертоникам, женщинам с нарушением жирового обмена, высоким риском опухолей груди, матки или шейки матки.
Если хочется установить спираль…
- Поговорите с врачом, которому доверяете. Узнайте, с какими контрацептивами он работает и что советует в конкретном случае.
 Нельзя выбирать такие приспособления по рекламному описанию на упаковке или мнению подруг: нужен опытный гинеколог.
Нельзя выбирать такие приспособления по рекламному описанию на упаковке или мнению подруг: нужен опытный гинеколог. - Не ориентируйтесь на цену. Дорогой контрацептив – не значит «более эффективный» или «универсальный». Цена не имеет значения – только индивидуальные особенности вашего организма.
- Расскажите гинекологу о страхах. Например, вы боитесь «врастания в матку» или «исчезновения месячных». Врач объяснит, какие страхи обоснованны, а какие – нет.
- Подробно расскажите доктору о своем образе жизни. Вспомните о прерванных беременностях. Сообщите, если имеете нескольких половых партнеров, не забудьте предупредить о лечении ЗППП в прошлом. Скажите, если наблюдаетесь у эндокринолога. Врач должен иметь максимально полную картину, чтобы назначить контрацептив и гарантировать вашу безопасность на следующие годы.
Противопоказания к введению ВМС
Установка спирали — не для вас, если вы:
- нерожавшая женщина до 35 лет;
- имеете диагнозы «гиперплазия эндометрия» или «эрозия шейки матки»;
- страдаете аллергией на медь;
- лечили воспаления внутренних половых органов после родов;
- удалили трубу или обе по причине внематочной беременности;
- занимаетесь сексом от случая к случаю или с разными партнерами;
- лечите диабет или принимаете таблетки с глюкокортикостероидами;
- подозреваете у себя беременность;
- наблюдаете или лечите опухоль половых органов;
- замечали сукровичные выделения или полноценное кровотечение из влагалища вне менструации.

Не рекомендуется устанавливать внутриматочную спираль женщинам с болезнями крови — например, с анемией или плохой свертываемостью. ВМС также не ставят при наличии острых воспалительных процессов в организме.
Как происходит установка спирали в матку
Пациентка усаживается в гинекологическое кресло. Врач вынимает ВМС из стерильной упаковки. Затем смазывает шейку матки обезболивающим средством и ставит приспособление.
8 из 10 женщин при введении контрацептива не ощущают ничего. 2 из 10 чувствуют едва заметный короткий дискомфорт, который исчезает через несколько секунд. Некоторым пациенткам гинеколог назначает антибиотики, если видит склонность к воспалительным заболеваниям малого таза.
Процедура занимает три минуты.
В какой период цикла ставят внутриматочную спираль
Установка спирали женщине возможна в любой день менструального цикла. Из гигиенических соображений лучше не приходить на процедуру в первые дни месячных. Но оптимальный период с 4 по 8 день цикла. В это время болевые ощущения самые слабые, шейка матки приоткрыта и низкая вероятность незамеченной беременности.
В это время болевые ощущения самые слабые, шейка матки приоткрыта и низкая вероятность незамеченной беременности.
После аборта можно вставлять контрацептив сразу. После естественных родов приспособление ставят на 2-3 месяц после осмотра в гинекологическом кресле. После кесарева сечения выжидают полгода.
Подготовка к установке ВМС
- Анализы. Гинеколог направляет пациентку на анализы крови и делает мазок для изучения микрофлоры влагалища, чтобы выявить возбудителей и назначить лечение инфекций, передающихся половым путём. Еще доктор назначает тест на беременность.
- Подбор изделия. Врач задает вопросы о самочувствии, делает УЗИ полости матки и яичников, чтобы исключить опухоли и выбрать тип ВМС.
- Введение. Доктор выбирает день цикла, когда установка спирали будет наименее дискомфортной для конкретной пациентки.
″Обратите внимание! Воздержитесь от секса за 1-2 дня перед введением внутриматочного контрацептива. Не спринцуйтесь, не пользуйтесь средствами для интимной гигиены — подмывайтесь только водой. Не вставляйте вагинальные свечи и таблетки.″
Не вставляйте вагинальные свечи и таблетки.″
Врач акушер-гинеколог Харичкова Алефтина Михайловна
Запись на приём
″Обратите внимание! Воздержитесь от секса за 1-2 дня перед введением внутриматочного контрацептива. Не спринцуйтесь, не пользуйтесь средствами для интимной гигиены — подмывайтесь только водой. Не вставляйте вагинальные свечи и таблетки.″
Врач акушер-гинеколог Харичкова Алефтина Михайловна
Запись на приём
″Обратите внимание! Воздержитесь от секса за 1-2 дня перед введением внутриматочного контрацептива. Не спринцуйтесь, не пользуйтесь средствами для интимной гигиены — подмывайтесь только водой. Не вставляйте вагинальные свечи и таблетки.″
Врач акушер-гинеколог
Харичкова Алефтина Михайловна
Запись на приём
Побочные эффекты и осложнения
Выпадение контрацептива. Иногда изделие само вываливается из матки. Ничего страшного: врач промахнулся с размером. Запишитесь к нему еще раз, чтобы вставить другое приспособление.
Ничего страшного: врач промахнулся с размером. Запишитесь к нему еще раз, чтобы вставить другое приспособление.
Обострение мочеполовых инфекций. С 3 по 6 месяц после процедуры могут дать знать о себе хронические заболевания внутренних половых органов. Это выражается в виде боли в пояснице или в паху, сопровождается высокой температурой и жжением во влагалище. Если такое случилось, звоните доктору. Он осмотрит вас и подберет лечение.
Маточные кровотечения и мажущие межменструальные выделения. Такое случается при воспалениях и гормональных скачках. Обратитесь к гинекологу, чтобы решить проблему.
Незначительное увеличение объема менструальной крови и усиление боли во время ПМС.
Полное исчезновение менструаций через несколько месяцев после процедуры – аменорея. Позвоните администратору клиники и обратитесь к гинекологу для лечения.
Исключительно редкие осложнения – воспаление эндометрия и прободение матки.
″Важно! ВМС не защищает от болезней, передающихся половым путем. Поэтому с новым партнером дополнительно используют презерватив.″
Поэтому с новым партнером дополнительно используют презерватив.″
Врач акушер-гинеколог Харичкова Алефтина Михайловна
Запись на приём
″Важно! ВМС не защищает от болезней, передающихся половым путем. Поэтому с новым партнером дополнительно используют презерватив.″
Врач акушер-гинеколог Харичкова Алефтина Михайловна
Запись на приём
″Важно! ВМС не защищает от болезней, передающихся половым путем. Поэтому с новым партнером дополнительно используют презерватив.″
Врач акушер-гинеколог
Харичкова Алефтина Михайловна
Запись на приём
Как вынуть спираль
Самостоятельно вынимать внутриматочный контрацептив запрещено: легко повредить слизистую шейки матки и влагалища, занести инфекцию. А у доктора удалить приспособление можно в любой момент, когда нет месячных. Перед этим гинеколог проводит общий осмотр в кресле, делает мазок на флору и цитологическое исследование.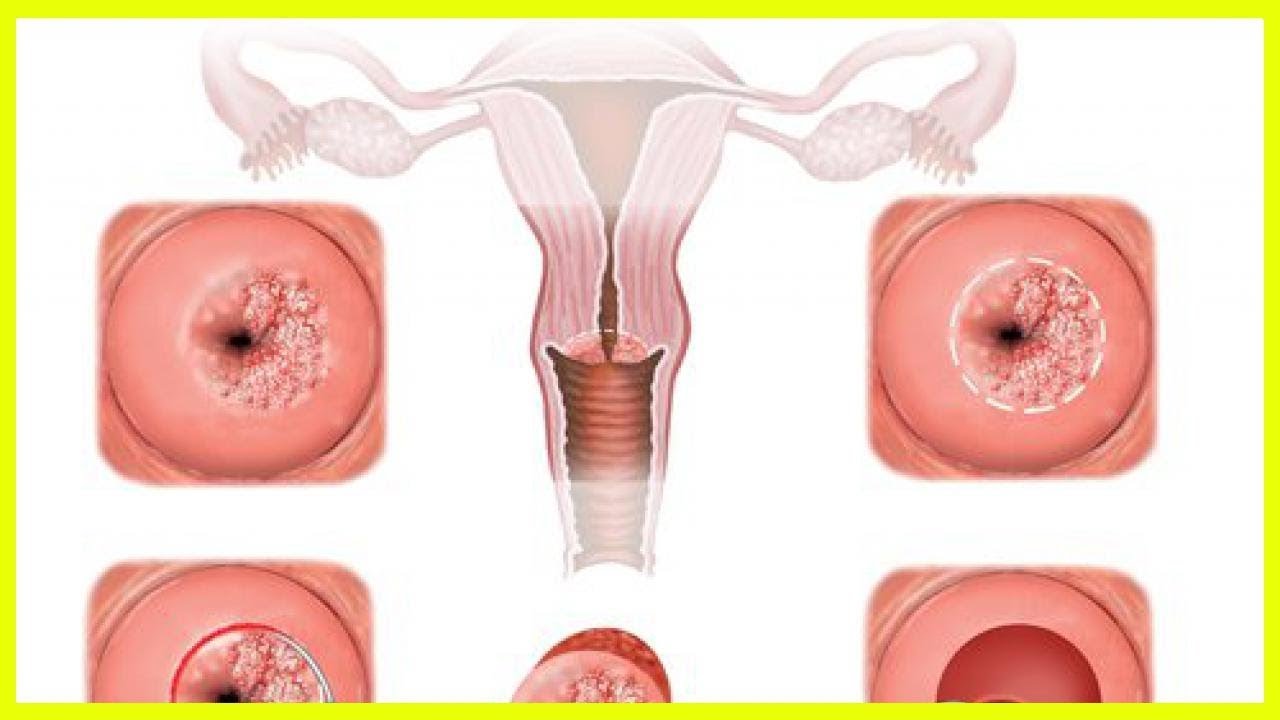 Затем медицинским инструментом – корнцангом или пинцетом, вынимает спираль из матки.
Затем медицинским инструментом – корнцангом или пинцетом, вынимает спираль из матки.
Изредка для удаления требуется операция под местным наркозом.
После извлечения изделия может ныть низ живота или появиться незначительные мажущие выделения. Через пару дней выделения пройдут сами, лечения не потребуется.
Рекомендации после удаления ВМС такие же, как после установки. Возможна задержка месячных на несколько дней.
Особенности гормональных ВМС
После установки гормональных ВМС:
- Месячные могут стать короче, и крови будет меньше обычного.
- У 2 из 10 женщин менструации могут исчезнуть совсем. Это связано не со «сном» яичников, как при приеме противозачаточных таблеток, а с замедлением роста слизистой оболочки матки.
- Может пройти анемия, которая появляется при чрезмерно обильных менструациях.
- Может увеличиться вес тела. В 9 из 10 случаев это связано с питанием и работой печени. Наличие внутриматочного контрацептива влияет на массу тела косвенно.

- Уменьшится риск гиперплазии и озлокачествления опухолей эндометрия.
Перед установкой гормональных ВМС доктор направляет пациентку на анализы крови. В лаборатории проверяют взаимное соотношение половых и других гормонов. Если есть отклонения от нормы, необходимо пройти осмотр у маммолога и эндокринолога.
Особенности ухода после установки ВМС
| После установки ВМС нужно | После установки ВМС нельзя |
| Сохранять физический покой 7-10 дней. То есть не заниматься спортом и не поднимать тяжести. | Заниматься сексом – 5 дней. |
| Подмываться только мягким средством для интимной гигиены. Мыло нарушает кислотность влагалища и приводит к гибели полезной флоры. | Вставлять тампоны в первые месячные: воспользуйтесь прокладками. |
| Мыться только в душе 4-5 дней. Не принимать ванну, не ходить в баню. | Принимать Аспирин – 5 дней. |
Прийти к гинекологу на осмотр через 10 дней после процедуры. | Спринцеваться – 4 дня. |
После установки спирали желательно приходить на профилактические осмотры раз в полгода-год.
Позвоните врачу, если:
- В течение первых дней после процедуры температура поднялась до 37,2 или выше.
- Месячные задерживаются дольше, чем на 3 недели.
- Появились выделения из влагалища с неприятным запахом.
- Болит низ живота, и боль не проходит дольше 2 дней.
- Открылось маточное кровотечение.
- Изделие вывалилось.
- Менструации очень болезненные, приходится пить обезболивающие лекарства.
Частые вопросы пациентов про установку ВМС
Как часто меняют ВМС?
Негормональные изделия служат 10 лет. Просто приходите на профилактический осмотр раз в полгода-год, если ничего не беспокоит. И попросите врача вытащить контрацептив, если хотите забеременеть.
Гормональные изделия меняют раз в 5 лет. Новое приспособление ставят сразу после извлечения отслужившего.
Доктор сообщит срок годности конкретного изделия, когда выберет его во время осмотра.
Можно ли забеременеть при ношении негормональной ВМС?
Вероятность беременности – примерно 8 шансов из 1000 за год. 1 из 2 беременностей с ВМС заканчивается выкидышем.
Вероятность увидеть тест с двумя полосками резко увеличится, если приспособление сместится или вывалится из полости матки, а вы этого не заметите. Такое может случиться во время месячных. Поэтому проверяйте раз в месяц, на месте ли изделие. Помойте руки с мылом и нащупайте во влагалище усики. Если раньше вы находили их мигом, а теперь вдруг не нашли – сразу запишитесь к гинекологу на осмотр.
Как узнать о наступлении беременности?
Беременность возможна, если месячные задерживаются дольше, чем на 2 недели. Сделайте тест и запишитесь к врачу, если он окажется положительным. Врач вынет ВМС, чтобы сохранить ребенка.
Некоторые женщины переживают, что спираль врастет в тело плода. Это миф: ребенок в матке окружен плотной оболочкой, контрацептив ему не навредит. Но лучше извлечь его, чтобы ткани матки восстановились.
Это миф: ребенок в матке окружен плотной оболочкой, контрацептив ему не навредит. Но лучше извлечь его, чтобы ткани матки восстановились.
Как забеременеть после установки спирали и ее удаления в будущем?
Противозачаточный эффект от таких изделий легко обратим. В течение первого же года вероятность зачатия достигнет 96%. Месячные нормализуются в первый же цикл, ткани матки восстановятся за 2-3 месяца.
Зачатию могут воспрепятствовать мочеполовые инфекции, которые нередко обостряются при ношении спирали. Причиной бесплодия станет не контрацептив, а возбудители ЗППП – например, хламидии. Из-за этого это средство контрацепции не рекомендуют нерожавшим женщинам и тем, кто лечил бесплодие.
Когда можно планировать ребенка?
На следующий месяц после извлечения контрацептива.
Если у Вас остались вопросы или Вы хотите записаться к нашему гинекологу на осмотр и консультацию, оставьте заявку на сайте или позвоните по телефону: +7 (495) 114-51-51.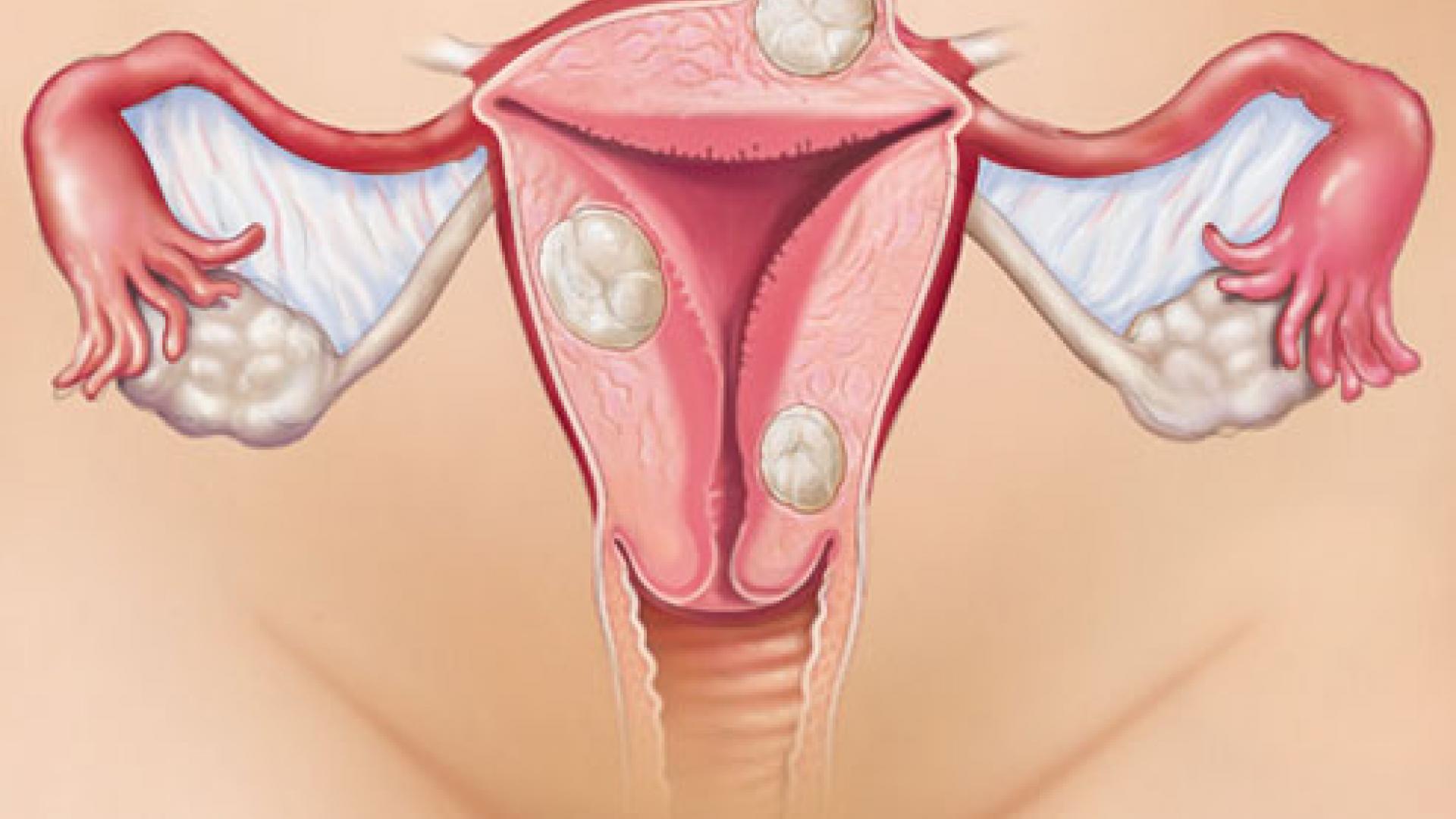 Мы перезвоним вам и подберем удобное время визита, а также напомним о записи за день до посещения клиники.
Мы перезвоним вам и подберем удобное время визита, а также напомним о записи за день до посещения клиники.
Врачи, осуществляющие установку внутриматочной спирали (ВМС)
Стоимость
| Установка внутриматочной спирали |
- Прием врача-акушера-гинеколога лечебно-диагностический, первичный, амбулаторный 1 900
- УЗИ органов малого таза женщины2 100
- Введение внутриматочной спирали3 800
- Введение ВМК «Мирена» включая стоимость контрацептива24 000
- Введение внутриматочной спирали (включая стоимость контрацептива)7 200
- Извлечение ВМС, неосложненное1 200
- Извлечение ВМС, осложненное2 800
Дисменорея | GLOWM
Обычно первичная дисменорея возникает в течение 6–12 месяцев после менархе и почти всегда возникает в овуляторных циклах. Около 88% подростков с дисменореей испытывают первую болезненную менструацию в течение первых 2 лет после менархе. 13 Дисменорея, возникающая более чем через 2 года после менархе, с большей вероятностью будет вторичной дисменореей, и необходимо тщательно искать первопричину. Первичная дисменорея обычно начинается за несколько часов до или сразу после начала менструации.Спазмы наиболее сильны в первый или второй день менструации. Характерно, что боли носят спазматический характер и наиболее сильны в нижней части живота, но могут также иррадиировать в спину и внутренние поверхности бедра, и их часто описывают как боли, похожие на схватки. Спазм обычно сопровождается одним или несколькими системными симптомами, включая тошноту и рвоту (89%), усталость (85%), диарею (60%), боль в пояснице (60%) и головную боль (45%). Нервозность, головокружение и в некоторых тяжелых случаях обмороки и коллапс могут быть связаны с первичной дисменореей.Симптомы, продолжающиеся от нескольких часов до 1 дня, редко сохраняются более 2–3 дней.
13 Дисменорея, возникающая более чем через 2 года после менархе, с большей вероятностью будет вторичной дисменореей, и необходимо тщательно искать первопричину. Первичная дисменорея обычно начинается за несколько часов до или сразу после начала менструации.Спазмы наиболее сильны в первый или второй день менструации. Характерно, что боли носят спазматический характер и наиболее сильны в нижней части живота, но могут также иррадиировать в спину и внутренние поверхности бедра, и их часто описывают как боли, похожие на схватки. Спазм обычно сопровождается одним или несколькими системными симптомами, включая тошноту и рвоту (89%), усталость (85%), диарею (60%), боль в пояснице (60%) и головную боль (45%). Нервозность, головокружение и в некоторых тяжелых случаях обмороки и коллапс могут быть связаны с первичной дисменореей.Симптомы, продолжающиеся от нескольких часов до 1 дня, редко сохраняются более 2–3 дней.
Первичная дисменорея должна диагностироваться по ее положительным клиническим признакам, а не путем исключения других причин дисменореи. Признаками первичной дисменореи являются:
Признаками первичной дисменореи являются:
- Первоначальное начало первичной дисменореи. Состояние должно начаться в течение нескольких месяцев и самое большее в течение 2 лет после менархе. Несмотря на такие довольно жесткие критерии, диагноз эндометриоза может быть чрезвычайно трудно исключить, потому что связанная с эндометриозом дисменорея имеет поразительное сходство с первичной дисменореей.Обычно дисменорея эндометриоза у подростков начинается через 2,9 года после менархе. 14
- Продолжительность судорог. Судороги редко продолжаются более 48–72 часов. Обычно боль длится всего 24 часа или меньше. Боль также начинается за несколько часов до или чаще только после начала менструального цикла. Дисменорея, которая начинается до начала менструального цикла и длится несколько дней на протяжении всего периода менструального цикла, с меньшей вероятностью будет первичной дисменореей.
- Характер боли. Это описывается как схваткообразная или похожая на схватку боль.

- Тазовое обследование. Во время обследования (включая ректовагинальное) не должно быть обнаружено никаких отклонений от нормы, которые могли бы объяснить первичную дисменорею.
Этиология
Поведенческие и психологические факторы, ишемия матки, стеноз или сужение шейки матки, повышенное высвобождение вазопрессина, повышенная активность матки, а также повышенная выработка и высвобождение простаноидов маткой являются причинами первичной дисменореи.Данные свидетельствуют о том, что у большинства женщин с первичной дисменореей наблюдается повышенная или ненормальная выработка и выделение простаноидов маткой, что приводит к аномальной активности матки и, следовательно, к боли. 15 , 16 , 17 , 18 , 19 , 20
Хотя психологические факторы не были убедительно доказаны их вклад следует учитывать у пациентов, которые не ответили на медикаментозное лечение, и при отсутствии какой-либо видимой патологии таза для учета боли. В то время как многие психоаналитические формулировки были предложены для объяснения основы дисменореи, ни один из этих отчетов не изучал пациентов до развития дисменореи. 7 Такие наблюдения могут быть дополнением или результатом дисменореи, но не вызывают первичной дисменореи. 7 Психологические факторы, безусловно, могут влиять на реактивный компонент боли и, следовательно, на восприятие очевидной повышенной интенсивности боли. Ожидается, что ежемесячное ожидание тяжелой дисменореи само по себе вызовет немалый стресс.Дисменорея чаще встречается у работающих женщин и у женщин, получивших более высокие баллы по шкале Хассла, которая является мерой пережитого стресса или трудностей. 7 Было продемонстрировано, что такое стрессовое событие, как дисменорея, снижает иммунный ответ женщины на 26 день, а также на 1 и 2 дни цикла. 21 Первичная дисменорея сама по себе не является психологическим расстройством, но при ее лечении поставщик медицинских услуг может повысить общую эффективность фармакотерапии за счет надлежащего обращения с реактивным компонентом боли.
В то время как многие психоаналитические формулировки были предложены для объяснения основы дисменореи, ни один из этих отчетов не изучал пациентов до развития дисменореи. 7 Такие наблюдения могут быть дополнением или результатом дисменореи, но не вызывают первичной дисменореи. 7 Психологические факторы, безусловно, могут влиять на реактивный компонент боли и, следовательно, на восприятие очевидной повышенной интенсивности боли. Ожидается, что ежемесячное ожидание тяжелой дисменореи само по себе вызовет немалый стресс.Дисменорея чаще встречается у работающих женщин и у женщин, получивших более высокие баллы по шкале Хассла, которая является мерой пережитого стресса или трудностей. 7 Было продемонстрировано, что такое стрессовое событие, как дисменорея, снижает иммунный ответ женщины на 26 день, а также на 1 и 2 дни цикла. 21 Первичная дисменорея сама по себе не является психологическим расстройством, но при ее лечении поставщик медицинских услуг может повысить общую эффективность фармакотерапии за счет надлежащего обращения с реактивным компонентом боли.
Традиционно расширение шейки матки выполнялось для облегчения первичной дисменореи на основании расширения цервикального канала. Однако нет объективных данных, подтверждающих предположение, что у женщин с первичной дисменореей имеется относительный стеноз или сужение цервикального канала. У небольшого числа женщин, у которых действительно есть стеноз шейки матки, связанный с менструальными спазмами, состояние является вторичной дисменореей.
Первичная дисменорея возникает только в овуляторных циклах. 15 , 17 Дисменорея, возникающая в ановуляторных циклах, имеет вторичный тип. Первичная дисменорея может быть легко купирована приемом оральных противозачаточных таблеток, подавляющих овуляцию. Некоторые предварительные исследования показывают, что у женщин с дисменореей во время менструации может наблюдаться повышение уровня циркулирующего вазопрессина. 22 Однако серийные уровни до и во время менструации изучены недостаточно. Повышение уровня вазопрессина без сопутствующего повышения уровня окситоцина может вызывать аритмические сокращения матки, которые с большей вероятностью вызывают гипоксию и ишемию матки.Используя эти наблюдения, предварительное исследование показывает, что антагонист вазопрессина способен подавлять аномальные сокращения матки и облегчать первичную дисменорею. 23
Повышение уровня вазопрессина без сопутствующего повышения уровня окситоцина может вызывать аритмические сокращения матки, которые с большей вероятностью вызывают гипоксию и ишемию матки.Используя эти наблюдения, предварительное исследование показывает, что антагонист вазопрессина способен подавлять аномальные сокращения матки и облегчать первичную дисменорею. 23
Имеется достаточно доказательств того, что повышенная или ненормальная продукция и высвобождение простаноидов и эйкозаноидов эндометрия у многих женщин с первичной дисменореей вызывает аномальную активность матки и приводит к гипоксии и ишемии матки. 15 , 16 , 17 , 18 , 19 , 20 Во-первых, есть поразительное сходство между клиническими проявлениями первичной дисмении и теорией. индуцируется при введении экзогенных простагландинов E 2 или F 2α .В обоих случаях возникают сокращения матки, часто наблюдаются диарея, рвота и тошнота. Во-вторых, измерения уровней простагландинов при биопсии эндометрия в лютеиновой фазе, смывании струй эндометрия и менструальных жидкостях показали, что у женщин с болезненной первичной дисменореей концентрация простагландинов значительно выше нормы. Секреторный эндометрий, находящийся под влиянием прогестерона, имеет более высокие концентрации простагландинов, чем пролиферативный эндометрий, и без увеличения концентрации простагландина в эндометрии, наблюдаемого в эндометрии ановуляторных циклов.Было показано, что многие нестероидные противовоспалительные препараты, которые являются ингибиторами простагландин-синтетазы, эффективны при лечении первичной дисменореи. В отношении некоторых из этих ингибиторов простагландинсинтетазы также есть объективные данные, показывающие, что облегчение первичной дисменореи вызвано и сопровождается сопутствующим снижением простагландинов матки, выделяемых во время менструации.
Во-вторых, измерения уровней простагландинов при биопсии эндометрия в лютеиновой фазе, смывании струй эндометрия и менструальных жидкостях показали, что у женщин с болезненной первичной дисменореей концентрация простагландинов значительно выше нормы. Секреторный эндометрий, находящийся под влиянием прогестерона, имеет более высокие концентрации простагландинов, чем пролиферативный эндометрий, и без увеличения концентрации простагландина в эндометрии, наблюдаемого в эндометрии ановуляторных циклов.Было показано, что многие нестероидные противовоспалительные препараты, которые являются ингибиторами простагландин-синтетазы, эффективны при лечении первичной дисменореи. В отношении некоторых из этих ингибиторов простагландинсинтетазы также есть объективные данные, показывающие, что облегчение первичной дисменореи вызвано и сопровождается сопутствующим снижением простагландинов матки, выделяемых во время менструации.
У здоровых женщин, не страдающих дисменореей, наблюдаются колебания активности матки в разные фазы менструального цикла. Эти изменения в тонусе покоя, активном давлении и частоте сокращений вызваны изменениями уровней стероидных гормонов яичников, которые влияют на чувствительность миометрия к утеротоническим веществам, изменением концентрации простагландинов в эндометрии и других утеротонических веществ, которые все еще могут быть неопределенный. Во время менструации у женщин, не страдающих дисменореей, тонус матки в покое самый низкий (<10 мм рт. Ст.), Активное давление максимальное (120 мм рт. Ст.), А количество сокращений (3-4 за 10 минут) наименьшее по сравнению с остальным периодом. цикл. 4 , 5 , 11 , 15 , 16 У женщин с дисменореей повышенное выделение простагландинов матки вызывает значительную степень гипоксии матки и гиперактивность миометрия. ишемия. У женщин с первичной дисменореей наблюдались четыре различных типа нарушений сокращения матки, включая повышенный тонус матки в состоянии покоя, повышенное активное давление, повышенное количество сокращений и несогласованную или аритмическую активность матки.
Эти изменения в тонусе покоя, активном давлении и частоте сокращений вызваны изменениями уровней стероидных гормонов яичников, которые влияют на чувствительность миометрия к утеротоническим веществам, изменением концентрации простагландинов в эндометрии и других утеротонических веществ, которые все еще могут быть неопределенный. Во время менструации у женщин, не страдающих дисменореей, тонус матки в покое самый низкий (<10 мм рт. Ст.), Активное давление максимальное (120 мм рт. Ст.), А количество сокращений (3-4 за 10 минут) наименьшее по сравнению с остальным периодом. цикл. 4 , 5 , 11 , 15 , 16 У женщин с дисменореей повышенное выделение простагландинов матки вызывает значительную степень гипоксии матки и гиперактивность миометрия. ишемия. У женщин с первичной дисменореей наблюдались четыре различных типа нарушений сокращения матки, включая повышенный тонус матки в состоянии покоя, повышенное активное давление, повышенное количество сокращений и несогласованную или аритмическую активность матки. У большинства пациенток с первичной дисменореей тонус матки в покое повышен. Когда присутствует более одной из этих аномалий сокращения матки, они имеют тенденцию усиливать друг друга, и боль возникает с гораздо меньшим изменением аномалии, чем когда присутствует только одна. Когда активность матки ненормальна и повышена, кровоток в матке снижается. При подавлении аномальной активности кровоток в матке усиливается, и симптомы исчезают. Одним из механизмов, вызывающих боль при первичной дисменореи, является ишемия матки или гипоксия матки.
У большинства пациенток с первичной дисменореей тонус матки в покое повышен. Когда присутствует более одной из этих аномалий сокращения матки, они имеют тенденцию усиливать друг друга, и боль возникает с гораздо меньшим изменением аномалии, чем когда присутствует только одна. Когда активность матки ненормальна и повышена, кровоток в матке снижается. При подавлении аномальной активности кровоток в матке усиливается, и симптомы исчезают. Одним из механизмов, вызывающих боль при первичной дисменореи, является ишемия матки или гипоксия матки.
Для лучшего понимания патофизиологии первичной дисменореи и механизма действия нестероидных противовоспалительных препаратов при облегчении этого состояния необходимо изучить биосинтез эйкозаноидов. Простагландины представляют собой углеводороды C20 с циклопентеновым кольцом и присутствуют в большинстве тканей млекопитающих, где они вырабатываются локально под контролем микросомальных ферментов, которые вместе называются простагландин синтетазой. Путь биосинтеза простагландинов, включая простациклин и тромбоксаны, показан на рисунке 1.Простагландины синтезируются из свободных и ненасыщенных жирных кислот, таких как арахидоновая кислота и эйкозатриеновая кислота, которые часто образуются в результате превращения фосфолипидов, триглицеридов и сложных эфиров холестерина ферментом ацилгидролазой, простагландины продуцируются под влиянием циклооксигеназы (COX), изомеразы, и редуктаза, которые вместе называются простагландинсинтетазой. 17 Существуют две изоформы ЦОГ, ЦОГ-1 и ЦОГ-2, которые кодируются разными генами. 24 , 25 Ген ЦОГ-1, который является конститутивным и представляет собой домашний фермент, расположен на хромосоме 9. 25 ЦОГ-2, который является индуцибельным, отвечает за изменения продукции простагландинов и кодируется геном на хромосоме 1. 25 Важными факторами являются наличие арахидоновой кислоты, травма эндометриальных клеток, а также доступность и индуцируемость ЦОГ.
Путь биосинтеза простагландинов, включая простациклин и тромбоксаны, показан на рисунке 1.Простагландины синтезируются из свободных и ненасыщенных жирных кислот, таких как арахидоновая кислота и эйкозатриеновая кислота, которые часто образуются в результате превращения фосфолипидов, триглицеридов и сложных эфиров холестерина ферментом ацилгидролазой, простагландины продуцируются под влиянием циклооксигеназы (COX), изомеразы, и редуктаза, которые вместе называются простагландинсинтетазой. 17 Существуют две изоформы ЦОГ, ЦОГ-1 и ЦОГ-2, которые кодируются разными генами. 24 , 25 Ген ЦОГ-1, который является конститутивным и представляет собой домашний фермент, расположен на хромосоме 9. 25 ЦОГ-2, который является индуцибельным, отвечает за изменения продукции простагландинов и кодируется геном на хромосоме 1. 25 Важными факторами являются наличие арахидоновой кислоты, травма эндометриальных клеток, а также доступность и индуцируемость ЦОГ. стимулирующие выработку простагландинов. В тканях матки арахидоновая кислота обычно продуцируется из фосфолипидов путем гидролиза лизосомальным ферментом фосфолипазой A 2 . Поскольку этот фермент регулирует гидролиз фосфолипидов, фосфолипаза A 2 , а не доступность арахидоновой кислоты, может быть более важным фактором, ограничивающим скорость биосинтеза простагландинов.
стимулирующие выработку простагландинов. В тканях матки арахидоновая кислота обычно продуцируется из фосфолипидов путем гидролиза лизосомальным ферментом фосфолипазой A 2 . Поскольку этот фермент регулирует гидролиз фосфолипидов, фосфолипаза A 2 , а не доступность арахидоновой кислоты, может быть более важным фактором, ограничивающим скорость биосинтеза простагландинов.
Рис. 1. Схематическое изображение пути биосинтеза простагландинов и родственных соединений посредством каскада арахидоновой кислоты из фосфолипидов. (Dawood MY: Гормоны, простагландины и дисменорея. In Dawood MY [ed]: Dysmenorrhea, p 21. Baltimore: Williams & Wilkins, 1981) |
Прогестерон оказывает важное влияние на стабильность лизосом; высокий уровень прогестерона имеет тенденцию стабилизировать лизосомы, а снижающийся уровень прогестерона лабилирует его. В конце лютеиновой фазы менструального цикла, если беременность не наступает, желтое тело подвергается регрессии, что приводит к снижению уровня прогестерона и, следовательно, лизосомной нестабильности. Лабилизация лизосом затем сопровождается менструальным кровотечением, и высвобождается фосфолипаза A 2 , вызывая гидролиз фосфолипидов из клеточной мембраны и образование арахидоновой кислоты. Эта постоянная доступность повышенного содержания арахидоновой кислоты вместе с внутриклеточным разрушением и травмой, сопровождающими начало менструации, стимулирует выработку простагландинов.
В конце лютеиновой фазы менструального цикла, если беременность не наступает, желтое тело подвергается регрессии, что приводит к снижению уровня прогестерона и, следовательно, лизосомной нестабильности. Лабилизация лизосом затем сопровождается менструальным кровотечением, и высвобождается фосфолипаза A 2 , вызывая гидролиз фосфолипидов из клеточной мембраны и образование арахидоновой кислоты. Эта постоянная доступность повышенного содержания арахидоновой кислоты вместе с внутриклеточным разрушением и травмой, сопровождающими начало менструации, стимулирует выработку простагландинов.
У женщин с первичной дисменореей ткани эндометрия способны к повышенной выработке и высвобождению простагландинов во время менструации. Пиклс и его коллеги 26 были первыми, кто измерил простагландины в менструальной жидкости и продемонстрировал, что женщины с дисменореей производят в 8–13 раз больше простагландина F, чем женщины без менструации. У женщин с первичной дисменореей во время менструации выделяется значительно большее количество простагландинов (рис. 2). Большая часть производства и высвобождения простагландинов происходит в течение первых 48 часов менструального цикла, что является причиной сильной боли, испытываемой в течение первого или второго дня менструации при первичной дисменорее. Результаты корреляции между количеством простагландинов, высвобождаемых в менструальной жидкости за час, и клиническими симптомами дисменореи в течение первых 48 часов менструации показаны на Рисунке 3. Существует отличная корреляция между количеством выделяемых простагландинов и интенсивностью. боли в течение этого времени.Эндометрий человека в лютеиновой фазе от женщин с дисменореей in vitro продуцирует в семь раз больше простагландина F 2α , чем эндометрий в лютеиновой фазе нормальных женщин. 27
2). Большая часть производства и высвобождения простагландинов происходит в течение первых 48 часов менструального цикла, что является причиной сильной боли, испытываемой в течение первого или второго дня менструации при первичной дисменорее. Результаты корреляции между количеством простагландинов, высвобождаемых в менструальной жидкости за час, и клиническими симптомами дисменореи в течение первых 48 часов менструации показаны на Рисунке 3. Существует отличная корреляция между количеством выделяемых простагландинов и интенсивностью. боли в течение этого времени.Эндометрий человека в лютеиновой фазе от женщин с дисменореей in vitro продуцирует в семь раз больше простагландина F 2α , чем эндометрий в лютеиновой фазе нормальных женщин. 27
Рис. 2. Простагландины (PG) менструальной жидкости у здоровых субъектов, женщин с дисменореей и женщин с дисменорее, получавших оральные контрацептивы (ОК). |
Рис. 3. Взаимосвязь между клиническими симптомами первичной дисменореи (оценка дисменореи) и количеством менструаций у женщин с дисменореей. Когда скорость высвобождения простагландинов увеличивалась, клинические симптомы (дисменорея) также усиливались. Существует прямая зависимость между клиническими симптомами и количеством простагландина, выделяемого за тот же период времени.(Dawood MY: Гормоны, простагландины и дисменорея. In Dawood MY [ed]: Dysmenorrhea, p 21. Baltimore: Williams & Wilkins, 1981) |
Арахидоновая кислота или эйкозатриеновая кислота также могут быть преобразованы через 5- липоксигеназный путь (рис. 1) к 5-гидроксипероксиэйкозатетраеновой кислоте (5-HPETE) и лейкотриенам (A 4 , B 4 , C 4 , D 4 ). Лейкотриены и 5-HPETE стимулируют сокращение матки. Факторы, регулирующие путь 5-липоксигеназы в небеременной матке человека, неизвестны.
1) к 5-гидроксипероксиэйкозатетраеновой кислоте (5-HPETE) и лейкотриенам (A 4 , B 4 , C 4 , D 4 ). Лейкотриены и 5-HPETE стимулируют сокращение матки. Факторы, регулирующие путь 5-липоксигеназы в небеременной матке человека, неизвестны.
Постулируемые механизмы возникновения боли от тазовых структур при первичной дисменорее суммированы на Рисунке 4. Повышенная выработка маткой и высвобождение простагландинов во время менструации вызывает повышенную аномальную активность матки, которая затем вызывает гипоксию и боль матки. Повышенная активность матки и ишемия или гипоксия матки – два основных фактора, вызывающих боль. Простагландины, такие как простагландин E 2 , и циклические эндопероксиды повышают чувствительность болевых волокон в тазу и матке к действию веществ или факторов, вызывающих боль.Такое понимание патофизиологии первичной дисменореи позволило рационально использовать нестероидные противовоспалительные препараты для облегчения первичной дисменореи, а не фармакотерапию, которая просто подавляет сокращения матки, например, с помощью бета-миметиков.
Рис. 4. Механизм возникновения боли от тазовых структур при первичной дисменорее. (Dawood MY: Гормоны, простагландины и дисменорея. В Dawood MY [ed]: Dysmenorrhea, p 21.Baltimore: Williams & Wilkins, 1981) |
Роль простаноидов, таких как тромбоксан A 2 и простациклин, а также лейкотриенов при первичной дисменорее изучена недостаточно. Предварительные данные свидетельствуют о том, что простациклин участвует в патофизиологии первичной дисменореи. 28 Повышенный лейкотриен в матке может быть причиной некоторых форм первичной дисменореи 29 , которые не реагируют на терапию НПВП, потому что лейкотриены продуцируются через путь фермента 5-липоксигеназы, а не через путь циклооксигеназы (рис.1). Простациклин является сильнодействующим вазодилататором, расслабляющим мышцы матки in vitro. Снижение уровня простациклина может усиливать активность матки и сужение сосудов, что вызывает гипоксию, ишемию и боль. У некоторых женщин с первичной дисменореей причиной боли может быть дисбаланс концентраций различных простагландинов, а не их абсолютное увеличение или уменьшение.
У некоторых женщин с первичной дисменореей причиной боли может быть дисбаланс концентраций различных простагландинов, а не их абсолютное увеличение или уменьшение.
Дифференциальный диагноз
Дифференциальный диагноз первичной дисменореи включает в себя все причины вторичной дисменореи, такие как эндометриоз, наличие внутриматочной спирали, воспалительные заболевания и инфекции органов малого таза, аденомиоз, миома матки, полипы и спайки, врожденные пороки развития матки. система ( e.грамм. двустворчатая и перегородка матки, поперечная перегородка влагалища, рудиментарный слепой рог матки), стриктуры или стеноз шейки матки, кисты яичников, синдром тазовой перегрузки и дефекты широкой связки (синдром Аллена-Мастерс). Особо следует учитывать эндометриоз, так как он может очень сильно имитировать первичную дисменорею и может начаться с началом менархе или вскоре после этого. Было показано, что тазовая боль и дисменорея из-за эндометриоза у женщин-подростков возникают примерно 2 раза. 9 лет после менархе. 14 Вопреки общепринятому мнению, эндометриоз может возникать у этих подростков и у чернокожих женщин, как показывает все более частое использование лапароскопии. Пациентам с сильными показаниями к эндометриозу, например, с семейным анамнезом эндометриоза у их сестер или матерей (8% риск), лапароскопию следует проводить довольно рано во время лечения после неудачной медикаментозной терапии.
9 лет после менархе. 14 Вопреки общепринятому мнению, эндометриоз может возникать у этих подростков и у чернокожих женщин, как показывает все более частое использование лапароскопии. Пациентам с сильными показаниями к эндометриозу, например, с семейным анамнезом эндометриоза у их сестер или матерей (8% риск), лапароскопию следует проводить довольно рано во время лечения после неудачной медикаментозной терапии.
Не существует специальных диагностических тестов для подтверждения диагноза первичной дисменореи.Большинство исследований используются для подтверждения наличия поражений, ответственных за вторичную дисменорею.
Менеджмент
Общий подход к менеджменту должен включать умелое манипулирование психологическими и поведенческими факторами и специфическую фармакотерапию. 1 , 2 , 3 , 4 , 16 Тщательная оценка доли психологического или реактивного компонента боли при дисменорее у каждого из пациентов необходим для соответствующей терапии или комбинации методов лечения. Эффективность фармакотерапии и других форм терапии можно значительно повысить с помощью простой психотерапии, которая сопровождает диалог между врачом и пациентом, объяснения и заверения со стороны врача. При лечении первичной дисменореи использовались различные методы лечения, которые суммированы в таблице 1. Наиболее эффективными лекарствами являются оральные контрацептивы и НПВП, которые являются ингибиторами простагландинсинтетазы. Препаратом выбора для облегчения первичной дисменореи являются эффективные НПВП.Однако выбор лекарства зависит от того, предпочитает ли женщина оральные контрацептивы для своих потребностей в контроле над рождаемостью и есть ли какие-либо противопоказания к использованию комбинированных оральных контрацептивов или НПВП. Выбор лекарств и тактика лечения первичной дисменореи описаны в алгоритме на Рисунке 5.
Эффективность фармакотерапии и других форм терапии можно значительно повысить с помощью простой психотерапии, которая сопровождает диалог между врачом и пациентом, объяснения и заверения со стороны врача. При лечении первичной дисменореи использовались различные методы лечения, которые суммированы в таблице 1. Наиболее эффективными лекарствами являются оральные контрацептивы и НПВП, которые являются ингибиторами простагландинсинтетазы. Препаратом выбора для облегчения первичной дисменореи являются эффективные НПВП.Однако выбор лекарства зависит от того, предпочитает ли женщина оральные контрацептивы для своих потребностей в контроле над рождаемостью и есть ли какие-либо противопоказания к использованию комбинированных оральных контрацептивов или НПВП. Выбор лекарств и тактика лечения первичной дисменореи описаны в алгоритме на Рисунке 5.
Таблица1. Доступные методы лечения первичной дисменореи
Подход | Специфические методы |
Хирургическое вмешательство 002 | Дилатация и выскабливание, пресакральная неврэктомия |
Эндокринная терапия | Таблетки для пероральной контрацепции, ингибирование овуляции |
Ненаркотики, наркотики | |
Нервная блокада или стимуляция | Инъекция алкоголя или местного анестетика в маточно-крестцовые связки, чрескожная электрическая стимуляция нервов |
Ингибитор простагландинсинтетазы | Блокаторы циклооксигеназы (индометацин, ибупрофен, напроксен натрия, флуфенаминовая кислота) |
Рис. |
ОРАЛЬНЫЕ КОНТРАЦЕПТИВЫ (ОКП)
Если пациентка желает использовать противозачаточные комбинированные оральные противозачаточные таблетки, это предпочтительный метод, поскольку она также может избавиться от первичной дисменореи.Кокрановский анализ, проведенный в 2001 году на основании четырех рандомизированных контролируемых испытаний, показал, что комбинация пероральных ОКР со средними дозами эстрогенов и прогестагенов первого / второго поколения более эффективна, чем плацебо, для облегчения первичной дисменореи. 30 У женщин, принимающих ОКП, уровень простагландина в менструальной жидкости снижается до уровня ниже нормы. 19 Это сокращение простагландинов в менструальной жидкости происходит за счет двух механизмов. Во-первых, ОКР уменьшают объем менструальной жидкости за счет подавления роста ткани эндометрия, что приводит к снижению уровня простагландинов.Во-вторых, ингибирование овуляции с помощью ОСР замедляет развитие эндометрия и вызывает ановуляторный цикл с эндокринной средой, которая по существу аналогична ранней пролиферативной фазе менструального цикла, когда уровни простагландинов в эндометрии низкие. Отсутствие уровней прогестерона в лютеиновой фазе, необходимых для увеличения биосинтеза простагландинов эндометрия, также способствует ановуляторному механизму снижения простагландинов в менструальной жидкости. OCPS может также снизить повышение уровня вазопрессина в плазме, обнаруживаемое у женщин с дисменореей, и привести к ослаблению гиперсокращаемости матки. 31 С помощью ОКП более 90% женщин с дисменореей могут быть удовлетворительно избавлены от первичной дисменореи.
19 Это сокращение простагландинов в менструальной жидкости происходит за счет двух механизмов. Во-первых, ОКР уменьшают объем менструальной жидкости за счет подавления роста ткани эндометрия, что приводит к снижению уровня простагландинов.Во-вторых, ингибирование овуляции с помощью ОСР замедляет развитие эндометрия и вызывает ановуляторный цикл с эндокринной средой, которая по существу аналогична ранней пролиферативной фазе менструального цикла, когда уровни простагландинов в эндометрии низкие. Отсутствие уровней прогестерона в лютеиновой фазе, необходимых для увеличения биосинтеза простагландинов эндометрия, также способствует ановуляторному механизму снижения простагландинов в менструальной жидкости. OCPS может также снизить повышение уровня вазопрессина в плазме, обнаруживаемое у женщин с дисменореей, и привести к ослаблению гиперсокращаемости матки. 31 С помощью ОКП более 90% женщин с дисменореей могут быть удовлетворительно избавлены от первичной дисменореи. Полезно попробовать оральные контрацептивы в течение 3-4 месяцев. Анализ ХОП длительного применения показал, что в немногих исследованиях действительно сообщалось о менструальной боли, но этот режим показал себя немного лучше, чем циклический. 32 Женщины, которые хорошо реагируют на оральные контрацептивы, могут оставаться на этом режиме. Однако, если дисменорея не купируется должным образом, можно добавить соответствующие НПВП.Затем можно отслеживать реакцию на НПВП, как у пациента, которому изначально вводят такое средство.
Полезно попробовать оральные контрацептивы в течение 3-4 месяцев. Анализ ХОП длительного применения показал, что в немногих исследованиях действительно сообщалось о менструальной боли, но этот режим показал себя немного лучше, чем циклический. 32 Женщины, которые хорошо реагируют на оральные контрацептивы, могут оставаться на этом режиме. Однако, если дисменорея не купируется должным образом, можно добавить соответствующие НПВП.Затем можно отслеживать реакцию на НПВП, как у пациента, которому изначально вводят такое средство.
НЕСТЕРОИДНЫЕ ПРОТИВОВоспалительные препараты (НПВП)
Женщинам с первичной дисменореей можно назначать нестероидные противовоспалительные препараты, если у них нет гастродуоденальных язв или у них гиперчувствительность к НПВП. Такая терапия может быть разрешена на 3–6 месяцев с корректировкой доз и типа НПВП. Если облегчения нет, показана лапароскопия. При соблюдении таких мер и постановке правильного диагноза первичной дисменореи 80–85% пациентов получают облегчение. Доказательства уровня 1 показывают, что НПВП значительно лучше или в 7,9 раз более эффективны для облегчения боли, чем плацебо. 33 Тем не менее, этого недостаточно для выявления отдельных НПВП, поскольку большинство сравнений основано на нескольких исследованиях, которые не подходят для метаанализа. Следовательно, недостаточно данных, чтобы определить, какой из НПВП (если таковой имеется) является наиболее эффективным и безопасным для лечения дисменореи. Лично я предпочитаю выбрать эффективный НПВП, который существует уже долгое время, в настоящее время доступен в виде дженерика и, следовательно, является относительно недорогим, имеет множество рандомизированных клинических испытаний с данными о времени наступления облегчения с первой дозы.К таким НПВП относятся ибупрофен, напрозен натрия и кетопрофен. Другие НПВП, показавшие свою эффективность, включают мефенамовую кислоту и нимесулид. Напроксен 400 мг обеспечивает большее облегчение боли, чем плацебо и ацетаминофен, в течение 30 минут и сохраняется через 6 часов после приема.
Доказательства уровня 1 показывают, что НПВП значительно лучше или в 7,9 раз более эффективны для облегчения боли, чем плацебо. 33 Тем не менее, этого недостаточно для выявления отдельных НПВП, поскольку большинство сравнений основано на нескольких исследованиях, которые не подходят для метаанализа. Следовательно, недостаточно данных, чтобы определить, какой из НПВП (если таковой имеется) является наиболее эффективным и безопасным для лечения дисменореи. Лично я предпочитаю выбрать эффективный НПВП, который существует уже долгое время, в настоящее время доступен в виде дженерика и, следовательно, является относительно недорогим, имеет множество рандомизированных клинических испытаний с данными о времени наступления облегчения с первой дозы.К таким НПВП относятся ибупрофен, напрозен натрия и кетопрофен. Другие НПВП, показавшие свою эффективность, включают мефенамовую кислоту и нимесулид. Напроксен 400 мг обеспечивает большее облегчение боли, чем плацебо и ацетаминофен, в течение 30 минут и сохраняется через 6 часов после приема. 34 В многоцентровом рандомизированном двойном слепом перекрестном исследовании мы обнаружили, что 12,5 и 25 мг кетопрофена и 200 мг ибупрофена значительно лучше, чем плацебо, с аналогичными суммами различий в интенсивности боли и общими показателями снятия боли через 4 часа для обоих. лекарства. 35 Хотя ингибиторы циклооксигеназы (ЦОГ) II, такие как рофекоксиб, 36 валдекоксиб, 37 , 38 и люмиракоксиб 39 , эффективны для лечения дисменореи, а также недорогие ингибиторы ЦОГ. отсутствие превосходства над ингибиторами ЦОГ I, такими как ибупрофен и напроксен натрия, и опасения по поводу побочных эффектов ингибиторов ЦОГ II не поддерживают их использование в качестве выбора первой линии при лечении первичной дисменореи.
34 В многоцентровом рандомизированном двойном слепом перекрестном исследовании мы обнаружили, что 12,5 и 25 мг кетопрофена и 200 мг ибупрофена значительно лучше, чем плацебо, с аналогичными суммами различий в интенсивности боли и общими показателями снятия боли через 4 часа для обоих. лекарства. 35 Хотя ингибиторы циклооксигеназы (ЦОГ) II, такие как рофекоксиб, 36 валдекоксиб, 37 , 38 и люмиракоксиб 39 , эффективны для лечения дисменореи, а также недорогие ингибиторы ЦОГ. отсутствие превосходства над ингибиторами ЦОГ I, такими как ибупрофен и напроксен натрия, и опасения по поводу побочных эффектов ингибиторов ЦОГ II не поддерживают их использование в качестве выбора первой линии при лечении первичной дисменореи.
Лапароскопия необходима только небольшому проценту пациентов с дисменореей, у которых медикаментозное лечение не помогло. В том случае, если при лапароскопии обнаруживается заболевание тазовых органов, назначается соответствующая терапия, направленная на устранение основной патологии, тем самым облегчая дисменорею.
Если патологии органов малого таза не обнаружено, можно использовать один из более новых методов лечения, менее изученный, чем использование нестероидных противовоспалительных препаратов, который становится методом проб и ошибок, поскольку неясно, может ли какая-либо конкретная фармакотерапия помочь. .Предварительное исследование 40 показало, что блокатор кальциевых каналов, такой как нифедипин, приносит некоторое облегчение. По клиническому опыту исследователя, блокаторы кальциевых каналов были полезны в тяжелых случаях первичной дисменореи. К другим средствам, к которым можно прибегать, относятся бета-миметики, но они менее эффективны, чем нестероидные противовоспалительные препараты, и часто имеют побочные эффекты. 1 , 2 Эти агенты, вероятно, не следует использовать на регулярной основе, и такие попытки лучше оставить медицинским центрам, проводящим их систематические исследования.Был использован неинвазивный метод блокирования распространения болевых импульсов от таза с использованием чрескожной электрической стимуляции нервов (TENS). 41 Психиатрическая помощь в ведении пациентов, которые получили облегчение с помощью нестероидных противовоспалительных препаратов и не страдают заболеваниями органов малого таза, также может быть целесообразной. Не следует истолковывать, что дисменорея является полностью психосоматической, но при отсутствии понимания основных патофизиологических механизмов дисменореи симптоматическое лечение анальгетиками и психотерапия для модуляции психологических факторов, которые могут играть значительную роль или способствовать возникновению боли, могут до некоторой степени облегчить дисменорею.Немногие пациенты с первичной дисменореей попадают в эту категорию, если был поставлен правильный диагноз и приняты соответствующие меры в ведении пациента.
41 Психиатрическая помощь в ведении пациентов, которые получили облегчение с помощью нестероидных противовоспалительных препаратов и не страдают заболеваниями органов малого таза, также может быть целесообразной. Не следует истолковывать, что дисменорея является полностью психосоматической, но при отсутствии понимания основных патофизиологических механизмов дисменореи симптоматическое лечение анальгетиками и психотерапия для модуляции психологических факторов, которые могут играть значительную роль или способствовать возникновению боли, могут до некоторой степени облегчить дисменорею.Немногие пациенты с первичной дисменореей попадают в эту категорию, если был поставлен правильный диагноз и приняты соответствующие меры в ведении пациента.
В отличие от оральных контрацептивов, нестероидные противовоспалительные препараты принимаются в течение первых 2–3 дней менструального цикла, не наблюдается значительного подавления гипофизарно-яичниковой оси, а также отсутствуют метаболические эффекты, наблюдаемые при применении оральных контрацептивов, которые обладают принимать не менее 3 раз каждые 4 недели.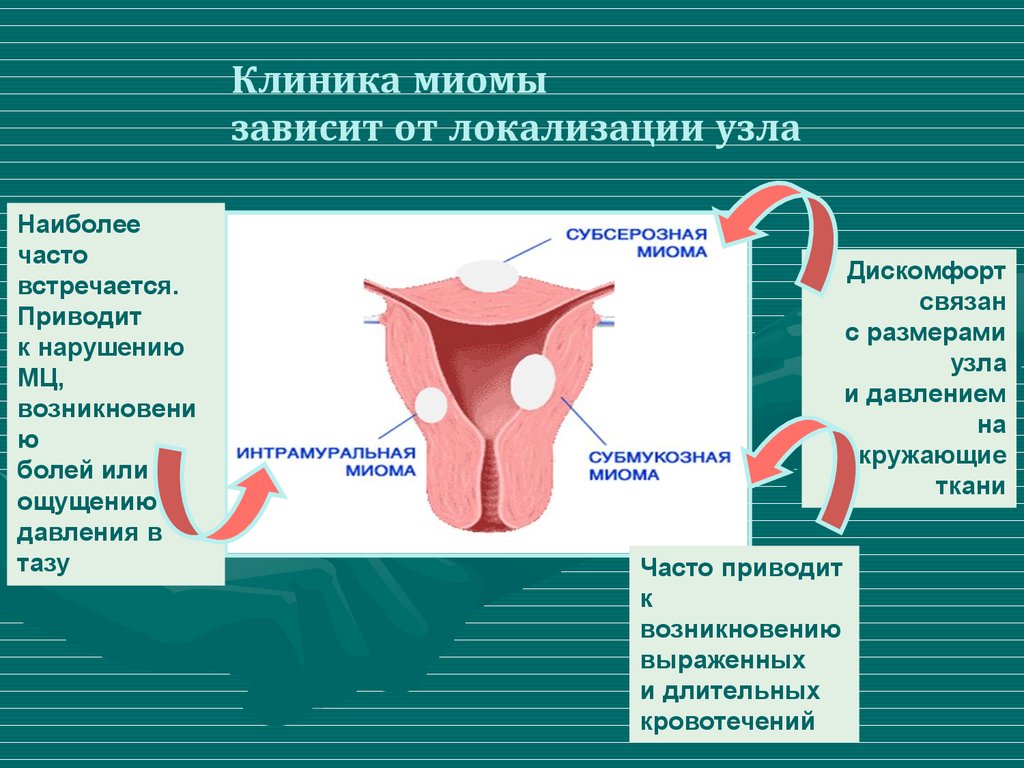 Выбор наиболее подходящего нестероидного противовоспалительного препарата должен основываться на его доказанной клинической эффективности; быстрое впитывание, чтобы вызвать быстрое облегчение; широкий запас прочности при низком индексе язвенности; минимальные, переносимые и несущественные побочные эффекты; и долгосрочную безопасность. Нестероидные противовоспалительные препараты следует назначать сразу после начала менструации и принимать постоянно в течение первых 2 или 3 дней, а не по мере необходимости. Последний метод явно направлен на подавление боли, тогда как первый подход, который более эффективен у большинства пациентов, действует путем коррекции нарушения выработки простагландинов.Нестероидные противовоспалительные препараты, по-видимому, облегчают первичную дисменорею за счет подавления простагландинов в менструальной жидкости, как было продемонстрировано в нескольких исследованиях (рис. 6). Эти соединения также обладают прямым обезболивающим действием.
Выбор наиболее подходящего нестероидного противовоспалительного препарата должен основываться на его доказанной клинической эффективности; быстрое впитывание, чтобы вызвать быстрое облегчение; широкий запас прочности при низком индексе язвенности; минимальные, переносимые и несущественные побочные эффекты; и долгосрочную безопасность. Нестероидные противовоспалительные препараты следует назначать сразу после начала менструации и принимать постоянно в течение первых 2 или 3 дней, а не по мере необходимости. Последний метод явно направлен на подавление боли, тогда как первый подход, который более эффективен у большинства пациентов, действует путем коррекции нарушения выработки простагландинов.Нестероидные противовоспалительные препараты, по-видимому, облегчают первичную дисменорею за счет подавления простагландинов в менструальной жидкости, как было продемонстрировано в нескольких исследованиях (рис. 6). Эти соединения также обладают прямым обезболивающим действием.
Рис. |
В таблице 2 представлена сводка клинической эффективности сгруппированных НПВП. по структурному происхождению. В отличие от оральных контрацептивов, которые подавляют развитие эндометрия и тем самым снижают уровень простагландинов в менструальной жидкости (рис. 6), НПВП не влияют на развитие эндометрия; вместо этого они подавляют простагландин в менструальной жидкости посредством ферментативного ингибирования выработки простагландина.
Таблица 2. Ингибиторы простагландинсинтетазы, сгруппированные по их структурным производным и их клинической эффективности при дисменорее
| Простагландинсинтетаза i Группа ингибиторов | 48 | 42 | Клиническое облегчение | |||||
Производные бензойной кислоты | Аспирин | 500–600 мг 4 раза в день | Никаких отличий от плацебо, за исключением одного исследования 166 . | Фенилбутазон | Информация отсутствует | |||
Оксифенбутазон | Информация отсутствует | 25 мг 3–6 × / день | 73–90% облегчение | |||||
Фенаматы | Флутенаминовая кислота | 46 90–200 мг 3 × / 46 90–200 мг 3 × / день 77–82% облегчение | ||||||
Мефенаминовая кислота | 250–500 мг 4 раза в день | 93% облегчение | ||||||
| amic мг 3 раза в день | 88% облегчение | |||||||
Арилопропоновая кислота | Ибупрофен | 400 мг 4 раза в день | 42 906–100% облегчение | Напроксен натрия | 275 мг 4 раза в день | 78–90% облегчение | ||
Кетопрофен | 50 мг 3 раза в день | 90% облегчение | ||||||
Разное | Супрофен | 200 мг 4 раза в день | 60–144166 | 60–14166 | Пироксикам | Один раз в день | Эффективно |
От Dawood MY: Нестероидные противовоспалительные препараты и изменение отношения к дисменорее.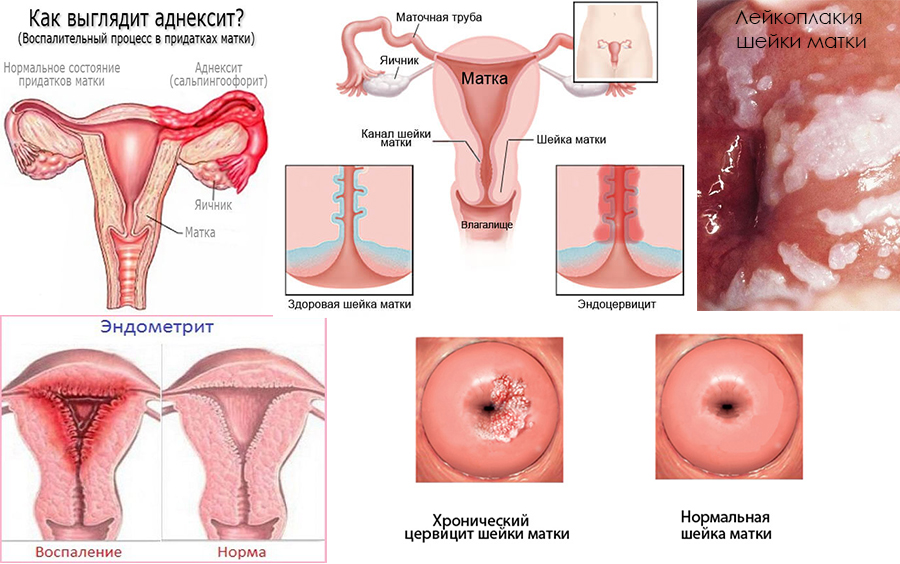 Am J Med 84 (Suppl 5A): 23, 1988.
Am J Med 84 (Suppl 5A): 23, 1988.
Противопоказания к применению НПВП включают гастродуоденальные язвы, предшествующее желудочное кровотечение и предшествующую историю бронхоспазматической реакции после приема аспирина или аспириноподобных препаратов. Побочные эффекты НПВП относительно легкие во время терапии первичной дисменореи и обычно хорошо переносятся. Известные побочные эффекты НПВП перечислены в таблице 3.
Таблица 3. Побочные эффекты ингибиторов простагландинсинтетазы
Желудочно-кишечные симптомы
Расстройство пищеварения
Изжога
Тошнота
Боль в животе
Запор
Рвота
Анорексия
9122 9 Диарея Симптомы со стороны ЦНС
Головная боль
Головокружение
Головокружение
Нарушения зрения
Нарушения слуха
Раздражительность
Депрессия
Сонливость
Сонливость
Другие симптомы
Аллергические реакции
Сыпь
Отек
Бронхоспазм
Гематологические нарушения
Гематологические нарушения
Гематологические отклонения Влияние на печень и почки
От Dawood MY: Общий подход к лечению дисменореи. В Dawood MY (ed): Dysmenorrhea, p 261. Baltimore: Williams & Wilkins, 1981
В Dawood MY (ed): Dysmenorrhea, p 261. Baltimore: Williams & Wilkins, 1981
ДРУГИЕ ФОРМЫ ЛЕЧЕНИЯ.
Хотя расширение шейки матки в качестве основного метода лечения первичной дисменореи не является оправданным, расширение шейки матки следует проводить при выполнении лапароскопии. Эта хирургическая манипуляция действительно временно снимает первичную дисменорею, хотя симптомы постепенно возвращаются. Облегчение может быть вызвано разрушением парацервикальных нервных волокон и сплетений с последующей нейропраксией или частичной денервацией шейки матки и временным увеличением диаметра цервикального канала, что приводит к усилению оттока менструальной жидкости с более коротким временем контакта между стенкой матки и менструальным циклом. жидкость, содержащая простагландины.
Среди бета-миметиков только тербуталин оказался более эффективным, чем плацебо. 1 , 2 Высокая частота побочных эффектов подтвердила, что это обычно не практичный подход. Алкоголь, токолитический агент, уменьшает дисменорею, но для полного облегчения необходимо принимать такие количества, которые также вызывают опьянение и недееспособность. Внутриматочная спираль, содержащая прогестерон (Прогестасерт), снижает уровень простагландина в менструальной жидкости и снимает первичную дисменорею. 42 Не совсем благоразумно рекомендовать использование внутриматочной спирали, которая сама по себе вызывает дисменорею, в качестве метода лечения женщин с первичной дисменореей.
Алкоголь, токолитический агент, уменьшает дисменорею, но для полного облегчения необходимо принимать такие количества, которые также вызывают опьянение и недееспособность. Внутриматочная спираль, содержащая прогестерон (Прогестасерт), снижает уровень простагландина в менструальной жидкости и снимает первичную дисменорею. 42 Не совсем благоразумно рекомендовать использование внутриматочной спирали, которая сама по себе вызывает дисменорею, в качестве метода лечения женщин с первичной дисменореей.
Пресакральная неврэктомия редко показана для лечения большинства форм первичной дисменореи. Использование этой процедуры должно быть чрезвычайно ограничено и предназначено для пациентов с хронической тазовой болью, когда другие методы обезболивания не помогли, для пациентов со злокачественными новообразованиями тазовых органов, а также для пациентов с патологиями тазовых органов, такими как эндометриоз, когда имеется импинджмент или вовлечение пресакральное сплетение.Пресакральная неврэктомия купировала дисменорею у 53–72% пациентов с различными стадиями эндометриоза, 43 значительно меньше, чем при гормональном лечении.
В случаях, когда медикаментозное лечение не дало результатов и результаты лапароскопии отрицательны, можно ввести алкоголь или местные анестетики в маточно-крестцовую связку для временной денервации нервного питания парацервикальной области. Также было предпринято рассечение маточно-крестцовых связок, через которые проходят эти нервы.С появлением лазерной лапароскопии некоторые с энтузиазмом рекомендуют ее, не учитывая тщательно возможные проблемы этой процедуры, особенно у молодых женщин с тяжелой первичной дисменореей. Независимо от методов, используемых для хирургической денервации маточно-крестцовой связки, процесс заживления может вызвать спайки яичника и маточной трубы в этой области и поставить под угрозу будущий репродуктивный потенциал этих женщин. Сообщалось о выпадении матки у нерожавших женщин после маточно-крестцовой перерезки.
TENS был изучен для облегчения первичной дисменореи. Это неинвазивный и эффективный метод облегчения первичной дисменореи, который дает женщине возможность контролировать свое лечение, поскольку она может регулировать интенсивность и продолжительность применения ЧЭНС.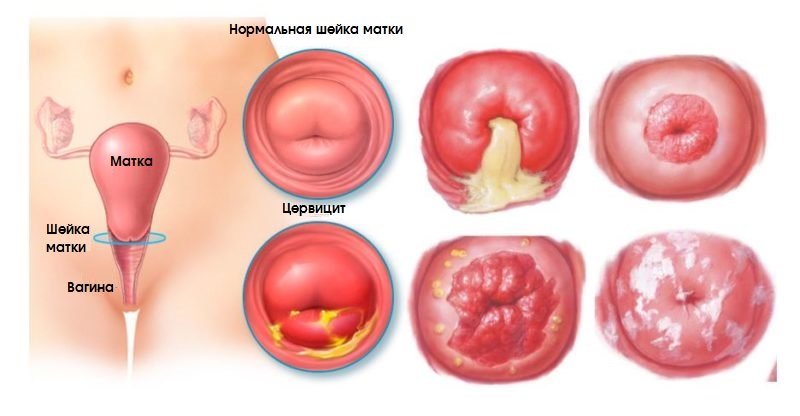 В недавнем Кокрановском обзоре проанализировано семь рандомизированных контролируемых испытаний TENS по сравнению с плацебо или отсутствием лечения. 44 Общая высокая частота TENS более эффективна для облегчения боли при первичной дисменорее, чем TENS плацебо. 41 , 44 , 45 , 46 , 47 , 48 , 49 0003, , , , Низкочастотный TENS не более эффективен, чем TENS плацебо. В плацебо-контролируемом исследовании TENS мы обнаружили, что в 30% циклов у женщин с тяжелой первичной дисменореей TENS давали хорошее облегчение без необходимости в каких-либо дополнительных обезболивающих. 41 У других женщин количество требуемых обезболивающих было значительно ниже на всех временных интервалах в течение первых 48 часов менструации. ДЕСЯТКИ, по-видимому, являются подходящим методом облегчения первичной дисменореи у женщин, которые могут не желать принимать лекарства, имеют медицинские противопоказания к применению НПВП или ОКП, имеют побочные эффекты от использования НПВП или не могут получить полное облегчение с максимальным эффектом.
В недавнем Кокрановском обзоре проанализировано семь рандомизированных контролируемых испытаний TENS по сравнению с плацебо или отсутствием лечения. 44 Общая высокая частота TENS более эффективна для облегчения боли при первичной дисменорее, чем TENS плацебо. 41 , 44 , 45 , 46 , 47 , 48 , 49 0003, , , , Низкочастотный TENS не более эффективен, чем TENS плацебо. В плацебо-контролируемом исследовании TENS мы обнаружили, что в 30% циклов у женщин с тяжелой первичной дисменореей TENS давали хорошее облегчение без необходимости в каких-либо дополнительных обезболивающих. 41 У других женщин количество требуемых обезболивающих было значительно ниже на всех временных интервалах в течение первых 48 часов менструации. ДЕСЯТКИ, по-видимому, являются подходящим методом облегчения первичной дисменореи у женщин, которые могут не желать принимать лекарства, имеют медицинские противопоказания к применению НПВП или ОКП, имеют побочные эффекты от использования НПВП или не могут получить полное облегчение с максимальным эффектом. дозы НПВП. TENS снимает первичную дисменорею с помощью двух вероятных механизмов.Во-первых, при продолжающейся чрескожной электрической стимуляции нервов преганглионарные волокна бомбардируются импульсами, которые насыщают нервные клетки спинного рога и, следовательно, блокируют распространение болевых импульсов по этим волокнам (теория контроля ворот). При опускании «ворот» блокируется прием сигнала от гипоксии и гиперсокращения матки. 52 , 53 Во-вторых, TENS вызывает высвобождение эндорфина из этих нервных клеток, что способствует облегчению боли.
дозы НПВП. TENS снимает первичную дисменорею с помощью двух вероятных механизмов.Во-первых, при продолжающейся чрескожной электрической стимуляции нервов преганглионарные волокна бомбардируются импульсами, которые насыщают нервные клетки спинного рога и, следовательно, блокируют распространение болевых импульсов по этим волокнам (теория контроля ворот). При опускании «ворот» блокируется прием сигнала от гипоксии и гиперсокращения матки. 52 , 53 Во-вторых, TENS вызывает высвобождение эндорфина из этих нервных клеток, что способствует облегчению боли.
К другим менее известным методам лечения первичной дисменореи относятся тринитрат глицерина, антагонисты кальция, витамин B 6 , рыбий жир, иглоукалывание, акупрессура и даже манипуляции с позвоночником, как описано в другом месте. 54 Можно ожидать, что тринитрат глицерина как источник оксида азота ослабит чрезмерные сокращения миометрия при первичной дисменорее. Нитоглицерин значительно снижает боль при первичной дисменорее. 55 , 56 , 57 .Однако переносимость тринитрата глицерина низкая из-за головной боли. Магний более эффективен, чем плацебо, для облегчения первичной дисменореи. 58 Есть предположение об уменьшении менструальной жидкости PGF 2α с магнием. Однако неясно, какую дозу препарата и режим приема магния использовать при лечении первичной дисменореи. Блокаторы кальциевых каналов, такие как нифедипин, подавляют сократимость миометрия и могут облегчить первичную дисменорею. 59 , 60 , 61 Витамин Е может облегчить первичную дисменорею за счет изменения биосинтеза простагландинов и, следовательно, повлиять на сокращения матки. 62 , 63 , 64 , 65 Рыбий жир (омега-3 жирные кислоты) был более эффективным, чем плацебо. 66 Имеются менее убедительные доказательства эффективности иглоукалывания и акупрессуры в облегчении первичной дисменореи, и необходимы более хорошо спланированные, контролируемые, более крупные и более окончательные исследования.
55 , 56 , 57 .Однако переносимость тринитрата глицерина низкая из-за головной боли. Магний более эффективен, чем плацебо, для облегчения первичной дисменореи. 58 Есть предположение об уменьшении менструальной жидкости PGF 2α с магнием. Однако неясно, какую дозу препарата и режим приема магния использовать при лечении первичной дисменореи. Блокаторы кальциевых каналов, такие как нифедипин, подавляют сократимость миометрия и могут облегчить первичную дисменорею. 59 , 60 , 61 Витамин Е может облегчить первичную дисменорею за счет изменения биосинтеза простагландинов и, следовательно, повлиять на сокращения матки. 62 , 63 , 64 , 65 Рыбий жир (омега-3 жирные кислоты) был более эффективным, чем плацебо. 66 Имеются менее убедительные доказательства эффективности иглоукалывания и акупрессуры в облегчении первичной дисменореи, и необходимы более хорошо спланированные, контролируемые, более крупные и более окончательные исследования. 54 Кокрановский анализ показал, что манипуляции с позвоночником неэффективны для лечения первичной дисменореи. 67
54 Кокрановский анализ показал, что манипуляции с позвоночником неэффективны для лечения первичной дисменореи. 67
Этиология
Причины вторичной дисменореи включают эндометриоз, наличие внутриматочной спирали, воспалительные заболевания и инфекции органов малого таза, аденомиоз, миомы матки, полипы и спайки, врожденные пороки развития мюллеровой системы, стриктуру шейки матки или стенокардию. киста, синдром заложенности таза и синдром Аллена-Мастерс. Появление болезненных менструальных спазмов спустя годы после менархе может быть признаком вторичной дисменореи, часто вызванной эндометриозом.У женщин с ановуляторным циклом менструальная боль может быть вторичной дисменореей.
Дифференциальный диагноз
Дифференциальный диагноз у пациента с подозрением на вторичную дисменорею должен включать все вышеперечисленные причины. Хотя возраст начала дисменореи часто является полезным показателем для отличия первичной дисменореи от вторичной, эндометриоз может возникать во время или вскоре после начала менархе. Наличие в анамнезе текущего воспалительного заболевания органов малого таза, нерегулярных менструальных циклов (особенно связанных с ановуляцией), меноррагии, использования внутриматочной спирали и проблем бесплодия свидетельствует о вторичной дисменорее.Ее следует дифференцировать от первичной дисменореи и от хронической тазовой боли. При хронической тазовой боли нет временной зависимости между болью и фазой менструального цикла, но при дисменорее боль ограничивается только менструальной фазой или незадолго до нее. Физикальное обследование, особенно тщательное тазовое и ректовагинальное обследование, может выявить причины вторичной дисменореи, такие как пороки развития или миомы матки, наличие внутриматочной спирали, воспалительные заболевания органов малого таза и, в некоторых случаях, эндометриоз.Аденомиоз следует рассматривать как причину дисменореи, особенно если он присутствует у женщин старше 35 лет. Однако окончательный диагноз аденомиоза может быть поставлен только на основании анализа материала матки.
Наличие в анамнезе текущего воспалительного заболевания органов малого таза, нерегулярных менструальных циклов (особенно связанных с ановуляцией), меноррагии, использования внутриматочной спирали и проблем бесплодия свидетельствует о вторичной дисменорее.Ее следует дифференцировать от первичной дисменореи и от хронической тазовой боли. При хронической тазовой боли нет временной зависимости между болью и фазой менструального цикла, но при дисменорее боль ограничивается только менструальной фазой или незадолго до нее. Физикальное обследование, особенно тщательное тазовое и ректовагинальное обследование, может выявить причины вторичной дисменореи, такие как пороки развития или миомы матки, наличие внутриматочной спирали, воспалительные заболевания органов малого таза и, в некоторых случаях, эндометриоз.Аденомиоз следует рассматривать как причину дисменореи, особенно если он присутствует у женщин старше 35 лет. Однако окончательный диагноз аденомиоза может быть поставлен только на основании анализа материала матки.
Исследования, которые могут быть полезны для выявления или подтверждения причины вторичной дисменореи, включают общий анализ крови, скорость оседания эритроцитов, ультразвуковое исследование органов малого таза, гистеросальпингографию и посев на генитальные микроорганизмы. Однако для окончательного диагноза часто требуется диагностическая лапароскопия, гистероскопия или дилатация и выскабливание.Безусловно, лапароскопия, вероятно, является самой единственной полезной процедурой при оценке вторичной дисменореи, а при первичной дисменорее после пробной медикаментозной терапии она не увенчалась успехом.
Роль простагландинов
Патогенез вторичной дисменореи, связанной с внутриматочной спиралью, во многом аналогичен таковому при первичной дисменорее. Исследования на животных и женщинах показали, что наличие внутриматочной спирали вызывает воспалительную реакцию эндометрия в непосредственной близости от устройства с инфильтрацией лейкоцитов. 68 , 69 Уровни простагландина, особенно простагландина F 2α , значительно повышены в эндометрии непосредственно вокруг внутриматочной спирали. 68 Это повышенное производство и высвобождение простагландина, вызванное внутриматочной спиралью, вызывает каскад событий, ведущих к возникновению боли в матке, как в случае первичной дисменореи, описанной ранее. Внутриматочная спираль также вызывает меноррагию.Лечение нестероидными противовоспалительными препаратами может облегчить дисменорею и исправить меноррагию у женщин, носящих внутриматочную спираль. 70 Повышенная выработка простагландинов из-за наличия внутриматочной спирали, вероятно, в значительной степени способствует меноррагии. Некоторые простагландины вызывают сокращение гладких мышц и, следовательно, сужение сосудов, а также способствуют агрегации тромбоцитов и свертыванию крови. Другие простагландины действуют наоборот. Например, тромбоксан A 2 стимулирует сокращение матки, вызывает сужение сосудов и способствует агрегации тромбоцитов, тогда как простациклин расслабляет матку, вазодилатирует и оказывает антиагрегационное действие на тромбоциты.
68 Это повышенное производство и высвобождение простагландина, вызванное внутриматочной спиралью, вызывает каскад событий, ведущих к возникновению боли в матке, как в случае первичной дисменореи, описанной ранее. Внутриматочная спираль также вызывает меноррагию.Лечение нестероидными противовоспалительными препаратами может облегчить дисменорею и исправить меноррагию у женщин, носящих внутриматочную спираль. 70 Повышенная выработка простагландинов из-за наличия внутриматочной спирали, вероятно, в значительной степени способствует меноррагии. Некоторые простагландины вызывают сокращение гладких мышц и, следовательно, сужение сосудов, а также способствуют агрегации тромбоцитов и свертыванию крови. Другие простагландины действуют наоборот. Например, тромбоксан A 2 стимулирует сокращение матки, вызывает сужение сосудов и способствует агрегации тромбоцитов, тогда как простациклин расслабляет матку, вазодилатирует и оказывает антиагрегационное действие на тромбоциты. Повышение уровня и дисбаланс между различными простагландинами может вызвать дисменорею и меноррагию. Поскольку большинство нестероидных противовоспалительных препаратов блокируют действие циклооксигеназы и, следовательно, ингибируют не только простагландин F 2α и E 2 , но также простациклин и тромбоксан, уменьшаются дисменорея и меноррагия.
Повышение уровня и дисбаланс между различными простагландинами может вызвать дисменорею и меноррагию. Поскольку большинство нестероидных противовоспалительных препаратов блокируют действие циклооксигеназы и, следовательно, ингибируют не только простагландин F 2α и E 2 , но также простациклин и тромбоксан, уменьшаются дисменорея и меноррагия.
Хотя в некоторых ограниченных исследованиях простагландины были вовлечены в качестве причины дисменореи у пациентов с эндометриозом, доказательства неубедительны.Дисменорея и тазовая боль при эндометриозе с большей вероятностью вызваны множеством различных механизмов в зависимости от анатомического расположения, степени и активности эндометриоза в тазу. Лечение нестероидными противовоспалительными препаратами опять же менее эффективно, чем другие более специфические гормональные или хирургические методы лечения. Повышенный уровень простагландинов эндометрия также был обнаружен у нескольких женщин с миомой матки, но подавление нестероидными противовоспалительными препаратами не может использоваться для долгосрочной эффективной терапии этого состояния, за исключением краткосрочного облегчения в ожидании операции.
Лечение
Как указывалось ранее, женщины, носящие внутриматочную спираль, должны лечиться нестероидными противовоспалительными препаратами от дисменореи и меноррагии, вызванных внутриматочной спиралью. В отличие от схемы лечения первичной дисменореи, препарат следует назначать непрерывно на протяжении всего менструального цикла пациентам, страдающим вторичной дисменореей и меноррагией из-за внутриматочной спирали.
Терапия для большинства других причин вторичной дисменореи должна быть направлена на конкретное основное заболевание.Хирургия играет большую роль в лечении большинства форм вторичной дисменореи и, как правило, является более окончательной. Нестероидные противовоспалительные препараты можно назначать только в качестве временной меры, чтобы получить некоторое облегчение в ожидании операции. У пациентов с эндометриозом также может применяться специфическая гормональная терапия (, т.е. даназол, агонист гонадотропин-рилизинг-гормона, прогестины и оральные контрацептивы) для получения адекватного облегчения.
Дисменорея | GLOWM
Обычно первичная дисменорея возникает в течение 6–12 месяцев после менархе и почти всегда возникает в овуляторных циклах.Около 88% подростков с дисменореей испытывают первую болезненную менструацию в течение первых 2 лет после менархе. 13 Дисменорея, возникающая более чем через 2 года после менархе, с большей вероятностью будет вторичной дисменореей, и необходимо тщательно искать первопричину. Первичная дисменорея обычно начинается за несколько часов до или сразу после начала менструации. Спазмы наиболее сильны в первый или второй день менструации. Характерно, что боли носят спазматический характер и наиболее сильны в нижней части живота, но могут также иррадиировать в спину и внутренние поверхности бедра, и их часто описывают как боли, похожие на схватки.Спазм обычно сопровождается одним или несколькими системными симптомами, включая тошноту и рвоту (89%), усталость (85%), диарею (60%), боль в пояснице (60%) и головную боль (45%). Нервозность, головокружение и в некоторых тяжелых случаях обмороки и коллапс могут быть связаны с первичной дисменореей. Симптомы, продолжающиеся от нескольких часов до 1 дня, редко сохраняются более 2–3 дней.
Симптомы, продолжающиеся от нескольких часов до 1 дня, редко сохраняются более 2–3 дней.
Первичная дисменорея должна диагностироваться по ее положительным клиническим признакам, а не путем исключения других причин дисменореи.Признаками первичной дисменореи являются:
- Первоначальное начало первичной дисменореи. Состояние должно начаться в течение нескольких месяцев и самое большее в течение 2 лет после менархе. Несмотря на такие довольно жесткие критерии, диагноз эндометриоза может быть чрезвычайно трудно исключить, потому что связанная с эндометриозом дисменорея имеет поразительное сходство с первичной дисменореей. Обычно дисменорея эндометриоза у подростков начинается через 2,9 года после менархе. 14
- Продолжительность судорог.Судороги редко продолжаются более 48–72 часов. Обычно боль длится всего 24 часа или меньше. Боль также начинается за несколько часов до или чаще только после начала менструального цикла. Дисменорея, которая начинается до начала менструального цикла и длится несколько дней на протяжении всего периода менструального цикла, с меньшей вероятностью будет первичной дисменореей.

- Характер боли. Это описывается как схваткообразная или похожая на схватку боль.
- Тазовое обследование. Во время обследования (включая ректовагинальное) не должно быть обнаружено никаких отклонений от нормы, которые могли бы объяснить первичную дисменорею.
Этиология
Поведенческие и психологические факторы, ишемия матки, стеноз или сужение шейки матки, повышенное высвобождение вазопрессина, повышенная активность матки, а также повышенная выработка и высвобождение простаноидов маткой являются причинами первичной дисменореи. Данные свидетельствуют о том, что у большинства женщин с первичной дисменореей наблюдается повышенная или ненормальная выработка и выделение простаноидов маткой, что приводит к аномальной активности матки и, следовательно, к боли. 15 , 16 , 17 , 18 , 19 , 20
Хотя психологические факторы не были убедительно доказаны их вклад следует учитывать у пациентов, которые не ответили на медикаментозное лечение, и при отсутствии какой-либо видимой патологии таза для учета боли. В то время как многие психоаналитические формулировки были предложены для объяснения основы дисменореи, ни один из этих отчетов не изучал пациентов до развития дисменореи. 7 Такие наблюдения могут быть дополнением или результатом дисменореи, но не вызывают первичной дисменореи. 7 Психологические факторы, безусловно, могут влиять на реактивный компонент боли и, следовательно, на восприятие очевидной повышенной интенсивности боли. Ожидается, что ежемесячное ожидание тяжелой дисменореи само по себе вызовет немалый стресс. Дисменорея чаще встречается у работающих женщин и у женщин, получивших более высокие баллы по шкале Хассла, которая является мерой пережитого стресса или трудностей. 7 Было продемонстрировано, что такое стрессовое событие, как дисменорея, снижает иммунный ответ женщины на 26 день, а также на 1 и 2 дни цикла. 21 Первичная дисменорея сама по себе не является психологическим расстройством, но при ее лечении поставщик медицинских услуг может повысить общую эффективность фармакотерапии за счет надлежащего обращения с реактивным компонентом боли.
В то время как многие психоаналитические формулировки были предложены для объяснения основы дисменореи, ни один из этих отчетов не изучал пациентов до развития дисменореи. 7 Такие наблюдения могут быть дополнением или результатом дисменореи, но не вызывают первичной дисменореи. 7 Психологические факторы, безусловно, могут влиять на реактивный компонент боли и, следовательно, на восприятие очевидной повышенной интенсивности боли. Ожидается, что ежемесячное ожидание тяжелой дисменореи само по себе вызовет немалый стресс. Дисменорея чаще встречается у работающих женщин и у женщин, получивших более высокие баллы по шкале Хассла, которая является мерой пережитого стресса или трудностей. 7 Было продемонстрировано, что такое стрессовое событие, как дисменорея, снижает иммунный ответ женщины на 26 день, а также на 1 и 2 дни цикла. 21 Первичная дисменорея сама по себе не является психологическим расстройством, но при ее лечении поставщик медицинских услуг может повысить общую эффективность фармакотерапии за счет надлежащего обращения с реактивным компонентом боли.
Традиционно расширение шейки матки выполнялось для облегчения первичной дисменореи на основании расширения цервикального канала.Однако нет объективных данных, подтверждающих предположение, что у женщин с первичной дисменореей имеется относительный стеноз или сужение цервикального канала. У небольшого числа женщин, у которых действительно есть стеноз шейки матки, связанный с менструальными спазмами, состояние является вторичной дисменореей.
Первичная дисменорея возникает только в овуляторных циклах. 15 , 17 Дисменорея, возникающая в ановуляторных циклах, имеет вторичный тип. Первичная дисменорея может быть легко купирована приемом оральных противозачаточных таблеток, подавляющих овуляцию.Некоторые предварительные исследования показывают, что у женщин с дисменореей во время менструации может наблюдаться повышение уровня циркулирующего вазопрессина. 22 Однако серийные уровни до и во время менструации изучены недостаточно. Повышение уровня вазопрессина без сопутствующего повышения уровня окситоцина может вызывать аритмические сокращения матки, которые с большей вероятностью вызывают гипоксию и ишемию матки. Используя эти наблюдения, предварительное исследование показывает, что антагонист вазопрессина способен подавлять аномальные сокращения матки и облегчать первичную дисменорею. 23
Повышение уровня вазопрессина без сопутствующего повышения уровня окситоцина может вызывать аритмические сокращения матки, которые с большей вероятностью вызывают гипоксию и ишемию матки. Используя эти наблюдения, предварительное исследование показывает, что антагонист вазопрессина способен подавлять аномальные сокращения матки и облегчать первичную дисменорею. 23
Имеется достаточно доказательств того, что повышенная или ненормальная продукция и высвобождение простаноидов и эйкозаноидов эндометрия у многих женщин с первичной дисменореей вызывает аномальную активность матки и приводит к гипоксии и ишемии матки. 15 , 16 , 17 , 18 , 19 , 20 Во-первых, есть поразительное сходство между клиническими проявлениями первичной дисмении и теорией. индуцируется при введении экзогенных простагландинов E 2 или F 2α .В обоих случаях возникают сокращения матки, часто наблюдаются диарея, рвота и тошнота. Во-вторых, измерения уровней простагландинов при биопсии эндометрия в лютеиновой фазе, смывании струй эндометрия и менструальных жидкостях показали, что у женщин с болезненной первичной дисменореей концентрация простагландинов значительно выше нормы. Секреторный эндометрий, находящийся под влиянием прогестерона, имеет более высокие концентрации простагландинов, чем пролиферативный эндометрий, и без увеличения концентрации простагландина в эндометрии, наблюдаемого в эндометрии ановуляторных циклов.Было показано, что многие нестероидные противовоспалительные препараты, которые являются ингибиторами простагландин-синтетазы, эффективны при лечении первичной дисменореи. В отношении некоторых из этих ингибиторов простагландинсинтетазы также есть объективные данные, показывающие, что облегчение первичной дисменореи вызвано и сопровождается сопутствующим снижением простагландинов матки, выделяемых во время менструации.
Во-вторых, измерения уровней простагландинов при биопсии эндометрия в лютеиновой фазе, смывании струй эндометрия и менструальных жидкостях показали, что у женщин с болезненной первичной дисменореей концентрация простагландинов значительно выше нормы. Секреторный эндометрий, находящийся под влиянием прогестерона, имеет более высокие концентрации простагландинов, чем пролиферативный эндометрий, и без увеличения концентрации простагландина в эндометрии, наблюдаемого в эндометрии ановуляторных циклов.Было показано, что многие нестероидные противовоспалительные препараты, которые являются ингибиторами простагландин-синтетазы, эффективны при лечении первичной дисменореи. В отношении некоторых из этих ингибиторов простагландинсинтетазы также есть объективные данные, показывающие, что облегчение первичной дисменореи вызвано и сопровождается сопутствующим снижением простагландинов матки, выделяемых во время менструации.
У здоровых женщин, не страдающих дисменореей, наблюдаются колебания активности матки в разные фазы менструального цикла. Эти изменения в тонусе покоя, активном давлении и частоте сокращений вызваны изменениями уровней стероидных гормонов яичников, которые влияют на чувствительность миометрия к утеротоническим веществам, изменением концентрации простагландинов в эндометрии и других утеротонических веществ, которые все еще могут быть неопределенный. Во время менструации у женщин, не страдающих дисменореей, тонус матки в покое самый низкий (<10 мм рт. Ст.), Активное давление максимальное (120 мм рт. Ст.), А количество сокращений (3-4 за 10 минут) наименьшее по сравнению с остальным периодом. цикл. 4 , 5 , 11 , 15 , 16 У женщин с дисменореей повышенное выделение простагландинов матки вызывает значительную степень гипоксии матки и гиперактивность миометрия. ишемия. У женщин с первичной дисменореей наблюдались четыре различных типа нарушений сокращения матки, включая повышенный тонус матки в состоянии покоя, повышенное активное давление, повышенное количество сокращений и несогласованную или аритмическую активность матки.
Эти изменения в тонусе покоя, активном давлении и частоте сокращений вызваны изменениями уровней стероидных гормонов яичников, которые влияют на чувствительность миометрия к утеротоническим веществам, изменением концентрации простагландинов в эндометрии и других утеротонических веществ, которые все еще могут быть неопределенный. Во время менструации у женщин, не страдающих дисменореей, тонус матки в покое самый низкий (<10 мм рт. Ст.), Активное давление максимальное (120 мм рт. Ст.), А количество сокращений (3-4 за 10 минут) наименьшее по сравнению с остальным периодом. цикл. 4 , 5 , 11 , 15 , 16 У женщин с дисменореей повышенное выделение простагландинов матки вызывает значительную степень гипоксии матки и гиперактивность миометрия. ишемия. У женщин с первичной дисменореей наблюдались четыре различных типа нарушений сокращения матки, включая повышенный тонус матки в состоянии покоя, повышенное активное давление, повышенное количество сокращений и несогласованную или аритмическую активность матки. У большинства пациенток с первичной дисменореей тонус матки в покое повышен. Когда присутствует более одной из этих аномалий сокращения матки, они имеют тенденцию усиливать друг друга, и боль возникает с гораздо меньшим изменением аномалии, чем когда присутствует только одна. Когда активность матки ненормальна и повышена, кровоток в матке снижается. При подавлении аномальной активности кровоток в матке усиливается, и симптомы исчезают. Одним из механизмов, вызывающих боль при первичной дисменореи, является ишемия матки или гипоксия матки.
У большинства пациенток с первичной дисменореей тонус матки в покое повышен. Когда присутствует более одной из этих аномалий сокращения матки, они имеют тенденцию усиливать друг друга, и боль возникает с гораздо меньшим изменением аномалии, чем когда присутствует только одна. Когда активность матки ненормальна и повышена, кровоток в матке снижается. При подавлении аномальной активности кровоток в матке усиливается, и симптомы исчезают. Одним из механизмов, вызывающих боль при первичной дисменореи, является ишемия матки или гипоксия матки.
Для лучшего понимания патофизиологии первичной дисменореи и механизма действия нестероидных противовоспалительных препаратов при облегчении этого состояния необходимо изучить биосинтез эйкозаноидов. Простагландины представляют собой углеводороды C20 с циклопентеновым кольцом и присутствуют в большинстве тканей млекопитающих, где они вырабатываются локально под контролем микросомальных ферментов, которые вместе называются простагландин синтетазой.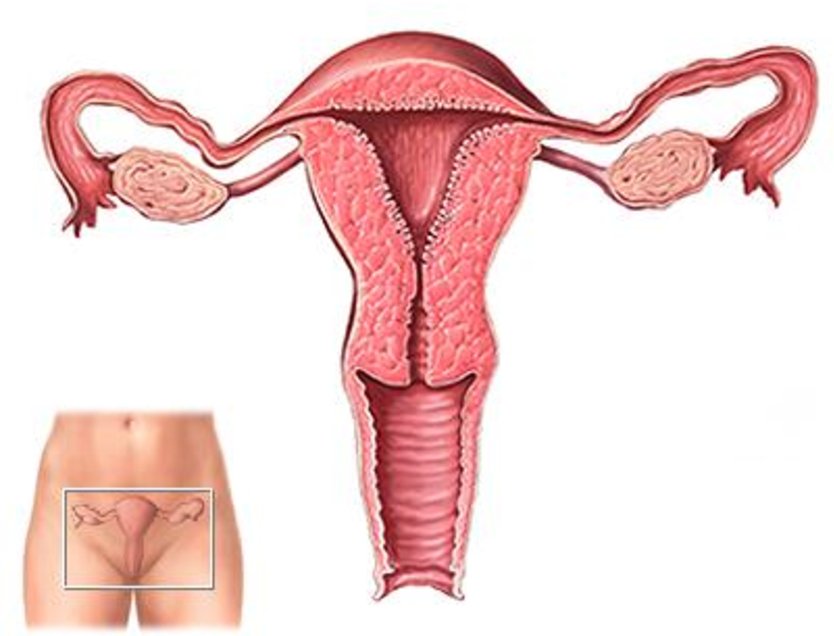 Путь биосинтеза простагландинов, включая простациклин и тромбоксаны, показан на рисунке 1.Простагландины синтезируются из свободных и ненасыщенных жирных кислот, таких как арахидоновая кислота и эйкозатриеновая кислота, которые часто образуются в результате превращения фосфолипидов, триглицеридов и сложных эфиров холестерина ферментом ацилгидролазой, простагландины продуцируются под влиянием циклооксигеназы (COX), изомеразы, и редуктаза, которые вместе называются простагландинсинтетазой. 17 Существуют две изоформы ЦОГ, ЦОГ-1 и ЦОГ-2, которые кодируются разными генами. 24 , 25 Ген ЦОГ-1, который является конститутивным и представляет собой домашний фермент, расположен на хромосоме 9. 25 ЦОГ-2, который является индуцибельным, отвечает за изменения продукции простагландинов и кодируется геном на хромосоме 1. 25 Важными факторами являются наличие арахидоновой кислоты, травма эндометриальных клеток, а также доступность и индуцируемость ЦОГ.
Путь биосинтеза простагландинов, включая простациклин и тромбоксаны, показан на рисунке 1.Простагландины синтезируются из свободных и ненасыщенных жирных кислот, таких как арахидоновая кислота и эйкозатриеновая кислота, которые часто образуются в результате превращения фосфолипидов, триглицеридов и сложных эфиров холестерина ферментом ацилгидролазой, простагландины продуцируются под влиянием циклооксигеназы (COX), изомеразы, и редуктаза, которые вместе называются простагландинсинтетазой. 17 Существуют две изоформы ЦОГ, ЦОГ-1 и ЦОГ-2, которые кодируются разными генами. 24 , 25 Ген ЦОГ-1, который является конститутивным и представляет собой домашний фермент, расположен на хромосоме 9. 25 ЦОГ-2, который является индуцибельным, отвечает за изменения продукции простагландинов и кодируется геном на хромосоме 1. 25 Важными факторами являются наличие арахидоновой кислоты, травма эндометриальных клеток, а также доступность и индуцируемость ЦОГ. стимулирующие выработку простагландинов. В тканях матки арахидоновая кислота обычно продуцируется из фосфолипидов путем гидролиза лизосомальным ферментом фосфолипазой A 2 . Поскольку этот фермент регулирует гидролиз фосфолипидов, фосфолипаза A 2 , а не доступность арахидоновой кислоты, может быть более важным фактором, ограничивающим скорость биосинтеза простагландинов.
стимулирующие выработку простагландинов. В тканях матки арахидоновая кислота обычно продуцируется из фосфолипидов путем гидролиза лизосомальным ферментом фосфолипазой A 2 . Поскольку этот фермент регулирует гидролиз фосфолипидов, фосфолипаза A 2 , а не доступность арахидоновой кислоты, может быть более важным фактором, ограничивающим скорость биосинтеза простагландинов.
Рис. 1. Схематическое изображение пути биосинтеза простагландинов и родственных соединений посредством каскада арахидоновой кислоты из фосфолипидов. (Dawood MY: Гормоны, простагландины и дисменорея. In Dawood MY [ed]: Dysmenorrhea, p 21. Baltimore: Williams & Wilkins, 1981) |
Прогестерон оказывает важное влияние на стабильность лизосом; высокий уровень прогестерона имеет тенденцию стабилизировать лизосомы, а снижающийся уровень прогестерона лабилирует его. В конце лютеиновой фазы менструального цикла, если беременность не наступает, желтое тело подвергается регрессии, что приводит к снижению уровня прогестерона и, следовательно, лизосомной нестабильности. Лабилизация лизосом затем сопровождается менструальным кровотечением, и высвобождается фосфолипаза A 2 , вызывая гидролиз фосфолипидов из клеточной мембраны и образование арахидоновой кислоты. Эта постоянная доступность повышенного содержания арахидоновой кислоты вместе с внутриклеточным разрушением и травмой, сопровождающими начало менструации, стимулирует выработку простагландинов.
В конце лютеиновой фазы менструального цикла, если беременность не наступает, желтое тело подвергается регрессии, что приводит к снижению уровня прогестерона и, следовательно, лизосомной нестабильности. Лабилизация лизосом затем сопровождается менструальным кровотечением, и высвобождается фосфолипаза A 2 , вызывая гидролиз фосфолипидов из клеточной мембраны и образование арахидоновой кислоты. Эта постоянная доступность повышенного содержания арахидоновой кислоты вместе с внутриклеточным разрушением и травмой, сопровождающими начало менструации, стимулирует выработку простагландинов.
У женщин с первичной дисменореей ткани эндометрия способны к повышенной выработке и высвобождению простагландинов во время менструации. Пиклс и его коллеги 26 были первыми, кто измерил простагландины в менструальной жидкости и продемонстрировал, что женщины с дисменореей производят в 8–13 раз больше простагландина F, чем женщины без менструации. У женщин с первичной дисменореей во время менструации выделяется значительно большее количество простагландинов (рис. 2). Большая часть производства и высвобождения простагландинов происходит в течение первых 48 часов менструального цикла, что является причиной сильной боли, испытываемой в течение первого или второго дня менструации при первичной дисменорее. Результаты корреляции между количеством простагландинов, высвобождаемых в менструальной жидкости за час, и клиническими симптомами дисменореи в течение первых 48 часов менструации показаны на Рисунке 3. Существует отличная корреляция между количеством выделяемых простагландинов и интенсивностью. боли в течение этого времени.Эндометрий человека в лютеиновой фазе от женщин с дисменореей in vitro продуцирует в семь раз больше простагландина F 2α , чем эндометрий в лютеиновой фазе нормальных женщин. 27
2). Большая часть производства и высвобождения простагландинов происходит в течение первых 48 часов менструального цикла, что является причиной сильной боли, испытываемой в течение первого или второго дня менструации при первичной дисменорее. Результаты корреляции между количеством простагландинов, высвобождаемых в менструальной жидкости за час, и клиническими симптомами дисменореи в течение первых 48 часов менструации показаны на Рисунке 3. Существует отличная корреляция между количеством выделяемых простагландинов и интенсивностью. боли в течение этого времени.Эндометрий человека в лютеиновой фазе от женщин с дисменореей in vitro продуцирует в семь раз больше простагландина F 2α , чем эндометрий в лютеиновой фазе нормальных женщин. 27
Рис. 2. Простагландины (PG) менструальной жидкости у здоровых субъектов, женщин с дисменореей и женщин с дисменорее, получавших оральные контрацептивы (ОК). |
Рис. 3. Взаимосвязь между клиническими симптомами первичной дисменореи (оценка дисменореи) и количеством менструаций у женщин с дисменореей. Когда скорость высвобождения простагландинов увеличивалась, клинические симптомы (дисменорея) также усиливались. Существует прямая зависимость между клиническими симптомами и количеством простагландина, выделяемого за тот же период времени.(Dawood MY: Гормоны, простагландины и дисменорея. In Dawood MY [ed]: Dysmenorrhea, p 21. Baltimore: Williams & Wilkins, 1981) |
Арахидоновая кислота или эйкозатриеновая кислота также могут быть преобразованы через 5- липоксигеназный путь (рис. 1) к 5-гидроксипероксиэйкозатетраеновой кислоте (5-HPETE) и лейкотриенам (A 4 , B 4 , C 4 , D 4 ). Лейкотриены и 5-HPETE стимулируют сокращение матки. Факторы, регулирующие путь 5-липоксигеназы в небеременной матке человека, неизвестны.
1) к 5-гидроксипероксиэйкозатетраеновой кислоте (5-HPETE) и лейкотриенам (A 4 , B 4 , C 4 , D 4 ). Лейкотриены и 5-HPETE стимулируют сокращение матки. Факторы, регулирующие путь 5-липоксигеназы в небеременной матке человека, неизвестны.
Постулируемые механизмы возникновения боли от тазовых структур при первичной дисменорее суммированы на Рисунке 4. Повышенная выработка маткой и высвобождение простагландинов во время менструации вызывает повышенную аномальную активность матки, которая затем вызывает гипоксию и боль матки. Повышенная активность матки и ишемия или гипоксия матки – два основных фактора, вызывающих боль. Простагландины, такие как простагландин E 2 , и циклические эндопероксиды повышают чувствительность болевых волокон в тазу и матке к действию веществ или факторов, вызывающих боль.Такое понимание патофизиологии первичной дисменореи позволило рационально использовать нестероидные противовоспалительные препараты для облегчения первичной дисменореи, а не фармакотерапию, которая просто подавляет сокращения матки, например, с помощью бета-миметиков.
Рис. 4. Механизм возникновения боли от тазовых структур при первичной дисменорее. (Dawood MY: Гормоны, простагландины и дисменорея. В Dawood MY [ed]: Dysmenorrhea, p 21.Baltimore: Williams & Wilkins, 1981) |
Роль простаноидов, таких как тромбоксан A 2 и простациклин, а также лейкотриенов при первичной дисменорее изучена недостаточно. Предварительные данные свидетельствуют о том, что простациклин участвует в патофизиологии первичной дисменореи. 28 Повышенный лейкотриен в матке может быть причиной некоторых форм первичной дисменореи 29 , которые не реагируют на терапию НПВП, потому что лейкотриены продуцируются через путь фермента 5-липоксигеназы, а не через путь циклооксигеназы (рис.1). Простациклин является сильнодействующим вазодилататором, расслабляющим мышцы матки in vitro. Снижение уровня простациклина может усиливать активность матки и сужение сосудов, что вызывает гипоксию, ишемию и боль. У некоторых женщин с первичной дисменореей причиной боли может быть дисбаланс концентраций различных простагландинов, а не их абсолютное увеличение или уменьшение.
У некоторых женщин с первичной дисменореей причиной боли может быть дисбаланс концентраций различных простагландинов, а не их абсолютное увеличение или уменьшение.
Дифференциальный диагноз
Дифференциальный диагноз первичной дисменореи включает в себя все причины вторичной дисменореи, такие как эндометриоз, наличие внутриматочной спирали, воспалительные заболевания и инфекции органов малого таза, аденомиоз, миома матки, полипы и спайки, врожденные пороки развития матки. система ( e.грамм. двустворчатая и перегородка матки, поперечная перегородка влагалища, рудиментарный слепой рог матки), стриктуры или стеноз шейки матки, кисты яичников, синдром тазовой перегрузки и дефекты широкой связки (синдром Аллена-Мастерс). Особо следует учитывать эндометриоз, так как он может очень сильно имитировать первичную дисменорею и может начаться с началом менархе или вскоре после этого. Было показано, что тазовая боль и дисменорея из-за эндометриоза у женщин-подростков возникают примерно 2 раза. 9 лет после менархе. 14 Вопреки общепринятому мнению, эндометриоз может возникать у этих подростков и у чернокожих женщин, как показывает все более частое использование лапароскопии. Пациентам с сильными показаниями к эндометриозу, например, с семейным анамнезом эндометриоза у их сестер или матерей (8% риск), лапароскопию следует проводить довольно рано во время лечения после неудачной медикаментозной терапии.
9 лет после менархе. 14 Вопреки общепринятому мнению, эндометриоз может возникать у этих подростков и у чернокожих женщин, как показывает все более частое использование лапароскопии. Пациентам с сильными показаниями к эндометриозу, например, с семейным анамнезом эндометриоза у их сестер или матерей (8% риск), лапароскопию следует проводить довольно рано во время лечения после неудачной медикаментозной терапии.
Не существует специальных диагностических тестов для подтверждения диагноза первичной дисменореи.Большинство исследований используются для подтверждения наличия поражений, ответственных за вторичную дисменорею.
Менеджмент
Общий подход к менеджменту должен включать умелое манипулирование психологическими и поведенческими факторами и специфическую фармакотерапию. 1 , 2 , 3 , 4 , 16 Тщательная оценка доли психологического или реактивного компонента боли при дисменорее у каждого из пациентов необходим для соответствующей терапии или комбинации методов лечения. Эффективность фармакотерапии и других форм терапии можно значительно повысить с помощью простой психотерапии, которая сопровождает диалог между врачом и пациентом, объяснения и заверения со стороны врача. При лечении первичной дисменореи использовались различные методы лечения, которые суммированы в таблице 1. Наиболее эффективными лекарствами являются оральные контрацептивы и НПВП, которые являются ингибиторами простагландинсинтетазы. Препаратом выбора для облегчения первичной дисменореи являются эффективные НПВП.Однако выбор лекарства зависит от того, предпочитает ли женщина оральные контрацептивы для своих потребностей в контроле над рождаемостью и есть ли какие-либо противопоказания к использованию комбинированных оральных контрацептивов или НПВП. Выбор лекарств и тактика лечения первичной дисменореи описаны в алгоритме на Рисунке 5.
Эффективность фармакотерапии и других форм терапии можно значительно повысить с помощью простой психотерапии, которая сопровождает диалог между врачом и пациентом, объяснения и заверения со стороны врача. При лечении первичной дисменореи использовались различные методы лечения, которые суммированы в таблице 1. Наиболее эффективными лекарствами являются оральные контрацептивы и НПВП, которые являются ингибиторами простагландинсинтетазы. Препаратом выбора для облегчения первичной дисменореи являются эффективные НПВП.Однако выбор лекарства зависит от того, предпочитает ли женщина оральные контрацептивы для своих потребностей в контроле над рождаемостью и есть ли какие-либо противопоказания к использованию комбинированных оральных контрацептивов или НПВП. Выбор лекарств и тактика лечения первичной дисменореи описаны в алгоритме на Рисунке 5.
Таблица1. Доступные методы лечения первичной дисменореи
Подход | Специфические методы |
Хирургическое вмешательство 00 | Дилатация и выскабливание, пресакральная неврэктомия |
Эндокринная терапия | Таблетки для пероральной контрацепции, подавление овуляции |
Ненаркотики, наркотики | |
Нервная блокада или стимуляция | Инъекция алкоголя или местного анестетика в маточно-крестцовые связки, чрескожная электрическая стимуляция нервов |
Ингибитор простагландинсинтетазы | Блокаторы циклооксигеназы (индометацин, ибупрофен, напроксен натрия, флуфенаминовая кислота) |
Рис.5. Алгоритм лечения первичной дисменореи. Символ (+) указывает на то, что субъект желает иметь или имеет состояние, ответ положительный или благоприятный, или состояние присутствует. Символ (-) указывает на то, что субъект не желает иметь или не имеет состояния, ответ отрицательный или плохой, или состояние отсутствует. |
ОРАЛЬНЫЕ КОНТРАЦЕПТИВЫ (ОКП)
Если пациентка желает использовать противозачаточные комбинированные оральные противозачаточные таблетки, это предпочтительный метод, поскольку она также может избавиться от первичной дисменореи.Кокрановский анализ, проведенный в 2001 году на основании четырех рандомизированных контролируемых испытаний, показал, что комбинация пероральных ОКР со средними дозами эстрогенов и прогестагенов первого / второго поколения более эффективна, чем плацебо, для облегчения первичной дисменореи. 30 У женщин, принимающих ОКП, уровень простагландина в менструальной жидкости снижается до уровня ниже нормы. 19 Это сокращение простагландинов в менструальной жидкости происходит за счет двух механизмов. Во-первых, ОКР уменьшают объем менструальной жидкости за счет подавления роста ткани эндометрия, что приводит к снижению уровня простагландинов.Во-вторых, ингибирование овуляции с помощью ОСР замедляет развитие эндометрия и вызывает ановуляторный цикл с эндокринной средой, которая по существу аналогична ранней пролиферативной фазе менструального цикла, когда уровни простагландинов в эндометрии низкие. Отсутствие уровней прогестерона в лютеиновой фазе, необходимых для увеличения биосинтеза простагландинов эндометрия, также способствует ановуляторному механизму снижения простагландинов в менструальной жидкости. OCPS может также снизить повышение уровня вазопрессина в плазме, обнаруживаемое у женщин с дисменореей, и привести к ослаблению гиперсокращаемости матки. 31 С помощью ОКП более 90% женщин с дисменореей могут быть удовлетворительно избавлены от первичной дисменореи. Полезно попробовать оральные контрацептивы в течение 3-4 месяцев. Анализ ХОП длительного применения показал, что в немногих исследованиях действительно сообщалось о менструальной боли, но этот режим показал себя немного лучше, чем циклический. 32 Женщины, которые хорошо реагируют на оральные контрацептивы, могут оставаться на этом режиме. Однако, если дисменорея не купируется должным образом, можно добавить соответствующие НПВП.Затем можно отслеживать реакцию на НПВП, как у пациента, которому изначально вводят такое средство.
НЕСТЕРОИДНЫЕ ПРОТИВОВоспалительные препараты (НПВП)
Женщинам с первичной дисменореей можно назначать нестероидные противовоспалительные препараты, если у них нет гастродуоденальных язв или у них гиперчувствительность к НПВП. Такая терапия может быть разрешена на 3–6 месяцев с корректировкой доз и типа НПВП. Если облегчения нет, показана лапароскопия. При соблюдении таких мер и постановке правильного диагноза первичной дисменореи 80–85% пациентов получают облегчение.Доказательства уровня 1 показывают, что НПВП значительно лучше или в 7,9 раз более эффективны для облегчения боли, чем плацебо. 33 Тем не менее, этого недостаточно для выявления отдельных НПВП, поскольку большинство сравнений основано на нескольких исследованиях, которые не подходят для метаанализа. Следовательно, недостаточно данных, чтобы определить, какой из НПВП (если таковой имеется) является наиболее эффективным и безопасным для лечения дисменореи. Лично я предпочитаю выбрать эффективный НПВП, который существует уже долгое время, в настоящее время доступен в виде дженерика и, следовательно, является относительно недорогим, имеет множество рандомизированных клинических испытаний с данными о времени наступления облегчения с первой дозы.К таким НПВП относятся ибупрофен, напрозен натрия и кетопрофен. Другие НПВП, показавшие свою эффективность, включают мефенамовую кислоту и нимесулид. Напроксен 400 мг обеспечивает большее облегчение боли, чем плацебо и ацетаминофен, в течение 30 минут и сохраняется через 6 часов после приема. 34 В многоцентровом рандомизированном двойном слепом перекрестном исследовании мы обнаружили, что 12,5 и 25 мг кетопрофена и 200 мг ибупрофена значительно лучше, чем плацебо, с аналогичными суммами различий в интенсивности боли и общими показателями снятия боли через 4 часа для обоих. лекарства. 35 Хотя ингибиторы циклооксигеназы (ЦОГ) II, такие как рофекоксиб, 36 валдекоксиб, 37 , 38 и люмиракоксиб 39 , эффективны для лечения дисменореи, а также недорогие ингибиторы ЦОГ. отсутствие превосходства над ингибиторами ЦОГ I, такими как ибупрофен и напроксен натрия, и опасения по поводу побочных эффектов ингибиторов ЦОГ II не поддерживают их использование в качестве выбора первой линии при лечении первичной дисменореи.
Лапароскопия необходима только небольшому проценту пациентов с дисменореей, у которых медикаментозное лечение не помогло. В том случае, если при лапароскопии обнаруживается заболевание тазовых органов, назначается соответствующая терапия, направленная на устранение основной патологии, тем самым облегчая дисменорею.
Если патологии органов малого таза не обнаружено, можно использовать один из более новых методов лечения, менее изученный, чем использование нестероидных противовоспалительных препаратов, который становится методом проб и ошибок, поскольку неясно, может ли какая-либо конкретная фармакотерапия помочь. .Предварительное исследование 40 показало, что блокатор кальциевых каналов, такой как нифедипин, приносит некоторое облегчение. По клиническому опыту исследователя, блокаторы кальциевых каналов были полезны в тяжелых случаях первичной дисменореи. К другим средствам, к которым можно прибегать, относятся бета-миметики, но они менее эффективны, чем нестероидные противовоспалительные препараты, и часто имеют побочные эффекты. 1 , 2 Эти агенты, вероятно, не следует использовать на регулярной основе, и такие попытки лучше оставить медицинским центрам, проводящим их систематические исследования.Был использован неинвазивный метод блокирования распространения болевых импульсов от таза с использованием чрескожной электрической стимуляции нервов (TENS). 41 Психиатрическая помощь в ведении пациентов, которые получили облегчение с помощью нестероидных противовоспалительных препаратов и не страдают заболеваниями органов малого таза, также может быть целесообразной. Не следует истолковывать, что дисменорея является полностью психосоматической, но при отсутствии понимания основных патофизиологических механизмов дисменореи симптоматическое лечение анальгетиками и психотерапия для модуляции психологических факторов, которые могут играть значительную роль или способствовать возникновению боли, могут до некоторой степени облегчить дисменорею.Немногие пациенты с первичной дисменореей попадают в эту категорию, если был поставлен правильный диагноз и приняты соответствующие меры в ведении пациента.
В отличие от оральных контрацептивов, нестероидные противовоспалительные препараты принимаются в течение первых 2–3 дней менструального цикла, не наблюдается значительного подавления гипофизарно-яичниковой оси, а также отсутствуют метаболические эффекты, наблюдаемые при применении оральных контрацептивов, которые обладают принимать не менее 3 раз каждые 4 недели.Выбор наиболее подходящего нестероидного противовоспалительного препарата должен основываться на его доказанной клинической эффективности; быстрое впитывание, чтобы вызвать быстрое облегчение; широкий запас прочности при низком индексе язвенности; минимальные, переносимые и несущественные побочные эффекты; и долгосрочную безопасность. Нестероидные противовоспалительные препараты следует назначать сразу после начала менструации и принимать постоянно в течение первых 2 или 3 дней, а не по мере необходимости. Последний метод явно направлен на подавление боли, тогда как первый подход, который более эффективен у большинства пациентов, действует путем коррекции нарушения выработки простагландинов.Нестероидные противовоспалительные препараты, по-видимому, облегчают первичную дисменорею за счет подавления простагландинов в менструальной жидкости, как было продемонстрировано в нескольких исследованиях (рис. 6). Эти соединения также обладают прямым обезболивающим действием.
Рис. 6. Действие ибупрофена, нестероидного противовоспалительного препарата, на первичную дисменорею сравнивается с контролем (без лечения), а лечение сравнивается с плацебо. Нестероидные противовоспалительные препараты значительно снижают только уровень простагландинов (но не объем менструальной жидкости).(Dawood MY: Общий подход к лечению дисменореи. In Dawood MY [ed]: Dysmenorrhea, p 261. Baltimore: Williams and Wilkins, 981) |
В таблице 2 представлена сводка клинической эффективности сгруппированных НПВП. по структурному происхождению. В отличие от оральных контрацептивов, которые подавляют развитие эндометрия и тем самым снижают уровень простагландинов в менструальной жидкости (рис. 6), НПВП не влияют на развитие эндометрия; вместо этого они подавляют простагландин в менструальной жидкости посредством ферментативного ингибирования выработки простагландина.
Таблица 2. Ингибиторы простагландинсинтетазы, сгруппированные по их структурным производным и их клинической эффективности при дисменорее
| Простагландинсинтетаза i Группа ингибиторов | 48 | 42 | Клиническое облегчение | |||||
Производные бензойной кислоты | Аспирин | 500–600 мг 4 раза в день | Никаких отличий от плацебо, за исключением одного исследования 166 . | Фенилбутазон | Информация отсутствует | |||
Оксифенбутазон | Информация отсутствует | 25 мг 3–6 × / день | 73–90% облегчение | |||||
Фенаматы | Флутенаминовая кислота | 46 90–200 мг 3 × / 46 90–200 мг 3 × / день 77–82% облегчение | ||||||
Мефенаминовая кислота | 250–500 мг 4 раза в день | 93% облегчение | ||||||
| amic мг 3 раза в день | 88% облегчение | |||||||
Арилопропоновая кислота | Ибупрофен | 400 мг 4 раза в день | 42 906–100% облегчение | Напроксен натрия | 275 мг 4 раза в день | 78–90% облегчение | ||
Кетопрофен | 50 мг 3 раза в день | 90% облегчение | ||||||
Разное | Супрофен | 200 мг 4 раза в день | 60–144166 | 60–14166 | Пироксикам | Один раз в день | Эффективно |
От Dawood MY: Нестероидные противовоспалительные препараты и изменение отношения к дисменорее.Am J Med 84 (Suppl 5A): 23, 1988.
Противопоказания к применению НПВП включают гастродуоденальные язвы, предшествующее желудочное кровотечение и предшествующую историю бронхоспазматической реакции после приема аспирина или аспириноподобных препаратов. Побочные эффекты НПВП относительно легкие во время терапии первичной дисменореи и обычно хорошо переносятся. Известные побочные эффекты НПВП перечислены в таблице 3.
Таблица 3. Побочные эффекты ингибиторов простагландинсинтетазы
Желудочно-кишечные симптомы
Расстройство пищеварения
Изжога
Тошнота
Боль в животе
Запор
Рвота
Анорексия
9122 9 Диарея Симптомы со стороны ЦНС
Головная боль
Головокружение
Головокружение
Нарушения зрения
Нарушения слуха
Раздражительность
Депрессия
Сонливость
Сонливость
Другие симптомы
Аллергические реакции
Сыпь
Отек
Бронхоспазм
Гематологические нарушения
Гематологические нарушения
Гематологические отклонения Влияние на печень и почки
От Dawood MY: Общий подход к лечению дисменореи.В Dawood MY (ed): Dysmenorrhea, p 261. Baltimore: Williams & Wilkins, 1981
ДРУГИЕ ФОРМЫ ЛЕЧЕНИЯ.
Хотя расширение шейки матки в качестве основного метода лечения первичной дисменореи не является оправданным, расширение шейки матки следует проводить при выполнении лапароскопии. Эта хирургическая манипуляция действительно временно снимает первичную дисменорею, хотя симптомы постепенно возвращаются. Облегчение может быть вызвано разрушением парацервикальных нервных волокон и сплетений с последующей нейропраксией или частичной денервацией шейки матки и временным увеличением диаметра цервикального канала, что приводит к усилению оттока менструальной жидкости с более коротким временем контакта между стенкой матки и менструальным циклом. жидкость, содержащая простагландины.
Среди бета-миметиков только тербуталин оказался более эффективным, чем плацебо. 1 , 2 Высокая частота побочных эффектов подтвердила, что это обычно не практичный подход. Алкоголь, токолитический агент, уменьшает дисменорею, но для полного облегчения необходимо принимать такие количества, которые также вызывают опьянение и недееспособность. Внутриматочная спираль, содержащая прогестерон (Прогестасерт), снижает уровень простагландина в менструальной жидкости и снимает первичную дисменорею. 42 Не совсем благоразумно рекомендовать использование внутриматочной спирали, которая сама по себе вызывает дисменорею, в качестве метода лечения женщин с первичной дисменореей.
Пресакральная неврэктомия редко показана для лечения большинства форм первичной дисменореи. Использование этой процедуры должно быть чрезвычайно ограничено и предназначено для пациентов с хронической тазовой болью, когда другие методы обезболивания не помогли, для пациентов со злокачественными новообразованиями тазовых органов, а также для пациентов с патологиями тазовых органов, такими как эндометриоз, когда имеется импинджмент или вовлечение пресакральное сплетение.Пресакральная неврэктомия купировала дисменорею у 53–72% пациентов с различными стадиями эндометриоза, 43 значительно меньше, чем при гормональном лечении.
В случаях, когда медикаментозное лечение не дало результатов и результаты лапароскопии отрицательны, можно ввести алкоголь или местные анестетики в маточно-крестцовую связку для временной денервации нервного питания парацервикальной области. Также было предпринято рассечение маточно-крестцовых связок, через которые проходят эти нервы.С появлением лазерной лапароскопии некоторые с энтузиазмом рекомендуют ее, не учитывая тщательно возможные проблемы этой процедуры, особенно у молодых женщин с тяжелой первичной дисменореей. Независимо от методов, используемых для хирургической денервации маточно-крестцовой связки, процесс заживления может вызвать спайки яичника и маточной трубы в этой области и поставить под угрозу будущий репродуктивный потенциал этих женщин. Сообщалось о выпадении матки у нерожавших женщин после маточно-крестцовой перерезки.
TENS был изучен для облегчения первичной дисменореи. Это неинвазивный и эффективный метод облегчения первичной дисменореи, который дает женщине возможность контролировать свое лечение, поскольку она может регулировать интенсивность и продолжительность применения ЧЭНС. В недавнем Кокрановском обзоре проанализировано семь рандомизированных контролируемых испытаний TENS по сравнению с плацебо или отсутствием лечения. 44 Общая высокая частота TENS более эффективна для облегчения боли при первичной дисменорее, чем TENS плацебо. 41 , 44 , 45 , 46 , 47 , 48 , 49 0003, , , , Низкочастотный TENS не более эффективен, чем TENS плацебо. В плацебо-контролируемом исследовании TENS мы обнаружили, что в 30% циклов у женщин с тяжелой первичной дисменореей TENS давали хорошее облегчение без необходимости в каких-либо дополнительных обезболивающих. 41 У других женщин количество требуемых обезболивающих было значительно ниже на всех временных интервалах в течение первых 48 часов менструации. ДЕСЯТКИ, по-видимому, являются подходящим методом облегчения первичной дисменореи у женщин, которые могут не желать принимать лекарства, имеют медицинские противопоказания к применению НПВП или ОКП, имеют побочные эффекты от использования НПВП или не могут получить полное облегчение с максимальным эффектом. дозы НПВП. TENS снимает первичную дисменорею с помощью двух вероятных механизмов.Во-первых, при продолжающейся чрескожной электрической стимуляции нервов преганглионарные волокна бомбардируются импульсами, которые насыщают нервные клетки спинного рога и, следовательно, блокируют распространение болевых импульсов по этим волокнам (теория контроля ворот). При опускании «ворот» блокируется прием сигнала от гипоксии и гиперсокращения матки. 52 , 53 Во-вторых, TENS вызывает высвобождение эндорфина из этих нервных клеток, что способствует облегчению боли.
К другим менее известным методам лечения первичной дисменореи относятся тринитрат глицерина, антагонисты кальция, витамин B 6 , рыбий жир, иглоукалывание, акупрессура и даже манипуляции с позвоночником, как описано в другом месте. 54 Можно ожидать, что тринитрат глицерина как источник оксида азота ослабит чрезмерные сокращения миометрия при первичной дисменорее. Нитоглицерин значительно снижает боль при первичной дисменорее. 55 , 56 , 57 .Однако переносимость тринитрата глицерина низкая из-за головной боли. Магний более эффективен, чем плацебо, для облегчения первичной дисменореи. 58 Есть предположение об уменьшении менструальной жидкости PGF 2α с магнием. Однако неясно, какую дозу препарата и режим приема магния использовать при лечении первичной дисменореи. Блокаторы кальциевых каналов, такие как нифедипин, подавляют сократимость миометрия и могут облегчить первичную дисменорею. 59 , 60 , 61 Витамин Е может облегчить первичную дисменорею за счет изменения биосинтеза простагландинов и, следовательно, повлиять на сокращения матки. 62 , 63 , 64 , 65 Рыбий жир (омега-3 жирные кислоты) был более эффективным, чем плацебо. 66 Имеются менее убедительные доказательства эффективности иглоукалывания и акупрессуры в облегчении первичной дисменореи, и необходимы более хорошо спланированные, контролируемые, более крупные и более окончательные исследования. 54 Кокрановский анализ показал, что манипуляции с позвоночником неэффективны для лечения первичной дисменореи. 67
Этиология
Причины вторичной дисменореи включают эндометриоз, наличие внутриматочной спирали, воспалительные заболевания и инфекции органов малого таза, аденомиоз, миомы матки, полипы и спайки, врожденные пороки развития мюллеровой системы, стриктуру шейки матки или стенокардию. киста, синдром заложенности таза и синдром Аллена-Мастерс. Появление болезненных менструальных спазмов спустя годы после менархе может быть признаком вторичной дисменореи, часто вызванной эндометриозом.У женщин с ановуляторным циклом менструальная боль может быть вторичной дисменореей.
Дифференциальный диагноз
Дифференциальный диагноз у пациента с подозрением на вторичную дисменорею должен включать все вышеперечисленные причины. Хотя возраст начала дисменореи часто является полезным показателем для отличия первичной дисменореи от вторичной, эндометриоз может возникать во время или вскоре после начала менархе. Наличие в анамнезе текущего воспалительного заболевания органов малого таза, нерегулярных менструальных циклов (особенно связанных с ановуляцией), меноррагии, использования внутриматочной спирали и проблем бесплодия свидетельствует о вторичной дисменорее.Ее следует дифференцировать от первичной дисменореи и от хронической тазовой боли. При хронической тазовой боли нет временной зависимости между болью и фазой менструального цикла, но при дисменорее боль ограничивается только менструальной фазой или незадолго до нее. Физикальное обследование, особенно тщательное тазовое и ректовагинальное обследование, может выявить причины вторичной дисменореи, такие как пороки развития или миомы матки, наличие внутриматочной спирали, воспалительные заболевания органов малого таза и, в некоторых случаях, эндометриоз.Аденомиоз следует рассматривать как причину дисменореи, особенно если он присутствует у женщин старше 35 лет. Однако окончательный диагноз аденомиоза может быть поставлен только на основании анализа материала матки.
Исследования, которые могут быть полезны для выявления или подтверждения причины вторичной дисменореи, включают общий анализ крови, скорость оседания эритроцитов, ультразвуковое исследование органов малого таза, гистеросальпингографию и посев на генитальные микроорганизмы. Однако для окончательного диагноза часто требуется диагностическая лапароскопия, гистероскопия или дилатация и выскабливание.Безусловно, лапароскопия, вероятно, является самой единственной полезной процедурой при оценке вторичной дисменореи, а при первичной дисменорее после пробной медикаментозной терапии она не увенчалась успехом.
Роль простагландинов
Патогенез вторичной дисменореи, связанной с внутриматочной спиралью, во многом аналогичен таковому при первичной дисменорее. Исследования на животных и женщинах показали, что наличие внутриматочной спирали вызывает воспалительную реакцию эндометрия в непосредственной близости от устройства с инфильтрацией лейкоцитов. 68 , 69 Уровни простагландина, особенно простагландина F 2α , значительно повышены в эндометрии непосредственно вокруг внутриматочной спирали. 68 Это повышенное производство и высвобождение простагландина, вызванное внутриматочной спиралью, вызывает каскад событий, ведущих к возникновению боли в матке, как в случае первичной дисменореи, описанной ранее. Внутриматочная спираль также вызывает меноррагию.Лечение нестероидными противовоспалительными препаратами может облегчить дисменорею и исправить меноррагию у женщин, носящих внутриматочную спираль. 70 Повышенная выработка простагландинов из-за наличия внутриматочной спирали, вероятно, в значительной степени способствует меноррагии. Некоторые простагландины вызывают сокращение гладких мышц и, следовательно, сужение сосудов, а также способствуют агрегации тромбоцитов и свертыванию крови. Другие простагландины действуют наоборот. Например, тромбоксан A 2 стимулирует сокращение матки, вызывает сужение сосудов и способствует агрегации тромбоцитов, тогда как простациклин расслабляет матку, вазодилатирует и оказывает антиагрегационное действие на тромбоциты.Повышение уровня и дисбаланс между различными простагландинами может вызвать дисменорею и меноррагию. Поскольку большинство нестероидных противовоспалительных препаратов блокируют действие циклооксигеназы и, следовательно, ингибируют не только простагландин F 2α и E 2 , но также простациклин и тромбоксан, уменьшаются дисменорея и меноррагия.
Хотя в некоторых ограниченных исследованиях простагландины были вовлечены в качестве причины дисменореи у пациентов с эндометриозом, доказательства неубедительны.Дисменорея и тазовая боль при эндометриозе с большей вероятностью вызваны множеством различных механизмов в зависимости от анатомического расположения, степени и активности эндометриоза в тазу. Лечение нестероидными противовоспалительными препаратами опять же менее эффективно, чем другие более специфические гормональные или хирургические методы лечения. Повышенный уровень простагландинов эндометрия также был обнаружен у нескольких женщин с миомой матки, но подавление нестероидными противовоспалительными препаратами не может использоваться для долгосрочной эффективной терапии этого состояния, за исключением краткосрочного облегчения в ожидании операции.
Лечение
Как указывалось ранее, женщины, носящие внутриматочную спираль, должны лечиться нестероидными противовоспалительными препаратами от дисменореи и меноррагии, вызванных внутриматочной спиралью. В отличие от схемы лечения первичной дисменореи, препарат следует назначать непрерывно на протяжении всего менструального цикла пациентам, страдающим вторичной дисменореей и меноррагией из-за внутриматочной спирали.
Терапия для большинства других причин вторичной дисменореи должна быть направлена на конкретное основное заболевание.Хирургия играет большую роль в лечении большинства форм вторичной дисменореи и, как правило, является более окончательной. Нестероидные противовоспалительные препараты можно назначать только в качестве временной меры, чтобы получить некоторое облегчение в ожидании операции. У пациентов с эндометриозом также может применяться специфическая гормональная терапия (, т.е. даназол, агонист гонадотропин-рилизинг-гормона, прогестины и оральные контрацептивы) для получения адекватного облегчения.
Дисменорея | GLOWM
Обычно первичная дисменорея возникает в течение 6–12 месяцев после менархе и почти всегда возникает в овуляторных циклах.Около 88% подростков с дисменореей испытывают первую болезненную менструацию в течение первых 2 лет после менархе. 13 Дисменорея, возникающая более чем через 2 года после менархе, с большей вероятностью будет вторичной дисменореей, и необходимо тщательно искать первопричину. Первичная дисменорея обычно начинается за несколько часов до или сразу после начала менструации. Спазмы наиболее сильны в первый или второй день менструации. Характерно, что боли носят спазматический характер и наиболее сильны в нижней части живота, но могут также иррадиировать в спину и внутренние поверхности бедра, и их часто описывают как боли, похожие на схватки.Спазм обычно сопровождается одним или несколькими системными симптомами, включая тошноту и рвоту (89%), усталость (85%), диарею (60%), боль в пояснице (60%) и головную боль (45%). Нервозность, головокружение и в некоторых тяжелых случаях обмороки и коллапс могут быть связаны с первичной дисменореей. Симптомы, продолжающиеся от нескольких часов до 1 дня, редко сохраняются более 2–3 дней.
Первичная дисменорея должна диагностироваться по ее положительным клиническим признакам, а не путем исключения других причин дисменореи.Признаками первичной дисменореи являются:
- Первоначальное начало первичной дисменореи. Состояние должно начаться в течение нескольких месяцев и самое большее в течение 2 лет после менархе. Несмотря на такие довольно жесткие критерии, диагноз эндометриоза может быть чрезвычайно трудно исключить, потому что связанная с эндометриозом дисменорея имеет поразительное сходство с первичной дисменореей. Обычно дисменорея эндометриоза у подростков начинается через 2,9 года после менархе. 14
- Продолжительность судорог.Судороги редко продолжаются более 48–72 часов. Обычно боль длится всего 24 часа или меньше. Боль также начинается за несколько часов до или чаще только после начала менструального цикла. Дисменорея, которая начинается до начала менструального цикла и длится несколько дней на протяжении всего периода менструального цикла, с меньшей вероятностью будет первичной дисменореей.
- Характер боли. Это описывается как схваткообразная или похожая на схватку боль.
- Тазовое обследование. Во время обследования (включая ректовагинальное) не должно быть обнаружено никаких отклонений от нормы, которые могли бы объяснить первичную дисменорею.
Этиология
Поведенческие и психологические факторы, ишемия матки, стеноз или сужение шейки матки, повышенное высвобождение вазопрессина, повышенная активность матки, а также повышенная выработка и высвобождение простаноидов маткой являются причинами первичной дисменореи. Данные свидетельствуют о том, что у большинства женщин с первичной дисменореей наблюдается повышенная или ненормальная выработка и выделение простаноидов маткой, что приводит к аномальной активности матки и, следовательно, к боли. 15 , 16 , 17 , 18 , 19 , 20
Хотя психологические факторы не были убедительно доказаны их вклад следует учитывать у пациентов, которые не ответили на медикаментозное лечение, и при отсутствии какой-либо видимой патологии таза для учета боли. В то время как многие психоаналитические формулировки были предложены для объяснения основы дисменореи, ни один из этих отчетов не изучал пациентов до развития дисменореи. 7 Такие наблюдения могут быть дополнением или результатом дисменореи, но не вызывают первичной дисменореи. 7 Психологические факторы, безусловно, могут влиять на реактивный компонент боли и, следовательно, на восприятие очевидной повышенной интенсивности боли. Ожидается, что ежемесячное ожидание тяжелой дисменореи само по себе вызовет немалый стресс. Дисменорея чаще встречается у работающих женщин и у женщин, получивших более высокие баллы по шкале Хассла, которая является мерой пережитого стресса или трудностей. 7 Было продемонстрировано, что такое стрессовое событие, как дисменорея, снижает иммунный ответ женщины на 26 день, а также на 1 и 2 дни цикла. 21 Первичная дисменорея сама по себе не является психологическим расстройством, но при ее лечении поставщик медицинских услуг может повысить общую эффективность фармакотерапии за счет надлежащего обращения с реактивным компонентом боли.
Традиционно расширение шейки матки выполнялось для облегчения первичной дисменореи на основании расширения цервикального канала.Однако нет объективных данных, подтверждающих предположение, что у женщин с первичной дисменореей имеется относительный стеноз или сужение цервикального канала. У небольшого числа женщин, у которых действительно есть стеноз шейки матки, связанный с менструальными спазмами, состояние является вторичной дисменореей.
Первичная дисменорея возникает только в овуляторных циклах. 15 , 17 Дисменорея, возникающая в ановуляторных циклах, имеет вторичный тип. Первичная дисменорея может быть легко купирована приемом оральных противозачаточных таблеток, подавляющих овуляцию.Некоторые предварительные исследования показывают, что у женщин с дисменореей во время менструации может наблюдаться повышение уровня циркулирующего вазопрессина. 22 Однако серийные уровни до и во время менструации изучены недостаточно. Повышение уровня вазопрессина без сопутствующего повышения уровня окситоцина может вызывать аритмические сокращения матки, которые с большей вероятностью вызывают гипоксию и ишемию матки. Используя эти наблюдения, предварительное исследование показывает, что антагонист вазопрессина способен подавлять аномальные сокращения матки и облегчать первичную дисменорею. 23
Имеется достаточно доказательств того, что повышенная или ненормальная продукция и высвобождение простаноидов и эйкозаноидов эндометрия у многих женщин с первичной дисменореей вызывает аномальную активность матки и приводит к гипоксии и ишемии матки. 15 , 16 , 17 , 18 , 19 , 20 Во-первых, есть поразительное сходство между клиническими проявлениями первичной дисмении и теорией. индуцируется при введении экзогенных простагландинов E 2 или F 2α .В обоих случаях возникают сокращения матки, часто наблюдаются диарея, рвота и тошнота. Во-вторых, измерения уровней простагландинов при биопсии эндометрия в лютеиновой фазе, смывании струй эндометрия и менструальных жидкостях показали, что у женщин с болезненной первичной дисменореей концентрация простагландинов значительно выше нормы. Секреторный эндометрий, находящийся под влиянием прогестерона, имеет более высокие концентрации простагландинов, чем пролиферативный эндометрий, и без увеличения концентрации простагландина в эндометрии, наблюдаемого в эндометрии ановуляторных циклов.Было показано, что многие нестероидные противовоспалительные препараты, которые являются ингибиторами простагландин-синтетазы, эффективны при лечении первичной дисменореи. В отношении некоторых из этих ингибиторов простагландинсинтетазы также есть объективные данные, показывающие, что облегчение первичной дисменореи вызвано и сопровождается сопутствующим снижением простагландинов матки, выделяемых во время менструации.
У здоровых женщин, не страдающих дисменореей, наблюдаются колебания активности матки в разные фазы менструального цикла.Эти изменения в тонусе покоя, активном давлении и частоте сокращений вызваны изменениями уровней стероидных гормонов яичников, которые влияют на чувствительность миометрия к утеротоническим веществам, изменением концентрации простагландинов в эндометрии и других утеротонических веществ, которые все еще могут быть неопределенный. Во время менструации у женщин, не страдающих дисменореей, тонус матки в покое самый низкий (<10 мм рт. Ст.), Активное давление максимальное (120 мм рт. Ст.), А количество сокращений (3-4 за 10 минут) наименьшее по сравнению с остальным периодом. цикл. 4 , 5 , 11 , 15 , 16 У женщин с дисменореей повышенное выделение простагландинов матки вызывает значительную степень гипоксии матки и гиперактивность миометрия. ишемия. У женщин с первичной дисменореей наблюдались четыре различных типа нарушений сокращения матки, включая повышенный тонус матки в состоянии покоя, повышенное активное давление, повышенное количество сокращений и несогласованную или аритмическую активность матки.У большинства пациенток с первичной дисменореей тонус матки в покое повышен. Когда присутствует более одной из этих аномалий сокращения матки, они имеют тенденцию усиливать друг друга, и боль возникает с гораздо меньшим изменением аномалии, чем когда присутствует только одна. Когда активность матки ненормальна и повышена, кровоток в матке снижается. При подавлении аномальной активности кровоток в матке усиливается, и симптомы исчезают. Одним из механизмов, вызывающих боль при первичной дисменореи, является ишемия матки или гипоксия матки.
Для лучшего понимания патофизиологии первичной дисменореи и механизма действия нестероидных противовоспалительных препаратов при облегчении этого состояния необходимо изучить биосинтез эйкозаноидов. Простагландины представляют собой углеводороды C20 с циклопентеновым кольцом и присутствуют в большинстве тканей млекопитающих, где они вырабатываются локально под контролем микросомальных ферментов, которые вместе называются простагландин синтетазой. Путь биосинтеза простагландинов, включая простациклин и тромбоксаны, показан на рисунке 1.Простагландины синтезируются из свободных и ненасыщенных жирных кислот, таких как арахидоновая кислота и эйкозатриеновая кислота, которые часто образуются в результате превращения фосфолипидов, триглицеридов и сложных эфиров холестерина ферментом ацилгидролазой, простагландины продуцируются под влиянием циклооксигеназы (COX), изомеразы, и редуктаза, которые вместе называются простагландинсинтетазой. 17 Существуют две изоформы ЦОГ, ЦОГ-1 и ЦОГ-2, которые кодируются разными генами. 24 , 25 Ген ЦОГ-1, который является конститутивным и представляет собой домашний фермент, расположен на хромосоме 9. 25 ЦОГ-2, который является индуцибельным, отвечает за изменения продукции простагландинов и кодируется геном на хромосоме 1. 25 Важными факторами являются наличие арахидоновой кислоты, травма эндометриальных клеток, а также доступность и индуцируемость ЦОГ. стимулирующие выработку простагландинов. В тканях матки арахидоновая кислота обычно продуцируется из фосфолипидов путем гидролиза лизосомальным ферментом фосфолипазой A 2 . Поскольку этот фермент регулирует гидролиз фосфолипидов, фосфолипаза A 2 , а не доступность арахидоновой кислоты, может быть более важным фактором, ограничивающим скорость биосинтеза простагландинов.
Рис. 1. Схематическое изображение пути биосинтеза простагландинов и родственных соединений посредством каскада арахидоновой кислоты из фосфолипидов. (Dawood MY: Гормоны, простагландины и дисменорея. In Dawood MY [ed]: Dysmenorrhea, p 21. Baltimore: Williams & Wilkins, 1981) |
Прогестерон оказывает важное влияние на стабильность лизосом; высокий уровень прогестерона имеет тенденцию стабилизировать лизосомы, а снижающийся уровень прогестерона лабилирует его.В конце лютеиновой фазы менструального цикла, если беременность не наступает, желтое тело подвергается регрессии, что приводит к снижению уровня прогестерона и, следовательно, лизосомной нестабильности. Лабилизация лизосом затем сопровождается менструальным кровотечением, и высвобождается фосфолипаза A 2 , вызывая гидролиз фосфолипидов из клеточной мембраны и образование арахидоновой кислоты. Эта постоянная доступность повышенного содержания арахидоновой кислоты вместе с внутриклеточным разрушением и травмой, сопровождающими начало менструации, стимулирует выработку простагландинов.
У женщин с первичной дисменореей ткани эндометрия способны к повышенной выработке и высвобождению простагландинов во время менструации. Пиклс и его коллеги 26 были первыми, кто измерил простагландины в менструальной жидкости и продемонстрировал, что женщины с дисменореей производят в 8–13 раз больше простагландина F, чем женщины без менструации. У женщин с первичной дисменореей во время менструации выделяется значительно большее количество простагландинов (рис.2). Большая часть производства и высвобождения простагландинов происходит в течение первых 48 часов менструального цикла, что является причиной сильной боли, испытываемой в течение первого или второго дня менструации при первичной дисменорее. Результаты корреляции между количеством простагландинов, высвобождаемых в менструальной жидкости за час, и клиническими симптомами дисменореи в течение первых 48 часов менструации показаны на Рисунке 3. Существует отличная корреляция между количеством выделяемых простагландинов и интенсивностью. боли в течение этого времени.Эндометрий человека в лютеиновой фазе от женщин с дисменореей in vitro продуцирует в семь раз больше простагландина F 2α , чем эндометрий в лютеиновой фазе нормальных женщин. 27
Рис. 2. Простагландины (PG) менструальной жидкости у здоровых субъектов, женщин с дисменореей и женщин с дисменорее, получавших оральные контрацептивы (ОК). (Чан В.Й., Давуд М.Ю.: Уровни простагландина в менструальной жидкости у субъектов, не страдающих дисменореей и дисменореей, с применением оральных контрацептивов или ибупрофеновой терапии и без них.Adv Prostaglandin Thromboxane Leukotriene Res 8: 1443, 1980) |
Рис. 3. Взаимосвязь между клиническими симптомами первичной дисменореи (оценка дисменореи) и количеством менструаций у женщин с дисменореей. Когда скорость высвобождения простагландинов увеличивалась, клинические симптомы (дисменорея) также усиливались. Существует прямая зависимость между клиническими симптомами и количеством простагландина, выделяемого за тот же период времени.(Dawood MY: Гормоны, простагландины и дисменорея. In Dawood MY [ed]: Dysmenorrhea, p 21. Baltimore: Williams & Wilkins, 1981) |
Арахидоновая кислота или эйкозатриеновая кислота также могут быть преобразованы через 5- липоксигеназный путь (рис. 1) к 5-гидроксипероксиэйкозатетраеновой кислоте (5-HPETE) и лейкотриенам (A 4 , B 4 , C 4 , D 4 ). Лейкотриены и 5-HPETE стимулируют сокращение матки. Факторы, регулирующие путь 5-липоксигеназы в небеременной матке человека, неизвестны.
Постулируемые механизмы возникновения боли от тазовых структур при первичной дисменорее суммированы на Рисунке 4. Повышенная выработка маткой и высвобождение простагландинов во время менструации вызывает повышенную аномальную активность матки, которая затем вызывает гипоксию и боль матки. Повышенная активность матки и ишемия или гипоксия матки – два основных фактора, вызывающих боль. Простагландины, такие как простагландин E 2 , и циклические эндопероксиды повышают чувствительность болевых волокон в тазу и матке к действию веществ или факторов, вызывающих боль.Такое понимание патофизиологии первичной дисменореи позволило рационально использовать нестероидные противовоспалительные препараты для облегчения первичной дисменореи, а не фармакотерапию, которая просто подавляет сокращения матки, например, с помощью бета-миметиков.
Рис. 4. Механизм возникновения боли от тазовых структур при первичной дисменорее. (Dawood MY: Гормоны, простагландины и дисменорея. В Dawood MY [ed]: Dysmenorrhea, p 21.Baltimore: Williams & Wilkins, 1981) |
Роль простаноидов, таких как тромбоксан A 2 и простациклин, а также лейкотриенов при первичной дисменорее изучена недостаточно. Предварительные данные свидетельствуют о том, что простациклин участвует в патофизиологии первичной дисменореи. 28 Повышенный лейкотриен в матке может быть причиной некоторых форм первичной дисменореи 29 , которые не реагируют на терапию НПВП, потому что лейкотриены продуцируются через путь фермента 5-липоксигеназы, а не через путь циклооксигеназы (рис.1). Простациклин является сильнодействующим вазодилататором, расслабляющим мышцы матки in vitro. Снижение уровня простациклина может усиливать активность матки и сужение сосудов, что вызывает гипоксию, ишемию и боль. У некоторых женщин с первичной дисменореей причиной боли может быть дисбаланс концентраций различных простагландинов, а не их абсолютное увеличение или уменьшение.
Дифференциальный диагноз
Дифференциальный диагноз первичной дисменореи включает в себя все причины вторичной дисменореи, такие как эндометриоз, наличие внутриматочной спирали, воспалительные заболевания и инфекции органов малого таза, аденомиоз, миома матки, полипы и спайки, врожденные пороки развития матки. система ( e.грамм. двустворчатая и перегородка матки, поперечная перегородка влагалища, рудиментарный слепой рог матки), стриктуры или стеноз шейки матки, кисты яичников, синдром тазовой перегрузки и дефекты широкой связки (синдром Аллена-Мастерс). Особо следует учитывать эндометриоз, так как он может очень сильно имитировать первичную дисменорею и может начаться с началом менархе или вскоре после этого. Было показано, что тазовая боль и дисменорея из-за эндометриоза у женщин-подростков возникают примерно 2 раза.9 лет после менархе. 14 Вопреки общепринятому мнению, эндометриоз может возникать у этих подростков и у чернокожих женщин, как показывает все более частое использование лапароскопии. Пациентам с сильными показаниями к эндометриозу, например, с семейным анамнезом эндометриоза у их сестер или матерей (8% риск), лапароскопию следует проводить довольно рано во время лечения после неудачной медикаментозной терапии.
Не существует специальных диагностических тестов для подтверждения диагноза первичной дисменореи.Большинство исследований используются для подтверждения наличия поражений, ответственных за вторичную дисменорею.
Менеджмент
Общий подход к менеджменту должен включать умелое манипулирование психологическими и поведенческими факторами и специфическую фармакотерапию. 1 , 2 , 3 , 4 , 16 Тщательная оценка доли психологического или реактивного компонента боли при дисменорее у каждого из пациентов необходим для соответствующей терапии или комбинации методов лечения.Эффективность фармакотерапии и других форм терапии можно значительно повысить с помощью простой психотерапии, которая сопровождает диалог между врачом и пациентом, объяснения и заверения со стороны врача. При лечении первичной дисменореи использовались различные методы лечения, которые суммированы в таблице 1. Наиболее эффективными лекарствами являются оральные контрацептивы и НПВП, которые являются ингибиторами простагландинсинтетазы. Препаратом выбора для облегчения первичной дисменореи являются эффективные НПВП.Однако выбор лекарства зависит от того, предпочитает ли женщина оральные контрацептивы для своих потребностей в контроле над рождаемостью и есть ли какие-либо противопоказания к использованию комбинированных оральных контрацептивов или НПВП. Выбор лекарств и тактика лечения первичной дисменореи описаны в алгоритме на Рисунке 5.
Таблица1. Доступные методы лечения первичной дисменореи
Подход | Специфические методы |
Хирургическое вмешательство 00 | Дилатация и выскабливание, пресакральная неврэктомия |
Эндокринная терапия | Таблетки для пероральной контрацепции, подавление овуляции |
Ненаркотики, наркотики | |
Нервная блокада или стимуляция | Инъекция алкоголя или местного анестетика в маточно-крестцовые связки, чрескожная электрическая стимуляция нервов |
Ингибитор простагландинсинтетазы | Блокаторы циклооксигеназы (индометацин, ибупрофен, напроксен натрия, флуфенаминовая кислота) |
Рис.5. Алгоритм лечения первичной дисменореи. Символ (+) указывает на то, что субъект желает иметь или имеет состояние, ответ положительный или благоприятный, или состояние присутствует. Символ (-) указывает на то, что субъект не желает иметь или не имеет состояния, ответ отрицательный или плохой, или состояние отсутствует. |
ОРАЛЬНЫЕ КОНТРАЦЕПТИВЫ (ОКП)
Если пациентка желает использовать противозачаточные комбинированные оральные противозачаточные таблетки, это предпочтительный метод, поскольку она также может избавиться от первичной дисменореи.Кокрановский анализ, проведенный в 2001 году на основании четырех рандомизированных контролируемых испытаний, показал, что комбинация пероральных ОКР со средними дозами эстрогенов и прогестагенов первого / второго поколения более эффективна, чем плацебо, для облегчения первичной дисменореи. 30 У женщин, принимающих ОКП, уровень простагландина в менструальной жидкости снижается до уровня ниже нормы. 19 Это сокращение простагландинов в менструальной жидкости происходит за счет двух механизмов. Во-первых, ОКР уменьшают объем менструальной жидкости за счет подавления роста ткани эндометрия, что приводит к снижению уровня простагландинов.Во-вторых, ингибирование овуляции с помощью ОСР замедляет развитие эндометрия и вызывает ановуляторный цикл с эндокринной средой, которая по существу аналогична ранней пролиферативной фазе менструального цикла, когда уровни простагландинов в эндометрии низкие. Отсутствие уровней прогестерона в лютеиновой фазе, необходимых для увеличения биосинтеза простагландинов эндометрия, также способствует ановуляторному механизму снижения простагландинов в менструальной жидкости. OCPS может также снизить повышение уровня вазопрессина в плазме, обнаруживаемое у женщин с дисменореей, и привести к ослаблению гиперсокращаемости матки. 31 С помощью ОКП более 90% женщин с дисменореей могут быть удовлетворительно избавлены от первичной дисменореи. Полезно попробовать оральные контрацептивы в течение 3-4 месяцев. Анализ ХОП длительного применения показал, что в немногих исследованиях действительно сообщалось о менструальной боли, но этот режим показал себя немного лучше, чем циклический. 32 Женщины, которые хорошо реагируют на оральные контрацептивы, могут оставаться на этом режиме. Однако, если дисменорея не купируется должным образом, можно добавить соответствующие НПВП.Затем можно отслеживать реакцию на НПВП, как у пациента, которому изначально вводят такое средство.
НЕСТЕРОИДНЫЕ ПРОТИВОВоспалительные препараты (НПВП)
Женщинам с первичной дисменореей можно назначать нестероидные противовоспалительные препараты, если у них нет гастродуоденальных язв или у них гиперчувствительность к НПВП. Такая терапия может быть разрешена на 3–6 месяцев с корректировкой доз и типа НПВП. Если облегчения нет, показана лапароскопия. При соблюдении таких мер и постановке правильного диагноза первичной дисменореи 80–85% пациентов получают облегчение.Доказательства уровня 1 показывают, что НПВП значительно лучше или в 7,9 раз более эффективны для облегчения боли, чем плацебо. 33 Тем не менее, этого недостаточно для выявления отдельных НПВП, поскольку большинство сравнений основано на нескольких исследованиях, которые не подходят для метаанализа. Следовательно, недостаточно данных, чтобы определить, какой из НПВП (если таковой имеется) является наиболее эффективным и безопасным для лечения дисменореи. Лично я предпочитаю выбрать эффективный НПВП, который существует уже долгое время, в настоящее время доступен в виде дженерика и, следовательно, является относительно недорогим, имеет множество рандомизированных клинических испытаний с данными о времени наступления облегчения с первой дозы.К таким НПВП относятся ибупрофен, напрозен натрия и кетопрофен. Другие НПВП, показавшие свою эффективность, включают мефенамовую кислоту и нимесулид. Напроксен 400 мг обеспечивает большее облегчение боли, чем плацебо и ацетаминофен, в течение 30 минут и сохраняется через 6 часов после приема. 34 В многоцентровом рандомизированном двойном слепом перекрестном исследовании мы обнаружили, что 12,5 и 25 мг кетопрофена и 200 мг ибупрофена значительно лучше, чем плацебо, с аналогичными суммами различий в интенсивности боли и общими показателями снятия боли через 4 часа для обоих. лекарства. 35 Хотя ингибиторы циклооксигеназы (ЦОГ) II, такие как рофекоксиб, 36 валдекоксиб, 37 , 38 и люмиракоксиб 39 , эффективны для лечения дисменореи, а также недорогие ингибиторы ЦОГ. отсутствие превосходства над ингибиторами ЦОГ I, такими как ибупрофен и напроксен натрия, и опасения по поводу побочных эффектов ингибиторов ЦОГ II не поддерживают их использование в качестве выбора первой линии при лечении первичной дисменореи.
Лапароскопия необходима только небольшому проценту пациентов с дисменореей, у которых медикаментозное лечение не помогло. В том случае, если при лапароскопии обнаруживается заболевание тазовых органов, назначается соответствующая терапия, направленная на устранение основной патологии, тем самым облегчая дисменорею.
Если патологии органов малого таза не обнаружено, можно использовать один из более новых методов лечения, менее изученный, чем использование нестероидных противовоспалительных препаратов, который становится методом проб и ошибок, поскольку неясно, может ли какая-либо конкретная фармакотерапия помочь. .Предварительное исследование 40 показало, что блокатор кальциевых каналов, такой как нифедипин, приносит некоторое облегчение. По клиническому опыту исследователя, блокаторы кальциевых каналов были полезны в тяжелых случаях первичной дисменореи. К другим средствам, к которым можно прибегать, относятся бета-миметики, но они менее эффективны, чем нестероидные противовоспалительные препараты, и часто имеют побочные эффекты. 1 , 2 Эти агенты, вероятно, не следует использовать на регулярной основе, и такие попытки лучше оставить медицинским центрам, проводящим их систематические исследования.Был использован неинвазивный метод блокирования распространения болевых импульсов от таза с использованием чрескожной электрической стимуляции нервов (TENS). 41 Психиатрическая помощь в ведении пациентов, которые получили облегчение с помощью нестероидных противовоспалительных препаратов и не страдают заболеваниями органов малого таза, также может быть целесообразной. Не следует истолковывать, что дисменорея является полностью психосоматической, но при отсутствии понимания основных патофизиологических механизмов дисменореи симптоматическое лечение анальгетиками и психотерапия для модуляции психологических факторов, которые могут играть значительную роль или способствовать возникновению боли, могут до некоторой степени облегчить дисменорею.Немногие пациенты с первичной дисменореей попадают в эту категорию, если был поставлен правильный диагноз и приняты соответствующие меры в ведении пациента.
В отличие от оральных контрацептивов, нестероидные противовоспалительные препараты принимаются в течение первых 2–3 дней менструального цикла, не наблюдается значительного подавления гипофизарно-яичниковой оси, а также отсутствуют метаболические эффекты, наблюдаемые при применении оральных контрацептивов, которые обладают принимать не менее 3 раз каждые 4 недели.Выбор наиболее подходящего нестероидного противовоспалительного препарата должен основываться на его доказанной клинической эффективности; быстрое впитывание, чтобы вызвать быстрое облегчение; широкий запас прочности при низком индексе язвенности; минимальные, переносимые и несущественные побочные эффекты; и долгосрочную безопасность. Нестероидные противовоспалительные препараты следует назначать сразу после начала менструации и принимать постоянно в течение первых 2 или 3 дней, а не по мере необходимости. Последний метод явно направлен на подавление боли, тогда как первый подход, который более эффективен у большинства пациентов, действует путем коррекции нарушения выработки простагландинов.Нестероидные противовоспалительные препараты, по-видимому, облегчают первичную дисменорею за счет подавления простагландинов в менструальной жидкости, как было продемонстрировано в нескольких исследованиях (рис. 6). Эти соединения также обладают прямым обезболивающим действием.
Рис. 6. Действие ибупрофена, нестероидного противовоспалительного препарата, на первичную дисменорею сравнивается с контролем (без лечения), а лечение сравнивается с плацебо. Нестероидные противовоспалительные препараты значительно снижают только уровень простагландинов (но не объем менструальной жидкости).(Dawood MY: Общий подход к лечению дисменореи. In Dawood MY [ed]: Dysmenorrhea, p 261. Baltimore: Williams and Wilkins, 981) |
В таблице 2 представлена сводка клинической эффективности сгруппированных НПВП. по структурному происхождению. В отличие от оральных контрацептивов, которые подавляют развитие эндометрия и тем самым снижают уровень простагландинов в менструальной жидкости (рис. 6), НПВП не влияют на развитие эндометрия; вместо этого они подавляют простагландин в менструальной жидкости посредством ферментативного ингибирования выработки простагландина.
Таблица 2. Ингибиторы простагландинсинтетазы, сгруппированные по их структурным производным и их клинической эффективности при дисменорее
| Простагландинсинтетаза i Группа ингибиторов | 48 | 42 | Клиническое облегчение | |||||
Производные бензойной кислоты | Аспирин | 500–600 мг 4 раза в день | Никаких отличий от плацебо, за исключением одного исследования 166 . | Фенилбутазон | Информация отсутствует | |||
Оксифенбутазон | Информация отсутствует | 25 мг 3–6 × / день | 73–90% облегчение | |||||
Фенаматы | Флутенаминовая кислота | 46 90–200 мг 3 × / 46 90–200 мг 3 × / день 77–82% облегчение | ||||||
Мефенаминовая кислота | 250–500 мг 4 раза в день | 93% облегчение | ||||||
| amic мг 3 раза в день | 88% облегчение | |||||||
Арилопропоновая кислота | Ибупрофен | 400 мг 4 раза в день | 42 906–100% облегчение | Напроксен натрия | 275 мг 4 раза в день | 78–90% облегчение | ||
Кетопрофен | 50 мг 3 раза в день | 90% облегчение | ||||||
Разное | Супрофен | 200 мг 4 раза в день | 60–144166 | 60–14166 | Пироксикам | Один раз в день | Эффективно |
От Dawood MY: Нестероидные противовоспалительные препараты и изменение отношения к дисменорее.Am J Med 84 (Suppl 5A): 23, 1988.
Противопоказания к применению НПВП включают гастродуоденальные язвы, предшествующее желудочное кровотечение и предшествующую историю бронхоспазматической реакции после приема аспирина или аспириноподобных препаратов. Побочные эффекты НПВП относительно легкие во время терапии первичной дисменореи и обычно хорошо переносятся. Известные побочные эффекты НПВП перечислены в таблице 3.
Таблица 3. Побочные эффекты ингибиторов простагландинсинтетазы
Желудочно-кишечные симптомы
Расстройство пищеварения
Изжога
Тошнота
Боль в животе
Запор
Рвота
Анорексия
9122 9 Диарея Симптомы со стороны ЦНС
Головная боль
Головокружение
Головокружение
Нарушения зрения
Нарушения слуха
Раздражительность
Депрессия
Сонливость
Сонливость
Другие симптомы
Аллергические реакции
Сыпь
Отек
Бронхоспазм
Гематологические нарушения
Гематологические нарушения
Гематологические отклонения Влияние на печень и почки
От Dawood MY: Общий подход к лечению дисменореи.В Dawood MY (ed): Dysmenorrhea, p 261. Baltimore: Williams & Wilkins, 1981
ДРУГИЕ ФОРМЫ ЛЕЧЕНИЯ.
Хотя расширение шейки матки в качестве основного метода лечения первичной дисменореи не является оправданным, расширение шейки матки следует проводить при выполнении лапароскопии. Эта хирургическая манипуляция действительно временно снимает первичную дисменорею, хотя симптомы постепенно возвращаются. Облегчение может быть вызвано разрушением парацервикальных нервных волокон и сплетений с последующей нейропраксией или частичной денервацией шейки матки и временным увеличением диаметра цервикального канала, что приводит к усилению оттока менструальной жидкости с более коротким временем контакта между стенкой матки и менструальным циклом. жидкость, содержащая простагландины.
Среди бета-миметиков только тербуталин оказался более эффективным, чем плацебо. 1 , 2 Высокая частота побочных эффектов подтвердила, что это обычно не практичный подход. Алкоголь, токолитический агент, уменьшает дисменорею, но для полного облегчения необходимо принимать такие количества, которые также вызывают опьянение и недееспособность. Внутриматочная спираль, содержащая прогестерон (Прогестасерт), снижает уровень простагландина в менструальной жидкости и снимает первичную дисменорею. 42 Не совсем благоразумно рекомендовать использование внутриматочной спирали, которая сама по себе вызывает дисменорею, в качестве метода лечения женщин с первичной дисменореей.
Пресакральная неврэктомия редко показана для лечения большинства форм первичной дисменореи. Использование этой процедуры должно быть чрезвычайно ограничено и предназначено для пациентов с хронической тазовой болью, когда другие методы обезболивания не помогли, для пациентов со злокачественными новообразованиями тазовых органов, а также для пациентов с патологиями тазовых органов, такими как эндометриоз, когда имеется импинджмент или вовлечение пресакральное сплетение.Пресакральная неврэктомия купировала дисменорею у 53–72% пациентов с различными стадиями эндометриоза, 43 значительно меньше, чем при гормональном лечении.
В случаях, когда медикаментозное лечение не дало результатов и результаты лапароскопии отрицательны, можно ввести алкоголь или местные анестетики в маточно-крестцовую связку для временной денервации нервного питания парацервикальной области. Также было предпринято рассечение маточно-крестцовых связок, через которые проходят эти нервы.С появлением лазерной лапароскопии некоторые с энтузиазмом рекомендуют ее, не учитывая тщательно возможные проблемы этой процедуры, особенно у молодых женщин с тяжелой первичной дисменореей. Независимо от методов, используемых для хирургической денервации маточно-крестцовой связки, процесс заживления может вызвать спайки яичника и маточной трубы в этой области и поставить под угрозу будущий репродуктивный потенциал этих женщин. Сообщалось о выпадении матки у нерожавших женщин после маточно-крестцовой перерезки.
TENS был изучен для облегчения первичной дисменореи. Это неинвазивный и эффективный метод облегчения первичной дисменореи, который дает женщине возможность контролировать свое лечение, поскольку она может регулировать интенсивность и продолжительность применения ЧЭНС. В недавнем Кокрановском обзоре проанализировано семь рандомизированных контролируемых испытаний TENS по сравнению с плацебо или отсутствием лечения. 44 Общая высокая частота TENS более эффективна для облегчения боли при первичной дисменорее, чем TENS плацебо. 41 , 44 , 45 , 46 , 47 , 48 , 49 0003, , , , Низкочастотный TENS не более эффективен, чем TENS плацебо. В плацебо-контролируемом исследовании TENS мы обнаружили, что в 30% циклов у женщин с тяжелой первичной дисменореей TENS давали хорошее облегчение без необходимости в каких-либо дополнительных обезболивающих. 41 У других женщин количество требуемых обезболивающих было значительно ниже на всех временных интервалах в течение первых 48 часов менструации. ДЕСЯТКИ, по-видимому, являются подходящим методом облегчения первичной дисменореи у женщин, которые могут не желать принимать лекарства, имеют медицинские противопоказания к применению НПВП или ОКП, имеют побочные эффекты от использования НПВП или не могут получить полное облегчение с максимальным эффектом. дозы НПВП. TENS снимает первичную дисменорею с помощью двух вероятных механизмов.Во-первых, при продолжающейся чрескожной электрической стимуляции нервов преганглионарные волокна бомбардируются импульсами, которые насыщают нервные клетки спинного рога и, следовательно, блокируют распространение болевых импульсов по этим волокнам (теория контроля ворот). При опускании «ворот» блокируется прием сигнала от гипоксии и гиперсокращения матки. 52 , 53 Во-вторых, TENS вызывает высвобождение эндорфина из этих нервных клеток, что способствует облегчению боли.
К другим менее известным методам лечения первичной дисменореи относятся тринитрат глицерина, антагонисты кальция, витамин B 6 , рыбий жир, иглоукалывание, акупрессура и даже манипуляции с позвоночником, как описано в другом месте. 54 Можно ожидать, что тринитрат глицерина как источник оксида азота ослабит чрезмерные сокращения миометрия при первичной дисменорее. Нитоглицерин значительно снижает боль при первичной дисменорее. 55 , 56 , 57 .Однако переносимость тринитрата глицерина низкая из-за головной боли. Магний более эффективен, чем плацебо, для облегчения первичной дисменореи. 58 Есть предположение об уменьшении менструальной жидкости PGF 2α с магнием. Однако неясно, какую дозу препарата и режим приема магния использовать при лечении первичной дисменореи. Блокаторы кальциевых каналов, такие как нифедипин, подавляют сократимость миометрия и могут облегчить первичную дисменорею. 59 , 60 , 61 Витамин Е может облегчить первичную дисменорею за счет изменения биосинтеза простагландинов и, следовательно, повлиять на сокращения матки. 62 , 63 , 64 , 65 Рыбий жир (омега-3 жирные кислоты) был более эффективным, чем плацебо. 66 Имеются менее убедительные доказательства эффективности иглоукалывания и акупрессуры в облегчении первичной дисменореи, и необходимы более хорошо спланированные, контролируемые, более крупные и более окончательные исследования. 54 Кокрановский анализ показал, что манипуляции с позвоночником неэффективны для лечения первичной дисменореи. 67
Этиология
Причины вторичной дисменореи включают эндометриоз, наличие внутриматочной спирали, воспалительные заболевания и инфекции органов малого таза, аденомиоз, миомы матки, полипы и спайки, врожденные пороки развития мюллеровой системы, стриктуру шейки матки или стенокардию. киста, синдром заложенности таза и синдром Аллена-Мастерс. Появление болезненных менструальных спазмов спустя годы после менархе может быть признаком вторичной дисменореи, часто вызванной эндометриозом.У женщин с ановуляторным циклом менструальная боль может быть вторичной дисменореей.
Дифференциальный диагноз
Дифференциальный диагноз у пациента с подозрением на вторичную дисменорею должен включать все вышеперечисленные причины. Хотя возраст начала дисменореи часто является полезным показателем для отличия первичной дисменореи от вторичной, эндометриоз может возникать во время или вскоре после начала менархе. Наличие в анамнезе текущего воспалительного заболевания органов малого таза, нерегулярных менструальных циклов (особенно связанных с ановуляцией), меноррагии, использования внутриматочной спирали и проблем бесплодия свидетельствует о вторичной дисменорее.Ее следует дифференцировать от первичной дисменореи и от хронической тазовой боли. При хронической тазовой боли нет временной зависимости между болью и фазой менструального цикла, но при дисменорее боль ограничивается только менструальной фазой или незадолго до нее. Физикальное обследование, особенно тщательное тазовое и ректовагинальное обследование, может выявить причины вторичной дисменореи, такие как пороки развития или миомы матки, наличие внутриматочной спирали, воспалительные заболевания органов малого таза и, в некоторых случаях, эндометриоз.Аденомиоз следует рассматривать как причину дисменореи, особенно если он присутствует у женщин старше 35 лет. Однако окончательный диагноз аденомиоза может быть поставлен только на основании анализа материала матки.
Исследования, которые могут быть полезны для выявления или подтверждения причины вторичной дисменореи, включают общий анализ крови, скорость оседания эритроцитов, ультразвуковое исследование органов малого таза, гистеросальпингографию и посев на генитальные микроорганизмы. Однако для окончательного диагноза часто требуется диагностическая лапароскопия, гистероскопия или дилатация и выскабливание.Безусловно, лапароскопия, вероятно, является самой единственной полезной процедурой при оценке вторичной дисменореи, а при первичной дисменорее после пробной медикаментозной терапии она не увенчалась успехом.
Роль простагландинов
Патогенез вторичной дисменореи, связанной с внутриматочной спиралью, во многом аналогичен таковому при первичной дисменорее. Исследования на животных и женщинах показали, что наличие внутриматочной спирали вызывает воспалительную реакцию эндометрия в непосредственной близости от устройства с инфильтрацией лейкоцитов. 68 , 69 Уровни простагландина, особенно простагландина F 2α , значительно повышены в эндометрии непосредственно вокруг внутриматочной спирали. 68 Это повышенное производство и высвобождение простагландина, вызванное внутриматочной спиралью, вызывает каскад событий, ведущих к возникновению боли в матке, как в случае первичной дисменореи, описанной ранее. Внутриматочная спираль также вызывает меноррагию.Лечение нестероидными противовоспалительными препаратами может облегчить дисменорею и исправить меноррагию у женщин, носящих внутриматочную спираль. 70 Повышенная выработка простагландинов из-за наличия внутриматочной спирали, вероятно, в значительной степени способствует меноррагии. Некоторые простагландины вызывают сокращение гладких мышц и, следовательно, сужение сосудов, а также способствуют агрегации тромбоцитов и свертыванию крови. Другие простагландины действуют наоборот. Например, тромбоксан A 2 стимулирует сокращение матки, вызывает сужение сосудов и способствует агрегации тромбоцитов, тогда как простациклин расслабляет матку, вазодилатирует и оказывает антиагрегационное действие на тромбоциты.Повышение уровня и дисбаланс между различными простагландинами может вызвать дисменорею и меноррагию. Поскольку большинство нестероидных противовоспалительных препаратов блокируют действие циклооксигеназы и, следовательно, ингибируют не только простагландин F 2α и E 2 , но также простациклин и тромбоксан, уменьшаются дисменорея и меноррагия.
Хотя в некоторых ограниченных исследованиях простагландины были вовлечены в качестве причины дисменореи у пациентов с эндометриозом, доказательства неубедительны.Дисменорея и тазовая боль при эндометриозе с большей вероятностью вызваны множеством различных механизмов в зависимости от анатомического расположения, степени и активности эндометриоза в тазу. Лечение нестероидными противовоспалительными препаратами опять же менее эффективно, чем другие более специфические гормональные или хирургические методы лечения. Повышенный уровень простагландинов эндометрия также был обнаружен у нескольких женщин с миомой матки, но подавление нестероидными противовоспалительными препаратами не может использоваться для долгосрочной эффективной терапии этого состояния, за исключением краткосрочного облегчения в ожидании операции.
Лечение
Как указывалось ранее, женщины, носящие внутриматочную спираль, должны лечиться нестероидными противовоспалительными препаратами от дисменореи и меноррагии, вызванных внутриматочной спиралью. В отличие от схемы лечения первичной дисменореи, препарат следует назначать непрерывно на протяжении всего менструального цикла пациентам, страдающим вторичной дисменореей и меноррагией из-за внутриматочной спирали.
Терапия для большинства других причин вторичной дисменореи должна быть направлена на конкретное основное заболевание.Хирургия играет большую роль в лечении большинства форм вторичной дисменореи и, как правило, является более окончательной. Нестероидные противовоспалительные препараты можно назначать только в качестве временной меры, чтобы получить некоторое облегчение в ожидании операции. У пациентов с эндометриозом также может применяться специфическая гормональная терапия (, т.е. даназол, агонист гонадотропин-рилизинг-гормона, прогестины и оральные контрацептивы) для получения адекватного облегчения.
Дисменорея | GLOWM
Обычно первичная дисменорея возникает в течение 6–12 месяцев после менархе и почти всегда возникает в овуляторных циклах.Около 88% подростков с дисменореей испытывают первую болезненную менструацию в течение первых 2 лет после менархе. 13 Дисменорея, возникающая более чем через 2 года после менархе, с большей вероятностью будет вторичной дисменореей, и необходимо тщательно искать первопричину. Первичная дисменорея обычно начинается за несколько часов до или сразу после начала менструации. Спазмы наиболее сильны в первый или второй день менструации. Характерно, что боли носят спазматический характер и наиболее сильны в нижней части живота, но могут также иррадиировать в спину и внутренние поверхности бедра, и их часто описывают как боли, похожие на схватки.Спазм обычно сопровождается одним или несколькими системными симптомами, включая тошноту и рвоту (89%), усталость (85%), диарею (60%), боль в пояснице (60%) и головную боль (45%). Нервозность, головокружение и в некоторых тяжелых случаях обмороки и коллапс могут быть связаны с первичной дисменореей. Симптомы, продолжающиеся от нескольких часов до 1 дня, редко сохраняются более 2–3 дней.
Первичная дисменорея должна диагностироваться по ее положительным клиническим признакам, а не путем исключения других причин дисменореи.Признаками первичной дисменореи являются:
- Первоначальное начало первичной дисменореи. Состояние должно начаться в течение нескольких месяцев и самое большее в течение 2 лет после менархе. Несмотря на такие довольно жесткие критерии, диагноз эндометриоза может быть чрезвычайно трудно исключить, потому что связанная с эндометриозом дисменорея имеет поразительное сходство с первичной дисменореей. Обычно дисменорея эндометриоза у подростков начинается через 2,9 года после менархе. 14
- Продолжительность судорог.Судороги редко продолжаются более 48–72 часов. Обычно боль длится всего 24 часа или меньше. Боль также начинается за несколько часов до или чаще только после начала менструального цикла. Дисменорея, которая начинается до начала менструального цикла и длится несколько дней на протяжении всего периода менструального цикла, с меньшей вероятностью будет первичной дисменореей.
- Характер боли. Это описывается как схваткообразная или похожая на схватку боль.
- Тазовое обследование. Во время обследования (включая ректовагинальное) не должно быть обнаружено никаких отклонений от нормы, которые могли бы объяснить первичную дисменорею.
Этиология
Поведенческие и психологические факторы, ишемия матки, стеноз или сужение шейки матки, повышенное высвобождение вазопрессина, повышенная активность матки, а также повышенная выработка и высвобождение простаноидов маткой являются причинами первичной дисменореи. Данные свидетельствуют о том, что у большинства женщин с первичной дисменореей наблюдается повышенная или ненормальная выработка и выделение простаноидов маткой, что приводит к аномальной активности матки и, следовательно, к боли. 15 , 16 , 17 , 18 , 19 , 20
Хотя психологические факторы не были убедительно доказаны их вклад следует учитывать у пациентов, которые не ответили на медикаментозное лечение, и при отсутствии какой-либо видимой патологии таза для учета боли. В то время как многие психоаналитические формулировки были предложены для объяснения основы дисменореи, ни один из этих отчетов не изучал пациентов до развития дисменореи. 7 Такие наблюдения могут быть дополнением или результатом дисменореи, но не вызывают первичной дисменореи. 7 Психологические факторы, безусловно, могут влиять на реактивный компонент боли и, следовательно, на восприятие очевидной повышенной интенсивности боли. Ожидается, что ежемесячное ожидание тяжелой дисменореи само по себе вызовет немалый стресс. Дисменорея чаще встречается у работающих женщин и у женщин, получивших более высокие баллы по шкале Хассла, которая является мерой пережитого стресса или трудностей. 7 Было продемонстрировано, что такое стрессовое событие, как дисменорея, снижает иммунный ответ женщины на 26 день, а также на 1 и 2 дни цикла. 21 Первичная дисменорея сама по себе не является психологическим расстройством, но при ее лечении поставщик медицинских услуг может повысить общую эффективность фармакотерапии за счет надлежащего обращения с реактивным компонентом боли.
Традиционно расширение шейки матки выполнялось для облегчения первичной дисменореи на основании расширения цервикального канала.Однако нет объективных данных, подтверждающих предположение, что у женщин с первичной дисменореей имеется относительный стеноз или сужение цервикального канала. У небольшого числа женщин, у которых действительно есть стеноз шейки матки, связанный с менструальными спазмами, состояние является вторичной дисменореей.
Первичная дисменорея возникает только в овуляторных циклах. 15 , 17 Дисменорея, возникающая в ановуляторных циклах, имеет вторичный тип. Первичная дисменорея может быть легко купирована приемом оральных противозачаточных таблеток, подавляющих овуляцию.Некоторые предварительные исследования показывают, что у женщин с дисменореей во время менструации может наблюдаться повышение уровня циркулирующего вазопрессина. 22 Однако серийные уровни до и во время менструации изучены недостаточно. Повышение уровня вазопрессина без сопутствующего повышения уровня окситоцина может вызывать аритмические сокращения матки, которые с большей вероятностью вызывают гипоксию и ишемию матки. Используя эти наблюдения, предварительное исследование показывает, что антагонист вазопрессина способен подавлять аномальные сокращения матки и облегчать первичную дисменорею. 23
Имеется достаточно доказательств того, что повышенная или ненормальная продукция и высвобождение простаноидов и эйкозаноидов эндометрия у многих женщин с первичной дисменореей вызывает аномальную активность матки и приводит к гипоксии и ишемии матки. 15 , 16 , 17 , 18 , 19 , 20 Во-первых, есть поразительное сходство между клиническими проявлениями первичной дисмении и теорией. индуцируется при введении экзогенных простагландинов E 2 или F 2α .В обоих случаях возникают сокращения матки, часто наблюдаются диарея, рвота и тошнота. Во-вторых, измерения уровней простагландинов при биопсии эндометрия в лютеиновой фазе, смывании струй эндометрия и менструальных жидкостях показали, что у женщин с болезненной первичной дисменореей концентрация простагландинов значительно выше нормы. Секреторный эндометрий, находящийся под влиянием прогестерона, имеет более высокие концентрации простагландинов, чем пролиферативный эндометрий, и без увеличения концентрации простагландина в эндометрии, наблюдаемого в эндометрии ановуляторных циклов.Было показано, что многие нестероидные противовоспалительные препараты, которые являются ингибиторами простагландин-синтетазы, эффективны при лечении первичной дисменореи. В отношении некоторых из этих ингибиторов простагландинсинтетазы также есть объективные данные, показывающие, что облегчение первичной дисменореи вызвано и сопровождается сопутствующим снижением простагландинов матки, выделяемых во время менструации.
У здоровых женщин, не страдающих дисменореей, наблюдаются колебания активности матки в разные фазы менструального цикла.Эти изменения в тонусе покоя, активном давлении и частоте сокращений вызваны изменениями уровней стероидных гормонов яичников, которые влияют на чувствительность миометрия к утеротоническим веществам, изменением концентрации простагландинов в эндометрии и других утеротонических веществ, которые все еще могут быть неопределенный. Во время менструации у женщин, не страдающих дисменореей, тонус матки в покое самый низкий (<10 мм рт. Ст.), Активное давление максимальное (120 мм рт. Ст.), А количество сокращений (3-4 за 10 минут) наименьшее по сравнению с остальным периодом. цикл. 4 , 5 , 11 , 15 , 16 У женщин с дисменореей повышенное выделение простагландинов матки вызывает значительную степень гипоксии матки и гиперактивность миометрия. ишемия. У женщин с первичной дисменореей наблюдались четыре различных типа нарушений сокращения матки, включая повышенный тонус матки в состоянии покоя, повышенное активное давление, повышенное количество сокращений и несогласованную или аритмическую активность матки.У большинства пациенток с первичной дисменореей тонус матки в покое повышен. Когда присутствует более одной из этих аномалий сокращения матки, они имеют тенденцию усиливать друг друга, и боль возникает с гораздо меньшим изменением аномалии, чем когда присутствует только одна. Когда активность матки ненормальна и повышена, кровоток в матке снижается. При подавлении аномальной активности кровоток в матке усиливается, и симптомы исчезают. Одним из механизмов, вызывающих боль при первичной дисменореи, является ишемия матки или гипоксия матки.
Для лучшего понимания патофизиологии первичной дисменореи и механизма действия нестероидных противовоспалительных препаратов при облегчении этого состояния необходимо изучить биосинтез эйкозаноидов. Простагландины представляют собой углеводороды C20 с циклопентеновым кольцом и присутствуют в большинстве тканей млекопитающих, где они вырабатываются локально под контролем микросомальных ферментов, которые вместе называются простагландин синтетазой. Путь биосинтеза простагландинов, включая простациклин и тромбоксаны, показан на рисунке 1.Простагландины синтезируются из свободных и ненасыщенных жирных кислот, таких как арахидоновая кислота и эйкозатриеновая кислота, которые часто образуются в результате превращения фосфолипидов, триглицеридов и сложных эфиров холестерина ферментом ацилгидролазой, простагландины продуцируются под влиянием циклооксигеназы (COX), изомеразы, и редуктаза, которые вместе называются простагландинсинтетазой. 17 Существуют две изоформы ЦОГ, ЦОГ-1 и ЦОГ-2, которые кодируются разными генами. 24 , 25 Ген ЦОГ-1, который является конститутивным и представляет собой домашний фермент, расположен на хромосоме 9. 25 ЦОГ-2, который является индуцибельным, отвечает за изменения продукции простагландинов и кодируется геном на хромосоме 1. 25 Важными факторами являются наличие арахидоновой кислоты, травма эндометриальных клеток, а также доступность и индуцируемость ЦОГ. стимулирующие выработку простагландинов. В тканях матки арахидоновая кислота обычно продуцируется из фосфолипидов путем гидролиза лизосомальным ферментом фосфолипазой A 2 . Поскольку этот фермент регулирует гидролиз фосфолипидов, фосфолипаза A 2 , а не доступность арахидоновой кислоты, может быть более важным фактором, ограничивающим скорость биосинтеза простагландинов.
Рис. 1. Схематическое изображение пути биосинтеза простагландинов и родственных соединений посредством каскада арахидоновой кислоты из фосфолипидов. (Dawood MY: Гормоны, простагландины и дисменорея. In Dawood MY [ed]: Dysmenorrhea, p 21. Baltimore: Williams & Wilkins, 1981) |
Прогестерон оказывает важное влияние на стабильность лизосом; высокий уровень прогестерона имеет тенденцию стабилизировать лизосомы, а снижающийся уровень прогестерона лабилирует его.В конце лютеиновой фазы менструального цикла, если беременность не наступает, желтое тело подвергается регрессии, что приводит к снижению уровня прогестерона и, следовательно, лизосомной нестабильности. Лабилизация лизосом затем сопровождается менструальным кровотечением, и высвобождается фосфолипаза A 2 , вызывая гидролиз фосфолипидов из клеточной мембраны и образование арахидоновой кислоты. Эта постоянная доступность повышенного содержания арахидоновой кислоты вместе с внутриклеточным разрушением и травмой, сопровождающими начало менструации, стимулирует выработку простагландинов.
У женщин с первичной дисменореей ткани эндометрия способны к повышенной выработке и высвобождению простагландинов во время менструации. Пиклс и его коллеги 26 были первыми, кто измерил простагландины в менструальной жидкости и продемонстрировал, что женщины с дисменореей производят в 8–13 раз больше простагландина F, чем женщины без менструации. У женщин с первичной дисменореей во время менструации выделяется значительно большее количество простагландинов (рис.2). Большая часть производства и высвобождения простагландинов происходит в течение первых 48 часов менструального цикла, что является причиной сильной боли, испытываемой в течение первого или второго дня менструации при первичной дисменорее. Результаты корреляции между количеством простагландинов, высвобождаемых в менструальной жидкости за час, и клиническими симптомами дисменореи в течение первых 48 часов менструации показаны на Рисунке 3. Существует отличная корреляция между количеством выделяемых простагландинов и интенсивностью. боли в течение этого времени.Эндометрий человека в лютеиновой фазе от женщин с дисменореей in vitro продуцирует в семь раз больше простагландина F 2α , чем эндометрий в лютеиновой фазе нормальных женщин. 27
Рис. 2. Простагландины (PG) менструальной жидкости у здоровых субъектов, женщин с дисменореей и женщин с дисменорее, получавших оральные контрацептивы (ОК). (Чан В.Й., Давуд М.Ю.: Уровни простагландина в менструальной жидкости у субъектов, не страдающих дисменореей и дисменореей, с применением оральных контрацептивов или ибупрофеновой терапии и без них.Adv Prostaglandin Thromboxane Leukotriene Res 8: 1443, 1980) |
Рис. 3. Взаимосвязь между клиническими симптомами первичной дисменореи (оценка дисменореи) и количеством менструаций у женщин с дисменореей. Когда скорость высвобождения простагландинов увеличивалась, клинические симптомы (дисменорея) также усиливались. Существует прямая зависимость между клиническими симптомами и количеством простагландина, выделяемого за тот же период времени.(Dawood MY: Гормоны, простагландины и дисменорея. In Dawood MY [ed]: Dysmenorrhea, p 21. Baltimore: Williams & Wilkins, 1981) |
Арахидоновая кислота или эйкозатриеновая кислота также могут быть преобразованы через 5- липоксигеназный путь (рис. 1) к 5-гидроксипероксиэйкозатетраеновой кислоте (5-HPETE) и лейкотриенам (A 4 , B 4 , C 4 , D 4 ). Лейкотриены и 5-HPETE стимулируют сокращение матки. Факторы, регулирующие путь 5-липоксигеназы в небеременной матке человека, неизвестны.
Постулируемые механизмы возникновения боли от тазовых структур при первичной дисменорее суммированы на Рисунке 4. Повышенная выработка маткой и высвобождение простагландинов во время менструации вызывает повышенную аномальную активность матки, которая затем вызывает гипоксию и боль матки. Повышенная активность матки и ишемия или гипоксия матки – два основных фактора, вызывающих боль. Простагландины, такие как простагландин E 2 , и циклические эндопероксиды повышают чувствительность болевых волокон в тазу и матке к действию веществ или факторов, вызывающих боль.Такое понимание патофизиологии первичной дисменореи позволило рационально использовать нестероидные противовоспалительные препараты для облегчения первичной дисменореи, а не фармакотерапию, которая просто подавляет сокращения матки, например, с помощью бета-миметиков.
Рис. 4. Механизм возникновения боли от тазовых структур при первичной дисменорее. (Dawood MY: Гормоны, простагландины и дисменорея. В Dawood MY [ed]: Dysmenorrhea, p 21.Baltimore: Williams & Wilkins, 1981) |
Роль простаноидов, таких как тромбоксан A 2 и простациклин, а также лейкотриенов при первичной дисменорее изучена недостаточно. Предварительные данные свидетельствуют о том, что простациклин участвует в патофизиологии первичной дисменореи. 28 Повышенный лейкотриен в матке может быть причиной некоторых форм первичной дисменореи 29 , которые не реагируют на терапию НПВП, потому что лейкотриены продуцируются через путь фермента 5-липоксигеназы, а не через путь циклооксигеназы (рис.1). Простациклин является сильнодействующим вазодилататором, расслабляющим мышцы матки in vitro. Снижение уровня простациклина может усиливать активность матки и сужение сосудов, что вызывает гипоксию, ишемию и боль. У некоторых женщин с первичной дисменореей причиной боли может быть дисбаланс концентраций различных простагландинов, а не их абсолютное увеличение или уменьшение.
Дифференциальный диагноз
Дифференциальный диагноз первичной дисменореи включает в себя все причины вторичной дисменореи, такие как эндометриоз, наличие внутриматочной спирали, воспалительные заболевания и инфекции органов малого таза, аденомиоз, миома матки, полипы и спайки, врожденные пороки развития матки. система ( e.грамм. двустворчатая и перегородка матки, поперечная перегородка влагалища, рудиментарный слепой рог матки), стриктуры или стеноз шейки матки, кисты яичников, синдром тазовой перегрузки и дефекты широкой связки (синдром Аллена-Мастерс). Особо следует учитывать эндометриоз, так как он может очень сильно имитировать первичную дисменорею и может начаться с началом менархе или вскоре после этого. Было показано, что тазовая боль и дисменорея из-за эндометриоза у женщин-подростков возникают примерно 2 раза.9 лет после менархе. 14 Вопреки общепринятому мнению, эндометриоз может возникать у этих подростков и у чернокожих женщин, как показывает все более частое использование лапароскопии. Пациентам с сильными показаниями к эндометриозу, например, с семейным анамнезом эндометриоза у их сестер или матерей (8% риск), лапароскопию следует проводить довольно рано во время лечения после неудачной медикаментозной терапии.
Не существует специальных диагностических тестов для подтверждения диагноза первичной дисменореи.Большинство исследований используются для подтверждения наличия поражений, ответственных за вторичную дисменорею.
Менеджмент
Общий подход к менеджменту должен включать умелое манипулирование психологическими и поведенческими факторами и специфическую фармакотерапию. 1 , 2 , 3 , 4 , 16 Тщательная оценка доли психологического или реактивного компонента боли при дисменорее у каждого из пациентов необходим для соответствующей терапии или комбинации методов лечения.Эффективность фармакотерапии и других форм терапии можно значительно повысить с помощью простой психотерапии, которая сопровождает диалог между врачом и пациентом, объяснения и заверения со стороны врача. При лечении первичной дисменореи использовались различные методы лечения, которые суммированы в таблице 1. Наиболее эффективными лекарствами являются оральные контрацептивы и НПВП, которые являются ингибиторами простагландинсинтетазы. Препаратом выбора для облегчения первичной дисменореи являются эффективные НПВП.Однако выбор лекарства зависит от того, предпочитает ли женщина оральные контрацептивы для своих потребностей в контроле над рождаемостью и есть ли какие-либо противопоказания к использованию комбинированных оральных контрацептивов или НПВП. Выбор лекарств и тактика лечения первичной дисменореи описаны в алгоритме на Рисунке 5.
Таблица1. Доступные методы лечения первичной дисменореи
Подход | Специфические методы |
Хирургическое вмешательство 00 | Дилатация и выскабливание, пресакральная неврэктомия |
Эндокринная терапия | Таблетки для пероральной контрацепции, подавление овуляции |
Ненаркотики, наркотики | |
Нервная блокада или стимуляция | Инъекция алкоголя или местного анестетика в маточно-крестцовые связки, чрескожная электрическая стимуляция нервов |
Ингибитор простагландинсинтетазы | Блокаторы циклооксигеназы (индометацин, ибупрофен, напроксен натрия, флуфенаминовая кислота) |
Рис.5. Алгоритм лечения первичной дисменореи. Символ (+) указывает на то, что субъект желает иметь или имеет состояние, ответ положительный или благоприятный, или состояние присутствует. Символ (-) указывает на то, что субъект не желает иметь или не имеет состояния, ответ отрицательный или плохой, или состояние отсутствует. |
ОРАЛЬНЫЕ КОНТРАЦЕПТИВЫ (ОКП)
Если пациентка желает использовать противозачаточные комбинированные оральные противозачаточные таблетки, это предпочтительный метод, поскольку она также может избавиться от первичной дисменореи.Кокрановский анализ, проведенный в 2001 году на основании четырех рандомизированных контролируемых испытаний, показал, что комбинация пероральных ОКР со средними дозами эстрогенов и прогестагенов первого / второго поколения более эффективна, чем плацебо, для облегчения первичной дисменореи. 30 У женщин, принимающих ОКП, уровень простагландина в менструальной жидкости снижается до уровня ниже нормы. 19 Это сокращение простагландинов в менструальной жидкости происходит за счет двух механизмов. Во-первых, ОКР уменьшают объем менструальной жидкости за счет подавления роста ткани эндометрия, что приводит к снижению уровня простагландинов.Во-вторых, ингибирование овуляции с помощью ОСР замедляет развитие эндометрия и вызывает ановуляторный цикл с эндокринной средой, которая по существу аналогична ранней пролиферативной фазе менструального цикла, когда уровни простагландинов в эндометрии низкие. Отсутствие уровней прогестерона в лютеиновой фазе, необходимых для увеличения биосинтеза простагландинов эндометрия, также способствует ановуляторному механизму снижения простагландинов в менструальной жидкости. OCPS может также снизить повышение уровня вазопрессина в плазме, обнаруживаемое у женщин с дисменореей, и привести к ослаблению гиперсокращаемости матки. 31 С помощью ОКП более 90% женщин с дисменореей могут быть удовлетворительно избавлены от первичной дисменореи. Полезно попробовать оральные контрацептивы в течение 3-4 месяцев. Анализ ХОП длительного применения показал, что в немногих исследованиях действительно сообщалось о менструальной боли, но этот режим показал себя немного лучше, чем циклический. 32 Женщины, которые хорошо реагируют на оральные контрацептивы, могут оставаться на этом режиме. Однако, если дисменорея не купируется должным образом, можно добавить соответствующие НПВП.Затем можно отслеживать реакцию на НПВП, как у пациента, которому изначально вводят такое средство.
НЕСТЕРОИДНЫЕ ПРОТИВОВоспалительные препараты (НПВП)
Женщинам с первичной дисменореей можно назначать нестероидные противовоспалительные препараты, если у них нет гастродуоденальных язв или у них гиперчувствительность к НПВП. Такая терапия может быть разрешена на 3–6 месяцев с корректировкой доз и типа НПВП. Если облегчения нет, показана лапароскопия. При соблюдении таких мер и постановке правильного диагноза первичной дисменореи 80–85% пациентов получают облегчение.Доказательства уровня 1 показывают, что НПВП значительно лучше или в 7,9 раз более эффективны для облегчения боли, чем плацебо. 33 Тем не менее, этого недостаточно для выявления отдельных НПВП, поскольку большинство сравнений основано на нескольких исследованиях, которые не подходят для метаанализа. Следовательно, недостаточно данных, чтобы определить, какой из НПВП (если таковой имеется) является наиболее эффективным и безопасным для лечения дисменореи. Лично я предпочитаю выбрать эффективный НПВП, который существует уже долгое время, в настоящее время доступен в виде дженерика и, следовательно, является относительно недорогим, имеет множество рандомизированных клинических испытаний с данными о времени наступления облегчения с первой дозы.К таким НПВП относятся ибупрофен, напрозен натрия и кетопрофен. Другие НПВП, показавшие свою эффективность, включают мефенамовую кислоту и нимесулид. Напроксен 400 мг обеспечивает большее облегчение боли, чем плацебо и ацетаминофен, в течение 30 минут и сохраняется через 6 часов после приема. 34 В многоцентровом рандомизированном двойном слепом перекрестном исследовании мы обнаружили, что 12,5 и 25 мг кетопрофена и 200 мг ибупрофена значительно лучше, чем плацебо, с аналогичными суммами различий в интенсивности боли и общими показателями снятия боли через 4 часа для обоих. лекарства. 35 Хотя ингибиторы циклооксигеназы (ЦОГ) II, такие как рофекоксиб, 36 валдекоксиб, 37 , 38 и люмиракоксиб 39 , эффективны для лечения дисменореи, а также недорогие ингибиторы ЦОГ. отсутствие превосходства над ингибиторами ЦОГ I, такими как ибупрофен и напроксен натрия, и опасения по поводу побочных эффектов ингибиторов ЦОГ II не поддерживают их использование в качестве выбора первой линии при лечении первичной дисменореи.
Лапароскопия необходима только небольшому проценту пациентов с дисменореей, у которых медикаментозное лечение не помогло. В том случае, если при лапароскопии обнаруживается заболевание тазовых органов, назначается соответствующая терапия, направленная на устранение основной патологии, тем самым облегчая дисменорею.
Если патологии органов малого таза не обнаружено, можно использовать один из более новых методов лечения, менее изученный, чем использование нестероидных противовоспалительных препаратов, который становится методом проб и ошибок, поскольку неясно, может ли какая-либо конкретная фармакотерапия помочь. .Предварительное исследование 40 показало, что блокатор кальциевых каналов, такой как нифедипин, приносит некоторое облегчение. По клиническому опыту исследователя, блокаторы кальциевых каналов были полезны в тяжелых случаях первичной дисменореи. К другим средствам, к которым можно прибегать, относятся бета-миметики, но они менее эффективны, чем нестероидные противовоспалительные препараты, и часто имеют побочные эффекты. 1 , 2 Эти агенты, вероятно, не следует использовать на регулярной основе, и такие попытки лучше оставить медицинским центрам, проводящим их систематические исследования.Был использован неинвазивный метод блокирования распространения болевых импульсов от таза с использованием чрескожной электрической стимуляции нервов (TENS). 41 Психиатрическая помощь в ведении пациентов, которые получили облегчение с помощью нестероидных противовоспалительных препаратов и не страдают заболеваниями органов малого таза, также может быть целесообразной. Не следует истолковывать, что дисменорея является полностью психосоматической, но при отсутствии понимания основных патофизиологических механизмов дисменореи симптоматическое лечение анальгетиками и психотерапия для модуляции психологических факторов, которые могут играть значительную роль или способствовать возникновению боли, могут до некоторой степени облегчить дисменорею.Немногие пациенты с первичной дисменореей попадают в эту категорию, если был поставлен правильный диагноз и приняты соответствующие меры в ведении пациента.
В отличие от оральных контрацептивов, нестероидные противовоспалительные препараты принимаются в течение первых 2–3 дней менструального цикла, не наблюдается значительного подавления гипофизарно-яичниковой оси, а также отсутствуют метаболические эффекты, наблюдаемые при применении оральных контрацептивов, которые обладают принимать не менее 3 раз каждые 4 недели.Выбор наиболее подходящего нестероидного противовоспалительного препарата должен основываться на его доказанной клинической эффективности; быстрое впитывание, чтобы вызвать быстрое облегчение; широкий запас прочности при низком индексе язвенности; минимальные, переносимые и несущественные побочные эффекты; и долгосрочную безопасность. Нестероидные противовоспалительные препараты следует назначать сразу после начала менструации и принимать постоянно в течение первых 2 или 3 дней, а не по мере необходимости. Последний метод явно направлен на подавление боли, тогда как первый подход, который более эффективен у большинства пациентов, действует путем коррекции нарушения выработки простагландинов.Нестероидные противовоспалительные препараты, по-видимому, облегчают первичную дисменорею за счет подавления простагландинов в менструальной жидкости, как было продемонстрировано в нескольких исследованиях (рис. 6). Эти соединения также обладают прямым обезболивающим действием.
Рис. 6. Действие ибупрофена, нестероидного противовоспалительного препарата, на первичную дисменорею сравнивается с контролем (без лечения), а лечение сравнивается с плацебо. Нестероидные противовоспалительные препараты значительно снижают только уровень простагландинов (но не объем менструальной жидкости).(Dawood MY: Общий подход к лечению дисменореи. In Dawood MY [ed]: Dysmenorrhea, p 261. Baltimore: Williams and Wilkins, 981) |
В таблице 2 представлена сводка клинической эффективности сгруппированных НПВП. по структурному происхождению. В отличие от оральных контрацептивов, которые подавляют развитие эндометрия и тем самым снижают уровень простагландинов в менструальной жидкости (рис. 6), НПВП не влияют на развитие эндометрия; вместо этого они подавляют простагландин в менструальной жидкости посредством ферментативного ингибирования выработки простагландина.
Таблица 2. Ингибиторы простагландинсинтетазы, сгруппированные по их структурным производным и их клинической эффективности при дисменорее
| Простагландинсинтетаза i Группа ингибиторов | 48 | 42 | Клиническое облегчение | |||||
Производные бензойной кислоты | Аспирин | 500–600 мг 4 раза в день | Никаких отличий от плацебо, за исключением одного исследования 166 . | Фенилбутазон | Информация отсутствует | |||
Оксифенбутазон | Информация отсутствует | 25 мг 3–6 × / день | 73–90% облегчение | |||||
Фенаматы | Флутенаминовая кислота | 46 90–200 мг 3 × / 46 90–200 мг 3 × / день 77–82% облегчение | ||||||
Мефенаминовая кислота | 250–500 мг 4 раза в день | 93% облегчение | ||||||
| amic мг 3 раза в день | 88% облегчение | |||||||
Арилопропоновая кислота | Ибупрофен | 400 мг 4 раза в день | 42 906–100% облегчение | Напроксен натрия | 275 мг 4 раза в день | 78–90% облегчение | ||
Кетопрофен | 50 мг 3 раза в день | 90% облегчение | ||||||
Разное | Супрофен | 200 мг 4 раза в день | 60–144166 | 60–14166 | Пироксикам | Один раз в день | Эффективно |
От Dawood MY: Нестероидные противовоспалительные препараты и изменение отношения к дисменорее.Am J Med 84 (Suppl 5A): 23, 1988.
Противопоказания к применению НПВП включают гастродуоденальные язвы, предшествующее желудочное кровотечение и предшествующую историю бронхоспазматической реакции после приема аспирина или аспириноподобных препаратов. Побочные эффекты НПВП относительно легкие во время терапии первичной дисменореи и обычно хорошо переносятся. Известные побочные эффекты НПВП перечислены в таблице 3.
Таблица 3. Побочные эффекты ингибиторов простагландинсинтетазы
Желудочно-кишечные симптомы
Расстройство пищеварения
Изжога
Тошнота
Боль в животе
Запор
Рвота
Анорексия
9122 9 Диарея Симптомы со стороны ЦНС
Головная боль
Головокружение
Головокружение
Нарушения зрения
Нарушения слуха
Раздражительность
Депрессия
Сонливость
Сонливость
Другие симптомы
Аллергические реакции
Сыпь
Отек
Бронхоспазм
Гематологические нарушения
Гематологические нарушения
Гематологические отклонения Влияние на печень и почки
От Dawood MY: Общий подход к лечению дисменореи.В Dawood MY (ed): Dysmenorrhea, p 261. Baltimore: Williams & Wilkins, 1981
ДРУГИЕ ФОРМЫ ЛЕЧЕНИЯ.
Хотя расширение шейки матки в качестве основного метода лечения первичной дисменореи не является оправданным, расширение шейки матки следует проводить при выполнении лапароскопии. Эта хирургическая манипуляция действительно временно снимает первичную дисменорею, хотя симптомы постепенно возвращаются. Облегчение может быть вызвано разрушением парацервикальных нервных волокон и сплетений с последующей нейропраксией или частичной денервацией шейки матки и временным увеличением диаметра цервикального канала, что приводит к усилению оттока менструальной жидкости с более коротким временем контакта между стенкой матки и менструальным циклом. жидкость, содержащая простагландины.
Среди бета-миметиков только тербуталин оказался более эффективным, чем плацебо. 1 , 2 Высокая частота побочных эффектов подтвердила, что это обычно не практичный подход. Алкоголь, токолитический агент, уменьшает дисменорею, но для полного облегчения необходимо принимать такие количества, которые также вызывают опьянение и недееспособность. Внутриматочная спираль, содержащая прогестерон (Прогестасерт), снижает уровень простагландина в менструальной жидкости и снимает первичную дисменорею. 42 Не совсем благоразумно рекомендовать использование внутриматочной спирали, которая сама по себе вызывает дисменорею, в качестве метода лечения женщин с первичной дисменореей.
Пресакральная неврэктомия редко показана для лечения большинства форм первичной дисменореи. Использование этой процедуры должно быть чрезвычайно ограничено и предназначено для пациентов с хронической тазовой болью, когда другие методы обезболивания не помогли, для пациентов со злокачественными новообразованиями тазовых органов, а также для пациентов с патологиями тазовых органов, такими как эндометриоз, когда имеется импинджмент или вовлечение пресакральное сплетение.Пресакральная неврэктомия купировала дисменорею у 53–72% пациентов с различными стадиями эндометриоза, 43 значительно меньше, чем при гормональном лечении.
В случаях, когда медикаментозное лечение не дало результатов и результаты лапароскопии отрицательны, можно ввести алкоголь или местные анестетики в маточно-крестцовую связку для временной денервации нервного питания парацервикальной области. Также было предпринято рассечение маточно-крестцовых связок, через которые проходят эти нервы.С появлением лазерной лапароскопии некоторые с энтузиазмом рекомендуют ее, не учитывая тщательно возможные проблемы этой процедуры, особенно у молодых женщин с тяжелой первичной дисменореей. Независимо от методов, используемых для хирургической денервации маточно-крестцовой связки, процесс заживления может вызвать спайки яичника и маточной трубы в этой области и поставить под угрозу будущий репродуктивный потенциал этих женщин. Сообщалось о выпадении матки у нерожавших женщин после маточно-крестцовой перерезки.
TENS был изучен для облегчения первичной дисменореи. Это неинвазивный и эффективный метод облегчения первичной дисменореи, который дает женщине возможность контролировать свое лечение, поскольку она может регулировать интенсивность и продолжительность применения ЧЭНС. В недавнем Кокрановском обзоре проанализировано семь рандомизированных контролируемых испытаний TENS по сравнению с плацебо или отсутствием лечения. 44 Общая высокая частота TENS более эффективна для облегчения боли при первичной дисменорее, чем TENS плацебо. 41 , 44 , 45 , 46 , 47 , 48 , 49 0003, , , , Низкочастотный TENS не более эффективен, чем TENS плацебо. В плацебо-контролируемом исследовании TENS мы обнаружили, что в 30% циклов у женщин с тяжелой первичной дисменореей TENS давали хорошее облегчение без необходимости в каких-либо дополнительных обезболивающих. 41 У других женщин количество требуемых обезболивающих было значительно ниже на всех временных интервалах в течение первых 48 часов менструации. ДЕСЯТКИ, по-видимому, являются подходящим методом облегчения первичной дисменореи у женщин, которые могут не желать принимать лекарства, имеют медицинские противопоказания к применению НПВП или ОКП, имеют побочные эффекты от использования НПВП или не могут получить полное облегчение с максимальным эффектом. дозы НПВП. TENS снимает первичную дисменорею с помощью двух вероятных механизмов.Во-первых, при продолжающейся чрескожной электрической стимуляции нервов преганглионарные волокна бомбардируются импульсами, которые насыщают нервные клетки спинного рога и, следовательно, блокируют распространение болевых импульсов по этим волокнам (теория контроля ворот). При опускании «ворот» блокируется прием сигнала от гипоксии и гиперсокращения матки. 52 , 53 Во-вторых, TENS вызывает высвобождение эндорфина из этих нервных клеток, что способствует облегчению боли.
К другим менее известным методам лечения первичной дисменореи относятся тринитрат глицерина, антагонисты кальция, витамин B 6 , рыбий жир, иглоукалывание, акупрессура и даже манипуляции с позвоночником, как описано в другом месте. 54 Можно ожидать, что тринитрат глицерина как источник оксида азота ослабит чрезмерные сокращения миометрия при первичной дисменорее. Нитоглицерин значительно снижает боль при первичной дисменорее. 55 , 56 , 57 .Однако переносимость тринитрата глицерина низкая из-за головной боли. Магний более эффективен, чем плацебо, для облегчения первичной дисменореи. 58 Есть предположение об уменьшении менструальной жидкости PGF 2α с магнием. Однако неясно, какую дозу препарата и режим приема магния использовать при лечении первичной дисменореи. Блокаторы кальциевых каналов, такие как нифедипин, подавляют сократимость миометрия и могут облегчить первичную дисменорею. 59 , 60 , 61 Витамин Е может облегчить первичную дисменорею за счет изменения биосинтеза простагландинов и, следовательно, повлиять на сокращения матки. 62 , 63 , 64 , 65 Рыбий жир (омега-3 жирные кислоты) был более эффективным, чем плацебо. 66 Имеются менее убедительные доказательства эффективности иглоукалывания и акупрессуры в облегчении первичной дисменореи, и необходимы более хорошо спланированные, контролируемые, более крупные и более окончательные исследования. 54 Кокрановский анализ показал, что манипуляции с позвоночником неэффективны для лечения первичной дисменореи. 67
Этиология
Причины вторичной дисменореи включают эндометриоз, наличие внутриматочной спирали, воспалительные заболевания и инфекции органов малого таза, аденомиоз, миомы матки, полипы и спайки, врожденные пороки развития мюллеровой системы, стриктуру шейки матки или стенокардию. киста, синдром заложенности таза и синдром Аллена-Мастерс. Появление болезненных менструальных спазмов спустя годы после менархе может быть признаком вторичной дисменореи, часто вызванной эндометриозом.У женщин с ановуляторным циклом менструальная боль может быть вторичной дисменореей.
Дифференциальный диагноз
Дифференциальный диагноз у пациента с подозрением на вторичную дисменорею должен включать все вышеперечисленные причины. Хотя возраст начала дисменореи часто является полезным показателем для отличия первичной дисменореи от вторичной, эндометриоз может возникать во время или вскоре после начала менархе. Наличие в анамнезе текущего воспалительного заболевания органов малого таза, нерегулярных менструальных циклов (особенно связанных с ановуляцией), меноррагии, использования внутриматочной спирали и проблем бесплодия свидетельствует о вторичной дисменорее.Ее следует дифференцировать от первичной дисменореи и от хронической тазовой боли. При хронической тазовой боли нет временной зависимости между болью и фазой менструального цикла, но при дисменорее боль ограничивается только менструальной фазой или незадолго до нее. Физикальное обследование, особенно тщательное тазовое и ректовагинальное обследование, может выявить причины вторичной дисменореи, такие как пороки развития или миомы матки, наличие внутриматочной спирали, воспалительные заболевания органов малого таза и, в некоторых случаях, эндометриоз.Аденомиоз следует рассматривать как причину дисменореи, особенно если он присутствует у женщин старше 35 лет. Однако окончательный диагноз аденомиоза может быть поставлен только на основании анализа материала матки.
Исследования, которые могут быть полезны для выявления или подтверждения причины вторичной дисменореи, включают общий анализ крови, скорость оседания эритроцитов, ультразвуковое исследование органов малого таза, гистеросальпингографию и посев на генитальные микроорганизмы. Однако для окончательного диагноза часто требуется диагностическая лапароскопия, гистероскопия или дилатация и выскабливание.Безусловно, лапароскопия, вероятно, является самой единственной полезной процедурой при оценке вторичной дисменореи, а при первичной дисменорее после пробной медикаментозной терапии она не увенчалась успехом.
Роль простагландинов
Патогенез вторичной дисменореи, связанной с внутриматочной спиралью, во многом аналогичен таковому при первичной дисменорее. Исследования на животных и женщинах показали, что наличие внутриматочной спирали вызывает воспалительную реакцию эндометрия в непосредственной близости от устройства с инфильтрацией лейкоцитов. 68 , 69 Уровни простагландина, особенно простагландина F 2α , значительно повышены в эндометрии непосредственно вокруг внутриматочной спирали. 68 Это повышенное производство и высвобождение простагландина, вызванное внутриматочной спиралью, вызывает каскад событий, ведущих к возникновению боли в матке, как в случае первичной дисменореи, описанной ранее. Внутриматочная спираль также вызывает меноррагию.Лечение нестероидными противовоспалительными препаратами может облегчить дисменорею и исправить меноррагию у женщин, носящих внутриматочную спираль. 70 Повышенная выработка простагландинов из-за наличия внутриматочной спирали, вероятно, в значительной степени способствует меноррагии. Некоторые простагландины вызывают сокращение гладких мышц и, следовательно, сужение сосудов, а также способствуют агрегации тромбоцитов и свертыванию крови. Другие простагландины действуют наоборот. Например, тромбоксан A 2 стимулирует сокращение матки, вызывает сужение сосудов и способствует агрегации тромбоцитов, тогда как простациклин расслабляет матку, вазодилатирует и оказывает антиагрегационное действие на тромбоциты.Повышение уровня и дисбаланс между различными простагландинами может вызвать дисменорею и меноррагию. Поскольку большинство нестероидных противовоспалительных препаратов блокируют действие циклооксигеназы и, следовательно, ингибируют не только простагландин F 2α и E 2 , но также простациклин и тромбоксан, уменьшаются дисменорея и меноррагия.
Хотя в некоторых ограниченных исследованиях простагландины были вовлечены в качестве причины дисменореи у пациентов с эндометриозом, доказательства неубедительны.Дисменорея и тазовая боль при эндометриозе с большей вероятностью вызваны множеством различных механизмов в зависимости от анатомического расположения, степени и активности эндометриоза в тазу. Лечение нестероидными противовоспалительными препаратами опять же менее эффективно, чем другие более специфические гормональные или хирургические методы лечения. Повышенный уровень простагландинов эндометрия также был обнаружен у нескольких женщин с миомой матки, но подавление нестероидными противовоспалительными препаратами не может использоваться для долгосрочной эффективной терапии этого состояния, за исключением краткосрочного облегчения в ожидании операции.
Лечение
Как указывалось ранее, женщины, носящие внутриматочную спираль, должны лечиться нестероидными противовоспалительными препаратами от дисменореи и меноррагии, вызванных внутриматочной спиралью. В отличие от схемы лечения первичной дисменореи, препарат следует назначать непрерывно на протяжении всего менструального цикла пациентам, страдающим вторичной дисменореей и меноррагией из-за внутриматочной спирали.
Терапия для большинства других причин вторичной дисменореи должна быть направлена на конкретное основное заболевание.Хирургия играет большую роль в лечении большинства форм вторичной дисменореи и, как правило, является более окончательной. Нестероидные противовоспалительные препараты можно назначать только в качестве временной меры, чтобы получить некоторое облегчение в ожидании операции. У пациентов с эндометриозом также может применяться специфическая гормональная терапия (, т.е. даназол, агонист гонадотропин-рилизинг-гормона, прогестины и оральные контрацептивы) для получения адекватного облегчения.
Дисменорея – Американский семейный врач
1.Дэвис А.Р.,
Westhoff CL.
Первичная дисменорея у девочек-подростков и лечение оральными контрацептивами. Дж. Педиатр-Адолеск-Гинеколь .
2001; 14: 3–8 ….
2. Баникарим С.,
Чако М.Р.,
Келдер Ш.
Распространенность и влияние дисменореи на латиноамериканских девушек-подростков. Arch Pediatr Adolesc Med .
2000; 154: 1226–9.
3. Стринич Т.,
Букович Д,
Павелич Л,
Файдик Дж.,
Герман I,
Stipic I,
и другие.Антропологическая и клиническая характеристика женщин-подростков с дисменореей. Колл Антрополь .
2003. 27: 707–11.
4. Андерш Б.,
Милсом И.
Эпидемиологическое исследование молодых женщин с дисменореей. Am J Obstet Gynecol .
1982; 144: 655–60.
5. Klein JR,
Litt IF.
Эпидемиология подростковой дисменореи. Педиатрия .
1981; 68: 661–4.
6. Sundell G,
Милсом I,
Андерш Б.Факторы, влияющие на распространенность и тяжесть дисменореи у молодых женщин. Br J Obstet Gynaecol .
1990; 97: 588–94.
7. Моен MH,
Стокстад Т.
Долгосрочное катамнестическое исследование женщин с бессимптомным эндометриозом, случайно диагностированным при стерилизации. Fertil Steril .
2002; 78: 773–6.
8. Момоеда М,
Такетани Y,
Теракава N,
Hoshiai H,
Танака К.,
Цуцуми О,
и другие.Действительно ли эндометриоз связан с болью? Гинекол Обстет Инвест .
2002; 54приложение 1: 18–21.
9. Тепери Дж,
Римпела М.
Менструальные боли, здоровье и поведение у девочек. Soc Sci Med .
1989; 29: 163–9.
10. Харлоу SD,
Парк М.
Лонгитюдное исследование факторов риска возникновения, продолжительности и тяжести менструальных спазмов в когорте студенток колледжа [опечатка опубликована в Br J Obstet Gynaecol 1997; 104: 386]. Br J Obstet Gynaecol .
1996; 103: 1134–42.
11. Parazzini F,
Tozzi L,
Меззопан R,
Лучини Л,
Марчини М,
Феделе Л.
Курение сигарет, употребление алкоголя и риск первичной дисменореи. Эпидемиология .
1994; 5: 469–72.
12. Монтеро П,
Бернис С,
Фернандес V,
Кастро С.
Влияние индекса массы тела и привычек похудения на менструальную боль и нарушение цикла. J Biosoc Sci .
1996; 28: 315–23.
13. Алонсо К,
Коу CL.
Нарушения социальных отношений подчеркивают связь между эмоциональным дистрессом и менструальной болью у молодых женщин. Психология здоровья .
2001; 20: 411–6.
14. Харлоу Б.Л.,
Missmer SA,
Крамер Д.В.,
Barbieri RL.
Влияет ли стерилизация маточных труб на последующий риск меноррагии или дисменореи? Fertil Steril .
2002; 77: 754–60.
15. Мур Дж.,
Копли С,
Моррис Дж,
Линдселл Д.,
Голдинг С,
Кеннеди С.
Систематический обзор точности ультразвукового исследования в диагностике эндометриоза. Ультразвуковой акушерский гинеколь .
2002; 20: 630–4.
16. Exacoustos C,
Зупи Э,
Карузотти С,
Ринальдо Д,
Маркони Д,
Ланзи Г,
и другие.
Стадия тазового эндометриоза: роль ультразвукового исследования в определении распространения заболевания и модуляции хирургического доступа. J Am Assoc Gynecol Laparosc .
2003. 10: 378–82.
17. Дессоле S,
Фарина М,
Рубатту Г,
Cosmi E,
Амброзини Г,
Нарделли GB.
Соновагинография – это новый метод диагностики ректовагинального эндометриоза. Fertil Steril .
2003. 79: 1023–7.
18. Страттон П.,
Винкель С,
Премкумар А,
Чау C,
Уилсон Дж,
Хернс-Стокс Р,
и другие.
Диагностическая точность лапароскопии, магнитно-резонансной томографии и гистопатологического исследования для выявления эндометриоза. Fertil Steril .
2003. 79: 1078–85.
19. Проктор М.,
Фаркуар К.
Дисменорея. Клин Эвид .
2002; (7): 1639–53.
20. Helms JM.
Иглоукалывание для лечения первичной дисменореи. Акушерский гинекол .
1987; 69: 51–6.
21. Pouresmail Z,
Ибрагимзаде Р.
Влияние акупрессуры и ибупрофена на тяжесть первичной дисменореи. J Tradit Chin Med .
2002; 22: 205–10.
22. Барнард Н.Д.,
Scialli AR,
Hurlock D,
Бертрон П.
Диета и глобулин, связывающий половые гормоны, дисменорея и предменструальные симптомы. Акушерский гинекол .
2000; 95: 245–50.
23. Daniels SE,
Талуокер С,
Торри С,
Снабес МЦ,
Рекер Д.П.,
Вербург КМ.
Вальдекоксиб, специфический ингибитор циклооксигеназы-2, эффективен при лечении первичной дисменореи. Акушерский гинекол .
2002; 100: 350–8.
24. Harel Z,
Биро FM,
Коттенхан РК,
Rosenthal SL.
Добавки с полиненасыщенными жирными кислотами омега-3 для лечения дисменореи у подростков. Am J Obstet Gynecol .
1996. 174: 1335–8.
25. Дженсен Дж. Т..
Неконтрацептивные применения внутриматочной системы лево-норгестрела. Curr Womens Health Rep .
2002; 2: 417–22.
26. Мальмстрем К,
Котей П.,
Цихановиц N,
Дэниэлс С,
Desjardins PJ.Обезболивающая эффективность эторикоксиба при первичной дисменорее: результаты рандомизированного контролируемого исследования. Гинекол Обстет Инвест .
2003; 56: 65–9.
27. Ziaei S,
Раджаи Л.,
Фагихзаде С,
Ламиан М.
Сравнительное исследование и оценка побочных эффектов низких доз противозачаточных таблеток, вводимых перорально и вагинально. Контрацепция .
2002; 65: 329–31.
28. Андерссон К.Е.,
Ульмстен У.
Влияние нифедипина на миометриальную активность и боль внизу живота у женщин с первичной дисменореей. Br J Obstet Gynaecol .
1978; 85: 142–148.
29. Проктор М.Л.,
Фаркуар CM,
Синклер О.Дж.,
Джонсон Н.П.
Хирургическое прерывание тазовых нервных путей при первичной и вторичной дисменорее. Кокрановская база данных Syst Rev .
2004 (3): CD001896
30. Akerlund M,
Андерссон К.Э.,
Ингемарссон И.
Влияние тербуталина на активность миометрия, кровоток в матке и боль внизу живота у женщин с первичной дисменореей. Br J Obstet Gynaecol .
1976; 83: 673–8.
31. Хондрас М.А.,
Длинный CR,
Бреннан ПК.
Спинальная манипулятивная терапия в сравнении с имитацией малой силы для женщин с первичной дисменореей: рандомизированное клиническое испытание без участия наблюдателей. Боль .
1999. 81: 105–14.
32. Проктор М.,
Шарнир W,
Джонсон Т,
Мерфи П.
Спинальные манипуляции при первичной и вторичной дисменорее. Кокрановская база данных Syst Rev .2004 (3): CD002119
33. Zhang WY,
Ли Ван По А.
Эффективность малых анальгетиков при первичной дисменорее: систематический обзор. Br J Obstet Gynaecol .
1998. 105: 780–9.
34. Уивер А.Л.
Рофекоксиб: клиническая фармакология и клинический опыт. Клин Тер .
2001; 23: 1323–38.
35. Hendrix SL,
Александр NJ.
Первичное лечение дисменореи оральными контрацептивами в низких дозах, содержащими дезогестрел. Контрацепция .
2002; 66: 393–9.
36. Милсом I,
Sundell G,
Андерш Б.
Влияние различных комбинированных пероральных контрацептивов на распространенность и тяжесть дисменореи. Контрацепция .
1990; 42: 497–506.
37. Проктор М.Л.,
Робертс Х,
Farquhar CM.
Комбинированные оральные контрацептивы (ОКП) для лечения первичной дисменореи. Кокрановская база данных Syst Rev .
2001 (3): CD002120
38.Сулак П.Дж.,
Кюль Т.Дж.,
Ортис М,
Шулль БЛ.
Принятие изменения стандартного режима приема оральных контрацептивов в течение 21/7 дней для задержки менструации и уменьшения симптомов отмены гормонов. Am J Obstet Gynecol .
2002; 186: 1142–9.
39. Baldaszti E,
Виммер-Пухингер Б,
Лошке К.
Приемлемость долгосрочного контрацептива внутриматочной системы с высвобождением левоноргестрела (Мирена): последующее трехлетнее исследование. Контрацепция .2003. 67: 87–91.
40. Audet MC,
Моро М,
Колтун В.Д.,
Вальдбаум А.С.,
Шангольд Г,
Фишер А.С.,
и другие.
Оценка противозачаточной эффективности и контроля цикла трансдермального противозачаточного пластыря по сравнению с пероральным контрацептивом: рандомизированное контролируемое исследование. ЯМА .
2001; 285: 2347–54.
41. Facchinetti F,
Сгарби Л,
Пиччинини Ф,
Вольпе А.
Сравнение тринитрата глицерина и диклофенака для лечения первичной дисменореи: открытое рандомизированное перекрестное исследование. Гинекол Эндокрино .
2002; 16: 39–43.
42. Дойч Б.
Менструальная боль у датских женщин коррелировала с низким потреблением полиненасыщенных жирных кислот n-3. Eur J Clin Nutr .
1995; 49: 508–16.
43. Тейлор Д.,
Мясковский C,
Кон Дж.
Рандомизированное клиническое испытание эффективности устройства для акупрессуры (Relief Brief) для лечения симптомов дисменореи. Дж. Альтернативная медицина .
2002; 8: 357–70.
44.Дауд М.Ю.,
Рамос Дж.
Чрескожная электрическая стимуляция нервов (TENS) для лечения первичной дисменореи: рандомизированное перекрестное сравнение с плацебо TENS и ибупрофеном. Акушерский гинекол .
1990; 75: 656–60.
45. Проктор М.Л.,
Смит CA,
Фаркуар CM,
Камни RW.
Чрескожная электрическая стимуляция нервов и иглоукалывание при первичной дисменорее. Кокрановская база данных Syst Rev .
2002; (3): CD002123
46.Акын МД,
Weingand KW,
Хенгехолд DA,
Гудейл МБ,
Хинкль РТ,
Смит Р.П.
Постоянное низкоуровневое местное нагревание при лечении дисменореи. Акушерский гинекол .
2001; 97: 343–9.
47. Чен Ф.П.,
Чанг С.Д.,
Чу К.К.,
Сун Ю.К.
Сравнение лапароскопической пресакральной неврэктомии и лапароскопической абляции маточного нерва при первичной дисменорее. J Репрод Мед .
1996; 41: 463–6.
48.Эскенази Б,
Уорнер М,
Бонсиньор Л.,
Олив D,
Сэмюэлс С,
Верчеллини П.
Валидационное исследование нехирургической диагностики эндометриоза. Fertil Steril .
2001. 76: 929–35.
49. Frackiewicz EJ.
Эндометриоз: обзор болезни и способы ее лечения. J Am Pharm Assoc (Вашингтон) .
2000. 40: 645–57.
50. Акерлунд М.
Можно ли облегчить первичную дисменорею с помощью антагониста вазопрессина? Результаты пилотного исследования. Acta Obstet Gynecol Scand .
1987. 66: 459–61.
51. Бруар Р.,
Босмар Т,
Фурни-Льорет D,
Шассард Д,
Акерлунд М.
Эффект SR49059 и перорально активного антагониста рецептора вазопрессина V1a в профилактике дисменореи. БЖОГ .
2000; 107: 614–9.
52. Paranjape SB,
Тибонье М.
Разработка и показания к применению перорально активных непептидных антагонистов рецепторов вазопрессина. Заключение эксперта по исследованию наркотиков .
2001; 10: 825–34.
53. Валентин Л,
Сладкявичюс П,
Киндал Х,
Брудерс А,
Марсал К,
Мелин П.
Влияние антагониста вазопрессина на женщин с дисменореей. Гинекол Обстет Инвест .
2000; 50: 170–7.
54. Wildemeersch D,
Шахт Э,
Вильдемеерш П.
Лечение первичной и вторичной дисменореи с помощью новой «бескаркасной» внутриматочной системы доставки лекарств, высвобождающей левоноргестрел: пилотное исследование. Eur J Contracept Reprod Health Care .
2001; 6: 192–8.
Распространенность и факторы риска дисменореи | Эпидемиологические обзоры
Аннотация
Дисменорея – это распространенная менструальная жалоба, которая сильно влияет на качество жизни женщин, производительность труда и использование медицинских услуг. Для точного определения распространенности и / или заболеваемости, а также факторов риска дисменореи был проведен всесторонний обзор продольных исследований, исследований «случай-контроль» или перекрестных исследований с большими выборками на уровне сообществ.Пятнадцать первичных исследований, опубликованных в период с 2002 по 2011 год, соответствовали критериям включения. Распространенность дисменореи колеблется от 16% до 91% у женщин репродуктивного возраста, с сильной болью у 2–29% обследованных женщин. Возраст женщин, их половая принадлежность и использование оральных контрацептивов были обратно связаны с дисменореей, а высокий стресс увеличивал риск дисменореи. Величина эффекта, как правило, была от умеренной до умеренной, с отношением шансов от 1 до 4. Семейный анамнез дисменореи сильно увеличивал ее риск, с отношением шансов от 3.8 и 20.7. Неубедительные доказательства были найдены для изменяемых факторов, таких как курение сигарет, диета, ожирение, депрессия и злоупотребление. Дисменорея – важный симптом для значительной части женщин репродуктивного возраста; однако сильная боль, ограничивающая повседневную активность, встречается реже. Этот обзор подтверждает, что дисменорея улучшается с увеличением возраста, паритета и использования оральных контрацептивов и положительно связана со стрессом и семейным анамнезом дисменореи.
ВВЕДЕНИЕ
Дисменорея или болезненная менструация определяется как сильное, болезненное ощущение спазма в нижней части живота, которое часто сопровождается другими симптомами, такими как потливость, головные боли, тошнота, рвота, диарея и тремор, возникающие непосредственно перед или во время менструации. (1).Существует 2 типа дисменореи: Первичная дисменорея – это боль без очевидного патологического заболевания органов малого таза и почти всегда сначала возникает у женщин в возрасте 20 лет или моложе после установления их овуляторного цикла (1). Вторичная дисменорея вызвана основными заболеваниями тазовых органов или патологией и чаще встречается у женщин старше 20 лет (1, 2). Дисменорея считается наиболее частым симптомом всех менструальных жалоб и представляет собой более тяжелое бремя болезни, чем любая другая гинекологическая жалоба в развивающихся странах (3).Среди женщин репродуктивного возраста во всем мире дисменорея более распространена, чем два других распространенных типа хронической тазовой боли, а именно диспареуния и нециклическая хроническая тазовая боль (4). Являясь изнурительным состоянием для многих женщин, оно оказывает серьезное влияние на качество жизни, связанное со здоровьем, производительность труда и использование медицинских услуг (5–9). В результате дисменорея является причиной значительных экономических потерь из-за стоимости лекарств, медицинского обслуживания и снижения производительности (1).
Распространенность дисменореи, о которой сообщается в литературе, существенно различается.Более высокая распространенность, как правило, наблюдалась у молодых женщин: по оценкам, от 67% до 90% для лиц в возрасте от 17 до 24 лет (10, 11). Недавнее крупное австралийское исследование девочек старших классов средней школы показало, что более высокая доля подростков, 93%, сообщают о менструальной боли (12). Исследования на взрослых женщинах менее последовательны в описании распространенности дисменореи и часто фокусируются на конкретной группе, при этом частота варьируется от 15% до 75% (10). Сильная боль, достаточная для ограничения повседневной активности, встречается значительно реже, затрагивая примерно 7–15% женщин (10), хотя исследование подростков и молодых людей в возрасте 26 лет или менее показало, что у 41% участников были ограничения в повседневной жизни. активность из-за дисменореи (7).
В литературе был идентифицирован ряд факторов риска дисменореи, хотя для многих из этих факторов наблюдались неоднозначные результаты. В целом предполагалось, что повышенная тяжесть дисменореи связана с возрастом (13–15), курением (14, 16, 17), более высоким индексом массы тела (18), более ранним возрастом наступления менархе (15, 18), нерождением (15). , 19), более длительные и обильные менструальные выделения (15, 18) и семейный анамнез дисменореи (20). Женщины, использующие оральные контрацептивы, обычно сообщают о менее тяжелой дисменорее (14, 15, 21).Было также показано, что депрессия и стресс увеличивают риск дисменореи (9, 22). Другие общие факторы, такие как образование (23), семейное положение (14), занятость (19), потребление алкоголя (17, 18) и физическая активность (15, 18), показывают в основном отрицательные или неубедительные результаты.
В настоящее время существует большой объем литературы по дисменореи, большая часть которой дает только краткое представление о расстройстве, полученное при поперечных исследованиях, и страдает от систематической ошибки отбора, поскольку они основаны на удобных выборках, состоящих в основном из молодых студентов колледжей.Насколько нам известно, в настоящее время не существует обзора, в котором учитывались бы эти конструктивные факторы. Таким образом, этот обзор направлен на получение более точных оценок распространенности и заболеваемости дисменореей в обществе и определение факторов риска путем изучения данных недавних лонгитюдных и популяционных исследований. Дополнительной целью этого обзора является выявление пробелов в литературе для информирования о дальнейших исследованиях.
МАТЕРИАЛЫ И МЕТОДЫ
Этот обзор является частью более широкого обзора литературы по эпидемиологии, влиянию и использованию медицинских услуг, связанных с дисменореей и предменструальным синдромом / предменструальным дисфорическим расстройством, с акцентом на распространенность и / или заболеваемость и факторы риска дисменореи.Опубликованные исследования на английском языке, содержащие релевантную информацию о дисменорее, были выявлены путем поиска в PubMed и Embase, ограничивая популяцию взрослыми женщинами (в возрасте 18 лет и старше) и годом публикации с 2002 по август 2012 года. Термины поля поиска PubMed, использованные в связи с этим были рассмотрены «дисменорея» [MeSH] ИЛИ «дисменорея» [tiab] ИЛИ («болезненная» [tiab] И «менструация» [tiab]) ИЛИ «болезненная менструация» [tiab] ИЛИ («менструальная» [tiab] И «боль» »[Tiab]) ИЛИ« менструальная боль »[tiab], где медицинские предметные заголовки (MeSH) и заголовок / реферат (tiab) представляют теги.
Для того, чтобы лучше вывести временные отношения и избежать систематической ошибки отбора, в этот обзор были включены только исследования, использующие продольный план исследования, исследования случай-контроль или кросс-секционные исследования с большими выборками на уровне сообществ. Данные из включенных исследований были извлечены в стандартную форму, включая ключевые характеристики исследований, основные результаты, ограничения и выводы. Определение дисменореи варьировалось от боли в животе или пояснице или судорог любой степени тяжести во время менструального кровотечения в предыдущем месяце до последних 12 месяцев, собранных с помощью самоотчетов, интервью или ежедневных дневниковых записей.Большинство исследований не ограничивали тяжесть боли и не делали различий между типами дисменореи, такими как первичная или вторичная дисменорея. Тяжесть и тип дисменореи отмечались, если это было четко указано в исследовании. Списки литературы по исследованиям, включенным в этот обзор, были отсканированы, чтобы проверить наличие каких-либо дополнительных исследований, не обнаруженных с помощью поиска в электронной базе данных.
Оценка качества проводилась для первичных исследований с использованием контрольного списка для оценки медицинской литературы для когортных / случай-контроль / перекрестных исследований; он прилагается как Дополнительные данные (доступны по адресу http: // aje.oxfordjournals.org/) (24). В контрольном списке рассматриваются потенциальные ошибки, вносимые дизайном исследования, репрезентативностью выборки, сопоставимостью групп (если применимо), качеством измерений, полнотой данных и искажением. Исследование оценивалось как хорошее, если не было выявлено никаких проблем или были выявлены только незначительные проблемы, и как плохое качество, если были выявлены 4 или более серьезных проблем для вышеупомянутых областей. Общее суждение о качестве было сделано на основе оценки каждой области с учетом ее ожидаемого влияния на результаты.Обзорные статьи, содержащие соответствующую информацию о дисменорее, были включены в качестве дополнительной информации, поскольку они не применяют те же критерии включения.
Таким образом, в этом обзоре использовался комплексный подход к выявлению и отбору соответствующей литературы, чтобы обеспечить качественный синтез самой современной, лучше спланированной и актуальной литературы о частоте и факторах риска дисменореи.
РЕЗУЛЬТАТЫ
Всего через поиск было найдено 2 276 статей.После применения критериев отбора, описанных выше, и сканирования списков литературы включенных исследований, мы включили 15 первичных исследований: 3 продольных исследования и 12 популяционных поперечных исследований. В качестве дополнительной информации были включены три систематических обзора: 2 с информацией о распространенности и 1 с информацией о факторах риска дисменореи. Были выявлены данные из стран, не вошедших в предыдущий систематический обзор, особенно из развивающихся стран, которые, таким образом, расширяют нашу общую базу знаний о дисменорее, основанную в основном на литературе из развитых стран.Большинство исследований были оценены только как умеренные (оценка качества включена в Таблицу 1), в основном из-за потенциальных систематических ошибок, вносимых дизайном или проведением исследования. Основными проблемами в большинстве исследований были следующие: 1) дизайн исследования, поскольку для выявления факторов риска часто использовались перекрестные исследования; 2) сомнительная достоверность измерения, поскольку в большинстве исследований использовалась ретроспективная самооценка симптомов; 3) репрезентативность выборки, поскольку предоставлена недостаточная информация о характеристиках не ответивших или выбывших; 4) отсутствие обоснования мощности исследования с учетом размера выборки; и / или 5) не сообщается о методе контроля качества для сбора данных.Кроме того, в 6 исследованиях из анализа не были включены ключевые переменные воздействия, такие как паритетность или использование оральных контрацептивов (OCP), что может вызвать потенциальную погрешность из-за возможных искажений. Из-за значительной разнородности исследований с точки зрения исследуемой популяции, определения дисменореи, методов сообщения о симптомах, продолжительности отзыва или исследования и различных измерений, используемых для изученных факторов риска, метаанализ не проводился. Вместо этого были предприняты повествовательный обзор и качественное обобщение ассоциаций факторов риска и дисменореи.
Таблица 1.
Характеристики первичных исследований (опубликованных в период с 2002 по 2011 гг.) И зарегистрированные показатели дисменореи
| Первый автор, год (номер ссылки) . | Качество исследования . | Страна . | Количество участников . | Возрастная группа, лет . | Метод отчетности . | Продолжительность расследования / отзыва . | Гормональная контрацепция . | Тип дисменореи . | Определение дисменореи . | Частота (распространенность / заболеваемость) дисменореи,% . | |||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Всего a . | мягкий . | Умеренный . | тяжелая . | ||||||||||
| Продольное исследование | |||||||||||||
| Ohde, 2008 (30) | Умеренный | Япония | 823 | 18–51 | Не указано ежедневное | Любая боль | 15.8 | ||||||
| Wang, 2004 (36) | Умеренно-хорошо | Китай | 388 | 20–34 | Ежедневный дневник | 12 месяцев или до беременности Нет | 12 месяцев или до беременности Нет уточняется | Любая боль | Заболеваемость, 28,0; распространенность, 44,4 | ||||
| Weissman, 2004 (37) | Умеренно-хорошее | США | 404 | 19–46 | Самоотчетные | Первичная | Любая боль | 76.0 | 53,0 | 21,0 | 2,0 | ||
| Поперечное исследование | |||||||||||||
| Абенхайм, 2006 г. (25) | Умеренный | США | Не указано | Нет | Не указано | Умеренно-тяжелое | 36,7 | ||||||
| Burnett, 2005 (26) | Умеренное | Канада 1,5156 | Интервью | Не указано | Да | Первичное | Любая боль | 60.4 | 24,0 | 36,4 | |||
| Ограничение активности | 20,6 | ||||||||||||
| Харлоу, 2002 (39) | Умеренный | США | Да | Не указано | Любая боль | Не сообщается | |||||||
| Laszlo, 2008 (27) | Умеренная | 8 Венгрия | <55 | Интервью | Не указано | Не указано | Не указано | Ограничение активности | 15.5 | ||||
| Laszlo, 2009 (28) | Умеренный | Венгрия | 821 | 37,16 (9,37) b | Ограничение активности | 20,1 | |||||||
| Nohara, 2011 (29) | Слабо-умеренное c | Япония | 2,166 | Не указано | Не указано | Сильное | 76.5 | Допустимо | 47,9 | 28,6 | |||
| Patel, 2006 (3) | Умеренно-хорошо | Индия | 2,262 | 18–45 | Нет данных задано | Любая боль | 54,6 | 21,3 | 15,0 | 18,3 | |||
| Ограничение активности | 28,7 | ||||||||||||
| 18–45 | Интервью | Не указано | Нет | Не указано | Любая боль | 28.0 | |||||||
| Питтс, 2008 (32) | Плохое d | Австралия | 1,983 | 16–49 | Не указано Интервью | 6 936 | за последние 12 месяцев | Любая боль | 71,7 | 15,0 | |||
| Santer, 2005 (33) | Умеренно-хорошая | Соединенное Королевство | 2,833 | Последние 25–44 | Да | Не указано | Серьезное | 15.0 | 15,0 | ||||
| Tavallaee, 2011 (34) | Слабое-умеренное e | Иран | 276 | 16–56 | Первичная | Любая боль | 91,0 | 41,0 | 28,0 | 22,0 | |||
| Несал, 2010 (35) | Умеренная | Турция | 8 | Умеренная | Турция | 96 936 936 | Да | Не указано | Любая боль | 63.6 | |||
| Первый автор, год (номер ссылки) . | Качество исследования . | Страна . | Количество участников . | Возрастная группа, лет . | Метод отчетности . | Продолжительность расследования / отзыва . | Гормональная контрацепция . | Тип дисменореи . | Определение дисменореи . | Частота (распространенность / заболеваемость) дисменореи,% . | |||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Всего a . | мягкий . | Умеренный . | тяжелая . | ||||||||||
| Продольное исследование | |||||||||||||
| Ohde, 2008 (30) | Умеренный | Япония | 823 | 18–51 | Не указано ежедневное | Любая боль | 15.8 | ||||||
| Wang, 2004 (36) | Умеренно-хорошо | Китай | 388 | 20–34 | Ежедневный дневник | 12 месяцев или до беременности Нет | 12 месяцев или до беременности Нет уточняется | Любая боль | Заболеваемость, 28,0; распространенность, 44,4 | ||||
| Weissman, 2004 (37) | Умеренно-хорошее | США | 404 | 19–46 | Самоотчетные | Первичная | Любая боль | 76.0 | 53,0 | 21,0 | 2,0 | ||
| Поперечное исследование | |||||||||||||
| Абенхайм, 2006 г. (25) | Умеренный | США | Не указано | Нет | Не указано | Умеренно-тяжелое | 36,7 | ||||||
| Burnett, 2005 (26) | Умеренное | Канада 1,5156 | Интервью | Не указано | Да | Первичное | Любая боль | 60.4 | 24,0 | 36,4 | |||
| Ограничение активности | 20,6 | ||||||||||||
| Харлоу, 2002 (39) | Умеренный | США | Да | Не указано | Любая боль | Не сообщается | |||||||
| Laszlo, 2008 (27) | Умеренная | 8 Венгрия | <55 | Интервью | Не указано | Не указано | Не указано | Ограничение активности | 15.5 | ||||
| Laszlo, 2009 (28) | Умеренный | Венгрия | 821 | 37,16 (9,37) b | Ограничение активности | 20,1 | |||||||
| Nohara, 2011 (29) | Слабо-умеренное c | Япония | 2,166 | Не указано | Не указано | Сильное | 76.5 | Допустимо | 47,9 | 28,6 | |||
| Patel, 2006 (3) | Умеренно-хорошо | Индия | 2,262 | 18–45 | Нет данных задано | Любая боль | 54,6 | 21,3 | 15,0 | 18,3 | |||
| Ограничение активности | 28,7 | ||||||||||||
| 18–45 | Интервью | Не указано | Нет | Не указано | Любая боль | 28.0 | |||||||
| Питтс, 2008 (32) | Плохое d | Австралия | 1,983 | 16–49 | Не указано Интервью | 6 936 | за последние 12 месяцев | Любая боль | 71,7 | 15,0 | |||
| Santer, 2005 (33) | Умеренно-хорошая | Соединенное Королевство | 2,833 | Последние 25–44 | Да | Не указано | Серьезное | 15.0 | 15,0 | ||||
| Tavallaee, 2011 (34) | Слабое-умеренное e | Иран | 276 | 16–56 | Первичная | Любая боль | 91,0 | 41,0 | 28,0 | 22,0 | |||
| Несал, 2010 (35) | Умеренная | Турция | 8 | Умеренная | Турция | 96 936 936 | Да | Не указано | Любая боль | 63.6 | |||
Таблица 1.
Характеристики первичных исследований (опубликованные с 2002 по 2011 гг.) И зарегистрированные показатели дисменореи
| Первый автор, год (№ ссылки) . | Качество исследования . | Страна . | Количество участников . | Возрастная группа, лет . | Метод отчетности . | Продолжительность расследования / отзыва . | Гормональная контрацепция . | Тип дисменореи . | Определение дисменореи . | Частота (распространенность / заболеваемость) дисменореи,% . | |||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Всего a . | мягкий . | Умеренный . | тяжелая . | ||||||||||
| Продольное исследование | |||||||||||||
| Ohde, 2008 (30) | Умеренный | Япония | 823 | 18–51 | Не указано ежедневное | Любая боль | 15,8 | ||||||
| Ван, 2004 (36) | Умеренно-хорошая | Китай | 388 | 20–34 | 936 936 Ежедневный дневник | Нет | Не указано | Любая боль | Заболеваемость, 28.0; распространенность, 44,4 | ||||
| Weissman, 2004 (37) | Умеренно-хорошее | США | 404 | 19–46 | Самоотчетные | Первичная | Любая боль | 76,0 | 53,0 | 21,0 | 2,0 | ||
| Поперечное исследование | |||||||||||||
| Abenhaim, 2006 (25) | 936 936 936 936 936 936 936 9369 36–44 | Самостоятельная | Не указано | Нет | Не указано | Умеренно-тяжелое | 36.7 | ||||||
| Burnett, 2005 (26) | Умеренный | Канада | 1,546 | ≥18 | Интервью | Не указано | 4 | Да | Не указано | 4 Да 4 Любая боль | 24,0 | 36,4 | |
| Ограничение активности | 20,6 | ||||||||||||
| Харлоу, 2002 г. (39) | Умеренное | США | 36 | США | Да | Не указано | Любая боль | Не сообщается | |||||
| Laszlo, 2008 (27) | Умеренная | Венгрия 2 1498 <55 | Интервью | Не указано | Не указано ied | Не указано | Ограничение активности | 15.5 | |||||
| Laszlo, 2009 (28) | Умеренный | Венгрия | 821 | 37,16 (9,37) b | Ограничение активности | 20,1 | |||||||
| Nohara, 2011 (29) | Слабо-умеренное c | Япония | 2,166 | Не указано | Не указано | Сильное | 76.5 | Допустимо | 47,9 | 28,6 | |||
| Patel, 2006 (3) | Умеренно-хорошо | Индия | 2,262 | 18–45 | Нет данных задано | Любая боль | 54,6 | 21,3 | 15,0 | 18,3 | |||
| Ограничение активности | 28,7 | ||||||||||||
| 18–45 | Интервью | Не указано | Нет | Не указано | Любая боль | 28.0 | |||||||
| Питтс, 2008 (32) | Плохое d | Австралия | 1,983 | 16–49 | Не указано Интервью | 6 936 | за последние 12 месяцев | Любая боль | 71,7 | 15,0 | |||
| Santer, 2005 (33) | Умеренно-хорошая | Соединенное Королевство | 2,833 | Последние 25–44 | Да | Не указано | Серьезное | 15.0 | 15,0 | ||||
| Tavallaee, 2011 (34) | Слабое-умеренное e | Иран | 276 | 16–56 | Первичная | Любая боль | 91,0 | 41,0 | 28,0 | 22,0 | |||
| Несал, 2010 (35) | Умеренная | Турция | 8 | Умеренная | Турция | 96 936 936 | Да | Не указано | Любая боль | 63.6 | |||
| Первый автор, год (номер ссылки) . | Качество исследования . | Страна . | Количество участников . | Возрастная группа, лет . | Метод отчетности . | Продолжительность расследования / отзыва . | Гормональная контрацепция . | Тип дисменореи . | Определение дисменореи . | Частота (распространенность / заболеваемость) дисменореи,% . | |||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Всего a . | мягкий . | Умеренный . | тяжелая . | ||||||||||
| Продольное исследование | |||||||||||||
| Ohde, 2008 (30) | Умеренный | Япония | 823 | 18–51 | Не указано ежедневное | Любая боль | 15.8 | ||||||
| Wang, 2004 (36) | Умеренно-хорошо | Китай | 388 | 20–34 | Ежедневный дневник | 12 месяцев или до беременности Нет | 12 месяцев или до беременности Нет уточняется | Любая боль | Заболеваемость, 28,0; распространенность, 44,4 | ||||
| Weissman, 2004 (37) | Умеренно-хорошее | США | 404 | 19–46 | Самоотчетные | Первичная | Любая боль | 76.0 | 53,0 | 21,0 | 2,0 | ||
| Поперечное исследование | |||||||||||||
| Абенхайм, 2006 г. (25) | Умеренный | США | Не указано | Нет | Не указано | Умеренно-тяжелое | 36,7 | ||||||
| Burnett, 2005 (26) | Умеренное | Канада 1,5156 | Интервью | Не указано | Да | Первичное | Любая боль | 60.4 | 24,0 | 36,4 | |||
| Ограничение активности | 20,6 | ||||||||||||
| Харлоу, 2002 (39) | Умеренный | США | Да | Не указано | Любая боль | Не сообщается | |||||||
| Laszlo, 2008 (27) | Умеренная | 8 Венгрия | <55 | Интервью | Не указано | Не указано | Не указано | Ограничение активности | 15.5 | ||||
| Laszlo, 2009 (28) | Умеренный | Венгрия | 821 | 37,16 (9,37) b | Ограничение активности | 20,1 | |||||||
| Nohara, 2011 (29) | Слабо-умеренное c | Япония | 2,166 | Не указано | Не указано | Сильное | 76.5 | Допустимо | 47,9 | 28,6 | |||
| Patel, 2006 (3) | Умеренно-хорошо | Индия | 2,262 | 18–45 | Нет данных задано | Любая боль | 54,6 | 21,3 | 15,0 | 18,3 | |||
| Ограничение активности | 28,7 | ||||||||||||
| 18–45 | Интервью | Не указано | Нет | Не указано | Любая боль | 28.0 | |||||||
| Питтс, 2008 (32) | Плохое d | Австралия | 1,983 | 16–49 | Не указано Интервью | 6 936 | за последние 12 месяцев | Любая боль | 71,7 | 15,0 | |||
| Santer, 2005 (33) | Умеренно-хорошая | Соединенное Королевство | 2,833 | Последние 25–44 | Да | Не указано | Серьезное | 15.0 | 15,0 | ||||
| Tavallaee, 2011 (34) | Слабое-умеренное e | Иран | 276 | 16–56 | Первичная | Любая боль | 91,0 | 41,0 | 28,0 | 22,0 | |||
| Несал, 2010 (35) | Умеренная | Турция | 8 | Умеренная | Турция | 96 936 936 | Да | Не указано | Любая боль | 63.6 | |||
Распространенность и / или заболеваемость
Всего 14 отдельных исследований (3, 25–37) и 2 систематических обзора (4, 38) сообщили о распространенности и / или частоте возникновения дисменореи.
Первичные исследования
Результаты 15 первичных исследований, 14 из которых сообщали о распространенности и / или заболеваемости, суммированы в таблице 1. Сообщаемая распространенность дисменореи любой степени тяжести колеблется от 16% до 91% у женщин репродуктивного возраста.Самый низкий показатель распространенности – 16% – был зарегистрирован в случайной выборке японских женщин в возрасте 17–51 лет при ежедневном ведении дневников в течение 1 месяца (30). Хотя в исследовании сообщалось о частоте 16% (определяемой как доля участников, у которых развилась дисменорея в течение периода исследования), исходный статус дисменореи у участвовавших женщин не определялся. Таким образом, зарегистрированный показатель более правильно интерпретировать как показатель распространенности за 1 месяц. Самая высокая распространенность – 91% – была зарегистрирована в случайной выборке иранских женщин в возрасте 16–56 лет, причем большинство из них не имели детей в возрасте до 30 лет, по данным самооценки (34).Первичная дисменорея была указана в 3 исследованиях, встречающихся у 60–91% женщин.
Большинство исследований основывались на субъективном уровне боли, о которой сообщали участники (как правило, слабой, умеренной или сильной), и только в 3 исследованиях использовались критерии того или иного типа для определения сильной боли. Хотя Weissman et al. (37) и Tavallaee et al. (34) использовали аналогичные определения боли, требующей постельного режима и пропуска работы или сокращения активности, другое исследование определило ее как имеющую оценку 8–10 по 10-балльной визуальной аналоговой шкале (35).Согласно этим критериям, сильная боль отмечалась у 2–29% женщин. Кроме того, в 4 исследованиях сообщалось о деятельности, ограничивающей дисменорею, с варьированием от 16% до 29% женщин.
О заболеваемости дисменореей сообщалось в проспективном когортном исследовании с использованием ежедневных дневниковых записей, которое наблюдалось у 28% женщин в течение 12 месяцев наблюдения (36). Исследование установило наличие дисменореи в анамнезе в зависимости от того, испытывали ли женщины дисменорею в течение последних 12 месяцев на исходном уровне; однако в нем не содержится четкого определения заболеваемости.Weissman et al. (37) в другом проспективном продольном исследовании 404 женщин с первичной дисменореей изучали изменение симптома в течение 6 лет наблюдения. Хотя 88% женщин с первичной дисменореей на исходном уровне по-прежнему сообщали о симптоме при последующем наблюдении, он не был постоянным с течением времени. Среди женщин с исходным симптомом у 26% этих женщин наблюдалось улучшение, а у 27% наблюдалось ухудшение симптома в течение 6 лет.
Систематические обзоры
Систематический обзор, проведенный Всемирной организацией здравоохранения (4), оценил распространенность во всем мире 3 различных типов хронической тазовой боли, включая дисменорею.Он включал 106 поперечных исследований с участием 124 259 небеременных женщин с эндометриозом или без него, опубликованных в основном с 1980 года. Распространенность дисменореи варьировала от 8,8% у госпитализированных женщин в возрасте 19–41 лет до 94% у девочек в возрасте 10–20 лет. Исследования, проведенные в Соединенном Королевстве, сообщили о диапазоне распространенности от 45% до 97% любой дисменореи в исследованиях на уровне сообщества и от 41% до 62% в исследованиях на базе больниц. В 20 высококачественных исследованиях с репрезентативными выборками сообщалось о распространенности дисменореи от 17% до 81%.Однако тяжелая дисменорея наблюдалась у 12–14% женщин в исследованиях на уровне сообществ в Соединенном Королевстве. В обзоре был изучен источник вариаций в оценках распространенности и обнаружен валидированный инструмент измерения как важный фактор в объяснении неоднородности.
В другом систематическом обзоре (38), который включал 25 исследований из развивающихся стран в период с 1970 по середину 2002 года, сообщается о распространенности ряда нарушений менструального цикла у женщин репродуктивного возраста. Количество исследований, в которых сообщалось о распространенности дисменореи, не было ясным.Несмотря на ограниченную базу данных и неточное определение нарушений менструального цикла, обзор показал, что от 25% до 50% взрослых женщин сообщили о менструальной боли. Сильная боль или боль, мешающая женщине работать или заниматься повседневными делами, колебалась от 5% до 20%. Авторы обзора пришли к выводу, что результаты сопоставимы с результатами исследований, проведенных в развитых странах, и что нарушения менструального цикла представляют собой важную область неудовлетворенных потребностей в услугах репродуктивного здоровья для женщин в развивающихся странах.
Факторы риска
Пятнадцать отдельных исследований (3, 25–37, 39) и систематический обзор (40) сообщили о связи по крайней мере между одним фактором риска и дисменореей. В таблицах 2–4 представлена качественная сводка ассоциаций между дисменореей и основными факторами риска, о которых сообщалось в исследованиях. Все ассоциации, представленные в таблицах, были основаны на многомерном анализе, хотя степень внесенной корректировки варьируется между исследованиями, при этом в одном исследовании в анализах учитывался только возраст (32).В трех исследованиях не учитывался важный эффект паритета при изучении связи между возрастом и дисменореей. Кроме того, в 6 исследованиях (27–30, 32, 39) не была собрана информация об использовании OCP, и, следовательно, их влияние не было учтено в их анализе. Только одно исследование (39) дублируется в текущем обзоре и в более раннем систематическом обзоре (40). Более подробную информацию, включая размер эффекта, сообщаемый для значительных факторов риска, можно найти в дополнительных данных.
Таблица 2. Скорректированная ассоциация
a между дисменореей и основными демографическими факторами и факторами образа жизни, указанными во включенных исследованиях b
| Первый автор, год (номер ссылки) . | Возраст (младше) . | Образование . | Занятые . | женат . | Индекс массы тела (Высший) . | Резиденция . | Доход / SES (нижний) . | Курение . | Употребление алкоголя . | Потребление фруктов и овощей (выше) . | Семейная история дисменореи . | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Продольное исследование | ||||||||||||||||||||||||
| Ohde, 2008 (30) | ↑ | ↔ | ↑ | ↔ | ||||||||||||||||||||
| Weissman, 2004 (37) | ↑ | ↔ | ||||||||||||||||||||||
| Кросс-секция | ||||||||||||||||||||||||
| 26) | ↑ | ↔ | ↔ | ↑ | ||||||||||||||||||||
| Nohara | ↔ | ↔ | ||||||||||||||||||||||
| Patel, 2006 (3) | ↑ | ↔ | ↔ | ↔ | ↔ | 7 | ↔ | |||||||||||||||||
| Питтс, 2008 (32) | ||||||||||||||||||||||||
| Santer, 2005 (33) | ↔ | ↑ 90ee146 | ↑ 90ee146 | ↑ 90ee146 | ) | ↑ | ↔ | 90 146 | ↑ | ↓ | ↑ | |||||||||||||
| без учета продаж, 2010 (35) | ↔ | 1498 | ||||||||||||||||||||||
| Систематический обзор | ||||||||||||||||||||||||
| Latthe, 2006 (40) | ↑ | ↔ | ↔ | ↔ | ↔ | |||||||||||||||||||
| Первый автор, год (номер ссылки) . | Возраст (младше) . | Образование . | Занятые . | женат . | Индекс массы тела (Высший) . | Резиденция . | Доход / SES (нижний) . | Курение . | Употребление алкоголя . | Потребление фруктов и овощей (выше) . | Семейная история дисменореи . | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Продольное исследование | ||||||||||||||||||||||||
| Ohde, 2008 (30) | ↑ | ↔ | ↑ | ↔ | ||||||||||||||||||||
| Weissman, 2004 (37) | ↑ | ↔ | ||||||||||||||||||||||
| Кросс-секция | ||||||||||||||||||||||||
| 26) | ↑ | ↔ | ↔ | ↑ | ||||||||||||||||||||
| Nohara | ↔ | ↔ | ||||||||||||||||||||||
| Patel, 2006 (3) | ↑ | ↔ | ↔ | ↔ | ↔ | 7 | ↔ | |||||||||||||||||
| Питтс, 2008 (32) | ||||||||||||||||||||||||
| Santer, 2005 (33) | ↔ | ↑ 90ee146 | ↑ 90ee146 | ↑ 90ee146 | ) | ↑ | ↔ | 90 146 | ↑ | ↓ | ↑ | |||||||||||||
| без учета продаж, 2010 (35) | ↔ | 1498 | ||||||||||||||||||||||
| Систематический обзор | ||||||||||||||||||||||||
| Latthe, 2006 (40) | ↑ | ↔ | ↔ | ↔ | ↔ | |||||||||||||||||||
Таблица 2.
Скорректированная ассоциация a Между дисменореей и основными демографическими факторами и факторами образа жизни, указанными во включенных исследованиях b
| Первый автор, год (номер ссылки) . | Возраст (младше) . | Образование . | Занятые . | женат . | Индекс массы тела (Высший) . | Резиденция . | Доход / SES (нижний) . | Курение . | Употребление алкоголя . | Потребление фруктов и овощей (выше) . | Семейная история дисменореи . | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Продольное исследование | ||||||||||||||||||||||||
| Ohde, 2008 (30) | ↑ | ↔ | ↑ | ↔ | ||||||||||||||||||||
| Weissman, 2004 (37) | ↑ | ↔ | ||||||||||||||||||||||
| Кросс-секция | ||||||||||||||||||||||||
| 26) | ↑ | ↔ | ↔ | ↑ | ||||||||||||||||||||
| Nohara | ↔ | ↔ | ||||||||||||||||||||||
| Patel, 2006 (3) | ↑ | ↔ | ↔ | ↔ | ↔ | 7 | ↔ | |||||||||||||||||
| Питтс, 2008 (32) | ||||||||||||||||||||||||
| Santer, 2005 (33) | ↔ | ↑ 90ee146 | ↑ 90ee146 | ↑ 90ee146 | ) | ↑ | ↔ | 90 146 | ↑ | ↓ | ↑ | |||||||||||||
| без учета продаж, 2010 (35) | ↔ | 1498 | ||||||||||||||||||||||
| Систематический обзор | ||||||||||||||||||||||||
| Latthe, 2006 (40) | ↑ | ↔ | ↔ | ↔ | ↔ | |||||||||||||||||||
| Первый автор, год (номер ссылки) . | Возраст (младше) . | Образование . | Занятые . | женат . | Индекс массы тела (Высший) . | Резиденция . | Доход / SES (нижний) . | Курение . | Употребление алкоголя . | Потребление фруктов и овощей (выше) . | Семейная история дисменореи . | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Продольное исследование | ||||||||||||||||||||||||
| Ohde, 2008 (30) | ↑ | ↔ | ↑ | ↔ | ||||||||||||||||||||
| Weissman, 2004 (37) | ↑ | ↔ | ||||||||||||||||||||||
| Кросс-секция | ||||||||||||||||||||||||
| 26) | ↑ | ↔ | ↔ | ↑ | ||||||||||||||||||||
| Nohara | ↔ | ↔ | ||||||||||||||||||||||
| Patel, 2006 (3) | ↑ | ↔ | ↔ | ↔ | ↔ | 7 | ↔ | |||||||||||||||||
| Питтс, 2008 (32) | ||||||||||||||||||||||||
| Santer, 2005 (33) | ↔ | ↑ 90ee146 | ↑ 90ee146 | ↑ 90ee146 | ) | ↑ | ↔ | 90 146 | ↑ | ↓ | ↑ | |||||||||||||
| без учета продаж, 2010 (35) | ↔ | 1498 | ||||||||||||||||||||||
| Систематический обзор | ||||||||||||||||||||||||
| Латте, 2006 (40) | ↑ | ↔ | ↔ | ↔ | ↔ | |||||||||||||||||||
Таблица 3.
Скорректированная ассоциация a Между дисменореей и основными репродуктивными факторами, указанными во включенных исследованиях b
| Первый автор, год (номер ссылки) . | Возраст при менархе (позже) . | Паритет / живорождение (высшее) . | Возраст при первых родах (позже) . | OCP / Гормональная контрацепция . | IUCD . | Перевязка маточных труб . | Кесарево сечение . | Обильные менструации . | Нерегулярные менструации . | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Продольное исследование | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Вайсман, 2004 (37) | ↓ | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Абенхайм, 2006 г. (25) | ↓ | ↔ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Burnett, 2005 26 | ↔ | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Харлоу, 2002 (39) | ↔14 | 90 | 14 | 90 | ↓ | 90 146 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Patel, 2006 (3) | ↓ | ↓ | ↔ | ↔ | 14146 | 14146 | 14146 | ↔ | ↔ | ↑ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Pitts↓, 2008 (32) | 936 936 936 98 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Santer, 2005 (33) | ↓ | ↓ | 90↓146 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 9036 | U | ↑ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Latthe, 2006 (40) | ↓ | ↓ | ↑ | ↓ | ↔ | ↑ | 14 ↑ Автор, год (Ссылка No.) . | Возраст при менархе (позже) . | Паритет / живорождение (высшее) . | Возраст при первых родах (позже) . | OCP / Гормональная контрацепция . | IUCD . | Перевязка маточных труб . | Кесарево сечение . | Обильные менструации . | Нерегулярные менструации . | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Продольное исследование | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Вайсман, 2004 (37) | ↓ | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Абенхайм, 2006 г. (25) | ↓ | ↔ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Burnett, 2005 26 | ↔ | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Харлоу, 2002 (39) | ↔14 | 90 | 14 | 90 | ↓ | 90 146 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Patel, 2006 (3) | ↓ | ↓ | ↔ | ↔ | 14146 | 14146 | 14146 | ↔ | ↔ | ↑ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Pitts↓, 2008 (32) | 936 936 936 98 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Santer, 2005 (33) | ↓ | ↓ | 90↓146 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 9036 | U | ↑ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Latthe, 2006 (40) | ↓ | ↓ | ↑ | ↓ | ↔ | ↑ | 14 ↑ | 14 ↑ Скорректированная ассоциация a Между дисменореей и основными репродуктивными факторами, указанными во включенных исследованиях b
(27) | ↑ | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Ласло, 2009 (28) | ↑ | ↑ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Patel, 2006 (3) | ↑ | ↑ | ↑ | ↑ | ↑ | ↑ | ↑ | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Таваллаи, 201 1 (34) | ↑ | ↔ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Систематический обзор | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Латте, 2006 (40) | ↔ | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Таблица 4.
Скорректированная ассоциация a Между дисменореей и основными психологическими и другими факторами, указанными во включенных исследованиях b
| Первый автор, год (номер ссылки) . | Психологические факторы . | Прочие . | ||||
|---|---|---|---|---|---|---|
| депрессия . | Напряжение (высшее) . | Оценка соматоформных симптомов (высшая) . | Насилие со стороны других . | Давнее заболевание . | Боль в нижней части живота . | |
| Продольное исследование | ||||||
| Wang, 2004 (36) | ↑ | |||||
(27)
936 936
936 936
| Первый автор, год (номер ссылки) . | Психологические факторы . | Прочие . | ||||
|---|---|---|---|---|---|---|
| депрессия . | Напряжение (высшее) . | Оценка соматоформных симптомов (высшая) . | Насилие со стороны других . | Давнее заболевание . | Боль в нижней части живота . | |
| Продольное исследование | ||||||
| Wang, 2004 (36) | ↑ | |||||
(27)
936 936
936 936
Демографические факторы и факторы образа жизни
Связь возраста и дисменореи была описана в 9 исследованиях, из которых 2 продольных (30, 37) и 5 поперечных (3, 26, 29, 32, 34) исследований последовательно демонстрируют значительную обратную связь между возрастом и риском дисменорея (таблица 2).Среди 7 исследований, сообщающих об обратной связи, в 4 были проведены анализы с поправкой на количество родов / живорождений, тогда как в остальных 3 этого не сделали (30, 32, 34). В исследовании Weissman et al. (37), одномерный анализ показал, что женщины моложе 25 лет более чем в два раза подвергаются риску (отношение шансов = 2,24, 95% доверительный интервал (ДИ): 1,24, 4,05) сообщения об умеренной или сильной боли по сравнению с женщинами в возрасте 25 лет. –34 года. В их модели многомерного анализа, включая рождение живого ребенка, увеличение возраста на 1 год было связано с отношением шансов, равным 0.92 (95% ДИ: 0,86, 0,98) для развития умеренной и тяжелой дисменореи. Два других поперечных исследования (31, 33) не выявили значимой связи в скорректированном анализе, хотя крупное исследование из Шотландии показало снижение риска сильной боли с каждым 5-летним увеличением возраста (отношение шансов = 0,93, 95% ДИ: 0,82, 1,05). Сообщенные отношения шансов были между 1 и 3 для более молодых женщин, чтобы иметь более тяжелую дисменорею. Суммарный размер эффекта (отношение шансов = 1,89) из 3 исследований в систематическом обзоре для женщин моложе 30 лет соответствует этим оценкам (40).
Семейный анамнез дисменореи продемонстрировал тесную связь с сообщениями женщин о менструальной боли в двух поперечных исследованиях. Отношение шансов 3,8 (95% ДИ: 2,2, 6,9) было зарегистрировано в выборке из 276 иранских женщин с первичной дисменореей (34), а еще более сильная связь с отношением шансов 20,7 (95% ДИ: 11,5, 37,4). наблюдалась в исследовании 729 турецких женщин (35).
С другой стороны, потребление фруктов и овощей снижает риск дисменореи в поперечном исследовании с отношением шансов 0.4 (95% ДИ: 0,2, 0,6) и 0,2 (95% ДИ: 0,08, 0,50) для высокого и очень высокого потребления фруктов и овощей, соответственно, для риска дисменореи (34).
Не было обнаружено значимых связей между годами образования (3, 26, 30, 32), семейным положением (3, 32), местом проживания (30) и дисменореей. Точно так же потребление алкоголя не было связано с дисменореей (29, 35).
Связь между курением сигарет и дисменореей была описана в 4 исследованиях, и были получены смешанные результаты.Одно продольное (37) и два поперечных (29, 35) исследования не выявили какой-либо значимой связи, тогда как другое поперечное исследование сообщило о повышенном риске дисменореи у курильщиков (26). Точно так же противоречивые результаты наблюдались среди исследований по ряду других социально-демографических факторов и факторов образа жизни, таких как занятость, социально-экономический статус и индекс массы тела. Однако существует лишь ограниченное количество исследований, и никаких лонгитюдных исследований этих ассоциаций не сообщалось.
Репродуктивные факторы
Связь между паритетом или количеством живорождений и дисменореей была обнаружена в 9 исследованиях (Таблица 3). Несмотря на различную категоризацию, использованную для определения родства, результаты одного лонгитюдного исследования (37) и 6 поперечных исследований (3, 25, 29, 32, 33, 35) совпадали, демонстрируя значительную отрицательную связь между увеличением количества родов или числа живорождений и риск дисменореи. Weissman et al. (37) в своей модели многовариантного анализа, включая возраст, продемонстрировали значительную перекрестную связь между паритетом и умеренной и тяжелой дисменореей (для прироста 1 рождения отношение шансов = 0.70, 95% ДИ: 0,54, 0,91) на исходном уровне. Кроме того, авторы изучили влияние живорождения после исходного уровня на тяжесть дисменореи при последующем наблюдении и показали, что живорождение было связано с отношением шансов 0,20 (95% ДИ: 0,08, 0,53) для сообщения о умеренной и тяжелой дисменорее. В оставшихся 2 поперечных исследованиях не удалось найти значимой связи между дисменореей и паритетом (26, 31). Наблюдаемые отношения шансов находились в диапазоне от 0,3 до 0,74 для паритета 1 или более по сравнению с нулевым родством, тогда как отношение шансов равнялось 7.83 (95% ДИ: 4,21, 14,57) дисменореи наблюдались у никогда не рожавших (по сравнению с 3 и более родами) в поперечном исследовании с участием 729 турецких женщин (35).
Связь использования ОКР или гормональных контрацептивов с дисменореей была описана только в 3 поперечных исследованиях, в 2 из которых наблюдали защитный эффект использования ОКР или гормональных контрацептивов (26, 33). Третье исследование не продемонстрировало значимой связи между умеренной и сильной болью и различными типами контрацептивов, включая использование ОКР, в большой выборке индийских женщин (3).В 2 исследованиях, сообщающих о защитной ассоциации, была обнаружена относительная величина эффекта 2–4. Об использовании внутриматочного противозачаточного средства (тип не указан) сообщалось в 2 поперечных исследованиях, которые не обнаружили связи с дисменореей (3, 26). Точно так же не было обнаружено значительной связи между перевязкой маточных труб и дисменореей в двух поперечных исследованиях (3, 39).
Наличие обильных или нерегулярных менструаций было связано с повышенным риском дисменореи в 2 поперечных исследованиях с отношением шансов 1.9 (95% ДИ: 1,4, 2,6) (3) и 1,9 (95% ДИ: 1,22, 32,95) (35) соответственно. Кроме того, более ранний возраст рождения первого ребенка был связан со снижением риска дисменореи в поперечном исследовании 177 женщин из традиционного общества майя, не использующих гормональные контрацептивы (31).
Противоречивые результаты о связи между возрастом начала менархе и менструальной болью были обнаружены в 4 поперечных исследованиях. В трех исследованиях не наблюдалось какого-либо значительного влияния на возраст начала менархе (26, 31, 35), тогда как в другом исследовании (3) сообщалось о значительном снижении риска дисменореи у женщин с возрастом менархе старше 12 лет (отношение шансов = 0.75, 95% ДИ: 0,6, 0,9). После поправки на ряд социально-демографических факторов и факторов образа жизни в субисследовании Гарвардского исследования настроений и циклов не наблюдалось значительной связи между количеством кесарева сечения и дисменореи (25).
Психологические факторы
Стресс был зарегистрирован в 5 исследованиях (Таблица 4). Результаты согласуются между 1 проспективным продольным исследованием первородящих китаянок (36) и 3 поперечными исследованиями (27–29).Все 4 исследования сообщили о положительной связи между стрессом и риском дисменореи среди работающих женщин, тогда как другое поперечное исследование не выявило значительной взаимосвязи после корректировки на возраст, социально-экономический статус, индекс массы тела, потребление фруктов и овощей, курение, алкоголь. потребление и семейный анамнез дисменореи в случайной выборке иранских женщин. Однако исследование показало повышенное отношение шансов сильной боли у женщин, которые находились в состоянии сильного стресса в нескорректированном анализе (34).Среди исследований, сообщающих о значительной взаимосвязи, использовались различные методы для измерения различных типов стресса. В продольном исследовании (36) самооценка стресса, связанного с работой или вызванного другими источниками, в последующем менструальном цикле регистрировалась в ежедневном дневнике. Связанный с работой стресс, измеряемый рядом переменных, включая контроль на рабочем месте, поддержку коллег, безопасность работы, дисбаланс между усилиями и вознаграждением и чрезмерную приверженность, был получен в ходе интервью (27, 28), тогда как стресс, о котором сообщали сами люди, использовался в группе японских рабочих (29).В целом, умеренный эффект (отношение шансов 1-2,5) наблюдался для заявленного высокого уровня стресса и повышенного риска дисменореи. Однако Wang et al. (36) выявили комбинированный эффект более чем 10-кратного (отношение шансов = 10,4, 95% ДИ: 4,9, 22,3) риска сообщения о дисменорее в последующем цикле у женщин как с высоким стрессом, так и с дисменореей в анамнезе по сравнению с женщинами с низкий уровень стресса и отсутствие дисменореи в анамнезе.
В одном поперечном исследовании наблюдалось сильное влияние депрессии на большую часть времени и риск менструальной боли с отношением шансов 13.3 (95% ДИ: 2,0, 86,0) в случайной выборке иранских женщин с первичной дисменореей (34). Более высокая оценка соматоформных симптомов (> 7), указывающая на плохое психическое здоровье, также была значимо связана с умеренной или сильной менструальной болью в случайной выборке из 2262 индийских женщин с отношением шансов 3,67 (95% ДИ: 2,7, 4,9) ( 3). В том же исследовании также была обнаружена значимая связь между насилием со стороны окружающих и риском умеренной и тяжелой дисменореи (отношение шансов = 2,23, 95% ДИ: 1,5, 3,4) (3).Эти ассоциации, однако, показаны только в очень ограниченном числе поперечных исследований, и никакие лонгитюдные данные пока не подтверждают их поддержку.
Прочие факторы
Несколько других общих проблем со здоровьем были изучены в ограниченном количестве перекрестных исследований (Таблица 4), показав значительную связь между длительным заболеванием и повышенным риском сильной менструальной боли (отношение шансов = 1,73, 95% ДИ: 1,33 , 2.23) (33) и боль внизу живота (не связанная с менструальным циклом), а также повышенный риск умеренной и сильной боли (отношение шансов = 1.8, 95% ДИ: 1,3, 2,3) (3).
Кроме того, в систематическом обзоре оценивались факторы, предрасполагающие женщин к хронической и рецидивирующей тазовой боли 3 различных типов, включая дисменорею, диспареунию и нециклическую тазовую боль (40). В общей сложности 63 исследования дисменореи, в основном случай-контроль, были включены. Двадцать девять из этих исследований удовлетворяли трем или более критериям качества. Подробных характеристик пациентов во включенных исследованиях не сообщалось. В обзоре был проведен ряд метаанализов исследований.Среди ряда факторов риска, оцененных по крайней мере в 2 из включенных исследований, было обнаружено, что наличие дисменореи связано с возрастом <30 лет (отношение шансов = 1,89, 99% ДИ: 1,36, 2,63), индексом массы тела <20 кг. / м 2 (отношение шансов = 1,42, 99% ДИ: 1,26, 1,59), курение (отношение шансов = 1,37, 99% ДИ: 1,19, 1,57), высокий социально-экономический статус (отношение шансов = 1,25, 99% ДИ: 1,04 , 1,50), возраст начала менархе <12 лет (отношение шансов = 1,54, 99% ДИ: 1,17, 2,04), более длительные циклы (отношение шансов = 1,46, 99% ДИ: 1.01, 2,11), нерегулярные циклы (отношение шансов = 2,02, 99% ДИ: 1,19, 3,44), обильные менструальные выделения (отношение шансов = 4,73, ДИ 99%: 2,95, 7,58), наличие предменструальных симптомов (отношение шансов = 2,42, 99% ДИ: 1,84, 3,18), клиническое подозрение на воспалительное заболевание органов малого таза (отношение шансов = 1,58, ДИ 99%: 1,09, 2,30), стерилизация (отношение шансов = 1,35, 99% ДИ: 1,04, 1,75), сексуальное насилие в анамнезе ( отношение шансов = 1,60, 99% ДИ: 1,29, 2,00) и соматизация (отношение шансов = 3,04, 99% ДИ: 1,42, 6,53). С другой стороны, использование оральных контрацептивов (отношение шансов = 0.65, 99% ДИ: 0,60, 0,71) и более высокий паритет (отношение шансов = 0,64, 99% ДИ: 0,57, 0,72) были связаны со снижением риска дисменореи. Неоднородность присутствовала во всех анализах с множественными исследованиями.
ОБСУЖДЕНИЕ
В этом обзоре подчеркивается, что недавние данные о частоте и факторах риска дисменореи у женщин репродуктивного возраста, полученные в результате лонгитюдных исследований или выборок на уровне сообществ, немногочисленны. Среди выявленных ограниченных исследований распространенность дисменореи существенно варьирует от 16% до 91%.Самый низкий показатель распространенности (16%), зарегистрированный в случайной выборке японских женщин в возрасте 17–51 лет, был связан с коротким периодом исследования (1 месяц) и потенциальным занижением сведений о легкой менструальной боли (30). Кроме того, предполагаемый ежедневный дневник также может быть причиной зарегистрированного более низкого уровня. Если не принимать во внимание этот самый низкий показатель и тот, который составляет 28% у женщин со средним возрастом родов 19,9 года из традиционного общества Мексики, распространенность 37% -91%, о которой сообщалось в других исследованиях, очень похожа на диапазон 45%. –97% сообщили в исследованиях на уровне сообществ в обзоре Всемирной организации здравоохранения (4), а диапазон 43–90% – в более ранней литературе (11).Различия в показателях распространенности могут быть связаны с отсутствием стандартных методов оценки степени тяжести дисменореи и использованием различных определений, начиная от возникновения эпизодических менструальных спазмов до боли, достаточно сильной, чтобы мешать повседневной деятельности и / или требовать назначения медикамент. Кроме того, разница в исследуемых популяциях, использовании лекарств, включая ОКП, различных методах отчетности и продолжительности отзыва симптомов, также может частично объяснять различия в сообщаемой распространенности.
Большинство исследований показывают, что дисменорея – распространенная проблема, с которой сталкивается большинство женщин в обществе. Однако сильная боль или боль, ограничивающая повседневную активность женщин, наблюдалась только у 2–28% взрослых женщин. Самый низкий показатель в 2%, о котором сообщалось в продольном исследовании, возможно, был связан с потенциальным занижением данных, поскольку 74% включенных женщин были трудоустроены и, следовательно, с меньшей вероятностью оставались в постели и пропускали работу, что используется для определения сильной боли в исследовании (37 ). Распространенность сильной боли, о которой сообщалось в этом обзоре, по-видимому, выше, чем 12–14%, о которых сообщалось в исследованиях на уровне сообществ в обзоре Всемирной организации здравоохранения (4), но сравнимо с 5–20%, указанными в другом обзоре состояния. в развивающихся странах (38).Weissman et al. (37) обнаружили, что дисменорея сохранялась в течение 6-летнего периода наблюдения среди большинства женщин, сообщивших о ней на исходном уровне, и улучшение или ухудшение симптома было одинаково вероятным. В их многофакторном анализе наличие дисменореи на исходном уровне (за исключением женщин с тяжелой дисменореей) было сильным предиктором сообщения о умеренной или тяжелой дисменорее при последующем наблюдении (отношение шансов = 7,48, 95% ДИ: 3,09, 18,15). Для изучения естественной истории симптома необходимы дополнительные исследования.
Несмотря на некоторые разногласия, большая часть предыдущей литературы обычно демонстрирует обратную связь между возрастом и количеством детей и дисменореей (10, 13–15, 41). Эта связь была подтверждена подавляющим большинством исследований, включенных в этот обзор, что согласуется с различными типами исследований, хотя в трех исследованиях не удалось внести поправку на паритетность в своем анализе связи между возрастом и дисменореей (30, 32, 34). Систематический обзор (40) также поддержал эту ассоциацию.Интересно, что Burnett et al. (26) обнаружили, что влияние возраста оставалось в скорректированной модели, включая нерожание, тогда как связь между первородством и первичной дисменореей больше не была значимой при контроле возраста и курения (β = 0,93; P = 0,582). Однако неясно, какая доля нерожавших женщин была в исследовании. Более того, исследование показало, что женщины, наиболее ослабленные болью, значительно чаще рожали. Тем не менее, лонгитюдное исследование Weissman et al.(37) обеспечивает более сильную поддержку обратной связи между возрастом (отношение шансов = 0,92, 95% ДИ: 0,86, 0,98) и рождением живого ребенка (отношение шансов = 0,20, 95% ДИ: 0,08, 0,53) и тяжестью дисменореи после контроля. друг для друга; однако паритет явно оказал гораздо более сильное влияние на их анализ. Кроме того, исследование также показало, что беременность имела меньшее влияние, чем живорождение, что согласуется с другими исследованиями, показывающими отсутствие эффекта от беременностей, заканчивающихся выкидышем или абортом (15, 41).
Были предложены различные механизмы связи между живорождением и дисменореей. Один из них связан с патогенезом первичной дисменореи и тесно связан с повышенным уровнем простагландина в секреторном эндометрии, который вызывает боль (1, 42). После срочных родов эндометрий может выделять более низкий уровень простагландинов, что приводит к уменьшению боли (41). Другая гипотеза заключается в том, что дегенерация нейронов в матке после доношенной беременности из-за исчезновения адренергических нервов матки и снижения норадреналина в матке в третьем триместре беременности может объяснить исчезновение или уменьшение менструальной боли после родов (15).
Сильный эффект от семейного анамнеза дисменореи и риска дисменореи был продемонстрирован в 2 исследованиях, что согласуется с некоторыми предыдущими исследованиями, в которых сообщалось о подобной связи, предполагающей генетическую предрасположенность к дисменореи среди женщин с вариантными генотипами в ряде метаболических полиморфизмов генов. (20, 43). Однако другие возможные объяснения состоят в том, что эта ассоциация может быть связана с обусловленным поведением, которому мать или сестры научились в связи с возможностью социального вознаграждения, или с существованием контроля над болью (1).Или же это могло быть просто из-за схожего образа жизни и образа жизни в семьях (34).
Среди изученных факторов образа жизни и других демографических факторов, таких как курение, индекс массы тела и социально-экономический статус, были получены противоречивые результаты. Предыдущие исследования связи между курением и дисменореей неоднозначны. Хотя большинство поперечных исследований показывают повышенный риск среди курильщиков (13, 14, 16), также наблюдался отрицательный эффект (44). Непоследовательные результаты также наблюдались в отношении курения и частоты или тяжести дисменореи в продольных исследованиях (15, 18).Sundell et al. (15) обнаружили, что распространенность и тяжесть дисменореи увеличиваются у курильщиков и что тяжесть увеличивается с увеличением количества выкуриваемых сигарет в день. С другой стороны, Харлоу и Парк (18) обнаружили, что курение не связано с вероятностью возникновения боли или сильных спазмов, но среди тех, кто страдает от боли, курильщики с большей вероятностью будут испытывать боль более 2 дней. Точно так же избыточный вес оказался важным фактором риска для вероятности возникновения боли и увеличения продолжительности боли в одном продольном исследовании (18), а тяжесть дисменореи не была связана ни с ростом, ни с весом в другом (15).Систематический обзор также не смог выявить значимой связи между ожирением и дисменореей в объединенном анализе 5 исследований (40). В текущем обзоре не было показано никакой связи между образованием женщин, семейным положением, употреблением алкоголя и риском дисменореи, что подтверждается недавним систематическим обзором (40) и предыдущими исследованиями (14, 17, 18). Однако следует проявлять осторожность при интерпретации результатов систематического обзора, так как неоднородность присутствовала во всех анализах с несколькими исследованиями, а обзор основан в основном на исследованиях случай-контроль, которые подвержены систематической ошибке припоминания.
Защитный эффект ОКР или других форм гормональных контрацептивов от дисменореи очевиден в большинстве предыдущих исследований (10, 13–15, 21), что согласуется с разными типами исследований. Это в значительной степени подтверждается текущим обзором, хотя одно из исследований большой выборки индийских женщин не показало какой-либо значимой связи между различными методами контрацепции, включая ОКП, и умеренной и тяжелой дисменореей (3). Причина этого несоответствия может быть связана с небольшим количеством женщин, использующих ОКП ( n = 43) в исследовании.Имеются данные, свидетельствующие о связи между ранним возрастом менархе и повышенным риском дисменореи (15, 18, 19), что подтверждается систематическим обзором (40). Однако большинство исследований, сообщающих об этом в этом обзоре, не смогли показать связь (26, 31, 35), за исключением индийского исследования (3). Причина несоответствия не очевидна, и связь может быть искажена или опосредована другими факторами. Кроме того, хотя есть предположение о некоторых ассоциациях других репродуктивных факторов, таких как возраст при первых родах, кесарево сечение, обильные и нерегулярные менструации (14, 18, 41), в этом обзоре невозможно прийти к какому-либо твердому выводу из-за ограниченного числа исследований, сообщающих об этих эффектах.
Среди изученных психологических факторов положительная связь между воспринимаемым стрессом, связанным с работой или общими жизненными событиями, и риском дисменореи была показана в большинстве включенных исследований (1 продольное и 3 поперечных). Подобные результаты были получены в предыдущих исследованиях (22, 45). Биологический механизм связи между рабочим стрессом и дисменореей не совсем понятен, хотя потенциально может быть связан с каскадом нейроэндокринных реакций (36). Стресс подавляет высвобождение фолликулостимулирующего гормона и лютеинизирующего гормона, что приводит к нарушению развития фолликулов.Это может изменить синтез и высвобождение прогестерона, что может повлиять на активность простагландина. Помимо прогестерона, гормоны, связанные со стрессом, включая адреналин и кортизол, также, по-видимому, влияют на синтез и / или связывание простагландинов в миометрии (36). Кроме того, психическое здоровье может выступать в качестве посредника во взаимосвязи между стрессом и дисменореей, при этом высокий уровень стресса на работе увеличивает риск заболеваемости психическим здоровьем, что, в свою очередь, положительно связано с болезненными менструациями (28).
Следует отметить, что эти исследования в основном проводились на группах работающих женщин, тогда как другое включенное поперечное исследование случайной выборки иранских женщин не выявило значимой связи между уровнем стресса и тяжестью боли в скорректированном анализе ( 34). Одно из возможных объяснений расхождения заключается в том, что эта случайная выборка иранских женщин, большинство из которых моложе 30 лет, не имеет детей, имеет высшее или высшее образование и принадлежит к более высокому социально-экономическому классу, может сильно отличаться от женщин, включенных в большинство других исследований.Другое объяснение может заключаться в том, что это исследование имеет относительно небольшой размер выборки ( n = 276) в сочетании с анализом порядковой логистической регрессии, используемым для изучения связи между несколькими уровнями стресса и тяжестью боли; таким образом, исследование может быть недостаточно мощным, чтобы обнаружить разницу. В соответствии с другими исследованиями (9, 46), это обзорное исследование показало положительную связь депрессии и соматизации с дисменореей; тем не менее, нельзя сделать никаких значимых выводов из-за ограниченного числа исследований, в которых они представлены.
У этого обзора есть ряд ограничений. Поскольку это не систематический обзор, есть вероятность пропустить некоторые соответствующие исследования. Применяя комплексный подход через поиск литературы и сканирование списков литературы, мы надеемся ограничить влияние этого. Для этого обзора был использован повествовательный подход вместо метаанализа из-за глубокой неоднородности исследуемых популяций, определения дисменореи и измерения факторов риска среди включенных исследований.В этот обзор было включено лишь ограниченное количество исследований из-за ограничений по дизайну исследования и году публикации, что, в свою очередь, может ограничить возможность выявления истинной связи между факторами риска и дисменореей. Однако, учитывая, что систематический обзор 2006 г., проведенный Latthe et al. (40) охватил исследования, опубликованные до 2002 г., маловероятно, что какое-либо важное исследование, направленное на достижение нашей исследовательской цели, было пропущено. Поскольку основная цель исследования – получить истинную картину дисменореи в сообществе, только репрезентативные выборки сообщества могут дать точную оценку проблемы.
Проведя этот обзор, мы выделили несколько вопросов, которые заслуживают дальнейших исследований: более качественные популяционные продольные исследования естественного течения дисменореи и влияния факторов риска на репродуктивную жизнь; эпидемиологические исследования повозрастной заболеваемости и распространенности дисменореи; более стандартизованное измерение общих факторов риска, полезное для потенциального мета-анализа для оценки истинного размера эффекта; и более полный отчет о результатах исследования (может быть дополнительным материалом из-за нехватки места).
В заключение, этот обзор показывает, что дисменорея является важным симптомом для значительной части женщин репродуктивного возраста. Гораздо реже встречается тяжелая дисменорея, ограничивающая повседневную активность. Наблюдается улучшение симптомов с течением времени, хотя многие женщины также испытывают неизмененные или более тяжелые симптомы. На основе продольных данных или данных о населении этот обзор подтвердил следующее:
Однако остается неопределенность в отношении ряда факторов образа жизни, таких как курение, ожирение и диета, психологические факторы и факторы окружающей среды.Кроме того, отсутствуют продольные данные для изучения естественного течения дисменореи и влияния ряда изменяемых факторов риска с течением времени. Дополнительные исследования по этим вопросам на основе популяционных проспективных лонгитюдных исследований для получения надежных доказательств помогут поддержать целевые профилактические вмешательства.
Дисменорея обратно пропорциональна возрасту, количеству родов или деторождению, а также использованию оральных контрацептивов;
Дисменорея положительно связана со стрессом, связанным как с работой, так и с общей жизнью, а также с семейным анамнезом дисменореи.
БЛАГОДАРНОСТИ
Принадлежность авторов: Школа здоровья населения, Университет Квинсленда, Херстон, Квинсленд, Австралия (Хун Джу, Марк Джонс, Гита Мишра).
Работа была поддержана Австралийской премией для аспирантов (APA) правительства Австралии (Х. Дж.) В рамках ее докторского проекта.
Конфликт интересов: не заявлен.
ССЫЛКИ
1“ и др. ,
2012
Филадельфия, PA
Mosby Elsevier
2,.,
2012
Честер, Соединенное Королевство
Wiley-Blackwell
3“ et al.
Бремя и детерминанты дисменореи: популяционное обследование 2262 женщин в Гоа, Индия
,
BJOG
,
2006
, vol.
113
4
(стр.
453
–
463
) 4“ и др.
Систематический обзор ВОЗ распространенности хронической тазовой боли: игнорируемая заболеваемость репродуктивным здоровьем
,
BMC Public Health
,
2006
, vol.
6
стр.
177
5,.
Общение с женщинами о симптомах менструального цикла
,
J Reprod Med
,
2008
, vol.
53
11
(стр.
837
–
846
) 6“ и др.
Состояние здоровья женщин с менструальными симптомами
,
J Womens Health (Larchmt)
,
2003
, vol.
12
9
(стр.
911
–
919
) 7“ и др.
Дисменорея у подростков и молодых людей: распространенность, связанные факторы и ограничения в повседневной жизни
,
Acta Med Port
,
2011
, vol.
24
Suppl 2
(стр.
383
–
392
) 8,,, et al.
Проблемы, связанные с менструацией, и их влияние на распорядок дня студентов медицинского колледжа в Дели, Индия
,
Asia Pac J Public Health
,
2008
, vol.
20
3
(стр.
234
–
241
) 9“ и др.
Менструальный дискомфорт и его влияние на повседневную академическую деятельность и психосоциальные отношения среди студенток в Нигерии
,
Tanzan J Health Res
,
2009
, vol.
11
4
(стр.
181
–
188
) 10,.
Эпидемиология менструации и ее значение для здоровья женщин
,
Epidemiol Rev
,
1995
, vol.
17
2
(стр.
265
–
286
) 11.
Первичная дисменорея
,
Ланцет
,
1997
, т.
349
9059
стр.
1116
12,,.
Исследование «Менструальное расстройство у подростков» (MDOT): определение типичного менструального цикла и нарушения менструального цикла в большом популяционном исследовании австралийских подростков
,
BJOG
,
2010
, vol.
117
2
(стр.
185
–
192
) 13,,.
Распространенность дисменореи у женщин Веллингтона
,
N Z Med J
,
1988
, vol.
101
839
(стр.
52
–
54
) 14“ и др.
Факторы, связанные с дисменореей у рабочих французских птицефабрик и консервных заводов
,
J Occup Med
,
1993
, vol.
35
5
(стр.
493
–
500
) 15,,.
Факторы, влияющие на распространенность и тяжесть дисменореи у молодых женщин
,
Br J Obstet Gynaecol
,
1990
, vol.
97
7
(стр.
588
–
594
) 16,,.
Курение сигарет, менструальные симптомы и выкидыш среди молодых женщин
,
Aust N Z J Public Health
,
2000
, vol.
24
4
(стр.
413
–
420
) 17“ и др.
Курение сигарет, употребление алкоголя и риск первичной дисменореи
,
Эпидемиология
,
1994
, vol.
5
4
(стр.
469
–
472
) 18,.
Продольное исследование факторов риска возникновения, продолжительности и тяжести менструальных спазмов в когорте студенток
,
Br J Obstet Gynaecol
,
1996
, vol.
103
11
(стр.
1134
–
1142
) 19,,.
Исследование распространенности дисменореи у женщин в возрасте 15–54 лет в Клементи Таун, Сингапур
,
Ann Acad Med Singapore
,
1992
, vol.
21
3
(стр.
323
–
327
) 20,,.
Семейная предрасположенность к дисменореи среди студентов-медиков
,
Pak J Med Sci
,
2009
, vol.
25
5
(стр.
857
–
860
) 21“ и др.
Естественное прогрессирование менструальной боли у первородящих женщин в репродуктивном возрасте: обсервационное исследование
,
J Chin Med Assoc
,
2006
, vol.
69
10
(стр.
484
–
488
) 22“ и др.
Нарушения менструального цикла и профессиональные, стрессовые и расовые факторы среди военнослужащих
,
J Occup Environ Med
,
2000
, vol.
42
9
(стр.
871
–
881
) 23“ и др.
Проспективное исследование воздействия табачного дыма в окружающей среде и дисменореи
,
Environ Health Perspect
,
2000
, vol.
108
11
(стр.
1019
–
1022
) 24,.
Критическая оценка опубликованных исследований: вводное руководство
,
BMJ
,
1991
, vol.
302
6785
(стр.
1136
–
1140
) 25,.
Живорождения, кесарево сечение и развитие нарушений менструального цикла
,
Int J Gynaecol Obstet
,
2006
, vol.
92
2
(стр.
111
–
116
) 26“ и др.
Распространенность первичной дисменореи в Канаде
,
J Obstet Gynaecol Can
,
2005
, vol.
27
8
(стр.
765
–
770
) 27“ и др.
Факторы стресса на работе и менструальная боль: общенациональное репрезентативное исследование
,
J Psychosom Obstet Gynaecol
,
2008
, vol.
29
2
(стр.
133
–
138
) 28,.
Дисбаланс между усилиями и вознаграждением и чрезмерная занятость на работе связаны с болезненными менструациями: результаты исследования Hungarostudy Epidemiological Panel 2006
,
J Occup Environ Med
,
2009
, vol.
51
2
(стр.
157
–
163
) 29,,, et al.
Менструальный цикл и проблемы с менструальной болью и связанные с ними факторы риска среди японских работниц
,
Ind Health
,
2011
, vol.
49
2
(стр.
228
–
234
) 30,,, et al.
Дисменорея у японок
,
Int J Gynaecol Obstet
,
2008
, vol.
100
1
(стр.
13
–
17
) 31.
Преобладание менструальной боли в репродуктивном анамнезе женщин из сельской общины майя
,
Ann Hum Biol
,
2004
, vol.
31
1
(стр.
1
–
8
) 32“ и др.
Распространенность и корреляты трех типов тазовой боли в национальной репрезентативной выборке австралийских женщин
,
Med J Aust
,
2008
, vol.
189
3
(стр.
138
–
143
) 33,,.
Шотландский почтовый опрос показал, что преобладающая клиническая озабоченность обильными менструациями не отражает эпидемиологию зарегистрированных симптомов и проблем
,
J Clin Epidemiol
,
2005
, vol.
58
11
(стр.
1206
–
1210
) 34“ и др.
Распространенность менструальных болей и связанных с ними факторов риска среди иранских женщин
,
J Obstet Gynaecol Res
,
2011
, vol.
37
5
(стр.
442
–
451
) 35“ и др.
Оценка дисменореи среди женщин и ее влияния на качество жизни в регионе западной Турции
,
Pak J Med Sci
,
2010
, vol.
26
1
(стр.
142
–
147
) 36“ и др.
Стресс и дисменорея: популяционное проспективное исследование
,
Occup Environ Med
,
2004
, vol.
61
12
(стр.
1021
–
1026
) 37“ и др.
Естественная история первичной дисменореи: продольное исследование
,
BJOG
,
2004
, vol.
111
4
(стр.
345
–
352
) 38,.
Эпидемиология нарушений менструального цикла в развивающихся странах: систематический обзор
,
BJOG
,
2004
, vol.
111
1
(стр.
6
–
16
) 39“ и др.
Влияет ли стерилизация маточных труб на последующий риск меноррагии или дисменореи?
,
Fertil Steril
,
2002
, т.
77
4
(стр.
754
–
760
) 40“ и др.
Факторы, предрасполагающие женщин к хронической тазовой боли: систематический обзор
,
BMJ
,
2006
, vol.
332
7544
(стр.
749
–
755
) 41“ и др.
Влияние беременности на первичную дисменорею
,
Int J Gynaecol Obstet
,
2006
, vol.
92
3
(стр.
221
–
227
) 42.,
Учебник акушерства и гинекологии Дьюхерста
,
2012
8-е изд
Чичестер, Соединенное Королевство
Wiley-Blackwell
43,,, et al.
Полиморфизм метаболических генов и риск дисменореи
,
Эпидемиология
,
2000
, т.
11
6
(стр.
648
–
653
) 44,.
Эпидемиологическое исследование молодых женщин с дисменореей
,
Am J Obstet Gynecol
,
1982
, vol.
144
6
(стр.
655
–
660
) 45,,.
Профессиональный стресс и дисменорея у женщин, работающих на хлопчатобумажных фабриках
,
Int J Occup Environ Health
,
1995
, vol.
1
1
(стр.
9
–
15
) 46,.
Связь между соматизацией и воспринимаемой способностью: роли в дисменорее у израильских арабских подростков
,
Psychosom Med
,
2006
, vol.
68
1
(стр.
136
–
142
)
Заметки автора
© Автор, 2013. Опубликовано Oxford University Press от имени Школы общественного здравоохранения Блумберга Джонса Хопкинса. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected].
Дисменорея – обзор | Темы ScienceDirect
Спросите о продолжительности симптомов и начале подобных эпизодов (появление дисменореи после подросткового возраста или боль, не ограниченная временем менструального цикла, предполагает другое заболевание тазовых органов).Спросите об аппетите, диарее, дизурии, диспареунии, аномальных выделениях из влагалища и других симптомах, указывающих на заболевание тазовых органов.
Выполните тщательное обследование брюшной полости, зеркала и бимануального таза на предмет признаков инфекции, беременности или заболеваний матки или придатков. Выполните посевы или другие диагностические тесты, чтобы исключить венерические заболевания (ЗППП) у сексуально активных пациентов. Уместно проводить только обследование брюшной полости и воздерживаться от обследования органов малого таза у подростков с типичным анамнезом, никогда не ведущих половую жизнь .
Подтвердите, что пациентка не беременна, с помощью теста на беременность в моче (или сывороточного бета-хорионического гонадотропина человека [ХГЧ], если имеется) .
Когда анамнез и физикальное обследование указывают на другое заболевание органов малого таза, следует провести соответствующее обследование, обычно с УЗИ органов малого таза в качестве начального диагностического теста, чтобы исключить анатомические аномалии, такие как опухолевые образования.
При неосложненной дисменорее попробуйте НПВП, такие как ибупрофен (мотрин), от 600 до 800 мг три раза в день, или напроксен (напросин), от 500 до 550 мг перорально 2 раза в день.НПВП могут быть наиболее эффективными, когда терапия начинается до начала менструальной боли и кровотечения. После окончания потока нет необходимости продолжать терапию.
гормональная контрацепция желательна, монофазные оральные контрацептивы (ОКП) и депо-медроксипрогестерона ацетат (Депо-Провера) можно рассматривать как . Длительный цикл приема ОКП (т.е. обычно прием ОКП в течение 12 недель с последующим перерывом на 1 неделю) приводит к менее частым менструальным периодам.
Новый подход к лечению, который, как было установлено, имеет меньше системных побочных эффектов и меньше дисменореи, – это интравагинальное введение стандартных ОКП (т.е. 0,03 мг этинилэстрадиола и 0,15 мг левоноргестрела [Seasonale] ежедневно) .
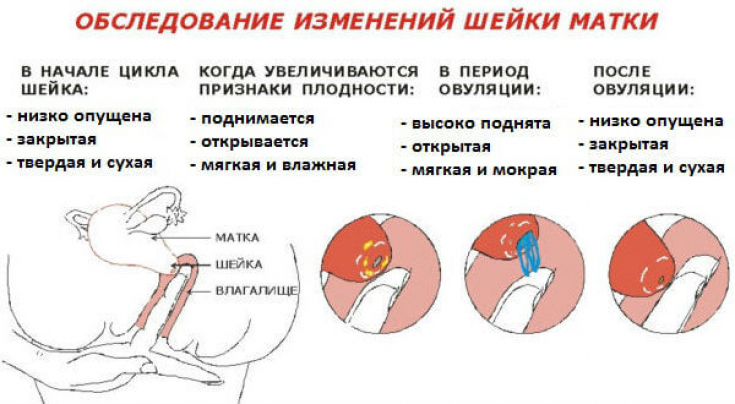 Если сами не помните (детские стрессы), в этом могут помочь грамотные психологи и психотерапевты.
Если сами не помните (детские стрессы), в этом могут помочь грамотные психологи и психотерапевты.


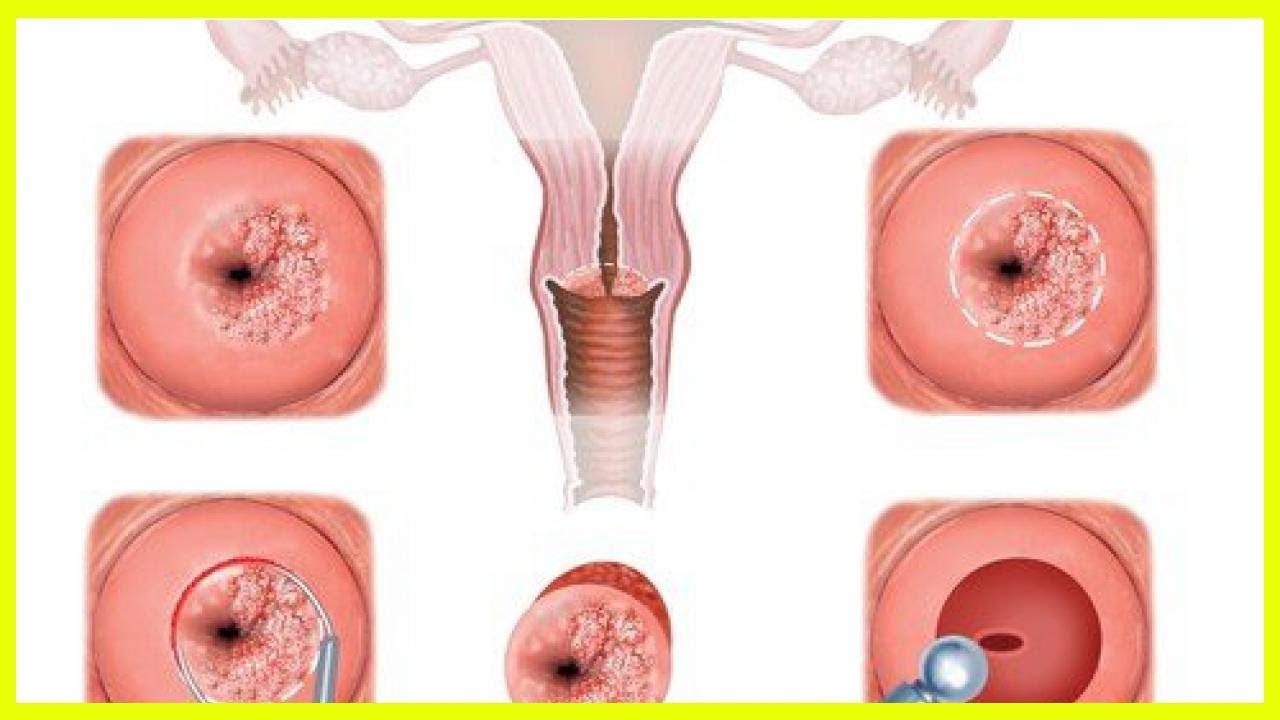

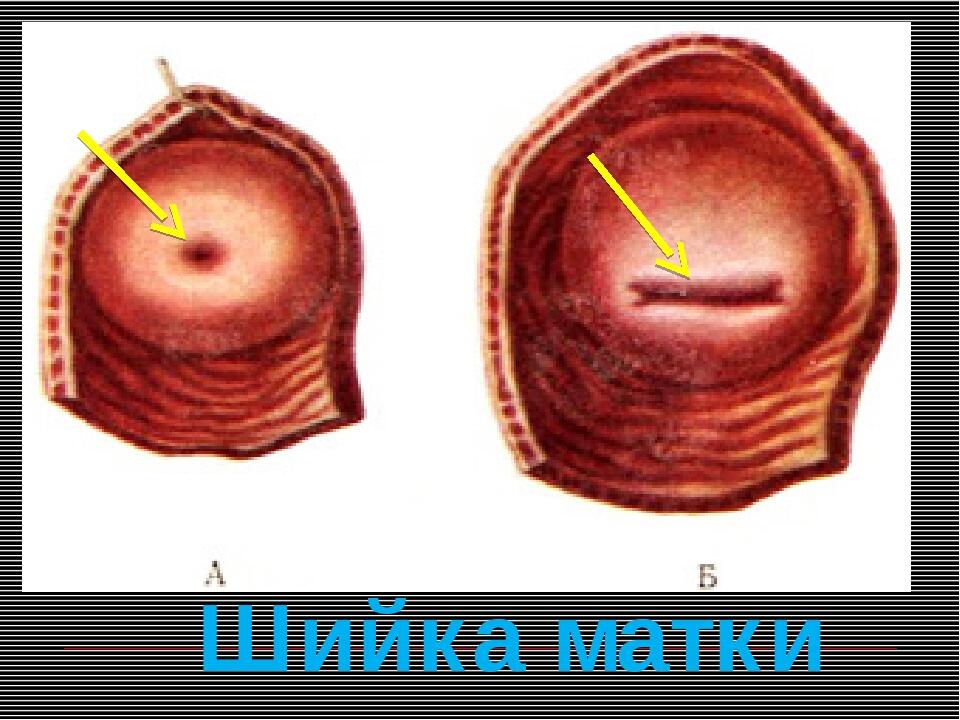

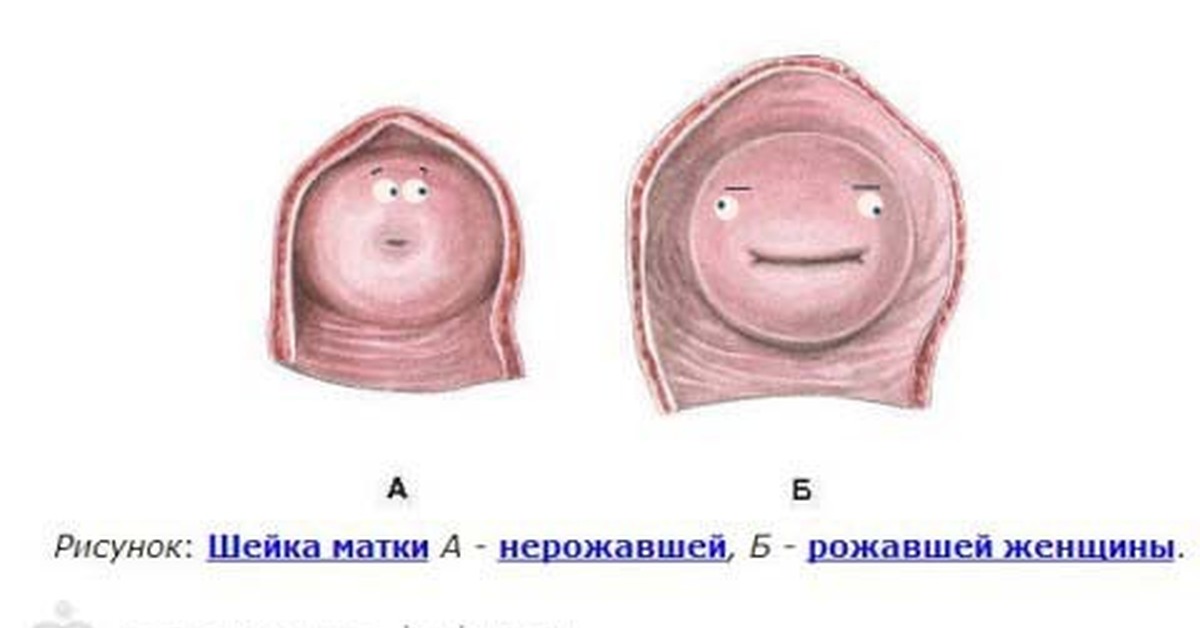

 5. Алгоритм лечения первичной дисменореи. Символ (+) указывает на то, что субъект желает иметь или имеет состояние, ответ положительный или благоприятный, или состояние присутствует. Символ (-) указывает на то, что субъект не желает иметь или не имеет состояния, ответ отрицательный или плохой, или состояние отсутствует.
5. Алгоритм лечения первичной дисменореи. Символ (+) указывает на то, что субъект желает иметь или имеет состояние, ответ положительный или благоприятный, или состояние присутствует. Символ (-) указывает на то, что субъект не желает иметь или не имеет состояния, ответ отрицательный или плохой, или состояние отсутствует. 6. Действие ибупрофена, нестероидного противовоспалительного препарата, на первичную дисменорею сравнивается с контролем (без лечения), а лечение сравнивается с плацебо. Нестероидные противовоспалительные препараты значительно снижают только уровень простагландинов (но не объем менструальной жидкости).(Dawood MY: Общий подход к лечению дисменореи. In Dawood MY [ed]: Dysmenorrhea, p 261. Baltimore: Williams and Wilkins, 981)
6. Действие ибупрофена, нестероидного противовоспалительного препарата, на первичную дисменорею сравнивается с контролем (без лечения), а лечение сравнивается с плацебо. Нестероидные противовоспалительные препараты значительно снижают только уровень простагландинов (но не объем менструальной жидкости).(Dawood MY: Общий подход к лечению дисменореи. In Dawood MY [ed]: Dysmenorrhea, p 261. Baltimore: Williams and Wilkins, 981)
 (Чан В.Й., Давуд М.Ю.: Уровни простагландина в менструальной жидкости у субъектов, не страдающих дисменореей и дисменореей, с применением оральных контрацептивов или ибупрофеновой терапии и без них.Adv Prostaglandin Thromboxane Leukotriene Res 8: 1443, 1980)
(Чан В.Й., Давуд М.Ю.: Уровни простагландина в менструальной жидкости у субъектов, не страдающих дисменореей и дисменореей, с применением оральных контрацептивов или ибупрофеновой терапии и без них.Adv Prostaglandin Thromboxane Leukotriene Res 8: 1443, 1980)