Отёк ног (нижних конечностей)
Содержание статьи:
- Факторы возникновения отека ног (нижних конечностей)
- Отёк ног (нижних конечностей) и высокое венозное давление
- Другие причины появления отека ног (нижних конечностей)
- Вопросы пациентов об отеках на ногах (нижних конечностях)
Факторы возникновения отека ног (нижних конечностей)
Отек ног (нижних конечностей) может в равной степени влиять на обе ноги или быть более выраженным на одной нижней конечности. Часто отек ног вызывается несколькими факторами, такими как венозная недостаточность, ожирение или предыдущий забор подкожной вены для шунтирующих операций на сердце.
Отёк нижних конечностей
Отеки ног (нижних конечностей) могут возникать из-за повышенного давления в венах, местной травмы, воспалительных изменений, препятствия оттоку лимфатической жидкости, инфекции, низкого уровня белка в крови, ожирения, беременности, состояния задержки жидкости или воздействия лекарств.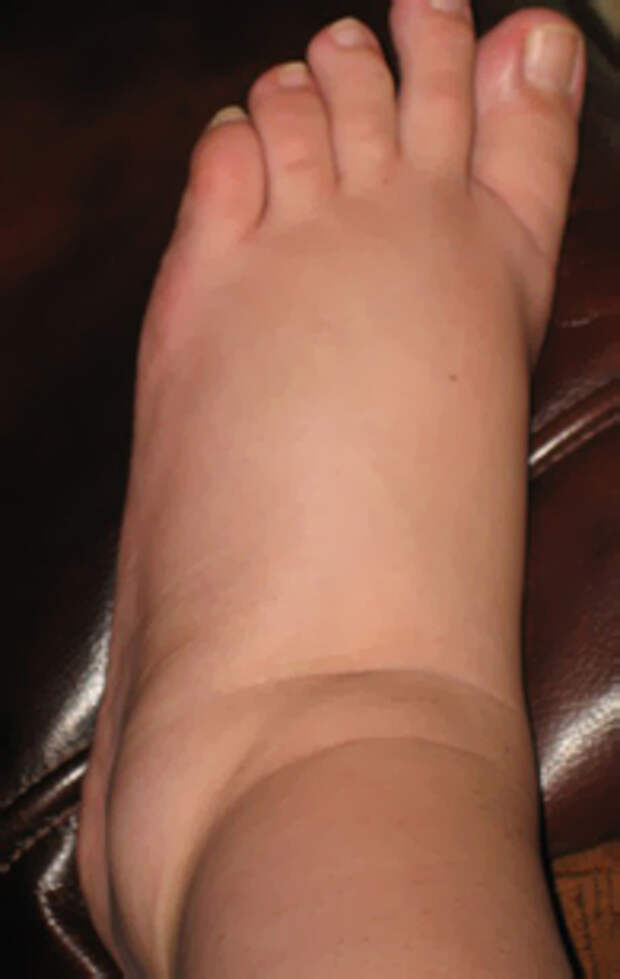 Высокое давление в венах ног приводит к тому, что жидкость, белки и клетки крови просачиваются через стенки мелких вен в мягкие ткани, особенно возле лодыжек. Это вызывает точечный отек, припухлость, которая оставляет временную вмятину на коже при компрессии обуви, носка или преднамеренном надавливании, например, при нажатии пальцем.
Высокое давление в венах ног приводит к тому, что жидкость, белки и клетки крови просачиваются через стенки мелких вен в мягкие ткани, особенно возле лодыжек. Это вызывает точечный отек, припухлость, которая оставляет временную вмятину на коже при компрессии обуви, носка или преднамеренном надавливании, например, при нажатии пальцем.
Отёк ног (нижних конечностей) и высокое венозное давление
Причины отёка ног (нижних конечностей) из-за повышенного венозного давления включают:
- Венозная недостаточность, несостоятельность клапанов в венах
Варикоз и отечность ног
- Ожирение, которое увеличивает давление на вены и лимфатические каналы в брюшной полости и тазу, что приводит к частичному затруднению венозного и лимфатического оттока от ног назад к сердцу
- Тромбоз глубоких вен, сгустки препятствуют венозному току обратно к сердцу,
- Посттромбофлебитический синдром, хроническая закупорка вен в ноге или тазу из-за перенесенного ранее тромбоза глубоких вен
- Компрессия вен таза из-за вышележащей артерии, органа или опухоли
- Неспособность икроножных мышц откачивать венозную кровь из ног из-за инсульта, венозной травмы, артрита, ограничивающего подвижность голеностопного сустава, или бездействия
Другие причины появления отека ног (нижних конечностей)
- Локализованный отек ног (нижних конечностей) может быть также следствием травмы, гематомы (скопление крови в мягких тканях), инфекций, перелома, поверхностного тромбофлебита (сгустки в венах жировой ткани), разрыва сухожилия или мышцы, кисты в суставе (например, синовиальная киста в колене), а иногда и спонтанное кровотечение в ткань из-за разрыва кровеносного сосуда.

- Хронический отек ног (нижних конечностей) также может быть вызван состояниями, которые приводят к общему увеличению жидкости тела, что может быть более выражено в ногах из-за действия силы тяжести, например:
- Застойная или ишемическая сердечная недостаточность,
- Легочная гипертензия,
- Перикардит, ограничивающий насосную функцию сердца,
- Беременность,
- Идиопатический отек, часто поражающий как верхние, так и нижние конечности у женщин в пременопаузе,
- Заболевания печени,
- Заболевания почек,
- Гипотиреоз,
- Состояния с низким содержанием белка, такие как недоедание, потеря белка из-за болезни, болезней почек или кишечника,
- Медикаментозный отёк.
- Некоторые из наиболее распространенных лекарств, вызывающих отек ног, — это нестероидные противовоспалительные препараты, принимаемые для снятия боли или дискомфорта при артрите, и блокаторы кальциевых каналов, принимаемые при сердечных заболеваниях или гипертонии.
 Вот некоторые из наиболее распространенных лекарств, которые могут вызвать отек ног (нижних конечностей) у некоторых людей, включают:
Вот некоторые из наиболее распространенных лекарств, которые могут вызвать отек ног (нижних конечностей) у некоторых людей, включают:
- Антигипертензивные препараты, блокаторы кальциевых каналов, бета-блокаторы (клонидин, гидралазин, метилдопа, миноксидил)
- Нестероидные противовоспалительные препараты (ибупрофен, напроксен и многие другие в этом классе)
- Гормоны (эстроген, прогестерон, тестостерон)
- Целлюлит, инфекция кожи и жировых тканей ноги могут вызвать отек ног с болью и болезненностью. Боль от целлюлита может быть очень сильной или проявляться пастозностью и легкой болью с кожей от розового до ярко-красного цвета.
- Отек стопы, особенно если кожа не образует ямок при кратковременном надавливании, может быть вызван лимфедемой, нарушения работы микроскопической сети каналов, которые перемещают тканевую жидкость от конечности обратно в кровоток на уровне верхней части стопы и груди.
Отечность при липедеме
В зависимости от причин лимфедему разделяют на:
- Врожденную – присутствует при рождении,
- Приобретенную – из-за рецидивирующей инфекции или непроходимости лимфатичеких сосудов,
- Послеоперационное – иссечение вены для венозных трансплантатов, лимфодиссекция при опухоли,
- Злокачественные новообразования – лимфома или другие заболевания, поражающие лимфатические узлы,
- Ожирение – из-за сдавления лимфатических каналов в брюшной полости или тазу.

После венозной недостаточности ожирение является следующей по частоте причиной отека ног (нижних конечностей) в США, европейских странах и России. Абдоминальное ожирение частично препятствует венозному и лимфатическому оттоку от ног. Ожирение также ускоряет растяжение вен ног под действием силы тяжести, тем самым способствуя прогрессированию венозной недостаточности.
Вопросы пациентов об отеках на ногах (нижних конечностях)
Как избавиться от отёков ног (нижних конечностей)?
Избавиться от отёков ног в большинстве ситуаций вы сможете только при помощи доктора. Сначала необходимо выяснить причину отёка. Начать диагностику можно с визита к терапевту и флебологу.
Почему возникает отёк ног при варикозе?
Отёк ног при варикозе вен нижних конечностей возникает вследствие нарушения работы клапанного аппарата венозных сосудов. Это приводит к застою жидкости и формированию отёчности.
Как лечить отёк ног (нижних конечностей)?
Отёк ног лечится в зависимости от причины, его вызвавшей. Патология сердца, почек, венозной системы, травмы требуют своего, определённого лечения. Начать лечить отёк ног нужно с обращения к хорошему, внимательному доктору.
К какому врачу пойти, если отекают ноги?
Если отекают ноги, возможно, потребуется обратиться к нескольким специалистам. Начать можно с терапевта или кардиолога.
Отекла одна нога, как лечить?
Если у вас отекла одна нога необходимо срочно обратиться за медицинской помощью. Лучше посетить флеболога и ортопеда. Односторонняя отёчность нижней конечности может быть признаком такого грозного состояния, как тромбоз глубоких вен.
Одна нога нормальная, а вторая распухла… Варикоз не так уж безобиден
Публикации
Как мы и обещали в прошлом выпуске, продолжаем разговор о варикозе. На этот раз речь пойдет об осложнениях. Единственная просьба — не пугаться сверх меры и не примерять все сказанное на себя. Варикозная болезнь развивается годами, десятилетиями, и у каждого есть время позаботиться о своих ногах и не доводить варикоз до серьезных степеней. А доктор — хирург отделения сердечно-сосудистой хирургии городской клинической больницы № 29 кандидат медицинских наук Эдуард Кислов — поможет нам в этом.
На этот раз речь пойдет об осложнениях. Единственная просьба — не пугаться сверх меры и не примерять все сказанное на себя. Варикозная болезнь развивается годами, десятилетиями, и у каждого есть время позаботиться о своих ногах и не доводить варикоз до серьезных степеней. А доктор — хирург отделения сердечно-сосудистой хирургии городской клинической больницы № 29 кандидат медицинских наук Эдуард Кислов — поможет нам в этом.
Начнем с того, что пока мы не обращаем внимания на звездочки и сосудистые сеточки, игнорируем вздувшиеся на ногах вены (“помажу мазью и все пройдет”), болезнь переходит в следующую стадию.
Очень многие люди живут с варикозом, с измененными сосудами на ногах длительное время. Кого-то беспокоит косметический дефект, кого-то не беспокоит. Но в определенный момент, в принципе, в любом возрасте, начинаются осложнения. Наиболее серьезное из них — это тромбофлебит, когда в варикозно измененных венах образуются тромбы.
Кровоток в этих растянутых венах замедлен, кровь протекает по ним плохо, застаивается и сгущается, возникает тромб. Живет человек, видит: ну, узлы и узлы на ноге, чаще всего на голени. Но при тромбофлебите в области этих узлов появляются боли, отечность, краснота, они становятся плотными. Тромб может образоваться и в глубоких венах, которые не изменены. Основной настораживающий момент во всех случаях такой: боль, резкий отек ноги, что может возникнуть внезапно — и утром, после сна, и вечером, после нагрузки. Одна нога нормальная, а вторая распухла…Вены могут затромбироваться по всей ноге, от голени до верха бедра, буквально в течение суток. В этой ситуации нужно незамедлительно обращаться к врачу — сосудистому хирургу или звонить в “скорую помощь”.
Живет человек, видит: ну, узлы и узлы на ноге, чаще всего на голени. Но при тромбофлебите в области этих узлов появляются боли, отечность, краснота, они становятся плотными. Тромб может образоваться и в глубоких венах, которые не изменены. Основной настораживающий момент во всех случаях такой: боль, резкий отек ноги, что может возникнуть внезапно — и утром, после сна, и вечером, после нагрузки. Одна нога нормальная, а вторая распухла…Вены могут затромбироваться по всей ноге, от голени до верха бедра, буквально в течение суток. В этой ситуации нужно незамедлительно обращаться к врачу — сосудистому хирургу или звонить в “скорую помощь”.
Часто с воспалением на голени люди идут не к врачу, а в аптеку. Покупают мази, начинают мазать, толку мало, а потом замечают, что процесс пошел вверх и необходимо что-то предпринимать. Мазей сегодня очень много, нередко их преподносят как избавление от варикоза. Это не так. Никакая мазь, даже самая современная, от варикозной болезни не избавляет. Даже при длительном и частом использовании никуда ваши варикозные вены не исчезнут.
Есть мази лечебные, допустим, с гепарином, они используются в комплексном лечении при варикозно расширенных венах и тромбофлебите, назначаются вместе с препаратами, укрепляющими вены и разжижающими кровь, специальным компрессионным трикотажем. Остальные, по сути, лишь косметические средства. Они могут уменьшить болевые ощущения, судороги, тяжесть в ногах, но на саму болезнь не влияют, воспаление не убирают, от осложнений не гарантируют.
Те же “народные” методы, фитобочки просто оттягивают момент обращения к врачу. Что касается лечения пиявками (гирудотерапии), к ней мы относимся достаточно настороженно, столкнувшись с рядом больных, которые использовали этот метод. Этим пациентам однозначно требовалась хирургическая коррекция, они выбрали альтернативный путь, но осложнений все-таки не избежали. Пиявка — это укус. И в месте укуса образовывались трофические нарушения (язвы и дерматиты). Да не обидятся терапевты, но все- таки лечение пиявками при варикозе — это метод прошлого века.
Так вот, о трофических язвах. Это еще одно из грозных осложнений при варикозной болезни в запущенной форме. Иногда спрашивают, а может ли быть два осложнения сразу — и трофическая язва, и тромбофлебит? Такая возможность, хоть и редко, не исключена.
В норме кровь по венам поступает от ноги к сердцу, поднимаясь вверх. Специальные клапаны сдерживают обратный кровоток. При варикозной болезни клапаны полностью не срабатывают, часть крови возвращается вниз, вены раздуваются, в них появляются узлы, так называемые вариксы, в которых и может образоваться сгусток крови — тромб. Он может перекрыть вену, и тогда кровоток прекратится, возникнет воспаление, появятся краснота, боль, отечность — острая ситуация, которая может развиться в считанные часы.
Язва же, как правило, формируется за более длительный период. Точно так же отмечается застой в измененных венах, но в этом случае кровь начинает частично проникать в окружающие ткани. Появляется отек, нарушается микроциркуляция, возникает кислородное голодание. Кожа в месте поражения, чаще всего на голени или в области лодыжек, истончается, воспаляется. И на этом фоне любая травма, царапина или потертость может спровоцировать возникновение дефекта кожи. Потом присоединяется инфекция, разрастается гнойный очаг, и мы получаем трофическую язву.
Кожа в месте поражения, чаще всего на голени или в области лодыжек, истончается, воспаляется. И на этом фоне любая травма, царапина или потертость может спровоцировать возникновение дефекта кожи. Потом присоединяется инфекция, разрастается гнойный очаг, и мы получаем трофическую язву.
Вот почему пациентам с варикозной болезнью противопоказаны “жаркие” процедуры — бани и сауны, длительное пребывание на солнце. Не надо парить ноги и активно втирать различные мази, особенно если появилась ранка — здесь нужна консультация специалиста. Будем помнить также, что долгое стояние или сидение в одном положении усиливает застой крови, нарушает кровообращение, ведет к образованию тромба.
Тромб опасен даже не тем, что он находится в вене, а тем, что часть его или весь он полностью может оторваться и мигрировать в сердце и в сосуды легких. Тромбоэмболия легочной артерии является сегодня одной из основных причин смертности.
А ведь этого можно избежать, вовремя обратив внимание на состояние своих ног и подлечив их. О современных методах лечения наш доктор, сердечно-сосудистый хирург Эдуард Кислов расскажет в следующем выпуске своих “записок”.
О современных методах лечения наш доктор, сердечно-сосудистый хирург Эдуард Кислов расскажет в следующем выпуске своих “записок”.
Опухшая стопа, голень или лодыжка: причины, лечение и риски
Почему
отекла нога?
Отек стопы,
голени и лодыжки также известен как периферический отек, который относится к скоплению
жидкости в этих частях тела. Накопление жидкости обычно не болезненно, если
только оно не связано с травмой. Отек часто более заметен в нижних областях
тела из-за силы тяжести.
Отек стопы,
голени и голеностопного сустава чаще всего встречается у пожилых людей. Отек
может возникнуть на обеих сторонах тела или только на одной стороне. Могут быть
затронуты одна или несколько областей в нижней части тела.
Хотя
опухание стопы, голени и лодыжки обычно не представляет значительного риска для
здоровья, важно знать, когда следует обратиться к врачу. Иногда припухлость
может указывать на более серьезную проблему, лежащую в основе здоровья, которая
требует немедленного лечения.
Распространенные
причины опухания стопы, голеней и лодыжек
Есть много
потенциальных причин отека стопы, ноги и лодыжки. В большинстве случаев отек
возникает в результате определенных факторов образа жизни, таких как:
- Избыточный вес. Избыточная масса тела может уменьшить кровообращение, вызывая накопление жидкости в стопе, голени и лодыжке.
- Длительное стояние или сидение. Когда мышцы неактивны, они не могут перекачивать биологические жидкости обратно к сердцу. Задержка воды и крови может вызвать отек в ногах.
Отек стопы,
голеней и лодыжек также может возникнуть при приеме определенных лекарств,
таких как:
- стероиды
- эстроген или тестостерон
- некоторые антидепрессанты
- нестероидные противовоспалительные препараты (НПВП), включая ибупрофен и аспирин
Эти виды
лекарств могут уменьшать кровообращение за счет уплотнения крови, вызывая отек
в ногах.
Обязательно
поговорите со своим врачом, если вы подозреваете, что ваши лекарства вызывают
отеки нижних конечностей. Не прекращайте прием лекарств, пока не поговорите со
Не прекращайте прием лекарств, пока не поговорите со
своим врачом.
Другие
возможные причины отека стопы, голени и голеностопного сустава включают
определенные медицинские состояния или изменения тела, такие как:
- Естественные гормональные изменения. Колебания уровня эстрогена и прогестерона могут привести к снижению кровообращения в ногах, что приводит к опуханию. Эти изменения уровня гормонов могут происходить во время беременности и менструального цикла.
- Сгусток крови в ноге. Сгусток крови — это комок крови, который находится в твердом состоянии. Когда в вене ноги образуется сгусток крови, это может нарушить кровоток, что приводит к опуханию и дискомфорту.
- Травма или инфекция. Травма или инфекция, затрагивающие ступню, ногу или лодыжку, приводят к увеличению притока крови к области. Это вызывает отек.
- Венозная недостаточность. Это состояние возникает, когда вены не могут адекватно перекачивать кровь, в результате чего кровь накапливается в ногах.

- Перикардит. Это длительное воспаление перикарда, который является мешковидной мембраной вокруг сердца. Это состояние вызывает затруднения дыхания и тяжелые, хронические отеки на ногах и лодыжках.
- Лимфедема. Также известная как лимфатическая обструкция, лимфедема вызывает закупорку лимфатической системы. Эта система состоит из лимфатических узлов и кровеносных сосудов, которые помогают переносить жидкость по всему организму. Засорение в лимфатической системе приводит к тому, что ткани набухают от жидкости, что приводит к опуханию рук и ног.
- Преэклампсия. Это состояние вызывает высокое кровяное давление во время беременности. Повышение артериального давления может привести к ухудшению кровообращения и отечности лица, рук и ног.
- Цирроз. Это относится к серьезному рубцеванию печени, которое часто вызывается злоупотреблением алкоголем или инфекцией (гепатит В или С). Это состояние может вызвать высокое кровяное давление и плохое кровообращение в ногах, ногах и лодыжках.

Лечение опухшей стопы, голеней и лодыжек в домашних условиях
Есть
несколько процедур, которые вы можете попробовать дома, если ваши ноги, ноги и
лодыжки регулярно опухают. Эти средства могут помочь уменьшить отек, когда это
происходит:
- Поднимайте ноги, когда лежите. Ноги должны быть подняты так, чтобы они были выше вашего сердца. Вы можете положить подушку под ноги, чтобы сделать ее более удобной.
- Оставайтесь активными и сосредоточьтесь на растяжении и движениях ног.
- Уменьшите потребление соли, это поможет уменьшить количество жидкости, которая может накапливаться в ваших ногах.
- Избегайте ношения ограничивающей одежды вокруг бедер.
- Поддерживайте здоровый вес тела.
- Носите поддерживающие чулки или компрессионные носки.
- Вставайте или двигайтесь по крайней мере один раз в час, особенно если вы сидите или стоите в течение долгого времени.
Когда обратиться к врачу по поводу отека стопы, голени и лодыжки
Хотя отечность
в нижних конечностях обычно не вызывает беспокойства, иногда это может быть
признаком чего-то более серьезного. Вот некоторые общие рекомендации, которые
Вот некоторые общие рекомендации, которые
могут помочь вам определить, когда припухлость требует поездки к врачу или в
отделение неотложной помощи.
Вы должны
записаться на прием к врачу как можно скорее, если:
- у вас есть болезнь сердца или почек и вы испытываете отеки
- у вас заболевание печени, и вы испытываете отеки в ногах
- опухшие области теплые на ощупь
- температура вашего тела выше нормы
- вы беременны и испытываете внезапную или сильную опухлость
- вы пробовали домашние средства, но они не увенчались успехом
- ваша опухлость становится хуже
Вам следует
немедленно обратиться в больницу, если вы испытываете какие-либо из следующих
симптомов наряду с опуханием стопы, ноги и лодыжки:
- боль, давление или стеснение в области груди
- головокружение
- спутанность сознания
- чувство головокружения или слабости
- проблемы с дыханием или одышка
Чего ожидать во время визита к врачу
Во время
вашего визита врач проведет медицинский осмотр и спросит вас о ваших симптомах.
Будьте готовы рассказать:
- где вы заметили опухлость
- времена суток, когда отек становится хуже
- любые другие симптомы, которые вы можете испытывать
- любые факторы, которые делают опухлость лучше или хуже
Чтобы помочь
диагностировать причину отека, ваш врач может попросить вас сделать один или
несколько следующих анализов:
- анализы крови, включая анализ крови, исследования функции почек и печени, а также электролитов для оценки различных органов
- рентген для осмотра костей и других тканей
- УЗИ для исследования органов, кровеносных сосудов и тканей
- электрокардиограмма для оценки работы сердца
Если ваш
отек связан с образом жизни или легкой травмой, ваш врач, скорее всего,
порекомендует домашние процедуры. Если ваш отек является результатом основного
состояния здоровья, ваш врач сначала попытается вылечить это конкретное
состояние.
Отек может
быть уменьшен с помощью рецептурных лекарств, таких как диуретики. Тем не
Тем не
менее, эти лекарства могут вызывать побочные эффекты и обычно используются,
только если домашние средства не работают.
Предотвращение отечности стоп, голеней и лодыжек
Отек стопы,
голени и лодыжки не всегда можно предотвратить. Тем не менее, есть некоторые
шаги, которые вы можете предпринять, чтобы предотвратить это. Некоторые хорошие
стратегии включают в себя следующее:
- Регулярно делайте физические упражнения для поддержания хорошего кровообращения. Для взрослых в возрасте от 18 до 64 лет, Всемирная организация здравоохранения (ВОЗ), рекомендует 150 минут упражнений средней интенсивности или 75 минут упражнений высокой интенсивности в неделю.
- Старайтесь не сидеть и не стоять в течение длительного времени. Убедитесь, что вы периодически встаете или двигаетесь, если вы сидите или стоите в течение продолжительных периодов времени.
- Следите за потреблением соли. Рекомендации в разных странах варьируются, но в среднем составляют не более 2300-5000 мг в день на человека.

Источники:
«Импульса» соблюдает строгие правила отбора источников и полагается на рецензируемые исследования, научно-исследовательские институты и медицинские ассоциации. Мы избегаем использования недостаточно экспертных ссылок.
Отекли ноги – срочно к флебологу! Как избежать тромбоза? | Здоровая жизнь | Здоровье
Наш эксперт – заведующий консультативно-диагностическим отделением ЦЭЛТ, сердечно-сосудистый хирург, флеболог Константин Былов.
Отек ноги – к флебологу беги
Тромбоз часто возникает на фоне варикоза. Различают тромбоз поверхностных и глубоких вен. Поверхностный обычно проявляется сильным покраснением, болезненным уплотнением кожи по ходу вены, как правило, на внутренней поверхности голени и бедра. При тромбозе глубоких вен зачастую есть только один симптом – отек ноги.
Предугадать появление тромбоза невозможно, ведь факторов риска его развития очень много. Поэтому отек, особенно если он возник без видимой причины и только на одной ноге, – повод немедленно обратиться к флебологу и пройти дуплексное сканирование вен (УЗДС). Оно позволит оценить состояние сосудов, скорость кровотока, понять, нет ли для него препятствий.
Оно позволит оценить состояние сосудов, скорость кровотока, понять, нет ли для него препятствий.
Такое же исследование проходят и в том случае, если тромбоз начал развиваться. Это происходит внезапно и очень быстро, буквально за несколько часов. Дуплексное сканирование покажет, что делать дальше: срочно оперировать больного либо лечить его консервативно с помощью разжижающих кровь уколов и таблеток.
Гипсовые перипетии
Нередко тромбоз вен бывает после переломов костей голени или бедра. Человеку проводят лечение, снимают гипс, а там – отек. Вроде бы нормальное дело. А оказывается – не всегда. Поэтому после переломов, снятия гипса, если нога отекшая, нужно обязательно в профилактических целях сделать дуплексное сканирование вен (УЗДС), чтобы исключить риск смертельно опасного осложнения. Также это исследование нужно пройти всем после любого длительного постельного режима, особенно если болезнь сопровождалась сильным жаром и обезвоживанием.
Идем на посадку
Тромбоз иногда называют болезнью путешественников эконом-класса.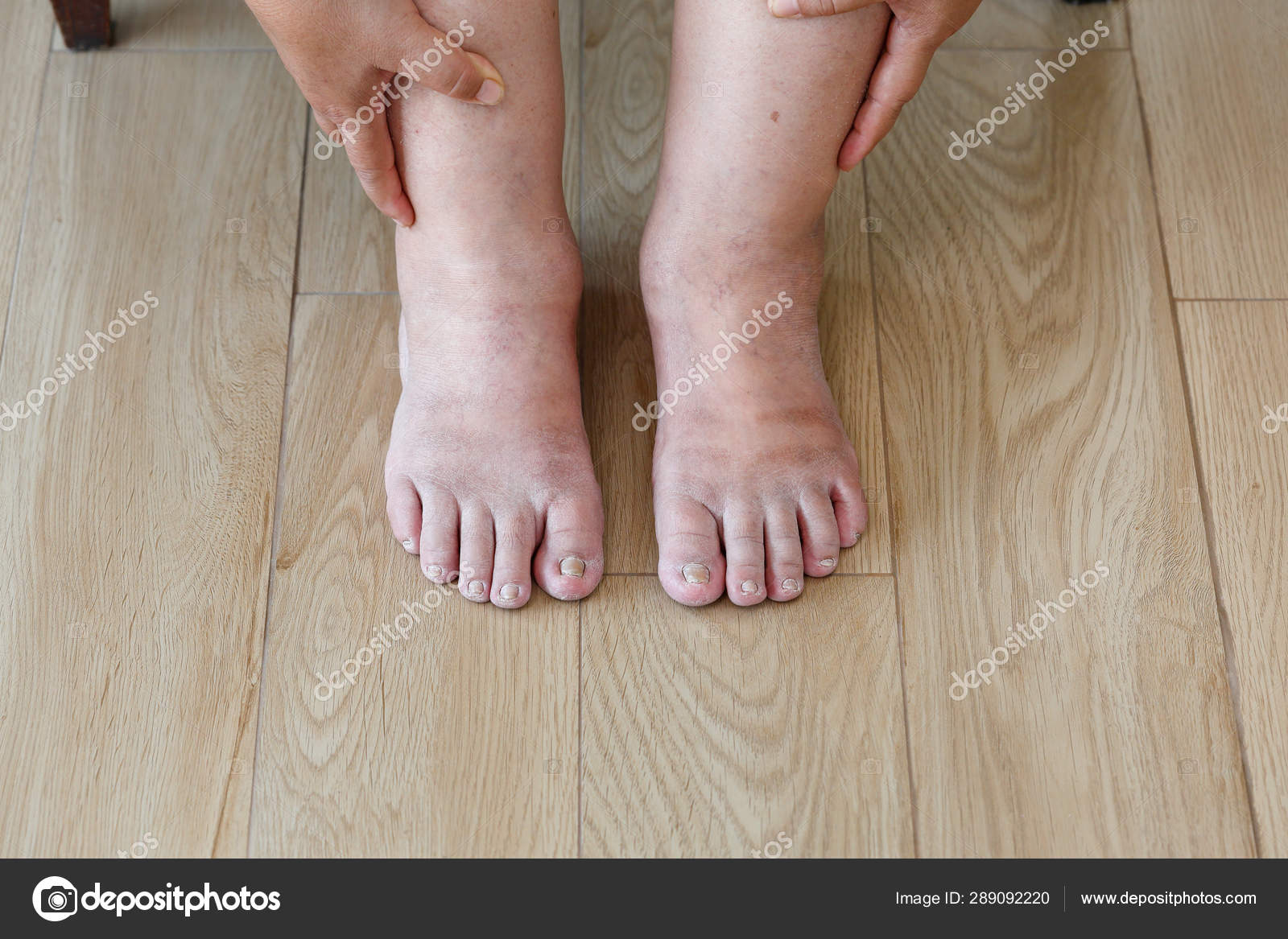 Ведь пациенты с таким диагнозом, вернувшиеся из Таиланда или других стран, до которых много часов лету, у флебологов – частые гости. Долгая неподвижность и сидение в тесном кресле самолета в неудобной позе вредны для вен. Вдобавок к этому некоторые употребляют в полете алкоголь, который сгущает кровь.
Ведь пациенты с таким диагнозом, вернувшиеся из Таиланда или других стран, до которых много часов лету, у флебологов – частые гости. Долгая неподвижность и сидение в тесном кресле самолета в неудобной позе вредны для вен. Вдобавок к этому некоторые употребляют в полете алкоголь, который сгущает кровь.
Если по выходе из самолета вы обнаружили у себя отек ноги, спешите к флебологу. А чтобы не допустить этого осложнения, в полете:
- больше пейте чистой воды без газа. Воздержитесь от употребления алкоголя;
- долго не сидите. Каждый час вставайте из кресла и прогуливайтесь по салону, разминайте затекшие конечности или выполняйте упражнения для ног сидя;
- надевайте в полет компрессионный трикотаж, например, специальные гольфы для путешественников.
Смотрите также:
Стопа все больше опухает, синеет; два пальца начинают чернеть.
Вопросы-ответы
Облитерирующий тромбангиит
Здравствуйте. Моей маме 58 лет, инвалид 1-й группы. У нее ампутированы обе ноги ниже колен по поводу облитерирующего тромбангиита. Прошли обследование на УЗИ сосудов НК. Какое исследование дополнительно нужно сделать…
У нее ампутированы обе ноги ниже колен по поводу облитерирующего тромбангиита. Прошли обследование на УЗИ сосудов НК. Какое исследование дополнительно нужно сделать…
Ответ: А что сейчас с культями?
Нога ампутирована
Здравствуйте!
Моему брату в декабре 2019г ампутировали ногу в связи с атеросклерозом, после чего у него началась гангрена. В январе сделали реампутацию. Сейчас март, но рана не заживает. Делали Кт сосудов….
Ответ: Что делать? Восстанавливать кровоток. Пришлите ссылку на МСКТ сосудов.
Гангрена
Здравствуйте, у моего папы была гангрена на правой ноге на большом пальце, ему ампутировали палец, лечение которое назначил врач не помогает, есть боли, большая корка и был гной, мазали мази…
Ответ: Необходимо срочно выполнить УЗИ артерий н/конечностей и МС КТ с контратсированием, после получения результатов обследования, сможем предложить Вам оптимальный метод лечения.
Чем лечить трофические язвы и некроз пальцев.
Здравствуйте. После обследования в Донецком институте неотложной и восстановительной хирургии им. В К. Гусака (ДНР) моему мужу поставили диагноз: ИБС: атеросклеротический кардиосклероз. СН2а. ГБ 2ст. риск 3. Тромб левого желудочка.
После обследования в Донецком институте неотложной и восстановительной хирургии им. В К. Гусака (ДНР) моему мужу поставили диагноз: ИБС: атеросклеротический кардиосклероз. СН2а. ГБ 2ст. риск 3. Тромб левого желудочка.
…
Ответ: Добрый день. Левая нога страдает от ишемии, т.е. недостатка кровотока. Чтобы она не беспокоила, нужно восстановить кровоток. Нужна операция. Выполните КТ-ангиографию брюшного отдела аорты и артерий нижних конечностей (до стоп)….
Красные пятна.
Здравствуйте, сломала ногу в сентябре, а вот спустя 4 месяца на ноге появились красные пятна в виде синяков, и ни как не проходят. ЧТО МОЖЕТ БЫТЬ?
Ответ: Добрый день. Без осмотра ставить диагноз неправомочно. Покажитесь травматологу.
Влажная гангрена
Здравствуйте! У моего папы (70лет) влажная гангрена ноги, мы живем вместе в одной квартире с маленьким ребенком (2года), опасна ли для малыша эта ситуация? Спасибо!
Ответ: Добрый день. Гангрена опасна, если к ней присоединена инфекция. Покажите пациента хирургу.
Покажите пациента хирургу.
Атеросклероз нижних конечностей.
Здравствуйте, у меня болен папа, 81 год ему. атеросклероз, кальциноз сосудов нижних конечностей. В Перми врачи сделали все, что могли (в т.ч. ангиопластика, которая результатов не принесла). На данный момент…
Ответ: Скорее всего можно, однако надо смотреть пациента очно. По переписке прогноз не установишь.
Окклюзия верхней конечности
Моей маме 68 лет,с августа 2019 года впервые появилась очень сильная боль в локте справа.Постепенно боль усилилась и распространилась ниже по всей руке,консервативное лечение без эффекта. Консультирована нейрохирургом ФЦН г…
Ответ: Выполните КТ-ангиографию артерий верхних конечностей. Ссылку на исследование пришлите по почте [email protected]
атеросклероз нижних конечностей
Нужна ли операция или терапевтическое лечение
Ответ: Все зависит от конкретной ситуации. В первую очередь клинических проявлений. Покажитесь сосудистому хирургу на личный прием.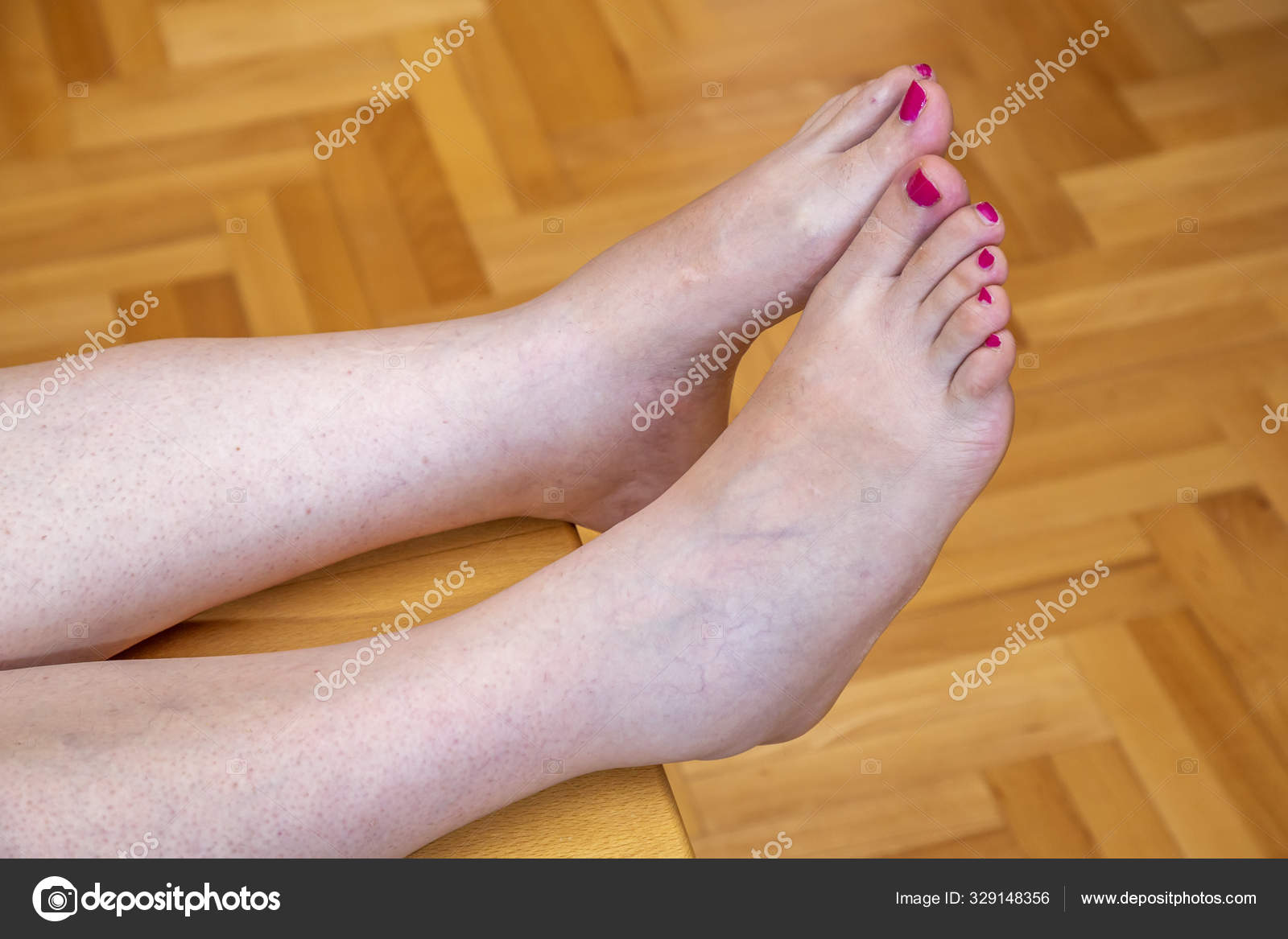
Атеросклероз
Добрый день! Скажите пожалуйста, моему отцу сделали операцию на ноги, шунтирование. Как правильно было делать операцию сразу двух ног или поочередно?
Ответ: Добрый день. Все зависит от конкретной ситуации.
Задать вопрос
что делать, если опухла рука или нога?
Нанесение татуировки – это повреждение кожного покрова, поэтому во время процедуры необходимо соблюдать стандарты стерильности, а затем – обеспечить правильный уход.
Опухоль после тату может возникнуть по причине несоблюдения рекомендаций, которые были даны мастером. Также некоторые люди не обращают внимания на наличие у себя противопоказаний: аллергии, вирусных заболеваний, плохой свертываемости крови, сахарного диабета. Болезни ослабляют иммунитет, проблемы с кровью приводят к длительному заживлению, во время которого в рану может попасть инфекция.
Причины воспалений
- Механическое повреждение кожи в зоне тату.
- Прикосновение грязными руками.

- Чрезмерные физические нагрузки.
- Наличие заболеваний, замедляющих период регенерации.
- Натирание зоны тату одеждой или постельным бельем.
- Ослабление иммунитета.
Как правильно ухаживать за татуировкой?
Чтобы после татуировки на теле не появилась опухоль, необходимо обеспечить правильный уход сразу после процедуры. Мастер закрывает зону рисунка повязкой, которую не рекомендуется снимать в течение 4 часов. В это время в специальный материал впитывается сукровица, кровь и пигменты.
Когда повязку снимают, необходима обработка «Хлоргесидином» или другим антисептиком. Нельзя использовать перекись водорода и спиртовые растворы. Действия должны быть аккуратными и плавными. Потом нужно дать телу высохнуть. Промокать ворсистыми тканями и ватными дисками нельзя, чтобы ворсинки не вызвали раздражение.
Использование мазей
Чтобы ускорить процесс заживления рекомендуется наносить специальную мазь: «Бепантен», «Декс-Пантенол». После нанесения нужно снова заклеить тату специальной впитывающей пеленкой. Промывание продолжают в течение 3-5 дней каждые 4 часа.
Промывание продолжают в течение 3-5 дней каждые 4 часа.
Когда появляется корочка, ее нельзя сдирать и чесать. В процессе обработки антисептиком она сойдет самостоятельно.
Рекомендации
Татуировку нельзя мочить, с водой в ранку может попасть инфекция. После принятия душа место рисунка нужно смазать заживляющей мазью и закрыть пленкой. Необходимо снизить количество спортивных тренировок, избегать пребывания на солнце, не посещать баню, сауну и бассейн.
Что делать, если место татуировки опухло?
Не нужно паниковать, в ряде случаев обычная реакция заживления воспринимается как воспаление. Незначительное повышение температуры в течение первых 2-3 дней считается нормой.
Если рука или нога в месте тату опухла, необходимо обработать поверхность «Мирамистином» или «Хлоргексидином». После обработки антисептическим средством на кожу наносят мазь «Левомеколь».
Если вокруг тату заметно покраснение, кожа шелушится и чешется, это указывает на аллергическую реакцию. Можно в течение трех дней пропить антигистаминный препарат (например, «Зодак»).
Можно в течение трех дней пропить антигистаминный препарат (например, «Зодак»).
В сложной ситуации, когда отечность ярко выражена, следует проконсультироваться с врачом. Чтобы избежать неприятных последствий, соблюдайте правила ухода, рекомендованные тату-мастером.
Другие публикации
80-летний мужчина с сильным отеком ноги
Mayo Clin Proc. 2011 ноя; 86 (11): 1109–1112.
Бенджамин Клезель
* Резидент по внутренним болезням, Школа последипломного медицинского образования Майо, клиника Майо, Рочестер, Миннесота.
Роджер Ф. Дж. Шеперд
† Советник резидента и консультант по сердечно-сосудистым заболеваниям, клиника Майо, Рочестер, Миннесота.
* Резидент по внутренним болезням, Школа последипломного медицинского образования Мэйо, клиника Мэйо, Рочестер, Миннесота.
† Советник резидента и консультант по сердечно-сосудистым заболеваниям, клиника Мэйо, Рочестер, Миннесота.
Отдельные оттиски этой статьи недоступны. Адрес для корреспонденции Роджеру Ф. Дж. Шеперду, MBBCh, Отдел сердечно-сосудистых заболеваний, Клиника Мэйо, 200 First St SW, Рочестер, Миннесота 55905 ([email protected]). Авторское право © 2011 Mayo Foundation for Medical Education and Research
An 80- Мужчина госпитализирован в больницу с 2-месячным анамнезом болезненного отека правой нижней конечности.В его истории болезни были отмечены метастатический рак простаты, радикальная простатэктомия, терапия андрогенной депривации гозерелином ацетатом (аналог гонадотропин-рилизинг-гормона, используемый для лечения рака простаты, рака груди и эндометриоза) и лучевая терапия рецидива рака с костными метастазами. У него не было хромоты в анамнезе. Пациенту было выполнено полное эндопротезирование правого тазобедренного сустава 6 месяцев назад и операция на пояснице 3 месяца спустя. За два месяца до поступления заметил отек правой ноги.Ультразвуковое исследование нижних конечностей (УЗИ), проведенное в другом месте, по сообщениям, показало тромбоз глубоких вен справа (ТГВ). Антикоагулянтная терапия была инициирована с помощью мостика варфарина и низкомолекулярного гепарина (НМГ). Определение международного нормализованного отношения (INR), проведенное за 6 недель до текущей госпитализации, показало значение 9,0; Терапия варфарином была прекращена, и пациент был потерян для последующего наблюдения.
Антикоагулянтная терапия была инициирована с помощью мостика варфарина и низкомолекулярного гепарина (НМГ). Определение международного нормализованного отношения (INR), проведенное за 6 недель до текущей госпитализации, показало значение 9,0; Терапия варфарином была прекращена, и пациент был потерян для последующего наблюдения.
При медицинском осмотре при поступлении выявлено: температура 36,8 ° С; пульс 70 уд / мин и регулярный; артериальное давление 132/82 мм рт. частота дыхания 20 вдохов / мин; 100% -ное насыщение кислородом при дыхании комнатным воздухом.Пациент страдал от боли в ногах средней степени тяжести. Обследование головы, ушей, носа, горла, сердца, легких и живота не дало заметных результатов. Правая нога пациента была заметно опухшей, отек распространялся от паха до стопы. Кожа была упругой и теплой на ощупь. Результаты моторного и сенсорного обследования нормальные. Задняя большеберцовая и тыльная артерии стопы не могут быть пальпированы из-за отека. При пальпации правого паха обнаружено большое твердое образование, простирающееся до бедренного треугольника.
Какой из следующих тестов следует выполнить для оценки симптомов со стороны ног этого пациента?
Компьютерная томографическая ангиография (КТА)
Магнитно-резонансная ангиография (МРА)
Дуплекс нижних конечностей США
D-димер сыворотки
Сыворотка 9, специфический антиген простаты 9
Компьютерная томографическая ангиография и МРА используются для оценки артериальной системы при подозрении на окклюзию.В этом случае результаты не соответствуют окклюзии артерии (эритематозная конечность, кожа теплая на ощупь). Поэтому заказывать CTA и MRA не следует. Даже если нарушение артериального давления, вторичное по отношению к повышенному давлению в отделах ног, вызывает беспокойство, КТА и МРА могут пропустить обструкцию дистальных мелких сосудов. Дуплексное УЗИ нижних конечностей позволяет неинвазивно оценить венозную систему, а также визуализировать увеличенные лимфатические узлы и образования, такие как киста Бейкера.
 Поскольку симптомы пациента указывают на ТГВ, дуплексное УЗИ является лучшим начальным скрининговым обследованием.Оценка D-димера сыворотки наиболее полезна у пациентов с низкой предтестовой вероятностью ТГВ для определения необходимости дальнейшего обследования при УЗИ нижних конечностей. Поскольку этот пациент имеет высокую вероятность ТГВ перед тестом, тестирование D-димера не добавит ценной информации. Уровень специфического антигена простаты в сыворотке крови будет повышен у пациента с метастатическим раком простаты и не даст информации о причине отека ног.
Поскольку симптомы пациента указывают на ТГВ, дуплексное УЗИ является лучшим начальным скрининговым обследованием.Оценка D-димера сыворотки наиболее полезна у пациентов с низкой предтестовой вероятностью ТГВ для определения необходимости дальнейшего обследования при УЗИ нижних конечностей. Поскольку этот пациент имеет высокую вероятность ТГВ перед тестом, тестирование D-димера не добавит ценной информации. Уровень специфического антигена простаты в сыворотке крови будет повышен у пациента с метастатическим раком простаты и не даст информации о причине отека ног.Дуплексное УЗИ нижних конечностей было выполнено для определения причины симптомов со стороны ног.
Какой из следующих диагнозов наиболее вероятен у этого пациента?
Синдром Мэй-Тернера
Начальная флегмазия cerulea dolens (PCD)
Лимфедема вторичная по отношению к локальному сдавлению паховой лимфатической системы
Киста правого сердца
Синдром Мэй-Тернера характеризуется подвздошно-бедренным ТГВ с левой стороны, вторичным по отношению к сдавлению левой общей подвздошной вены вышележащей правой общей подвздошной артерией.
 1 Это редко может происходить с правой стороны у пациентов с необычными анатомическими отклонениями. Начавшаяся PCD – наиболее вероятный диагноз у этого пациента. Он характеризуется обширным тромбозом, приводящим к закупорке как глубоких, так и поверхностных вен, что приводит к напряженному отеку ноги. Артериальная перфузия вначале не нарушается, но на более позднем этапе заболевания повышенное внутрикомпартментное давление приводит к ишемии дистальных отделов конечностей. Хотя у этого пациента может быть компонент лимфедемы, вторичный по отношению к обструкции паховых узлов, лимфедема обычно вызывает безболезненный отек без полнокровия из-за венозного нагрубания.Киста Бейкера вызывает опухание икр только до колена. Кроме того, пациенты часто сообщают в анамнезе об изолированном отеке колена и боли с максимальной интенсивностью в подколенной ямке. Правосторонняя сердечная недостаточность маловероятна, поскольку может привести к двустороннему отеку нижних конечностей.
1 Это редко может происходить с правой стороны у пациентов с необычными анатомическими отклонениями. Начавшаяся PCD – наиболее вероятный диагноз у этого пациента. Он характеризуется обширным тромбозом, приводящим к закупорке как глубоких, так и поверхностных вен, что приводит к напряженному отеку ноги. Артериальная перфузия вначале не нарушается, но на более позднем этапе заболевания повышенное внутрикомпартментное давление приводит к ишемии дистальных отделов конечностей. Хотя у этого пациента может быть компонент лимфедемы, вторичный по отношению к обструкции паховых узлов, лимфедема обычно вызывает безболезненный отек без полнокровия из-за венозного нагрубания.Киста Бейкера вызывает опухание икр только до колена. Кроме того, пациенты часто сообщают в анамнезе об изолированном отеке колена и боли с максимальной интенсивностью в подколенной ямке. Правосторонняя сердечная недостаточность маловероятна, поскольку может привести к двустороннему отеку нижних конечностей.Ультрасонография показала обширный ТГВ, простирающийся от правой наружной подвздошной вены через общие бедренные и подколенные вены до глубоких вен голени.
 Также отмечен острый венозный тромбоз большой подкожной вены.Кроме того, УЗИ показало аномально увеличенные лимфатические узлы в правом паху.
Также отмечен острый венозный тромбоз большой подкожной вены.Кроме того, УЗИ показало аномально увеличенные лимфатические узлы в правом паху.Были диагностированы массивный ТГВ правой нижней конечности, тромбоз поверхностных вен и зарождающаяся поликлиническая болезнь.
Что из перечисленного ниже является наилучшим окончательным лечением этого расстройства у этого пациента?
Внутривенное введение нефракционированного гепарина (НФГ)
Подкожное введение НМГ
Внутривенное прямое введение ингибитора тромбина (аргатробан или лепирудин)
03
03
Хирургическое тромбирование
Хирургический тромбоз
Катетром-направленный
Внутривенное введение НФГ следует начинать как можно раньше, чтобы предотвратить распространение тромба и тромбоэмболию, но это не приводит к реканализации сосудов; следовательно, это не лучшее лечение.То же самое относится и к НМГ.
 Терапию прямым ингибитором тромбина следует начинать у пациентов с предыдущим диагнозом гепарин-индуцированной тромбоцитопении, но, как и НФГ и НМГ, она не приводит к реканализации сосудов. Катетер-направленный тромболизис – лучшее окончательное лечение PCD. Он включает использование тромболитического агента для растворения сгустка, иногда с поддержкой механической фрагментации сгустка. Открытая хирургическая тромбэктомия – допустимый вариант, но ее следует рассматривать как выбор второй линии.
Терапию прямым ингибитором тромбина следует начинать у пациентов с предыдущим диагнозом гепарин-индуцированной тромбоцитопении, но, как и НФГ и НМГ, она не приводит к реканализации сосудов. Катетер-направленный тромболизис – лучшее окончательное лечение PCD. Он включает использование тромболитического агента для растворения сгустка, иногда с поддержкой механической фрагментации сгустка. Открытая хирургическая тромбэктомия – допустимый вариант, но ее следует рассматривать как выбор второй линии.Пациенту проведен катетер-направленный тромболизис альтеплазой плюс НФГ и наблюдалось в отделении интенсивной терапии. Отек правой нижней конечности купировали эластичными бинтами.
Какой из следующих факторов риска не способствовал развитию ТГВ и зарождающейся ПКС у этого пациента?
Андрогенная депривация с гозерелином
Иммобилизация
Метастатический рак простаты
Локальная компрессия увеличенными лимфатическими узлами
Недавняя ортопедическая операция
57 не была связана с гозерелином ТГВ или индукция протромботического состояния.
 Иммобилизация является признанным фактором риска развития ТГВ, поскольку ограниченное использование мышц ног предрасполагает к снижению венозного кровотока и застою. Основное злокачественное новообразование создает протромботическое состояние. Локальное сжатие внешней подвздошной вены нарушает кровоток, вызывает застой и создает турбулентность, тем самым создавая благоприятную среду для образования сгустка. Недавняя ортопедическая хирургия предрасполагает к развитию сгустка за счет иммобилизации и индукции протромботического состояния.
Иммобилизация является признанным фактором риска развития ТГВ, поскольку ограниченное использование мышц ног предрасполагает к снижению венозного кровотока и застою. Основное злокачественное новообразование создает протромботическое состояние. Локальное сжатие внешней подвздошной вены нарушает кровоток, вызывает застой и создает турбулентность, тем самым создавая благоприятную среду для образования сгустка. Недавняя ортопедическая хирургия предрасполагает к развитию сгустка за счет иммобилизации и индукции протромботического состояния.Пациент перенес тромболизис хорошо.В ходе наблюдения опухоль уменьшилась почти до исходного уровня. Нога стала мягкой, цвет кожи изменился с эритематозного на нормальный. Пациент отметил уменьшение дискомфорта и возвращение полной подвижности.
Что из следующего является наиболее подходящим лечением после успешного тромболизиса у этого пациента?
Дабигатран перорально
Аспирин пероральный
НФГ подкожный
Кава-фильтр
Терапевтическая доза подкожного НМГ в течение 6 месяцев с переводом на пероральное введение НМГ в течение 6 месяцев.
 0–3,0
0–3,0
Дабигатран, недавно одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США, является прямым ингибитором тромбина, используемым для профилактики тромбоэмболии при фибрилляции предсердий. 2 В настоящее время он не используется для лечения ТГВ, но может стать вариантом в будущем, поскольку недавние исследования документально подтвердили его не меньшую эффективность по сравнению с варфарином и то, что он не требует лабораторного мониторинга. 3 Клинические испытания также подтвердили его эффективность в профилактике тромбозов после тотального эндопротезирования тазобедренного или коленного сустава. 4 Для нашего пациента дабигатран не подходит, потому что у него нет одобрения Управления по санитарному надзору за качеством пищевых продуктов и медикаментов для лечения острого ТГВ, и нет данных, сравнивающих НМГ или варфарин с дабигатраном у онкологических пациентов с ТГВ.
Аспирин играет роль в предотвращении агрегации тромбоцитов и тромбоэмболии в артериальной системе. Он неэффективен для профилактики венозного тромбоза или рецидива ТГВ. Подкожный НФГ имеет 2 основных недостатка: обременительное введение (2–3 раза в день) и ненадежное всасывание.Установка фильтра полой вены показана пациентам с противопоказаниями к антикоагулянтной терапии при острой тромбоэмболии легочной артерии или значительном ТГВ, недостаточности антикоагуляции или ее осложнениях. Некоторым пациентам фильтр нижней полой вены может быть показан при тромбах нижней полой вены / подвздошно-бедренной кости, свободно плавающем тромбе и массивной тромбоэмболии легочной артерии с остаточным ТГВ, а также при высоком риске рецидивирующей тромбоэмболии. 5 У нашего пациента нет показаний к установке кава-фильтра.В этом случае лучшим вариантом лечения является лечение НМГ в течение 6 месяцев с последующей бессрочной терапией варфарином. Продолжительность начального лечения НМГ основана на исследовании CLOT, 6 , которое показало уменьшение рецидивов ТГВ у пациентов с активными злокачественными новообразованиями, первоначально получавших НМГ, а не варфарин.
Он неэффективен для профилактики венозного тромбоза или рецидива ТГВ. Подкожный НФГ имеет 2 основных недостатка: обременительное введение (2–3 раза в день) и ненадежное всасывание.Установка фильтра полой вены показана пациентам с противопоказаниями к антикоагулянтной терапии при острой тромбоэмболии легочной артерии или значительном ТГВ, недостаточности антикоагуляции или ее осложнениях. Некоторым пациентам фильтр нижней полой вены может быть показан при тромбах нижней полой вены / подвздошно-бедренной кости, свободно плавающем тромбе и массивной тромбоэмболии легочной артерии с остаточным ТГВ, а также при высоком риске рецидивирующей тромбоэмболии. 5 У нашего пациента нет показаний к установке кава-фильтра.В этом случае лучшим вариантом лечения является лечение НМГ в течение 6 месяцев с последующей бессрочной терапией варфарином. Продолжительность начального лечения НМГ основана на исследовании CLOT, 6 , которое показало уменьшение рецидивов ТГВ у пациентов с активными злокачественными новообразованиями, первоначально получавших НМГ, а не варфарин.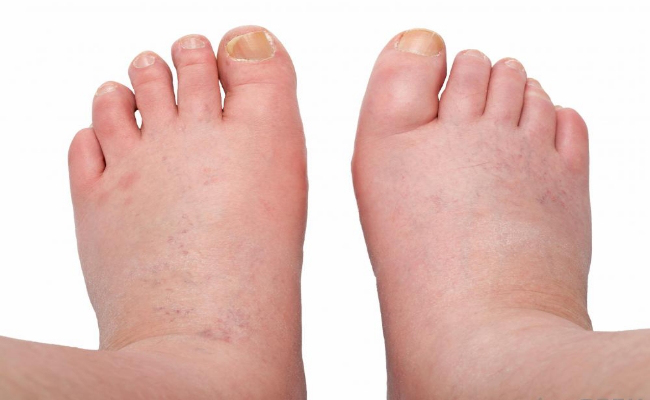 Также наблюдалось улучшение выживаемости при применении НМГ, но только в подгруппе пациентов с солидными опухолями, которые не дали метастазов.
Также наблюдалось улучшение выживаемости при применении НМГ, но только в подгруппе пациентов с солидными опухолями, которые не дали метастазов.
Пациент был выписан с 6-месячного курса лечения НМГ.Терапия варфарином была продолжена после прекращения приема НМГ. Через 3 месяца состояние пациента стабильное, жалоб нет.
ОБСУЖДЕНИЕ
Учитывая низкую заболеваемость, PCD встречается нечасто, и в результате многие клиницисты имеют ограниченный опыт в диагностике и лечении этого заболевания. Голубая флегмазия представляет собой опасное для жизни и конечностей состояние и поэтому требует своевременного вмешательства. Поскольку PCD встречается редко, подходы к лечению были изучены только в нескольких исследованиях с небольшим числом случаев.Своевременное привлечение специализированных служб, таких как сосудистая медицина или хирургия и интервенционная радиология, имеет первостепенное значение, поскольку решения о лечении должны приниматься с применением согласованного многопрофильного подхода. Текущий консенсус состоит в том, что отобранная группа пациентов может извлечь выгоду из удаления тромба. Обоснование этого подхода заключается в быстром купировании острых симптомов и улучшении результатов за счет снижения частоты посттромботического синдрома и предотвращения развития клапанной недостаточности. 7 Кроме того, удаление тромба при обширном ТГВ с вовлечением подвздошно-бедренной вены может снизить частоту рецидивов венозной тромбоэмболии (ВТЭ). 8
Текущий консенсус состоит в том, что отобранная группа пациентов может извлечь выгоду из удаления тромба. Обоснование этого подхода заключается в быстром купировании острых симптомов и улучшении результатов за счет снижения частоты посттромботического синдрома и предотвращения развития клапанной недостаточности. 7 Кроме того, удаление тромба при обширном ТГВ с вовлечением подвздошно-бедренной вены может снизить частоту рецидивов венозной тромбоэмболии (ВТЭ). 8
В то время как пациенты с обширным ТГВ и большой тромбозной нагрузкой (подвздошно-бедренный ТГВ) выигрывают от этого подхода (75% пациентов испытывают болезненный хронический отек и 40% испытывают венозную хромоту во время лечения только антикоагулянтами 9 ), почти все пациенты с меньшей тромбовидной нагрузкой не приносят дополнительных преимуществ, поскольку эффективна одна антикоагулянтная терапия.Общепринятые показания для тромболизиса ТГВ включают обширный ТГВ на подвздошно-бедренном уровне, симптомы продолжительностью менее 14 дней для катетерно-направленного лизиса сгустка или менее 7 дней для оперативной венозной тромбэктомии, хорошее функциональное состояние и ожидаемая продолжительность жизни более 1 года.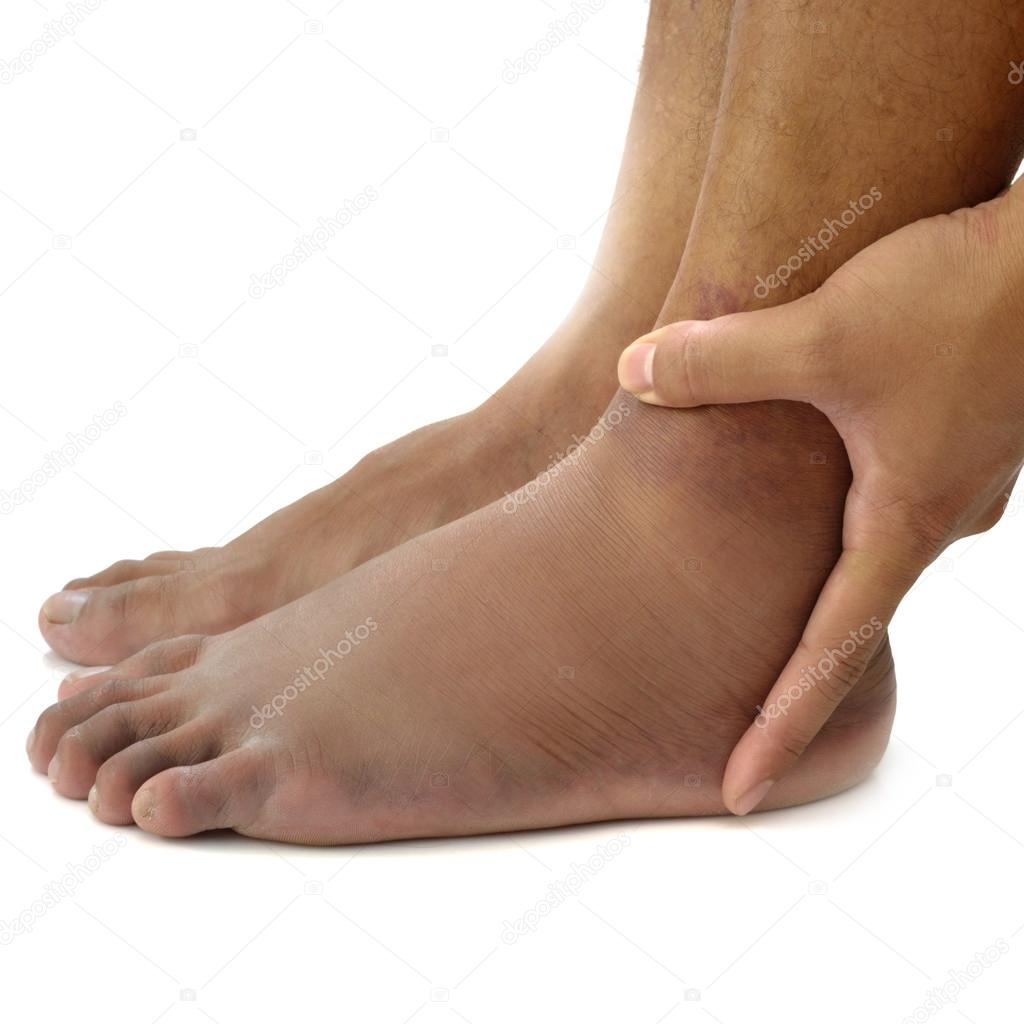 У нашего пациента был продолжен тромболизис, несмотря на то, что симптомы продолжались более 14 дней из-за усиления отека и боли в ногах. Хотя эффективность лизиса сгустка наиболее высока в первые 14 дней после появления симптомов, тромболизис все еще может быть эффективным, если лечение начато после этого.Противопоказанием является высокий риск кровотечения. Доступные подходы включают чрескожную венозную тромбэктомию, катетер-направленный тромболизис, системный тромболизис и оперативную венозную тромбэктомию. 10-13 Сама по себе чрескожная венозная тромбэктомия не рекомендуется, поскольку рецидивы часты. Катетер-направленный тромболизис может использоваться отдельно или в сочетании с механической фрагментацией тромба (так называемый фармакомеханический тромболизис) и является рекомендуемым методом среди вышеупомянутых подходов.Системный тромболизис и оперативная венозная тромбэктомия – альтернативы второй линии. 9
У нашего пациента был продолжен тромболизис, несмотря на то, что симптомы продолжались более 14 дней из-за усиления отека и боли в ногах. Хотя эффективность лизиса сгустка наиболее высока в первые 14 дней после появления симптомов, тромболизис все еще может быть эффективным, если лечение начато после этого.Противопоказанием является высокий риск кровотечения. Доступные подходы включают чрескожную венозную тромбэктомию, катетер-направленный тромболизис, системный тромболизис и оперативную венозную тромбэктомию. 10-13 Сама по себе чрескожная венозная тромбэктомия не рекомендуется, поскольку рецидивы часты. Катетер-направленный тромболизис может использоваться отдельно или в сочетании с механической фрагментацией тромба (так называемый фармакомеханический тромболизис) и является рекомендуемым методом среди вышеупомянутых подходов.Системный тромболизис и оперативная венозная тромбэктомия – альтернативы второй линии. 9
При катетер-направленном тромболизисе катетер вводится в подколенную вену или нижнюю вену голени, чтобы обеспечить медленную инфузию тканевого активатора плазминогена непосредственно в сгусток. Некоторые катетеры имеют боковые отверстия для лучшего распределения тромболитического агента. По мере растворения сгустка катетер продвигается вверх по ноге в новый сгусток. Иногда механическую тромбэктомию можно выполнить с помощью катетера, который эмульгирует сгусток и открывает след.Процесс может занять от 1 до 2 дней, и для подтверждения растворения сгустка получают венографические изображения. Часто по завершении тромболизиса стеноз вен может быть очевидным, например, на уровне общей подвздошной кости в случае синдрома Мэй-Тернера, что требует ангиопластики венозного баллона и стентирования. После завершения тромболизиса стандартную антикоагуляцию продолжают антагонистами витамина К (АВК) или НМГ.
Некоторые катетеры имеют боковые отверстия для лучшего распределения тромболитического агента. По мере растворения сгустка катетер продвигается вверх по ноге в новый сгусток. Иногда механическую тромбэктомию можно выполнить с помощью катетера, который эмульгирует сгусток и открывает след.Процесс может занять от 1 до 2 дней, и для подтверждения растворения сгустка получают венографические изображения. Часто по завершении тромболизиса стеноз вен может быть очевидным, например, на уровне общей подвздошной кости в случае синдрома Мэй-Тернера, что требует ангиопластики венозного баллона и стентирования. После завершения тромболизиса стандартную антикоагуляцию продолжают антагонистами витамина К (АВК) или НМГ.
Phlegmasia cerulea dolens представляет собой неотложную ситуацию, которая может привести не только к потере конечности, но и к гиповолемическому шоку, вторичному по отношению к массивной секвестрации жидкости.Следовательно, в обязанности врача, выполняющего первоначальную оценку, входит быстрое распознавание состояния, начало антикоагуляции, внутривенное введение жидкости, реанимация, адекватная анальгезия и раннее привлечение соответствующей специализированной службы для ускоренного лечения.
Флегмазия cerulean dolens и компартмент-синдром имеют общий общий путь: сжатие артериальных сосудов, вторичное по отношению к повышению давления в компартменте нижних конечностей. Хотя при компартмент-синдроме нарушенный приток вызван травмой (перелом, чрезмерное использование), вызывая кровотечение в замкнутом отсеке и отек мышцы, PCD приводит к нарушению притока из-за массивной экстравазации жидкости в ткани из-за обширной обструкции ТГВ. венозный отток.
Теоретическое различие (с сомнительной клинической значимостью) проводится между белой флегмазией и PCD в том смысле, что первая вызвана массивным тромбозом глубоких и поверхностных вен с сохранением проходимости коллатеральных сосудов. Пациенты обычно жалуются на боли в конечностях, точечный отек и побледнение. Риск серьезных осложнений, таких как потеря конечности, невелик, хотя примерно у 50% пациентов белая флегмазия может предшествовать PCD. При PCD коллатеральные сосуды также тромбированы, что приводит к сильной боли, точечному отеку, цианозу и, при отсутствии лечения, венозной гангрене с высоким риском потери конечности.
Лечение DVT при отсутствии PCD заключается только в антикоагуляции. Установка фильтра полой вены предназначена для пациентов, которые не могут получать антикоагулянтную терапию из-за высокого риска кровотечения. Пожизненная терапия АВК с целевым МНО от 2,0 до 3,0, которому предшествует переход к терапевтическим дозам внутривенного НФГ или подкожного НМГ, является правильным подходом для пациентов со вторым эпизодом неспровоцированного ТГВ и должна рассматриваться у некоторых пациентов с первым эпизодом ТГВ. неспровоцированный проксимальный ТГВ, при котором отсутствуют факторы риска кровотечения и может быть обеспечен надежный антикоагулянтный мониторинг.Подкожный НФГ в терапевтических дозах является жизнеспособным вариантом для начального лечения впервые диагностированного ТГВ. ТГВ у нашего пациента следует классифицировать как первое событие, которое распространилось из-за прекращения лечения. Учитывая тот факт, что у него активная метастатическая злокачественная опухоль, следует проводить пожизненную антикоагулянтную терапию. Для длительного лечения в руководствах рекомендуются только АВК или НМГ. Состояние нашего пациента необычно из-за его активной злокачественной истории. Для онкологических больных руководство рекомендует пожизненную антикоагулянтную терапию с применением подкожных терапевтических доз НМГ.Другой подход к установлению активного злокачественного новообразования основан на исследовании CLOT, которое показало снижение частоты рецидивов ВТЭ в группе НМГ в течение первых 6 месяцев. 6 Эти данные были недавно подтверждены метаанализом, который пришел к выводу, что по сравнению с АВК, НМГ снижают частоту рецидивов ВТЭ, но не летального исхода. 9,14 Апостериорный анализ исследования CLOT, опубликованного в 2005 г. 15 , пришел к выводу, что у пациентов с неметастатическими солидными опухолями НМГ были связаны с улучшенной выживаемостью по сравнению с АВК.У пациентов с метастатическим раком не было отмечено улучшения выживаемости.
Для длительного лечения в руководствах рекомендуются только АВК или НМГ. Состояние нашего пациента необычно из-за его активной злокачественной истории. Для онкологических больных руководство рекомендует пожизненную антикоагулянтную терапию с применением подкожных терапевтических доз НМГ.Другой подход к установлению активного злокачественного новообразования основан на исследовании CLOT, которое показало снижение частоты рецидивов ВТЭ в группе НМГ в течение первых 6 месяцев. 6 Эти данные были недавно подтверждены метаанализом, который пришел к выводу, что по сравнению с АВК, НМГ снижают частоту рецидивов ВТЭ, но не летального исхода. 9,14 Апостериорный анализ исследования CLOT, опубликованного в 2005 г. 15 , пришел к выводу, что у пациентов с неметастатическими солидными опухолями НМГ были связаны с улучшенной выживаемостью по сравнению с АВК.У пациентов с метастатическим раком не было отмечено улучшения выживаемости.
Клиницисты должны быть осведомлены о заболевании PCD. Высокий уровень подозрений, обусловленный сочетанием симптомов (внезапная сильная боль в ноге и на более поздних стадиях кардиоциркуляторной нестабильности) и результатами физикального обследования (отек, цианоз, отек, твердость кожи на ощупь () и на более поздних стадиях венозная гангрена и нарушение артериального давления) должен подсказать диагноз флегмазии и ускорить лечение, включая стабилизацию с помощью внутривенного НФГ или подкожного НМГ, анальгезии и жидкостной реанимации, а также немедленную консультацию специалиста по сосудистым заболеваниям для оценки соответствия критериям катетерного или хирургического вмешательства.
Высокий уровень подозрений, обусловленный сочетанием симптомов (внезапная сильная боль в ноге и на более поздних стадиях кардиоциркуляторной нестабильности) и результатами физикального обследования (отек, цианоз, отек, твердость кожи на ощупь () и на более поздних стадиях венозная гангрена и нарушение артериального давления) должен подсказать диагноз флегмазии и ускорить лечение, включая стабилизацию с помощью внутривенного НФГ или подкожного НМГ, анальгезии и жидкостной реанимации, а также немедленную консультацию специалиста по сосудистым заболеваниям для оценки соответствия критериям катетерного или хирургического вмешательства.
Физические признаки отека, цианоза, отека и твердости кожи на ощупь.
Заметки
Правильные ответы на вопросы смотрите в конце статьи.
Сноски
Правильные ответы: 1. c , 2. b , 3. d , 4. a , 5. e
ССЫЛКИ
1.
Moudgill N, Hager E, Gonsalves C, Larson R, Lombardi J, DiMuzio P. Синдром Мэй-Тернера: описание случая и обзор литературы, связанной с современной эндоваскулярной терапией. Сосудистые . 2009; 17: 330-335.
Синдром Мэй-Тернера: описание случая и обзор литературы, связанной с современной эндоваскулярной терапией. Сосудистые . 2009; 17: 330-335.
[PubMed] [Google Scholar] 2.
Коннолли С.Дж., Эзековиц М.Д., Юсуф С. и др. Дабигатран по сравнению с варфарином у пациентов с фибрилляцией предсердий. N Engl J Med . 2009; 361: 1139-1151.
[PubMed] [Google Scholar] 3.
Schulman S, Kearon C, Kakkar AK, et al. Дабигатран по сравнению с варфарином в лечении острой венозной тромбоэмболии. N Engl J Med . 2009; 361: 2342-2352.
[PubMed] [Google Scholar] 4.
Эрикссон Б.И., Даль О.Е., Розенчер Н. и др. Сравнение дабигатрана этексилата с эноксапарином для профилактики венозной тромбоэмболии после тотального эндопротезирования тазобедренного сустава: рандомизированное двойное слепое исследование не меньшей эффективности. Ланцет . 2007; 370: 949-956.
[PubMed] [Google Scholar] 5.
Грасси CJ, Swan TL, Cardella JF и др. Рекомендации по повышению качества чрескожной постоянной установки фильтра нижней полой вены для предотвращения тромбоэмболии легочной артерии. J Vasc Interv Radiol . 2003; 14: S271-S275
J Vasc Interv Radiol . 2003; 14: S271-S275
[PubMed] [Google Scholar] 6.
Ли А.Ю., Левин М.Н., Бейкер Р.И. и др. Низкомолекулярный гепарин в сравнении с кумарином для профилактики рецидивов венозной тромбоэмболии у онкологических больных. N Engl J Med .2003; 349: 146-153.
[PubMed] [Google Scholar] 7.
Watson LI, Armon MP. Тромболизис при остром тромбозе глубоких вен. Кокрановская база данных Syst Rev . 2004; CD002783
[PubMed] [Google Scholar] 8.
Douketis JD, Crowther MA, Foster GA, Ginsberg JS. Определяет ли расположение тромбоза риск рецидива заболевания у пациентов с проксимальным тромбозом глубоких вен? Am J Med . 2001; 110: 515-519.
[PubMed] [Google Scholar] 9.
Кеарон С., Кан С.Р., Аньелли Дж., Голдхабер С., Раскоб Г.Е., Комерота А.Дж.Антитромботическая терапия венозной тромбоэмболической болезни: Научно обоснованные клинические практические рекомендации Американского колледжа грудных врачей (8-е издание). Сундук . 2008; 133: 454С-545С
[PubMed] [Google Scholar] 10.
Тунг С.С., Солиман П.Т., Уоллес М.Дж., Вольф Дж.К., Бодурка, округ Колумбия. Успешный катетер-направленный венозный тромболизис при голубой флегмазии. Гинеколь Онкол . 2007; 107: 140-142.
[PubMed] [Google Scholar] 11.
Vysetti S, Shinde S, Chaudhry S, Subramoney K. Голубая флегмазия – редкое, опасное для жизни заболевание. Научный журнал “Мир” . 2009; 9: 1105-1106.
[Бесплатная статья PMC] [PubMed] [Google Scholar] 12.
Ведантам С. Интервенционные подходы к острой венозной тромбоэмболии. Semin Respir Crit Care Med . 2008; 29: 56-65.
[PubMed] [Google Scholar] 13.
Tardy B, Moulin N, Mismetti P, Decousus H, Laporte S. Внутривенная тромболитическая терапия у пациентов с флегмазией caerulea dolens. Haematologica . 2006; 91: 281-282.
[PubMed] [Google Scholar] 14.
Акл Э.А., Барба М., Рохилла С. и др.Низкомолекулярные гепарины превосходят антагонисты витамина К при долгосрочном лечении венозной тромбоэмболии у больных раком: Кокрановский систематический обзор. J Exp Clin Cancer Res . 2008; 27: 21
J Exp Clin Cancer Res . 2008; 27: 21
[Бесплатная статья PMC] [PubMed] [Google Scholar] 15.
Ли AY, Rickles FR, Julian JA и др. Рандомизированное сравнение низкомолекулярных производных гепарина и кумарина по выживаемости пациентов с раком и венозной тромбоэмболией. Дж. Клин Онкол . 2005; 23: 2123-2129.
[PubMed] [Google Scholar]
Отек ноги на одной ноге
Источник:
Krames StayWell
Отек рук, ступней, лодыжек и ног называется отеком.Это вызвано скоплением лишней жидкости в тканях. Из-за силы тяжести лишняя жидкость в теле оседает в самой нижней части. Именно поэтому больше всего страдают ноги и ступни. У вас отек только на одной ноге.
Некоторые из причин опухоли только одной ноги включают:
Инфекция стопы или ноги
Растяжение или разрыв мышц пораженной ноги
Закупорка лимфатической системы ноги
Киста Бейкера (расположена за коленом)
Давняя проблема с неработающей веной (венозная недостаточность)
Опухшая, перекрученная вена на ноге (варикозное расширение вен)
Укус или укус насекомого на стопе или ноге
Травма или недавняя операция на стопе или ноге
Сгусток крови в глубокой вене ноги (тромбоз глубоких вен или ТГВ)
Воспаление суставов голени
Лечение будет зависеть от того, что вызывает отек.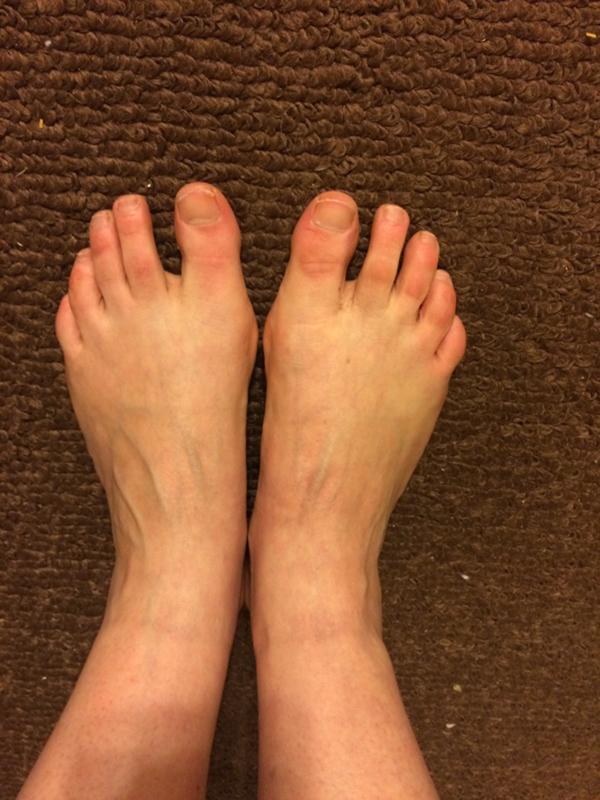
Уход на дому
При уходе за собой дома соблюдайте следующие правила:
Не носите тесную одежду.
Лежа или сидя, держите ноги поднятыми.
Принимайте любые лекарства в соответствии с указаниями.
Если причиной отека является инфекция, травма или недавняя операция, держитесь подальше от ног, пока симптомы не улучшатся.
Если у вас венозная недостаточность или варикозное расширение вен, не сидите и не стойте на одном месте в течение длительного времени.Делайте перерывы и гуляйте каждые несколько часов. Поговорите со своим врачом о том, чтобы носить поддерживающие чулки, чтобы уменьшить отек в течение дня.
Носите компрессионные чулки с разрешения вашего врача.
Последующий уход
Проконсультируйтесь с вашим лечащим врачом в соответствии с рекомендациями.
Позвоните
911
Позвоните 911 в случае возникновения любого из этих событий:
Когда обращаться за медицинской помощью
Немедленно позвоните своему врачу, если возникнет любое из этих событий:
Усиление боли, отек, тепло, или покраснение голени, лодыжки или стопы
Лихорадка 100.
 4 ° F (38 ° C) или выше, или по указанию врача
4 ° F (38 ° C) или выше, или по указанию врачаСлабость или головокружение
Озноб
Мокрый пот
Было ли это полезно?
да
Нет
Последний вопрос: Насколько уверенно вы заполняете медицинские формы самостоятельно?
Нисколько
Маленький
В некотором роде
Немного
Очень сильно
Спасибо!
© 2000-2020 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Начать поиск нового образования для пациентов>
Помощь при опухших ногах: диабетическая стопа и центр ран: специалисты по уходу за ранами
Средство для облегчения опухолей ног
Если этим летом у вас возникли отеки на ногах и ступнях, вы можете обнаружить, что это не только неудобно, но и неудобно и непрактично.Опухание или отек ног поражает многих пожилых людей по разным причинам. К счастью, есть облегчение для пациентов, страдающих сосудистыми заболеваниями ног и ступней.
Heart Vascular and Leg of Bakersfield, CA может помочь в выявлении и лечении симптомов сосудистых заболеваний.
Каковы некоторые из причин отека стопы и голени?
Факторы образа жизни:
- Слишком долгое сидение или стояние.
 Распространенной причиной отека ног является длительное сидение или стояние.Тепло также может усилить отек.
Распространенной причиной отека ног является длительное сидение или стояние.Тепло также может усилить отек. - Ожирение: Избыточный вес может ухудшить кровообращение, вызывая скопление жидкости в ногах, лодыжках и ступнях.
- Диета: Диета с чрезмерным содержанием соли может увеличить отек.
Лекарства:
- Некоторые лекарства, например, содержащие стероиды, гормоны, антидепрессанты и противовоспалительные препараты, могут вызывать отек ног, ступней и лодыжек.
Хроническая венозная недостаточность:
- С.В.И. возникает, когда вены не могут перекачивать кровь должным образом, в результате чего кровь скапливается в ногах.
Варикозное расширение вен:
- Отек ноги из-за варикозного расширения вен возникает, когда из-за протекающих проблемных вен кровь скапливается, а продукты жизнедеятельности накапливаются в ноге.
Заболевание периферических артерий:
- Заболевание периферических артерий (ПБА) – это состояние, при котором артерии, несущие кровь к рукам или ногам, сужаются или закупориваются, что мешает нормальному кровотоку.

Центр сосудов сердца и ног специализируется на лечении заболеваний вен. После консультации их врачи будут оценивать и лечить симптомы в зависимости от конкретных потребностей пациента. Часто для начального лечения рекомендуется изменить образ жизни. Центр сосудов и ног работает с лечащим врачом пациента и любым другим специалистом, чтобы улучшить общее состояние здоровья пациента.
Позвоните сегодня по телефону 661-324-4100, чтобы избавиться от опухших ног, ступней и лодыжек.
Односторонний отек ноги и гидронефроз | QJM: Международный медицинский журнал
Мужчина 57 лет с гипертонией в анамнезе обратился с жалобой на отек левой нижней конечности, боль и пурпурное изменение цвета в течение 6 дней. Он отрицал одышку, кашель, боль в груди или учащенное сердцебиение. Принимал гидрохлоротиазид от гипертонии. При обследовании его жизненно важные функции были стабильными, а физический осмотр показал наличие язвенного отека левой ноги и болезненности при пальпации левой голени с пурпурным изменением цвета. Его креатинин и АМК были повышены до 2,1 мг / дл (норма 0,6–1,2 мг / дл) и 31 мг / дл (норма 8–23 мг / дл) соответственно. Остальные результаты лабораторных исследований были в пределах нормы. Был поставлен диагноз ТГВ, и ультразвуковое исследование (УЗИ) левой ноги показало острый тромбоз, распространяющийся от проксимальной и средней левой общей бедренной вены в глубокую часть левой бедренной кости и начало левой подкожной вены. Пациенту было начато вливание гепарина в / в и госпитализирован в поликлинику для дальнейшего обследования. УЗИ почек показало левый гидронефроз, который прояснил его ухудшение почечной функции.После этого была проведена компьютерная томография брюшной полости и таза, которая показала сгибание и утолщение забрюшинных мягких тканей, окружающих дистальный отдел брюшной аорты и левую общую подвздошную артерию (рис. 1). Также отмечен левый гидроуретронефроз (рис. 2). Злокачественных новообразований брюшной полости или лимфаденопатии не обнаружено. Для дальнейшей оценки степени тромбоза глубоких вен была сделана магнитно-резонансная венограмма (MRV), которая подтвердила диагноз левого гидронефроза и тромбоза левой общей, внешней и внутренней подвздошных вен, распространяющихся на общую бедренную, дистальную поверхностную и глубокую бедренную вены (рис.
Его креатинин и АМК были повышены до 2,1 мг / дл (норма 0,6–1,2 мг / дл) и 31 мг / дл (норма 8–23 мг / дл) соответственно. Остальные результаты лабораторных исследований были в пределах нормы. Был поставлен диагноз ТГВ, и ультразвуковое исследование (УЗИ) левой ноги показало острый тромбоз, распространяющийся от проксимальной и средней левой общей бедренной вены в глубокую часть левой бедренной кости и начало левой подкожной вены. Пациенту было начато вливание гепарина в / в и госпитализирован в поликлинику для дальнейшего обследования. УЗИ почек показало левый гидронефроз, который прояснил его ухудшение почечной функции.После этого была проведена компьютерная томография брюшной полости и таза, которая показала сгибание и утолщение забрюшинных мягких тканей, окружающих дистальный отдел брюшной аорты и левую общую подвздошную артерию (рис. 1). Также отмечен левый гидроуретронефроз (рис. 2). Злокачественных новообразований брюшной полости или лимфаденопатии не обнаружено. Для дальнейшей оценки степени тромбоза глубоких вен была сделана магнитно-резонансная венограмма (MRV), которая подтвердила диагноз левого гидронефроза и тромбоза левой общей, внешней и внутренней подвздошных вен, распространяющихся на общую бедренную, дистальную поверхностную и глубокую бедренную вены (рис. 3).Результаты КТ и МРТ наиболее соответствовали забрюшинному фиброзу (РПФ). Биопсия не была показана из-за сильного клинического подозрения на RPF.
3).Результаты КТ и МРТ наиболее соответствовали забрюшинному фиброзу (РПФ). Биопсия не была показана из-за сильного клинического подозрения на RPF.
Рисунок 1.
Компьютерная томография брюшной полости и таза с внутривенным контрастированием, показывающая скручивание и утолщение забрюшинных мягких тканей, окружающих дистальную часть брюшной аорты и левую общую подвздошную артерию ( стрелки, ).
Рисунок 1.
Компьютерная томография брюшной полости и таза с внутривенным контрастированием, показывающая скручивание и утолщение забрюшинных мягких тканей, окружающих дистальную часть брюшной аорты и левую общую подвздошную артерию ( стрелки, ).
Рисунок 2.
Компьютерная томография брюшной полости и таза с внутривенным контрастированием, показывающая левый гидроуретеронефроз ( стрелка ), вторичный по отношению к забрюшинному фиброзу с вовлечением нижней части левого мочеточника.
Рис. 2.
КТ брюшной полости и таза с внутривенным контрастированием показывает гидроуретеронефроз слева ( стрелка ), вторичный по отношению к забрюшинному фиброзу с вовлечением нижней части левого мочеточника.
Рисунок 3.
MRV показывает отсутствие левой общей, внутренней и внешней подвздошных вен из-за тромбоза с легким сужением левой общей подвздошной артерии ( желтая стрелка ). Обратите внимание на наличие правой общей подвздошной вены (, синяя стрелка ).
Рисунок 3.
MRV, показывающий отсутствие левой общей, внутренней и внешней подвздошных вен из-за тромбоза с легким сужением левой общей подвздошной артерии (, желтая стрелка ). Обратите внимание на наличие правой общей подвздошной вены (, синяя стрелка ).
RPF (также называемая болезнью Ормонда) характеризуется наличием фибровоспалительной ткани, которая обычно окружает брюшную аорту и подвздошные артерии. Он распространяется в забрюшинную область, что может вызвать защемление и закупорку соседних структур, таких как мочеточники и нижняя полая вена. RPF обычно является идиопатическим заболеванием в большинстве случаев (70%), 1 , но может быть вторичным по отношению к другой этиологии в 30% случаев, таких как злокачественные новообразования, инфекции (туберкулез, гистоплазмоз, актиномикоз), облучение, операции (лимфаденэктомия, колэктомия, аневризмэктомия аорты) и использование некоторых препаратов (бета-адреноблокаторы, метилсергид, метилдопа). Наиболее частым осложнением идиопатического РПФ является гидронефроз с почечной недостаточностью из-за обструкции мочеточника. 2 Внутривенная урография и ретроградная пиелография до 20% случаев обструктивной уропатии, вызванной РПФ, могут показать классическую триаду, которая включает задержку контрастного вещества с односторонним или (чаще) двусторонним гидроуретеронефрозом, медиальным отклонением средней трети мочеточники (уровень L3 / L4) и сужение мочеточника на уровне тазовой мускулатуры (L4 / L5) от внешнего сдавления (рис. 4). 3 , 4 Показания к биопсии включают атипичное расположение новообразования, результаты визуализации или лабораторные исследования предполагают наличие инфекции или злокачественного новообразования, отсутствие ответа на начальное лечение. 1 Наш пациент начал принимать оральные стероиды для RPF и антикоагуляции. Ему также сделали цистоскопию, ретроградную пиелограмму слева и установили левый двойной мочеточниковый стент.
Наиболее частым осложнением идиопатического РПФ является гидронефроз с почечной недостаточностью из-за обструкции мочеточника. 2 Внутривенная урография и ретроградная пиелография до 20% случаев обструктивной уропатии, вызванной РПФ, могут показать классическую триаду, которая включает задержку контрастного вещества с односторонним или (чаще) двусторонним гидроуретеронефрозом, медиальным отклонением средней трети мочеточники (уровень L3 / L4) и сужение мочеточника на уровне тазовой мускулатуры (L4 / L5) от внешнего сдавления (рис. 4). 3 , 4 Показания к биопсии включают атипичное расположение новообразования, результаты визуализации или лабораторные исследования предполагают наличие инфекции или злокачественного новообразования, отсутствие ответа на начальное лечение. 1 Наш пациент начал принимать оральные стероиды для RPF и антикоагуляции. Ему также сделали цистоскопию, ретроградную пиелограмму слева и установили левый двойной мочеточниковый стент. После операции у него восстановилась функция почек, и его госпитализация протекала без осложнений. Он был продолжен на пероральных стероидах и пероральном антикоагулянте (варфарин) с целевым МНО (2-3).
После операции у него восстановилась функция почек, и его госпитализация протекала без осложнений. Он был продолжен на пероральных стероидах и пероральном антикоагулянте (варфарин) с целевым МНО (2-3).
Рисунок 4.
Ретроградная пиелография того же пациента, показывающая классическую триаду, наблюдаемую при RPF ( 1. Проксимальный гидроуретеронефроз, 2. Среднее отклонение левого мочеточника, 3. Сужение мочеточника на уровне L3 / L4 ). Нижний мочеточник нормального калибра ( желтая стрелка ).
Рис. 4.
Ретроградная пиелография того же пациента, показывающая классическую триаду, наблюдаемую при RPF ( 1. Проксимальный гидроуретеронефроз, 2.Среднее отклонение левого мочеточника, 3. Сужение мочеточника на уровне L3 / L4 (). Нижний мочеточник нормального калибра ( желтая стрелка ).
В целом, пациенты с идиопатическим RPF, получившие соответствующее клиническое и своевременное хирургическое лечение, имеют хороший прогноз по сравнению со злокачественным RPF, который связан с плохим прогнозом, и большинство пациентов имеют среднюю выживаемость ~ 3-6 месяцев. 5
5
Благодарности
Все вышеперечисленные авторы имели доступ к рукописи и принимали участие в написании рукописи.
Конфликт интересов: Не объявлен.
Список литературы
1,,,,,.
Забрюшинный фиброз: обзор клинических признаков и результатов визуализации
,
AJR Am J Roentgenol
,
2008
, vol.
191
(стр.
423
–
31
) 2.
Забрюшинный фиброз
,
Neth J Med
,
2002
, vol.
60
(стр.
231
–
42
) 3,,,.
Идиопатический забрюшинный фиброз: проспективная оценка заболеваемости и клинико-лучевые проявления
,
Медицина
,
2009
, vol.
88
(стр.
193
–
201
) 4,,,,,.
Доказательства аутоиммунитета при хроническом периаортите: проспективное исследование
,
Am J Med
,
2003
, vol.
114
(стр.
454
–
462
) 5,,,.
Злокачественный и доброкачественный забрюшинный фиброз: дифференциация с помощью МРТ
,
Радиология
,
1989
, т.
172
(стр.
139
–
43
)
© Автор, 2012. Опубликовано Oxford University Press от имени Ассоциации врачей. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
Почему опухают ноги?
Д-р Дэвид Наар
Опухшие ноги – обычное заболевание, и это жалоба, которую сосудистый хирург Дэвид Наар, доктор медицины, часто видит в клинике Premier Vein Clinic.Как специалист по опухолям ног, доктор Наар может помочь вам разобраться в вашей проблеме и вылечить многие из причин периферических отеков, так называемое медицинское название состояния.
Многие причины, два класса
Есть много причин, по которым ваши ноги могут опухать, но есть два типа опухолей, которые возникают чаще всего. Задержка жидкости возникает из-за проблем в системе кровообращения, лимфатической системы или почек, и причины сильно различаются по степени тяжести.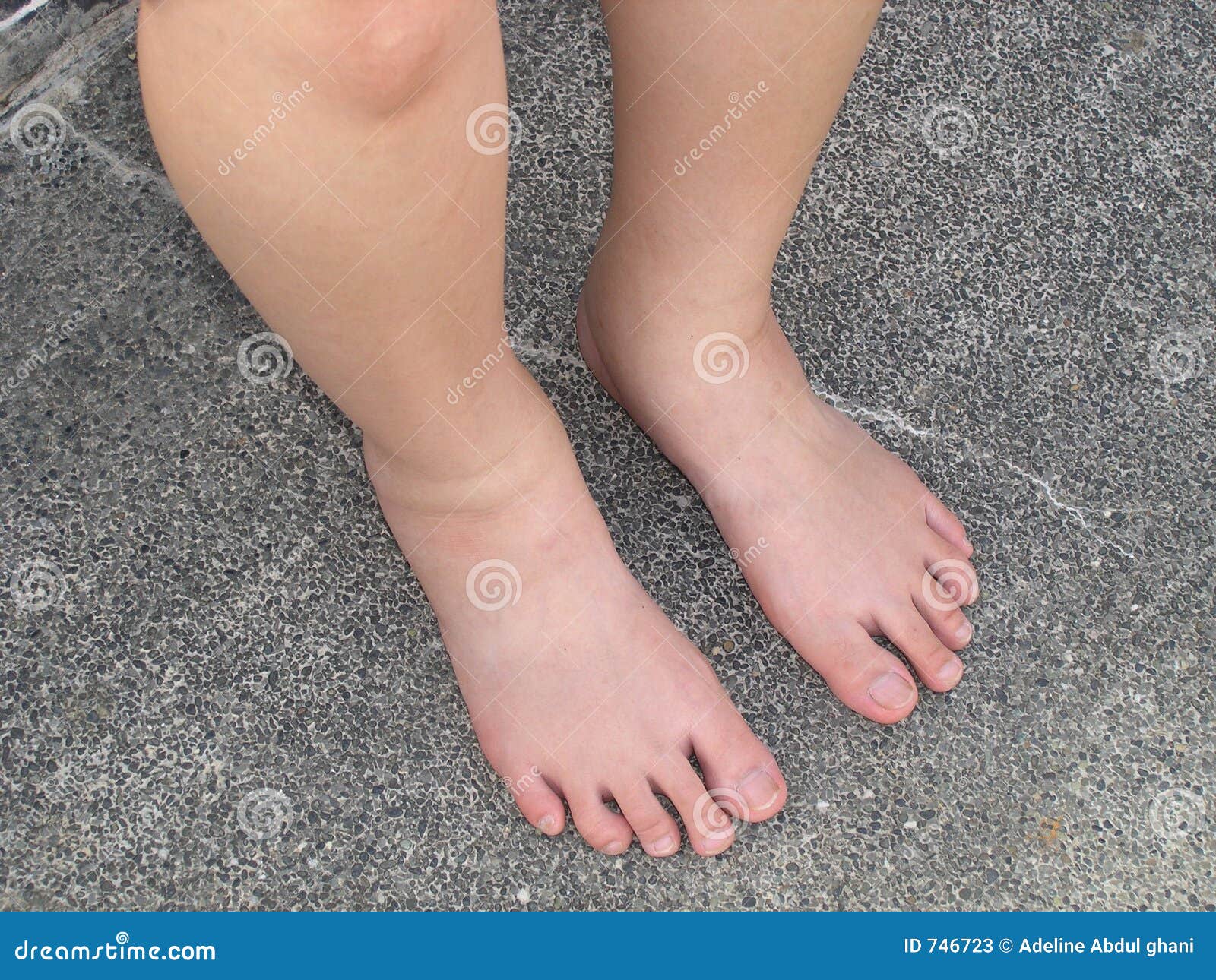
Воспаление тканей – это еще один класс заболеваний, при которых ноги могут выглядеть опухшими.Причины этого типа отека включают травмы ноги, такие как перелом или растяжение лодыжки, или воспалительные состояния, такие как бурсит или ревматоидный артрит.
Удержание жидкости
Если вы заметили, что ваши ноги опухают в конце дня, когда вы много стоите или сидите, или если вы опухли после долгого перелета, опухоль может быть случайной, вызванной отсутствием движений. Ваши вены возвращают кровь к сердцу и легким против силы тяжести, и, будучи наиболее удаленными от перекачивающего действия вашего сердца, они зависят от мышечных сокращений движения, чтобы помочь восходящему потоку крови.Варикозное расширение вен указывает на проблемы с восходящим кровотоком и может вызвать задержку жидкости в ногах.
Однако существует множество более серьезных заболеваний, влияющих на работу венозной системы. Индекс массы тела с ожирением увеличивает расстояние до кровеносных сосудов в ногах, что затрудняет движение крови. Проблемы с сердцем, такие как сердечная недостаточность и перикардит, также могут привести к опуханию ног. Заболевание почек или почечная недостаточность могут замедлить процесс выведения жидкости из организма, перегрузить ноги и усугубить задержку жидкости.
Проблемы с сердцем, такие как сердечная недостаточность и перикардит, также могут привести к опуханию ног. Заболевание почек или почечная недостаточность могут замедлить процесс выведения жидкости из организма, перегрузить ноги и усугубить задержку жидкости.
Лимфатическая болезнь вызывает отек ног из-за неэффективного оттока жидкости через лимфатическую систему. Это обычное явление у онкологических больных после лечения, но и другие могут испытывать эти состояния.
Лекарства, применяемые при высоком кровяном давлении и диабете, могут вызывать отек ног, как и безрецептурные обезболивающие, включая напроксен и ибупрофен. Изменения тела, происходящие во время беременности, также вызывают отек ног.
Тромбоз глубоких вен и тромбофлебит могут вызывать опасные сгустки крови, а также отек, поэтому осложнения этих состояний могут быть потенциально смертельными, если их не лечить.
Воспаление
Ткани и суставы ног могут проявлять признаки отека из-за воспаления, вызванного заболеванием или реакцией на травму ноги. Воспаление является частью естественной реакции организма на заживление, поэтому вы можете ожидать отека всякий раз, когда на ногах есть повреждение, будь то острая травма или дегенеративное заболевание, такое как формы артрита. Отек ноги носит временный характер, поскольку вы восстанавливаетесь после травмы, но может быть постоянной проблемой, когда основное заболевание не может быть вылечено.
Воспаление является частью естественной реакции организма на заживление, поэтому вы можете ожидать отека всякий раз, когда на ногах есть повреждение, будь то острая травма или дегенеративное заболевание, такое как формы артрита. Отек ноги носит временный характер, поскольку вы восстанавливаетесь после травмы, но может быть постоянной проблемой, когда основное заболевание не может быть вылечено.
Если вы не знаете, откуда взялся отек ноги, назначьте встречу с доктором Нааром и его командой, чтобы исключить некоторые из более серьезных проблем со здоровьем.
Свяжитесь с Premier Vein Clinic по телефону или через Интернет, чтобы назначить консультацию.
Лимфедема: отек ног может быть серьезным
Необычные отеки в ногах и / или руках могут вызывать дискомфорт и тревогу. Но когда дискомфорт переходит в болезненные ощущения, пора обратиться к лечащему врачу.Возможно, вы имеете дело с лимфедемой – состоянием, требующим медицинского диагноза.
Что такое лимфедема?
Лимфедема определяется как болезненная опухоль в руке или ноге, вызванная блокадой лимфатической системы, состоящей из аномального скопления жидкости с высоким содержанием белка прямо под кожей. Это также может вызвать отек конечностей, увеличение лимфатических узлов или задержку воды. Лимфедема неизлечима, но лечение может помочь.
Это также может вызвать отек конечностей, увеличение лимфатических узлов или задержку воды. Лимфедема неизлечима, но лечение может помочь.
Что вызывает лимфедему?
Лимфедема вызывается блокировкой лимфатической системы, части иммунной и кровеносной систем.Лимфатическая жидкость обычно выводится из части тела по разветвленной сети лимфатических сосудов. Когда скопление богатой белком жидкости продолжается в определенной области, она может привлечь больше жидкости и, таким образом, усугубить отек. Помимо увеличения количества жидкости в этой области, организм испытывает воспалительную реакцию, в результате которой в пораженной области образуется рубцовая ткань, называемая фиброзом .
Наличие фиброза еще больше затрудняет удаление лишней жидкости из области.В результате повышенное количество жидкости и фиброз препятствуют доставке кислорода и необходимых питательных веществ в область, что, в свою очередь, может замедлить заживление ран, обеспечивает питательную среду для роста бактерий и увеличивает риск инфекций внутри или под кожей.
Каковы симптомы лимфедемы?
Симптомы лимфедемы включают отек конечностей, увеличение лимфатических узлов или задержку воды в конечностях. Кожа может выглядеть ямочкой, как апельсиновая корка, и может появиться сыпь.Лимфедема гораздо чаще поражает женщин, чем мужчин.
Как лечится?
К сожалению, лекарства от лимфедемы нет. Лечение направлено на уменьшение отека и снятие боли. Варианты лечения включают упражнения, обертывание, массаж и компрессию. Если вы подозреваете, что страдаете лимфедемой, поговорите со своим лечащим врачом.
Информация, содержащаяся в этой статье, не предназначена для использования вместо медицинской консультации.Результаты пациентов будут зависеть от факторов риска, возраста, заболевания и истории болезни и никоим образом не гарантированы.
Отек на одной ноге Tampa FL
Отек только на одной ноге часто встречается в нашей клинике и является проблемой, которая обычно требует многоэтапного обследования перед постановкой диагноза. Некоторым из наших пациентов уже делали ультразвуковое исследование в другом месте, которое не показало никаких признаков тромбов. Но повторное ультразвуковое исследование в нашем офисе иногда действительно выявляет признаки сгустка или какой-либо проблемы с венозной системой.Фактически, поскольку проблемы с венами и сгустки являются наиболее частой причиной отека только на одной ноге, эти проблемы следует исследовать быстро и тщательно. Когда ультразвуковое исследование от икры до паха действительно отрицательно на какое-либо заболевание вен, мы начинаем искать другие причины.
Некоторым из наших пациентов уже делали ультразвуковое исследование в другом месте, которое не показало никаких признаков тромбов. Но повторное ультразвуковое исследование в нашем офисе иногда действительно выявляет признаки сгустка или какой-либо проблемы с венозной системой.Фактически, поскольку проблемы с венами и сгустки являются наиболее частой причиной отека только на одной ноге, эти проблемы следует исследовать быстро и тщательно. Когда ультразвуковое исследование от икры до паха действительно отрицательно на какое-либо заболевание вен, мы начинаем искать другие причины.
Примерно половина пациентов с отеком одной ноги будет иметь в своей истории болезни информацию, которая дает подсказки относительно того, как продолжить расследование. Следует задавать вопросы о сгустке крови, перенесенной травме, ортопедических процедурах или других хирургических вмешательствах на брюшной полости, тазе или нижних конечностях.Это включает любую предшествующую лучевую терапию таза или прямой кишки. Единичная тяжелая или рецидивирующая инфекция стопы или ноги также может быть причиной изменений в том, как жидкости (которые обычно текут по ноге по тонким лимфатическим каналам кожи и жировым тканям) закупориваются и возвращаются, вызывая отек. Как только эти потенциальные проблемы были исключены, важно определить, есть ли в анамнезе потеря веса, ночная потливость, боли в суставах / костях.
Единичная тяжелая или рецидивирующая инфекция стопы или ноги также может быть причиной изменений в том, как жидкости (которые обычно текут по ноге по тонким лимфатическим каналам кожи и жировым тканям) закупориваются и возвращаются, вызывая отек. Как только эти потенциальные проблемы были исключены, важно определить, есть ли в анамнезе потеря веса, ночная потливость, боли в суставах / костях.
Поскольку эти запросы по-прежнему часто приводят к отрицательным результатам, медицинский осмотр становится критически важным.Женщинам необходимо пройти обследование органов малого таза, а мужчинам – ректальное обследование и обследование простаты. Характер опухоли часто указывает на причину. Окружной отек всей ноги указывает на источник в паху или тазу. Вовлечение стопы и пальцев ног предполагает локальный возврат лимфатической жидкости, часто наблюдаемый при ожирении и чаще встречается у женщин. Иногда это скопление жидкости происходит из-за изменения механики ходьбы.
Следующий аспект исследования касается таза. Полезны базовые лабораторные работы, а также анализы кала на кровь.Однако требуется визуализация органов малого таза. Хотя УЗИ недорого и безопасно, ультразвуковое исследование органов малого таза для выявления причины отека одной ноги обычно не помогает. КТ или МРТ могут выявить причины отека одной ноги, такие как гинекологические образования, злокачественные новообразования прямой кишки или простаты.
Полезны базовые лабораторные работы, а также анализы кала на кровь.Однако требуется визуализация органов малого таза. Хотя УЗИ недорого и безопасно, ультразвуковое исследование органов малого таза для выявления причины отека одной ноги обычно не помогает. КТ или МРТ могут выявить причины отека одной ноги, такие как гинекологические образования, злокачественные новообразования прямой кишки или простаты.
Наконец, внутривенные ультразвуковые катетеры недавно стали использоваться для выявления внутреннего или внешнего сдавления глубоких вен в тазу, вызывающего обструкцию кровотока и отек в одной ноге… даже когда обычное ультразвуковое исследование в офисе является нормальным.Хотя эта революционная технология, применяемая в катетеризационной лаборатории, очень чувствительна к обнаружению изменений в глубоких венах, мы наблюдаем ряд «положительных» внутривенных ультразвуковых исследований, в результате которых стенты устанавливаются внутри этих вен без улучшения отека. Другими словами, у нас пока нет руководящих принципов, которые позволили бы надежно предсказать уменьшение отека ног при лечении этих глубоких поражений тазовых вен с помощью стентов.

 Вот некоторые из наиболее распространенных лекарств, которые могут вызвать отек ног (нижних конечностей) у некоторых людей, включают:
Вот некоторые из наиболее распространенных лекарств, которые могут вызвать отек ног (нижних конечностей) у некоторых людей, включают: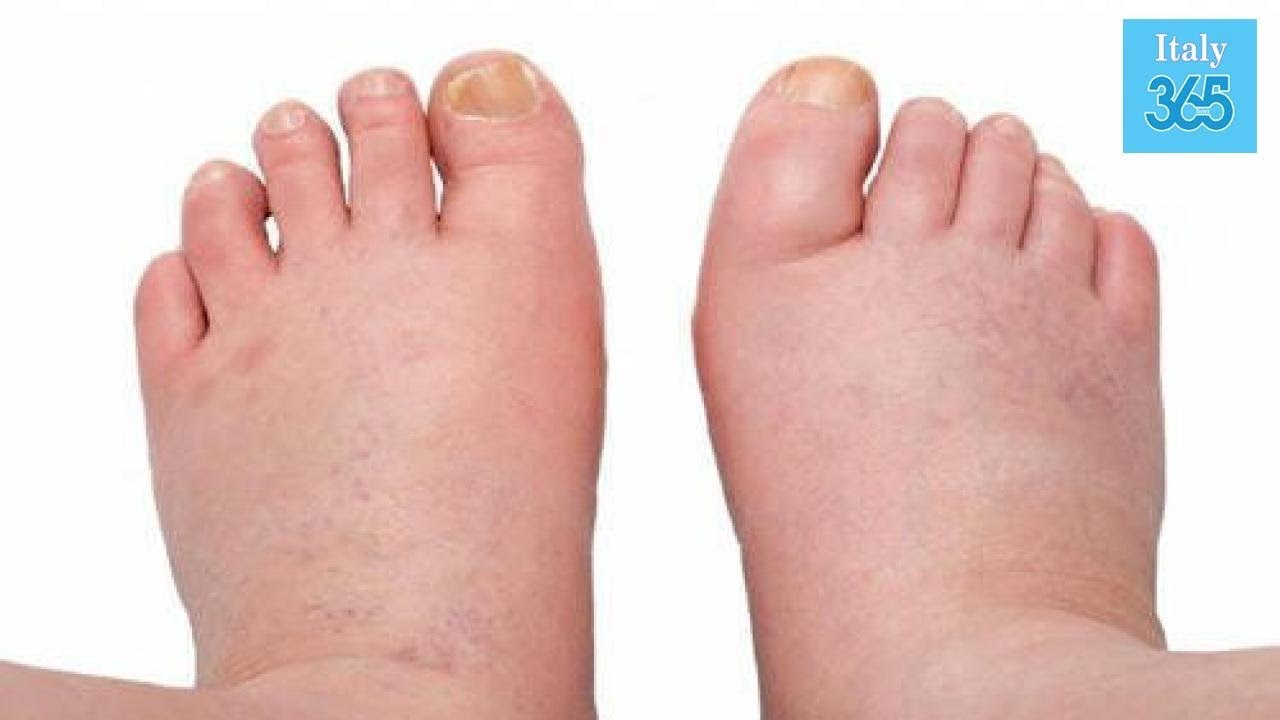
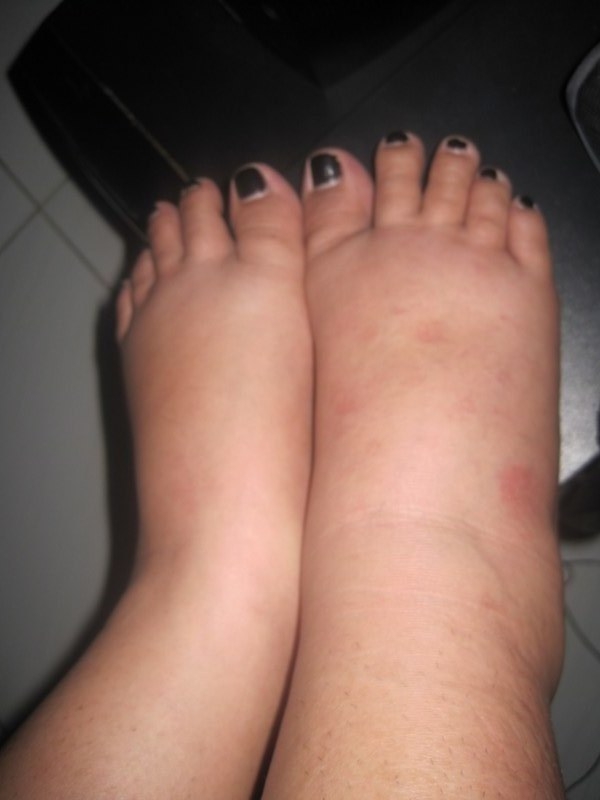
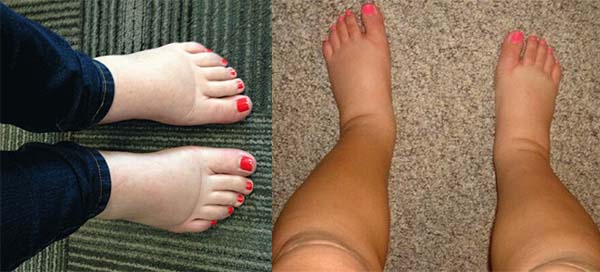

 Поскольку симптомы пациента указывают на ТГВ, дуплексное УЗИ является лучшим начальным скрининговым обследованием.Оценка D-димера сыворотки наиболее полезна у пациентов с низкой предтестовой вероятностью ТГВ для определения необходимости дальнейшего обследования при УЗИ нижних конечностей. Поскольку этот пациент имеет высокую вероятность ТГВ перед тестом, тестирование D-димера не добавит ценной информации. Уровень специфического антигена простаты в сыворотке крови будет повышен у пациента с метастатическим раком простаты и не даст информации о причине отека ног.
Поскольку симптомы пациента указывают на ТГВ, дуплексное УЗИ является лучшим начальным скрининговым обследованием.Оценка D-димера сыворотки наиболее полезна у пациентов с низкой предтестовой вероятностью ТГВ для определения необходимости дальнейшего обследования при УЗИ нижних конечностей. Поскольку этот пациент имеет высокую вероятность ТГВ перед тестом, тестирование D-димера не добавит ценной информации. Уровень специфического антигена простаты в сыворотке крови будет повышен у пациента с метастатическим раком простаты и не даст информации о причине отека ног. 1 Это редко может происходить с правой стороны у пациентов с необычными анатомическими отклонениями. Начавшаяся PCD – наиболее вероятный диагноз у этого пациента. Он характеризуется обширным тромбозом, приводящим к закупорке как глубоких, так и поверхностных вен, что приводит к напряженному отеку ноги. Артериальная перфузия вначале не нарушается, но на более позднем этапе заболевания повышенное внутрикомпартментное давление приводит к ишемии дистальных отделов конечностей. Хотя у этого пациента может быть компонент лимфедемы, вторичный по отношению к обструкции паховых узлов, лимфедема обычно вызывает безболезненный отек без полнокровия из-за венозного нагрубания.Киста Бейкера вызывает опухание икр только до колена. Кроме того, пациенты часто сообщают в анамнезе об изолированном отеке колена и боли с максимальной интенсивностью в подколенной ямке. Правосторонняя сердечная недостаточность маловероятна, поскольку может привести к двустороннему отеку нижних конечностей.
1 Это редко может происходить с правой стороны у пациентов с необычными анатомическими отклонениями. Начавшаяся PCD – наиболее вероятный диагноз у этого пациента. Он характеризуется обширным тромбозом, приводящим к закупорке как глубоких, так и поверхностных вен, что приводит к напряженному отеку ноги. Артериальная перфузия вначале не нарушается, но на более позднем этапе заболевания повышенное внутрикомпартментное давление приводит к ишемии дистальных отделов конечностей. Хотя у этого пациента может быть компонент лимфедемы, вторичный по отношению к обструкции паховых узлов, лимфедема обычно вызывает безболезненный отек без полнокровия из-за венозного нагрубания.Киста Бейкера вызывает опухание икр только до колена. Кроме того, пациенты часто сообщают в анамнезе об изолированном отеке колена и боли с максимальной интенсивностью в подколенной ямке. Правосторонняя сердечная недостаточность маловероятна, поскольку может привести к двустороннему отеку нижних конечностей. Также отмечен острый венозный тромбоз большой подкожной вены.Кроме того, УЗИ показало аномально увеличенные лимфатические узлы в правом паху.
Также отмечен острый венозный тромбоз большой подкожной вены.Кроме того, УЗИ показало аномально увеличенные лимфатические узлы в правом паху. Терапию прямым ингибитором тромбина следует начинать у пациентов с предыдущим диагнозом гепарин-индуцированной тромбоцитопении, но, как и НФГ и НМГ, она не приводит к реканализации сосудов. Катетер-направленный тромболизис – лучшее окончательное лечение PCD. Он включает использование тромболитического агента для растворения сгустка, иногда с поддержкой механической фрагментации сгустка. Открытая хирургическая тромбэктомия – допустимый вариант, но ее следует рассматривать как выбор второй линии.
Терапию прямым ингибитором тромбина следует начинать у пациентов с предыдущим диагнозом гепарин-индуцированной тромбоцитопении, но, как и НФГ и НМГ, она не приводит к реканализации сосудов. Катетер-направленный тромболизис – лучшее окончательное лечение PCD. Он включает использование тромболитического агента для растворения сгустка, иногда с поддержкой механической фрагментации сгустка. Открытая хирургическая тромбэктомия – допустимый вариант, но ее следует рассматривать как выбор второй линии.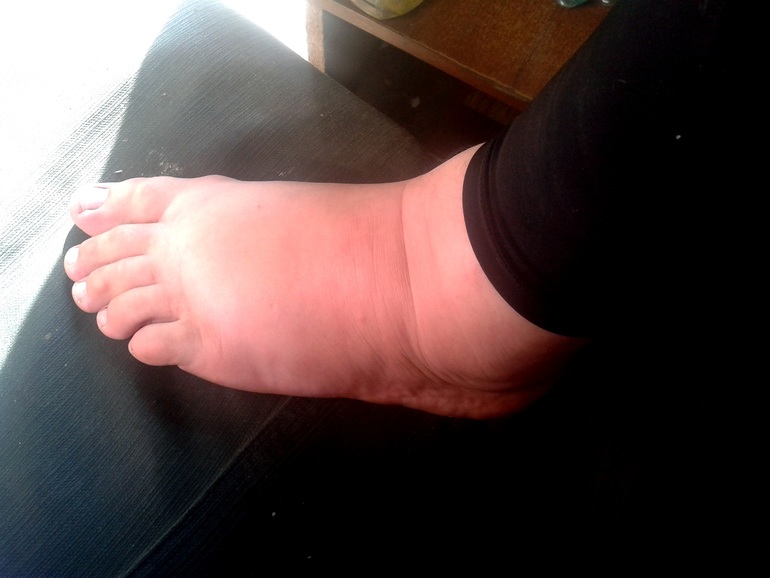 Иммобилизация является признанным фактором риска развития ТГВ, поскольку ограниченное использование мышц ног предрасполагает к снижению венозного кровотока и застою. Основное злокачественное новообразование создает протромботическое состояние. Локальное сжатие внешней подвздошной вены нарушает кровоток, вызывает застой и создает турбулентность, тем самым создавая благоприятную среду для образования сгустка. Недавняя ортопедическая хирургия предрасполагает к развитию сгустка за счет иммобилизации и индукции протромботического состояния.
Иммобилизация является признанным фактором риска развития ТГВ, поскольку ограниченное использование мышц ног предрасполагает к снижению венозного кровотока и застою. Основное злокачественное новообразование создает протромботическое состояние. Локальное сжатие внешней подвздошной вены нарушает кровоток, вызывает застой и создает турбулентность, тем самым создавая благоприятную среду для образования сгустка. Недавняя ортопедическая хирургия предрасполагает к развитию сгустка за счет иммобилизации и индукции протромботического состояния. 0–3,0
0–3,0 4 ° F (38 ° C) или выше, или по указанию врача
4 ° F (38 ° C) или выше, или по указанию врача