Обильная менструация: в каких случаях следует немедленно обратиться к врачу
1-2 столовые ложки в день – это нормальный объем кровопотери во время менструации. Однако у многих женщин кровотечение намного сильнее. Врачи бьют тревогу: женщины не обращаются за помощью к гинекологу, а ведь чаще всего это свидетельствует о наличии миомы матки.
Продолжение статьи находится под рекламой
Реклама
Как правило, о проблемах женщины семейный врач узнает только тогда, когда уже появляются жалобы на слабость, продолжительное чувство усталости и головокружение. Чаще всего виной тому является железодефицитная анемия. Но это уже последствия. Важно найти причину проблемы и сделать это может только гинеколог, пишет портал Tikaisievietem.lv со ссылкой на Латвийскую ассоциацию гинекологов и специалистов по родам.
Чаще всего виной тому является железодефицитная анемия. Но это уже последствия. Важно найти причину проблемы и сделать это может только гинеколог, пишет портал Tikaisievietem.lv со ссылкой на Латвийскую ассоциацию гинекологов и специалистов по родам.
Как измерить обильность менструации
Foto: Shutterstock
Количество крови, потерянной в целом за все дни менструации, не должно превышать 80 мл (1 столовая ложка равна примерно 15 мл).
“Для оценки кровопотери врачи используют специальные таблицы PBAC (pectorial bleeding assesment chart). Это как домашняя работа для пациентки: таблица выдается на дом, и женщина наблюдает по ней и отмечает в ней 1-2-3 менструальных цикла — сколько санитарно-гигиенических средств (пакетов, тампонов) она использовала”, — объясняет представительница Латвийской ассоциации гинекологов и специалистов по родам, врач Лиана Гаваре.
По таблице оценивается и то, насколько сильно они пропитались кровью. После этого считают общее количество пунктов и по дням, и за все время менструации, и оценивают интенсивность кровотечения.
“Обычно самое сильное кровотечение бывает на второй день менструации, после этого оно должно уменьшаться. Если этого не происходит, нужно обязательно сходить к гинекологу”, — говорит врач.
По каким причинам возникает сильное кровотечение
Foto: Shutterstock
Причины сильного менструального кровотечения могут быть разными, но чаще всего встречаются две — гиперплазия эндометрия и миомы.
Первое означает то, что из-за нарушения гормонального равновесия внутренний слой матки — эндометрий — под воздействием эстрогенов вырастает слишком толстым, недостаточно зрелым. Когда он разрушается, кровотечение становится более сильным, продолжительным, а нередко и болезненным.
Во время нормального цикла уровни женских половых гормонов эстрадиола и прогестерона должны меняться как на качелях — когда уровень эстрадиола повышается, уровень прогестерона должен понижаться, и наоборот. Однако если овуляция не происходит или в силу каких-либо других причин желтое тело в яичниках не начинает производить прогестерон, уровень эстрадиола повышается сверх нормы и способствует усиленному росту внутреннего слоя матки — эндометрия. А если чего-то слишком много, то это уже идет в ущерб.
А если чего-то слишком много, то это уже идет в ущерб.
Усиленное кровотечение — это лишь полбеды; если эту ситуацию не устранить, то может развиться не только малокровие, но и опухоли эндометрия.
Иногда обильные менструации бывают вызваны миомой или миомой с уже описанной ранее гиперплазией эндометрия. В зависимости от того, в какой части матки образовалась миома и каков ее размер, она может вызывать усиление ежемесячного кровотечения.
Если причиной усиленного кровотечения является не миома, а нарушения гормонального баланса, то их можно устранить с помощью гормональных препаратов. Иногда гормональный ритм можно отрегулировать с помощью гормональных противозачаточных таблеток. Если же виновата миома, то ее нужно соответствующим образом лечить.
Какие методы лечения помогают нормализовать цикл
Foto: Shutterstock
Миома матки не разбирается, сколько женщине лет и насколько здоровый или нездоровый образ жизни она ведет. Она может неожиданно появиться в любое время, кроме того, чаще всего у женщин в возрасте от 35 до 55 лет, однако в последнее время ее диагностируют у все более молодых женщин.
Нередко женщины боятся узнать такой диагноз, потому что в их представлении укрепилось ошибочное мнение о том, что слово “миома” автоматически означает операцию и утрату матки. Это не так. Особенно, если миому обнаруживают вовремя, к тому же, миома является доброкачественной опухолью и практически никогда не трансформируется в злокачественную.
Существует прямая связь между бесплодием и миомой, и очень часто оба — и миома, и ребенок — не могут расти в одном и том же месте, однако это зависит от локализации миомы. Иногда из-за размера миомы и вызываемых ею симптомов ее необходимо прооперировать — если посчастливится, это может быть так называемая щадящая операция, когда удаляется только миома, но иногда приходится удалять всю матку, а это значит, что женщина никогда больше не сможет родить ребенка.
Хорошая новость заключается в том, что операции по удалению миомы матки проводятся все реже, потому что стали доступны и новые методы, и медикамент нового поколения для лечения этой опухоли, с помощью которого можно быстро устранить кровоточивость миомы, уменьшить ее узлы, а нередко и решить проблему бесплодия и избавиться от других связанных с миомой симптомов.
Если операция все-таки нужна, то этот медикамент используют и в качестве предоперационной терапии, чтобы уменьшить кровотечение и узлы миомы, сделав таким образом течение операции значительно более щадящим по отношению к здоровью женщины.
Медикаментозную терапию для лечения миомы матки можно применять в виде курса в течение длительного времени, его утвердило Европейское агентство по лекарственным средствам во всех странах Европейского союза на основании результатов клинических исследований.
Врач Лиана Гаваре подчеркивает: каждая женщина должна пристально следить за своим менструальным циклом и интенсивностью кровотечения. Как только появляются хоть малейшие подозрения, что что-то может быть не так, нужно проконсультироваться гинекологом.
Что такое гемофилия? | Libresse
Раньше меноррагия считалась нормой, женщины должны были просто мириться с этим. Однако результаты недавних исследований показывают, что длительное или обильное менструальное кровотечение может быть признаком нарушения свертываемости крови, например, гемофилии.
Гемофилия является наследственным заболеванием, которое, по сути, означает плохую свертываемость крови. Оно чаще бывает у мужчин, но иногда легкие симптомы гемофилии проявляются у девочек и женщин, потому что именно они являются носителем гемофильного гена, хотя это заболевание у них и не диагностируется.
Если менструальное кровотечение сохраняется более 7 дней, в крови большие сгустки, или же месячные настолько обильные, что тебе постоянно приходится менять прокладки, возможно, у тебя гемофилия. Но помни, есть и другие потенциальные причины меноррагии, например, фиброзная опухоль или гормональный дисбаланс. Поэтому важно обратиться к врачу.
Другие симптомы гемофилии — синяки по любой причине, частое и продолжительное кровотечение из носа, а также чрезмерное кровотечение из порезов, во время стоматологических или хирургических манипуляций. Возможно, у тебя бывает сильная боль во время месячных и болезненная овуляция, т. е. боль в нижней части живота, когда яичники высвобождают яйцеклетку, примерно за 14 дней до начала месячных. Если у тебя есть такие симптомы, важно обратиться к врачу, чтобы узнать, гемофилия это или другое нарушение свертываемости крови.
Если у тебя есть такие симптомы, важно обратиться к врачу, чтобы узнать, гемофилия это или другое нарушение свертываемости крови.
Самое важное — не паниковать. Гемофилия не означает, что ты не можешь вести нормальную жизнь или заниматься любимым делом. Но важно обратиться за медицинской помощью, так как последствия без лечения могут быть очень серьезными. Недиагностированное кровотечение может привести к анемии, дефициту железа, из-за потери большого количества крови во время месячных. У тебя также могут быть проблемы при лечении зубов или во время медицинских процедур. Поэтому не медли — узнай наверняка. Официальный диагноз и поддержка помогут вернуться к спокойной жизни. Если у тебя есть сомнения, обследуйся.
Осложнения аборта
Любой аборт, как серьезное медицинское вмешательство, неизбежно несет за собой риск осложнений. Некоторые негативные последствия и осложнения после аборта могут быть характерными для определенного метода прерывания беременности. Например, при медикаментозном аборте – легкие боли в области живота, тошнота, рвота, головные боли, головокружения, озноб, жар, маточные сокращения. В 2,5% при медикаментозном аборте беременность не прерывается, до 5% случаев происходит неполный аборт, в этом случае дополнительно делается выскабливание.
Например, при медикаментозном аборте – легкие боли в области живота, тошнота, рвота, головные боли, головокружения, озноб, жар, маточные сокращения. В 2,5% при медикаментозном аборте беременность не прерывается, до 5% случаев происходит неполный аборт, в этом случае дополнительно делается выскабливание.
Самым опасным видом аборта является выскабливание (хирургический аборт), т.к. оно наиболее травматично. При хирургическом аборте возможно повреждение матки операционными инструментами.Риск осложнений заметно снижается, если способ прерывания беременности выбран с учетом её срока.
Осложнения, возникающие после аборта, делятся на две группы: ранние и поздние.
Ранние последствия аборта
Ранние осложнения развиваются во время аборта или сразу после него.Выделения после аборта. Кровянистые выделения, появляющиеся после аборта, обычно продолжаются до недели и несколько обильнее обычных месячных. В некоторых случаях, слабое кровотечение продолжается до месяца. Необходимо обращать внимание на наличие примесей в выделениях после аборта, их цвет и запах. Это даст возможность вовремя заподозрить развивающееся осложнение и принять меры.Также важно контролировать объем кровопотери. Если после аборта выделения слишком обильные (расходуется две прокладки «макси» за час), нужно немедленно показаться врачу, т.к. это может свидетельствовать о неполном аборте. Появление запаха может говорить об инфекции.Первый день аборта считается первым днем цикла. В норме, месячные начинаются через 3 недели после аборта, в течение нескольких месяцев допустим некоторый сдвиг цикла (до 10 дней). Перфорация матки – одно из самых серьезных осложнений аборта.
Необходимо обращать внимание на наличие примесей в выделениях после аборта, их цвет и запах. Это даст возможность вовремя заподозрить развивающееся осложнение и принять меры.Также важно контролировать объем кровопотери. Если после аборта выделения слишком обильные (расходуется две прокладки «макси» за час), нужно немедленно показаться врачу, т.к. это может свидетельствовать о неполном аборте. Появление запаха может говорить об инфекции.Первый день аборта считается первым днем цикла. В норме, месячные начинаются через 3 недели после аборта, в течение нескольких месяцев допустим некоторый сдвиг цикла (до 10 дней). Перфорация матки – одно из самых серьезных осложнений аборта.
В ходе операции происходит разрыв стенки матки вводимыми инструментами. Риск этого осложнения увеличивается с продолжительностью беременности. Перфорация матки требует немедленного хирургического лечения, а в особо тяжелых случаях необходимо оперативное удаление матки. Кроме того, при перфорации стенки матки могут быть повреждены кишечник, мочевой пузырь или крупные сосуды. Иногда происходит разрыв или разрез шейки матки. Эти последствия могут существенно снизить вероятность наступления беременности после аборта или даже привести к бесплодию. При последующих беременностях затрудняется вынашивание, высокий риск разрыва матки при родах.Сильное кровотечение – возникает при повреждении крупных сосудов, при миоме матки или после многочисленных родов. Требует срочной терапии, в тяжелых случаях делают переливание крови. При невозможности остановки кровотечения матку удаляют, т.к. длительная кровопотеря может привести к смерти женщины.
Иногда происходит разрыв или разрез шейки матки. Эти последствия могут существенно снизить вероятность наступления беременности после аборта или даже привести к бесплодию. При последующих беременностях затрудняется вынашивание, высокий риск разрыва матки при родах.Сильное кровотечение – возникает при повреждении крупных сосудов, при миоме матки или после многочисленных родов. Требует срочной терапии, в тяжелых случаях делают переливание крови. При невозможности остановки кровотечения матку удаляют, т.к. длительная кровопотеря может привести к смерти женщины.
Неполный аборт – иногда во время аборта плодное яйцо удаляется не полностью. В этом случае развивается кровотечение, появляются боли в животе, может развиться хроническое воспаление матки – эндометрит. При этом осложнении проводится повторный аборт, удаляются остатки плодного яйца.
Проникновение инфекции в полость матки во время операции может вызвать воспалительные процессы и обострение заболеваний органов малого таза – эндометрита (воспаления матки), параметрита (воспаления околоматочной клетчатки), сальпингита (воспаления маточных труб). В особо тяжелых случаях может развиться сепсис – заражение крови. Это состояние очень опасно для жизни, и требует срочного лечения антибиотиками.
В особо тяжелых случаях может развиться сепсис – заражение крови. Это состояние очень опасно для жизни, и требует срочного лечения антибиотиками.
Поздние последствия
Поздние осложнения после аборта могут возникать через месяцы, и даже годы после операции. Это хронические воспалительные заболевания, спаечные процессы, гормональные нарушения и нарушения функций органов половой системы. Во время беременности в организме женщины происходят масштабные гормональные и физиологические перестройки, которые обеспечивают вынашивание, подготавливают организм к рождению, вскармливанию.Аборт – сильный стресс для организма, при котором страдает в первую очередь гормональная система.
Нарушения менструального цикла
– когда после аборта месячные становятся нерегулярными, с частыми задержками – весьма распространенная проблема, она встречается более чем у 12% пациенток.Причины нарушений менструального цикла после аборта:Во-первых, во время аборта удаляется слизистый слой внутренней поверхности матки (эндометрий). При этом нередко повреждаются более глубокие слои, что приводит к образованию спаек и рубцов. Впоследствии, нарастание эндометрия происходит неравномерно. Из-за этого месячные после аборта становятся очень скудными, или наоборот, обильными и болезненными. В отличие от хирургического выскабливания, после медикаментозного аборта месячные обычно восстанавливаются сразу, т.к. механического повреждения эндометрия не происходит.Во-вторых, сильный гормональный сбой приводит к нарушениям работы яичников. Развивается дисфункция, которая способствует возникновению других осложнений. Вот некоторые из них:
При этом нередко повреждаются более глубокие слои, что приводит к образованию спаек и рубцов. Впоследствии, нарастание эндометрия происходит неравномерно. Из-за этого месячные после аборта становятся очень скудными, или наоборот, обильными и болезненными. В отличие от хирургического выскабливания, после медикаментозного аборта месячные обычно восстанавливаются сразу, т.к. механического повреждения эндометрия не происходит.Во-вторых, сильный гормональный сбой приводит к нарушениям работы яичников. Развивается дисфункция, которая способствует возникновению других осложнений. Вот некоторые из них:
- миома матки,
- эндометриоз (врастание слизистой оболочки матки в мышечный слой),
- патологическое разрастание эндометрия (гиперплазия),
- полипы эндометрия,
- внутриматочных спаек (синехий)
- поликистоз яичников,
- аденомиоз (видоизменение эндометриальной ткани вследствие воспаления маточных желез) и др.

Серьезные гормональные нарушения могут приводить к образованию доброкачественных и злокачественных опухолей.
Эндокринные нарушения
– вызываемые гормональным сбоем, включают в себя нарушения функций щитовидной железы и надпочечников, прерывание беременности существенно увеличивает риск возникновения рака груди.
Воспалительные заболевания
Прямо влияют на возможность вынашивания беременности после аборта, могут вызывать болезненные ощущения во время секса, в результате снижается сексуальное влечение, женщина реже испытывает оргазм.Воспалительные заболевания, которые очень часто сопровождают аборты, могут негативно влиять на кровоснабжение плода – его питание и дыхание. Повышается риск замирания беременности, мертворождения, задержки роста плода, заболеваний новорожденных. При тяжелых осложнениях высока вероятность развития бесплодия.
Внематочная беременность
Встречается гораздо чаще среди женщин, перенесших аборт, т.к. спайки, образующиеся в маточных трубах, очень сильно затрудняют их проходимость.
Влияние аборта на последующие беременности
Аборт однозначно негативно влияет на репродуктивную функцию. Насильственное расширение шейки матки во время аборта приводит к ее ослаблению, что в дальнейшем может спровоцировать выкидыш. Угроза выкидыша при последующей беременности после одного аборта составляет 26%, после двух абортов – 32%, а после трёх и более – возрастает до 41%. Спайки и повреждения матки препятствуют закреплению плода в матке, его неправильное расположение, а перфорация может спровоцировать её разрыв во время родов.
Женское бесплодие
– невозможность оплодотворения и вынашивания, может возникать в результате нарушения функция половых органов, при их повреждении или удалении. По мнению врачей, до 50% всех случаев женского бесплодия обусловлены ранее совершенными абортами.
Помните, что безопасного аборта не бывает. Аборт — это серьезный удар по здоровью женщины и плата за беспечное отношение к контрацепции и предупреждению нежелательной беременности.
Другие причины – Neurosymptoms.Ru
Научные исследования показали, что пациенты с функциональными неврологическими симптомами имеют множество других функциональных симптомов в различных частях тела.
Они включают:
Синдром раздраженного кишечника
Необъяснимая изжога и несварение (функциональная диспепсия)
Фибромиалгия (смотри боль)
Дисфункция височно-нижнечелюстного сустава
Атипичная лицевая боль
Боль в пояснице с гематурическим синдромом
Хроническая необъяснимая усталость (смотри усталость)
Хроническая тазовая боль / болезненные, обильные менструации
Атипичная боль в груди
Хроническая гипервентилляция
Шум / звон в ушах
Иногда это свидетельствует об устойчивой предрасположенности к функциональным расстройствам, когда различные симптомы приходят и уходят, начиная с подросткового или юношеского возраста.
Так происходит не всегда. У вас может быть любой из описанных на этом сайте функциональных симптомов отдельно или вы можете быть здоровым человеком до 40 или 50 лет, но потом страдать от множества функциональных симптомов, которые никогда раньше не наблюдались у вас.
Важно понять, что если вы обращаетесь к врачам с большим количеством жалоб на проблемы в различных областях тела и вам кажется, что ничего не помогает, вы не одиноки и ваше заболевание хорошо известно. Ознакомьтесь с описанием этих симптомов ниже.
Синдром раздраженного кишечника (СРК)
Это распространенное состояние обычно проявляется вздутием живота и болью вместе с запорами и/или диареей. Вместе с другими желудочно-кишечными функциональными проблемами СРК встречается у от одной трети до половины всех пациентов, наблюдаемых в гастроэнтерологических отделениях. Как и в случае с функциональными неврологическими симптомами отсутствуют органические заболевания, объясняющие эти симптомы. Гастроэнтерологи рассматривают СРК как отдельную проблему, связанную с нарушением функционирования желудочно-кишечного тракта. В этих состояниях основное значение придают нарушению нервной регуляции кишечника (включая головной мозг).
Вместе с другими желудочно-кишечными функциональными проблемами СРК встречается у от одной трети до половины всех пациентов, наблюдаемых в гастроэнтерологических отделениях. Как и в случае с функциональными неврологическими симптомами отсутствуют органические заболевания, объясняющие эти симптомы. Гастроэнтерологи рассматривают СРК как отдельную проблему, связанную с нарушением функционирования желудочно-кишечного тракта. В этих состояниях основное значение придают нарушению нервной регуляции кишечника (включая головной мозг).
СРК определяется гастроэнтерологами как – постоянно сохраняющиеся в течение не менее 3 месяцев, а если это начало заболевания, то не менее 6 месяцев, эпизоды повторяющихся болей или дискомфорта в животе в сочетании с 2 или более нижеперечисленными симптомами:
1) Улучшение после дефекации
2) Связь с изменением частоты стула
3) Связь с изменением характера стула
4) Дискомфорт означает неприятные ощущения, не описываемые как боль
Функциональная диспепсия
Это состояние, когда у пациентов имеются жалобы на изжогу или нарушение пищеварения, однако эндоскопия и анализы не выявляют никаких изменений.
Гастроэнтерологи называют функциональной диспепсией состояние – продолжающееся не менее 3 месяцев, а если это начало заболевания, то не менее 6 месяцев, с 1 или более из следующих симптомов:
1) Чувство переполнения в животе после приема пищи
2) Ранее насыщение
3) Боль в эпигастральной области
4) Ощущение жжения в эпигастрии
5) Отсутствие изменений при обследовании (включая эндоскопию верхнего отдела желудочно-кишечного тракта), характерных для структурных заболеваний, которые могут объяснить вышеописанные симптомы
Хроническая тазовая боль/Обильные, болезненные месячные
Предшествующие гинекологические проблемы среди женщин с функциональными неврологическими симптомами встречаются поразительно часто. Например:
Например:
1) Чрезмерно болезненные месячные
2) Обильные месячные
3) Хроническая тазовая боль
В результате этих симптомов женщинам с функциональными неврологическими симптомами намного чаще, чем в среднем в популяции, проводится гистероэктомий (удаление матки).
Несмотря на то что связь гинекологических проблем и функциональных симптомов не вызывает сомнения, до сих пор окончательно не понятны механизмы, лежащие в основе этого. Возможно, повышенная подверженность болевым симптомам и синдромам является важным моментом.
Очень важно понять, что если у вас имелись гинекологические проблемы «до», а сейчас появились функциональные неврологические симптомы, то это может оказаться совсем не совпадение.
Мужчины с функциональными неврологическими симптомами по схожему механизму подвержены развитию тестикулярной боли (боль в мошонке). К сожалению, информации в научной литературе по этому вопросу меньше.
Атипичная боль в грудной клетке
Когда пациенты жалуются на боль в грудной клетке и даже вызывают скорую помощь, около одной трети из них не имеют никаких признаков поражения сосудов сердца, желудка/пищевода или других установленных причин для боли. Не смотря на это их боль реально выражена, может повторяться и пугать пациентов, как если бы они имели симптомы инфаркта миокарда или стенокардии.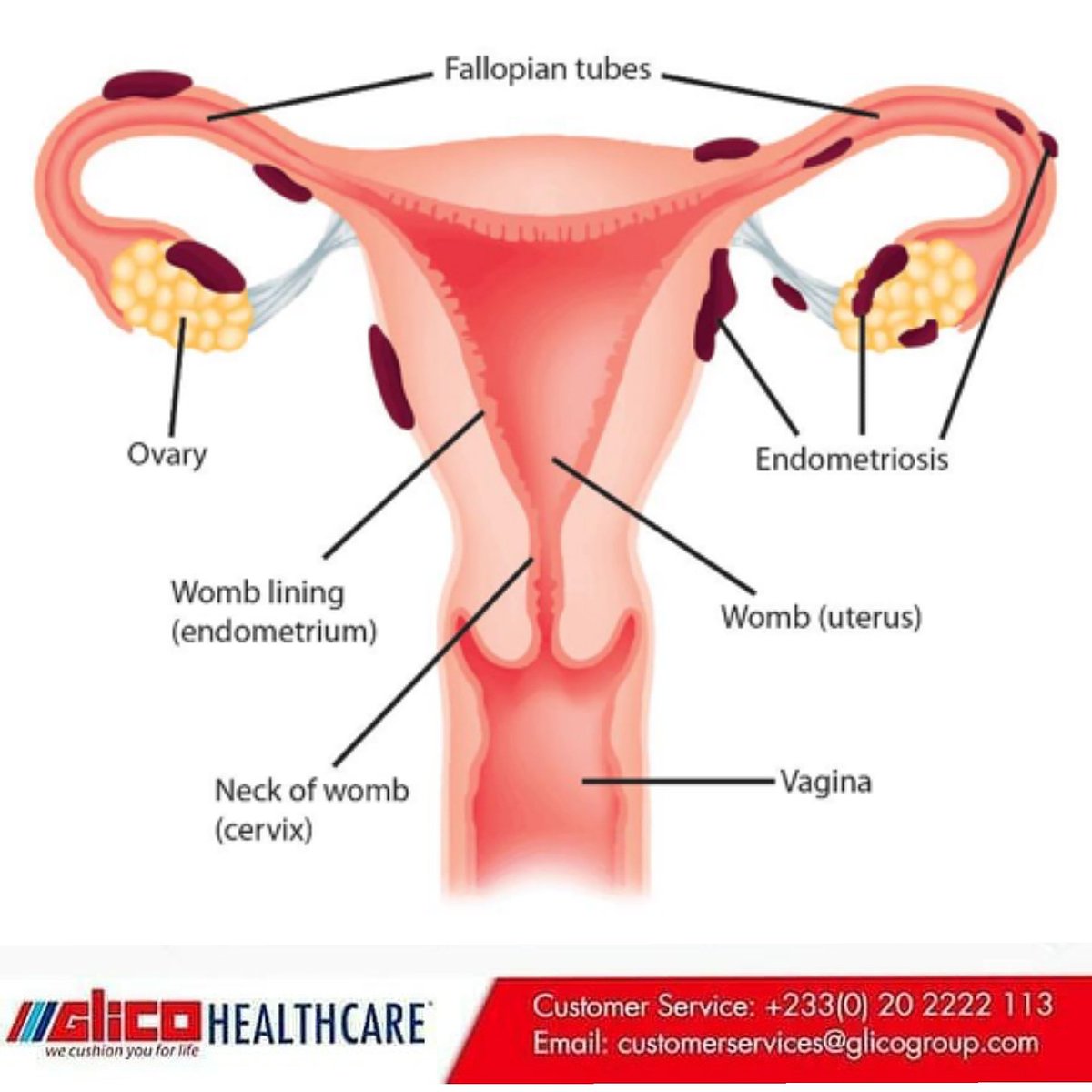
Часто такую боль называют «атипичной болью в грудной клетке». Это другой функциональный болевой синдром, который правильнее рассматривать как болевой синдром, развивающийся в области грудной клетки (смотри боль). Боль в грудной клетке сама по себе тревожащая. Однако, также она может быть в рамках острого тяжелого приступа тревоги (называемого, паникой), обычно сопровождающаяся ощущением давления в груди. Соответственно, вы понимаете насколько эти два состояния влияют друг на друга и ухудшают другу друга по типу «порочного круга».
Также важно отметить, что многие люди с атипичной болью в груди не имеют тревоги или паники.
Хроническая гипервентиляция
Люди с хронической гипервентиляцией (когда дыхание слишком часто и/или глубоко), могут иметь ряд неврологических симптомов, включающих головокружения, покалывания, усталость и одышку. Дело в том, что при таком дыхании в крови понижается содержание углекислого газа, что физиологически провоцирует или усугубляет эти симптомы.
Дело в том, что при таком дыхании в крови понижается содержание углекислого газа, что физиологически провоцирует или усугубляет эти симптомы.
Обычно гипервентиляция является скорее лишь частью симптомокомплекса, чем основной причиной. Тем не менее, лечение направлено на улучшение дыхания, иногда называемое дыхательной гимнастикой, может быть крайне полезно также в улучшении других симптомов.
Шум/ звон в ушах/голове
Данный симптом является одной из наиболее распространённых жалоб в неврологии, особенно среди людей среднего и преклонного возраста. Причины, вызывающие его носят разнообразный характер и могут быть связаны как с возрастными изменениями внутреннего уха, так и с некоторыми неврологическими заболеваниями. Пациенты обычно описывают шум, звон, свист, жужжание, которое часто носит непостоянный характер и обычно ухудшается на фоне утомления и усталости.
Также важно отметить, что данный симптом редко бывает единственной проблемой и часто сочетается с головокружением, головной болью, хронической усталостью, бессоницей.
Иногда пациентам кажется, что из-за шума в ушах они плохо слышат, однако аудиограмма не выявляет грубого снижения слуха, так как все отделы слухового аппарата сохранны, только они работают неправильно, что объясняет нарушение восприятия звуковых волн.
К сожалению, данный симптом может сохраняться дольше других на фоне лечения, однако пациенты легко адаптируются к нему и даже могут не замечать его.
Миома матки
Миома матки – одно из наиболее частых заболеваний женских половых органов. Миома матки это доброкачественный процесс, который развивается в мышечном слое матки.
На сегодняшний день ему подвержены женщины всех возрастов.
Миома матки влечет за собой множество неприятных последствий, среди них бесплодие, обильные и болезненные менструации, боли внизу живота.
Среди основных причин развития миомы матки нарушения гормонального фона организма (гиперэстрогения, прогестерондефицитные состояния ), наследственность, аборты, аденомиоз, воспалительные заболевания половой сферы различного генеза, ношение ВМС, осложненные роды, плохая экология. По этой причине регулярный осмотр у гинеколога и проведение УЗИ исследования – лучший способ вовремя обнаружить и вылечить это заболевание. В нашей клинике вы всегда можете получить консультацию высоквалифицированных специалистов в области гинекологии, а также пройти ультразвуковое обследование. Ультразвуковые методики позволяют выявить миому матки даже на самых ранних стадиях, что позволит избежать серьезных осложнений и начать своевременное лечение.
Классификация миомы матки: интерстициальная, субсерозная, субмукозная.
Жалобы
Кровянистые выделения, нарушение менструального цикла, обильные месячные, сильные боли, дальнейший рост опухоли. Около 37 % женщин с миомой матки не предъявляют никаких жалоб и является случайной находкой при УЗИ обследовании органах малого таза.
Лечение обычно зависит как от размеров и локализации миомы, так и от степени выраженности клинических симптомов.
В Центральном клиническом госпитале ФТС России активно используются новейшие методики оперативного и безоперационного лечения миомы матки. Современные методы лечения нашего гинекологического отделения позволяют в кратчайшие сроки и с минимальной травматизацией организма выполнить все необходимые операции.
Методы оперативного лечения включают:
Миомэктомия — удаление миоматозного узла с сохранением матки. Проводится лапароскопическим или полостным доступом, доступ зависит от размера и расположения миоматозного узла.
Гистерорезектоскопия — уникальный метод, позволяющий удалить субмукозные (подслизистые) узлы миомы из полости матки без полостного вмешательства.
Резекция субмукозного узла петлей резектоскопа
При множественной миоме матки, отсутствие целесообразности в сохранении тела матки проводятся операции субтотальной гистерэктомии (надвлагалищной ампутации матки) или пангистерэктомии (экстерпации матки).
«Это своеобразный катарсис». Истории о месячных и обо всём, что с ними связано
«Я не могу встать с постели, не могу двигаться, шевелиться, думать, дышать»
Саша Сивкова, 24 года
— У меня начались месячные в 12 лет. Я тогда была в гостях у бабушки с ночёвкой. В разговорах с мамой не раз поднималась эта тема, она говорила, что месячные — это нормально. У меня тогда не было с собой прокладок, и бабушка дала какие-то тряпочки. Я такая подумала «Тряпки?! И что, теперь так каждый месяц?» Позвонила маме, она сказала «Круто! Молодец, поздравляю!» Она сразу же позвонила папе, и он тоже меня поздравил. В целом было позитивно, новый этап в жизни и всё такое. Потом я приехала домой, мама меня научила пользоваться прокладками. Я чувствовала себя отлично, у меня ничего не болело. Но года через три месячные стали весьма болезненными. Гинеколог сказала, что это нормально. Сейчас они проходят по-разному. При моей физической активности и соблюдении некоторых правил в питании они проходят сносно. Но если я расслабляюсь, бывает жестяк. Тогда я не могу встать с постели, не могу двигаться, шевелиться, думать, дышать. Хочется просто умереть. Пару раз хотелось вызвать скорую. Я никогда об этом не говорила на работе. Не то чтобы я стесняюсь, просто мне везёт. И месячные выпадают либо на выходные, либо начинаются вечером. Ночь я помучаюсь и утром тихонечко выползаю. В школе приходилось говорить на физкультуре. Учитель нормально это воспринимал и разрешал просто посидеть на лавке, а вот на уроках хореографии нас всё равно заставляли заниматься. Хореография — это белый купальник и белая юбка. Не дай бог что-то случится, будет очень неловко. Но тренер не воспринимал наши проблемы всерьёз и всячески смеялся над этим.
Потом я приехала домой, мама меня научила пользоваться прокладками. Я чувствовала себя отлично, у меня ничего не болело. Но года через три месячные стали весьма болезненными. Гинеколог сказала, что это нормально. Сейчас они проходят по-разному. При моей физической активности и соблюдении некоторых правил в питании они проходят сносно. Но если я расслабляюсь, бывает жестяк. Тогда я не могу встать с постели, не могу двигаться, шевелиться, думать, дышать. Хочется просто умереть. Пару раз хотелось вызвать скорую. Я никогда об этом не говорила на работе. Не то чтобы я стесняюсь, просто мне везёт. И месячные выпадают либо на выходные, либо начинаются вечером. Ночь я помучаюсь и утром тихонечко выползаю. В школе приходилось говорить на физкультуре. Учитель нормально это воспринимал и разрешал просто посидеть на лавке, а вот на уроках хореографии нас всё равно заставляли заниматься. Хореография — это белый купальник и белая юбка. Не дай бог что-то случится, будет очень неловко. Но тренер не воспринимал наши проблемы всерьёз и всячески смеялся над этим. Говорил, что это всего лишь месячные.
Говорил, что это всего лишь месячные.
Елена Сандакова — заведующая кафедрой акушерства и гинекологии ФДПО ПГМУ им. академика Е. А. Вагнера, доктор медицинских наук, профессор:
Боли во время месячных не должно быть. Может быть ощущение небольшого дискомфорта, но если женщина принимает обезболивающие таблетки или спазмолитики, это проявление какой-то патологии. Боли при месячных называют дисменореей. Она бывает первичная и вторичная. Вторичная дисменорея возникает вследствие заболевания. Чаще всего это эндометриоз, миома, полип эндометрия либо воспалительный процесс. Лёгкое ощущение дискомфорта — это нормально. Боли не должны нарушать трудоспособность или обусловливать прием аналгетиков.
«Это же естественный процесс, а они реагируют так, как будто у меня из вагины яд бежит»
Кристина Рожкова, 22 года
— У нас с мамой дружеские отношения, но, когда у меня впервые начались месячные, я почему-то очень сильно стеснялась и скрывала это. Мне тогда было 14 лет, и первые мои месячные прошли без прокладок, потому что я не знала, где их достать, и боялась сказать об этом маме. Кажется, мы это вообще не обсуждали. Хотя у меня месячные должны были вот-вот начаться, но никакого разговора по этому поводу не происходило. Я считаю, это очень печально. Позже я узнала, что моя мама в своё время тоже долго скрывала месячные. Сейчас я учусь в университете. У меня нет проблем с менструацией, в это время я чувствую себя хорошо, и у меня ничего не болит. Пару раз немного тянуло, и всё. Но если бы у меня болел живот, я бы отпрашивалась. И не стала бы работать в таком месте, где отказывают в отгуле, если я плохо чувствую себя во время месячных. Могу рассказать три истории. Когда я училась в 8 классе, как-то раз пришла в гости к своей подруге Лене. У меня тогда только начались менструации, и я выкинула в мусорное ведро использованную прокладку. Вдруг приходит её разъярённая мама, как рассвирепевший тигр, и говорит: «Лена, почему вы выкидываете прокладки в мусорное ведро?» Я не понимаю, спрашиваю «А что не так?», и мне говорят, что дядя Серёжа — отчим Лены, он же увидит! Я промолчала, потому что это мама Лены и у них свои семейные разборки.
Мне тогда было 14 лет, и первые мои месячные прошли без прокладок, потому что я не знала, где их достать, и боялась сказать об этом маме. Кажется, мы это вообще не обсуждали. Хотя у меня месячные должны были вот-вот начаться, но никакого разговора по этому поводу не происходило. Я считаю, это очень печально. Позже я узнала, что моя мама в своё время тоже долго скрывала месячные. Сейчас я учусь в университете. У меня нет проблем с менструацией, в это время я чувствую себя хорошо, и у меня ничего не болит. Пару раз немного тянуло, и всё. Но если бы у меня болел живот, я бы отпрашивалась. И не стала бы работать в таком месте, где отказывают в отгуле, если я плохо чувствую себя во время месячных. Могу рассказать три истории. Когда я училась в 8 классе, как-то раз пришла в гости к своей подруге Лене. У меня тогда только начались менструации, и я выкинула в мусорное ведро использованную прокладку. Вдруг приходит её разъярённая мама, как рассвирепевший тигр, и говорит: «Лена, почему вы выкидываете прокладки в мусорное ведро?» Я не понимаю, спрашиваю «А что не так?», и мне говорят, что дядя Серёжа — отчим Лены, он же увидит! Я промолчала, потому что это мама Лены и у них свои семейные разборки. Но меня это просто убило. Дядя Серёжа, отчим Лены, увидит прокладку, и это просто разрушит его мир! Это первая история.
Но меня это просто убило. Дядя Серёжа, отчим Лены, увидит прокладку, и это просто разрушит его мир! Это первая история.
Вторая произошла чуть позже, классе в девятом. Я попросила своего отчима купить прокладки, он такой: «не, не», а мама вообще устроила: «В смысле? Саша пойдёт покупать тебе прокладки? Ты вообще с ума сошла?!» Я такая: «А что такого?» Это моя естественная потребность, в чём проблема? В целом моя мама довольно адекватный человек, но такие вещи — до сих пор камень преткновения у неё в голове. Ещё был случай в 11 классе. Мы с компанией поехали на дачу к одному другу. Периодически на эту дачу ездила и его мама. В нашей компании было несколько девочек, у меня были месячные и ещё у кого-то. Мне говорили, что его мама довольно странная. Я выкинула прокладки в мусорное ведро, она была завёрнута. Через полторы недели эта женщина привезла в город эту использованную прокладку и устроила другу скандал на тему «почему это в мусорке?». А где это должно быть, я не понимаю! Я должна была завернуть её в десять пакетов, обернуть бумагой, завязать это ленточкой и спрятать куда-то далеко-далеко, чтобы никто никогда не узнал, что у меня бывают месячные?! По-моему это жесть, когда женщины так реагируют на то, что у них тоже происходит. Наверное надо заниматься сексуальным воспитанием с самого детства, чтобы такой фигни не было. Это же естественный процесс, а они реагируют так, как будто у меня из вагины яд бежит.
Наверное надо заниматься сексуальным воспитанием с самого детства, чтобы такой фигни не было. Это же естественный процесс, а они реагируют так, как будто у меня из вагины яд бежит.
«Я напугана на всю жизнь»
Мария (имя изменено), 35 лет
— Лет с 28 я пользовалась тампонами во время месячных, потому что это удобно. Через пять лет на плановом приёме врач-гинеколог обнаружила у меня дисплазию шейки матки. Это такое заболевание, при котором изменяется структура эпителия шейки матки, оно может привести к онкологии. Меня ничего не беспокоило, либо я просто была невнимательна к себе. Когда гинеколог узнала о моей любви к тампонам, очень ругалась и сказала, что их нужно использовать максимум на пару часов в случае крайней необходимости. Она сказала, что это вредно для здоровья, и пользоваться ими постоянно нельзя. Мне сделали операцию по конизации шейки матки, это срезание части ткани. В первый раз сняли недостаточно, и пришлось делать вторую операцию. Шейку матки укоротили, и, если я забеременею, будут проблемы с вынашиванием ребёнка. Короткая шейка матки — фактор риска преждевременных родов. Когда мне поставили диагноз, я была в шоке. Нужно было ходить с анализами в онкоцентр на подтверждение, а там очень гнетущая атмосфера. До получения результата, что это не рак, я просто не жила. Потом, когда сказали, что нужно будет делать операцию, была в панике. Сейчас, естественно, я использую только прокладки, хоть это и жутко неудобно. Я напугана на всю жизнь.
Короткая шейка матки — фактор риска преждевременных родов. Когда мне поставили диагноз, я была в шоке. Нужно было ходить с анализами в онкоцентр на подтверждение, а там очень гнетущая атмосфера. До получения результата, что это не рак, я просто не жила. Потом, когда сказали, что нужно будет делать операцию, была в панике. Сейчас, естественно, я использую только прокладки, хоть это и жутко неудобно. Я напугана на всю жизнь.
Елена Сандакова:
— Можно пользоваться прокладками, тампонами. Главное — не забывать менять их. Тампон, если его правильно использовать и не забывать менять, воспаление вызывать не должен. Другое дело, если воспаление уже есть. Если его не лечить и пользоваться тампонами, оно приведёт к ухудшению состояния шейки матки. Но чтобы сам тампон вызвал воспаление — нет, такого быть не может. Важно соблюдать гигиену, подмываться не меньше двух раз в день.
Что касается менструальных чаш, мои пациентки их не используют. Я знаю, что существует такой метод, но у меня нет опыта наблюдения за такими пациентками.
Менструальная кровь должна оттекать. Если она долгое время застаивается во влагалище, кровь инфицируется, и микробы начинают размножаться. Они могут вызвать воспаление шейки матки и эндометрия. Важно, чтобы кровь не застаивалась, чтобы всегда было сухо и чисто.
«Менструальную кровь я воспринимаю как таинственное явление»
Анастасия (имя изменено)
— Я очень люблю месячные. Уверена, что многих девушек это удивит. В чём прелесть месячных? Кто-то скажет: в обновлении организма, в его подготовке к следующему циклу, который может стать беременным. Да, это так, но мне нравится другое. В месячных мне нравятся сами месячные, то есть кровь. Она — часть плоти моего организма, которую я никогда не увижу, не изучу и даже не смогу потрогать. То, что внутри нас, — ткани и органы, а также их функционирование — волшебная тайна. И менструальную кровь я воспринимаю как таинственное явление. Мне нравится консистенция менструальных выделений, их запах. Мне нравится состояние менструирования.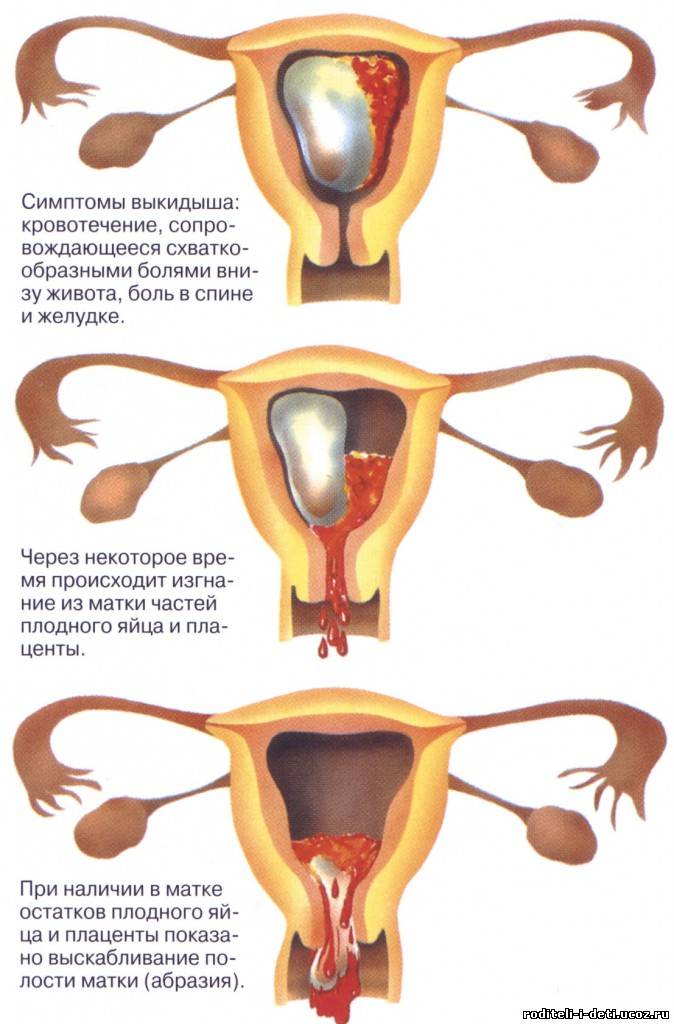 У меня не бывает болей во время месячных, не бывает дискомфорта. И я не знаю, что такое ПМС и не верю в его существование. Мне кажется, что это выдумка ленивых, капризных и раздражительных девиц, которые хотят оправдать свой неуравновешенный характер. Одним словом, месячные — это круто, и нам, женщинам, в этом повезло.
У меня не бывает болей во время месячных, не бывает дискомфорта. И я не знаю, что такое ПМС и не верю в его существование. Мне кажется, что это выдумка ленивых, капризных и раздражительных девиц, которые хотят оправдать свой неуравновешенный характер. Одним словом, месячные — это круто, и нам, женщинам, в этом повезло.
Елена Сандакова:
Высшее проявление состоятельности репродуктивной системы — это наступление беременности. А месячные — это один из индикаторов того, что система работает нормально. Нормальные месячные характеризуются несколькими параметрами:
— цикличность (нормальный менструальный цикл длится от 24 до 35 дней, он считается от первого дня месячных до первого дня следующих месячных),
— кроповопотеря (в норме она не должна быть больше 80 мл, если женщина теряет больше крови, со временем у неё может развиться анемия или дефицит железа. Если женщина использует две упаковки прокладок за менструацию, месячные либо обильные, либо длительные),
— продолжительность (в норме она должна быть от 3 до 7 дней).
Нормальные месячные — это показатель здоровья и циклических процессов, которые происходят в репродуктивной системе. Репродуктивная система функционирует с менархе (первые месячные) до менопаузы. В норме месячные должны наступить в 12-15 лет. Если месячных нет в 16 лет — это уже патология, если раньше 12 — это тоже не очень хорошо. А закончиться они должны в 45-55 лет. Если они заканчиваются раньше, это проблема, и необходимо обязательно обращаться к врачу. Если они заканчиваются позже, это тоже может говорить о каких-то проблемах. Сейчас средний возраст наступления менопаузы (последней менструации в жизни женщины) — 51 год.
«После первого же укола тестостерона месячные больше не начинались»
Никита, трансгендерный мужчина, 26 лет
— Мои месячные начались в 14 лет. Это достаточно поздно, зато это не было неожиданностью. Тогда я отнёсся к этому достаточно спокойно. Неприятно конечно, но жить можно. Сильно выбесила реакция матери, так как она тут же рассказала об этом всем своим подругам. Тогда мне это показалось чем-то очень унизительным. Я старался не обращать на них внимания, как и на всё остальное, что вызывало дисфорию. Даже если были боли, просто больше нагружал себя работой, чтобы отвлечься. Конечно, месячные доставляли мне физические неудобства. Например, надо носить прокладки, а в жару это вызывает раздражение на коже. Месячные лишний раз напоминали о том, что я рождён с ХХ хромосомами, также бесили перепады настроения. Как ни стараешься отвлечься, всё равно одна неделя жизни в месяц становится неполноценной, как минимум из-за того, что живот всё равно болит, и приходится ограничивать себя в плане секса. Что касается перехода, то тут всё достаточно просто. После первого же укола тестостерона месячные больше не начинались. Уже три месяца я спокойно живу без них. У некоторых бывает, что в первые полгода они ещё могут начаться один раз, но, надеюсь, мне повезло, и такого не случится.
Тогда мне это показалось чем-то очень унизительным. Я старался не обращать на них внимания, как и на всё остальное, что вызывало дисфорию. Даже если были боли, просто больше нагружал себя работой, чтобы отвлечься. Конечно, месячные доставляли мне физические неудобства. Например, надо носить прокладки, а в жару это вызывает раздражение на коже. Месячные лишний раз напоминали о том, что я рождён с ХХ хромосомами, также бесили перепады настроения. Как ни стараешься отвлечься, всё равно одна неделя жизни в месяц становится неполноценной, как минимум из-за того, что живот всё равно болит, и приходится ограничивать себя в плане секса. Что касается перехода, то тут всё достаточно просто. После первого же укола тестостерона месячные больше не начинались. Уже три месяца я спокойно живу без них. У некоторых бывает, что в первые полгода они ещё могут начаться один раз, но, надеюсь, мне повезло, и такого не случится.
Елена Сандакова:
— Яичники вырабатывают эстрогены, их называют гормонами женственности.
За счёт них вырастают молочные железы, появляются округлости, формирующие женский фенотип, матка менструирует. Яички вырабатывают тестостерон, который формирует мужскую фигуру — широкие плечи, узкий таз, определённые черты характера и так далее. Тестостерон в женском организме запускает два процесса: дефеминизации (утрачиваются специфические женские функции, матка уменьшается, молочные железы атрофируются, яичники перестают выполнять свою функцию) и вирилизации — омужествления (начинают расти волосы по мужскому типу, грубеет голос, растёт кадык, меняется фигура, происходит вирилизация гениталий).
Ничего хорошего излишний тестостерон в женский организм не приносит. Назначение тестостерона женщинам даже в очень маленьких количествах — вопрос дискуссионный. Есть ситуации, когда очень маленькие дозы мужских половых гормонов рекомендуют женщинам. Например, для повышения либидо, устранения сексуальной дисфункции в постменопаузальном возрасте. Но у нас для женщин не зарегистрирован ни один препарат, содержащий мужские половые гормоны.
Приём тестостерона для женщины может стать фактором риска рака молочных желёз, повышения уровня артериального давления, инсулинорезистентности, развития метаболических и эндокринных расстройств.
«Для меня месячные — это жизнь»
София (имя изменено), 39 лет
— В 25 лет я вышла замуж и родила ребёнка. Всё было хорошо, я наслаждалась материнством, но вот в отношениях с мужем произошёл сбой. У меня было ощущение, что я одна, а у мужа своя жизнь и свои увлечения. Он обращал на меня внимание, только когда ему нужен был секс. Тогда я стала бить тревогу, говорить, что мне плохо, что он не видит меня, не слышит меня, что он использует меня как резиновую куклу. Он отвечал, что мне всё это кажется, что я должна просто найти себе увлечение. И перечислил: цветы вот, например, высаживать, вязать, ну и тому подобное. И тогда меня накрыло. Я стала чувствовать себя старой женщиной, которой не остаётся ничего, кроме как ждать внуков и высаживать цветы в палисаднике. Месячные стали идти всё реже и реже. Сначала задержка была 2-3 месяца, затем продлилась до полугода. Когда месячных не было год, я пошла к гинекологу и сказала, что у меня, наверное, климакс. Врач долго смеялась, выгляжу я, конечно, как девушка, но в душе я была глубокая старуха.
Месячные стали идти всё реже и реже. Сначала задержка была 2-3 месяца, затем продлилась до полугода. Когда месячных не было год, я пошла к гинекологу и сказала, что у меня, наверное, климакс. Врач долго смеялась, выгляжу я, конечно, как девушка, но в душе я была глубокая старуха.
Я прочитала, что в 30 лет климакс может наступить в одном случае из тысячи. Сказала врачу, что знаю, что это маловероятно, но я и есть тот самый случай. Выслушав мои соображения по этому поводу, врач посоветовала… сменить мужа. Моя история закончилась хорошо, потому что я решила пойти наперекор родственникам и мужу, который не хотел давать мне развод. Я решила, что хочу жить и что не буду спать с мужчиной, с которым не хочу. Тогда я не верила, что месячные могут вернуться после столь длительного отсутствия. Но у меня случилась любовь, в моей жизни появился мужчина, который восхищается мной, который видит и слышит меня, и месячные вернулись. Теперь я живу, а не медленно умираю. Очень радуюсь каждым своим месячным. Для меня месячные — это жизнь. Не представляю, что буду делать, когда они всё-таки прекратятся. Я сделала вывод, что никогда и ни за что не надо идти наперекор себе и позволять другим себя использовать. Нужно жить, любить, радоваться мелочам, брать от выделенного нам времени по-максимуму, со всей страстью. И тогда тело поддержит и не захочет умирать.
Для меня месячные — это жизнь. Не представляю, что буду делать, когда они всё-таки прекратятся. Я сделала вывод, что никогда и ни за что не надо идти наперекор себе и позволять другим себя использовать. Нужно жить, любить, радоваться мелочам, брать от выделенного нам времени по-максимуму, со всей страстью. И тогда тело поддержит и не захочет умирать.
Елена Сандакова:
Есть две крайние разновидности расстройств менструальной функции. Это аменорея — отсутствие месячных более 6 месяцев, и аномальное маточное кровотечение. Во всех этих случаях обязательно нужно обследоваться. За аменореей может стоять огромное количество различных причин. Это могут быть заболевания гипофиза, гипоталамуса, яичников, матки и так далее. Если есть аномальное маточное кровотечение, то есть кровопотеря более 80 мл, месячные проходят более 8 дней, чаще, чем раз в 24 дня, немедленно нужно обращаться к врачу, чтобы найти и устранить причину.
«Это неделя, когда в голове всё перестраивается.
 Своеобразный катарсис»
Своеобразный катарсис»
Ксюша (имя изменено), 23 года
— У меня месячные начались лет в 11. Примерно в это время родители купили мне книжку-комикс, где как раз объяснялись все эти моменты. В моей семье такие темы никогда не были закрытыми, поэтому, когда месячные начались, я несколько прифигела, но не испугалась. Сначала всё было безболезненно, а сейчас иногда бывает очень жёстко и тяжело. Я не знаю, как это объяснить, но мне больно даже голову повернуть. Больно от звуков, и я чувствую себя как раненый зверь. Ещё во время месячных у меня сильно скачет настроение. Раньше я думала, что за фигня, я же вроде адекватный человек. Пыталась сама в этом разбираться, и в какой-то момент поняла, что это просто гормоны и химические реакции, которые во мне происходят. И самое лучшее, что я могу сделать — это просто позволить им происходить, спокойно пережить этот период и идти дальше.
У меня есть негативный опыт, связанный с одним парнем. Я мало понимала, а он понимал ещё меньше, и всё это, конечно, ещё больше осложняло эти периоды. Потому что ты просто не можешь объяснить то, что с тобой происходит. Но сейчас я уже не отношусь к месячным отрицательно. Это одно из проявлений женской природы, и это прекрасно. Потому что это не просто неделя, когда из тебя течёт кровь. Это неделя, когда в голове всё перестраивается. Своеобразный катарсис. В этом состоянии изменённого сознания начинаешь понимать, что у тебя вообще в жизни происходит. Восприятие так обостряется, это работает как катализатор для всех процессов. Как правило, в эти дни мне хочется просто сразу всё поменять в своей жизни. Просто всё, что только возможно. С таким выбросом энергии нужно учиться правильно обращаться. Потому что тоже нельзя сказать, что как я увидела всё во время месячных, так и есть на самом деле.
Потому что ты просто не можешь объяснить то, что с тобой происходит. Но сейчас я уже не отношусь к месячным отрицательно. Это одно из проявлений женской природы, и это прекрасно. Потому что это не просто неделя, когда из тебя течёт кровь. Это неделя, когда в голове всё перестраивается. Своеобразный катарсис. В этом состоянии изменённого сознания начинаешь понимать, что у тебя вообще в жизни происходит. Восприятие так обостряется, это работает как катализатор для всех процессов. Как правило, в эти дни мне хочется просто сразу всё поменять в своей жизни. Просто всё, что только возможно. С таким выбросом энергии нужно учиться правильно обращаться. Потому что тоже нельзя сказать, что как я увидела всё во время месячных, так и есть на самом деле.
Елена Сандакова:
Предменструальный синдром очень вариабелен по своим клиническим проявлениям. Он может проявлять себя головными болями, отёчностью, вздутием живота, нарушением функций кишечника, набуханием молочных желёз и психоэмоциональными расстройствами.
Иногда они выходят на первый план, это называется предменструальное дисфорическое расстройство. Раньше в некоторых странах женщину даже не судили за убийство, если она совершила его перед месячными, объясняя тем, что перед менструацией женщина не смогла сдержать гнев. Я работаю гинекологом очень давно, и ни разу не наблюдала, чтобы кто-то совершил убийство из-за месячных. Но женщины могут очень страдать. Могут быть и суицидальные мысли, и депрессии, гневливость, плаксивость. Серьёзные психоэмоциональные нарушения требуют коррекции. Предменструальный синдром — это патология, которая требует обследования и лечения. Здесь возможен только индивидуальный подход, универсального лечения не существует. В зависимости от клинических проявлений предменструального синдрома у конкретной женщины, от её фоновой соматической и гинекологической патологии могут быть использованы различные препараты, в том числе и комбинированные оральные контрацептивы.
«Мне в принципе не очень нравится, что из меня идёт кровь»
Света Тимохова, 22 года
— Когда месячные начались, я почувствовала, что стала женщиной и всё такое.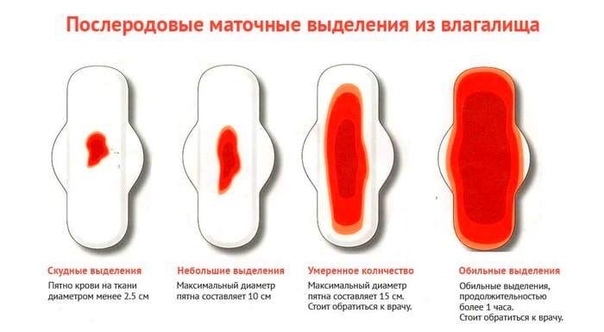 Это произошло лет в 12. Я читала об этом в книжках, мама рассказывала о них, и я была готова к этому. Не было ни страха, ни удивления. Они проходили нормально, у меня не было боли. Цикл был непостоянным первое время, но никакого особого дискомфорта я не испытывала. Дискомфорт был в том, что мы были довольно бедными, я жила с бабушкой, и она делала мне прокладки из тряпок. Это был главный минус. В 13 лет я начала жить с родителями, и мама мне уже давала деньги на прокладки. Когда я начала жить половой жизнью, и у меня появился постоянный партнёр, я начала пить противозачаточные. Нужно пить 21 таблетку и делать перерыв на неделю. В это время происходит кровотечение отмены, но это уже не месячные.
Это произошло лет в 12. Я читала об этом в книжках, мама рассказывала о них, и я была готова к этому. Не было ни страха, ни удивления. Они проходили нормально, у меня не было боли. Цикл был непостоянным первое время, но никакого особого дискомфорта я не испытывала. Дискомфорт был в том, что мы были довольно бедными, я жила с бабушкой, и она делала мне прокладки из тряпок. Это был главный минус. В 13 лет я начала жить с родителями, и мама мне уже давала деньги на прокладки. Когда я начала жить половой жизнью, и у меня появился постоянный партнёр, я начала пить противозачаточные. Нужно пить 21 таблетку и делать перерыв на неделю. В это время происходит кровотечение отмены, но это уже не месячные.
Где-то год назад я начала узнавать от блогеров, что можно пить противозачаточные не переставая, чтобы не было кровотечения отмены. И я начала об этом задумываться, потому что мне в принципе не очень нравится, что из меня идёт кровь. Это не очень приятно. От прокладок всё преет, от тампонов — сушит. На качественную менструальную чашу у меня тогда не было денег. Примерно полгода назад я решила пить противозачаточные без перерыва. Никаких побочных эффектов я не чувствую, мне в этом плане очень повезло. Сейчас я пью противозачаточные без перерыва, но раз в три месяца случаются кровотечения — начинают идти мажущие выделения. Я читала, что это нормально. Просто можно сделать перерыв, происходит кровотечение отмены, и ты начинаешь пить новую пачку.
На качественную менструальную чашу у меня тогда не было денег. Примерно полгода назад я решила пить противозачаточные без перерыва. Никаких побочных эффектов я не чувствую, мне в этом плане очень повезло. Сейчас я пью противозачаточные без перерыва, но раз в три месяца случаются кровотечения — начинают идти мажущие выделения. Я читала, что это нормально. Просто можно сделать перерыв, происходит кровотечение отмены, и ты начинаешь пить новую пачку.
Елена Сандакова:
Существует пролонгированный режим приёма гормональных контрацептивов и циклический (с перерывом на менструацию). Чаще всего пролонгированный режим назначают при наличии какого-либо заболевания или когда хотят отсрочить месячные. Например, женщина поехала в отпуск, и ей надо отсрочить менструацию. Пролонгированный режим возможен и официально разрешён, но при пролонгированном режиме тоже могут быть кровотечения-прорывы, то есть кровомазания. Я бы женщине с нормальной менструальной функцией без противопоказаний рекомендовала бы назначать КОК в обычном циклическом варианте.
Я не могу дать рекомендацию для всех, потому что для того, чтобы правильно подобрать женщине гормональную контрацепцию, надо с ней поговорить, выяснить анамнез и подобрать правильный контрацептив и правильный режим.
«Я не хотела принимать на себя роль женщины, я не хотела, чтобы это как-то меняло восприятие меня»
Настя Литецких, 19 лет
— Мои месячные начались 8 марта 2014 года. В моей семье не рассказывали о репродуктивной системе в том объеме, в котором это было необходимо лично мне. Всю информацию я черпала из книжек, интернета, журналов. Наверное, в семье думали, что я справляюсь сама, хотя отсутствие поддержки и понимания в этом возрасте всё-таки сказалось на том, что со мной происходило во время месячных. Я скептически относилась к процессу «становления» женщиной, испытывала сомнения насчет такого кипиша вокруг этой темы. Для меня было особенно тяжело понять, почему во всех журналах писали, что мама — первая, кто должна узнать о первых месячных. Мне совершенно не хотелось говорить об этом с ней, я не хотела принимать на себя роль женщины, я не хотела, чтобы это как-то меняло восприятие меня. Поэтому первый год я испытывала дикий стресс. Я могла сидеть дома до последнего дня месячных, плакать и ненавидеть себя. Я боялась обсуждать это с кем-то, я чувствовала отвращение к себе, желание изгнать саму себя с позором из общества «женственных женщин». Мама плохо понимала, что со мной происходит, мы мало выражали свои чувства.
Мне совершенно не хотелось говорить об этом с ней, я не хотела принимать на себя роль женщины, я не хотела, чтобы это как-то меняло восприятие меня. Поэтому первый год я испытывала дикий стресс. Я могла сидеть дома до последнего дня месячных, плакать и ненавидеть себя. Я боялась обсуждать это с кем-то, я чувствовала отвращение к себе, желание изгнать саму себя с позором из общества «женственных женщин». Мама плохо понимала, что со мной происходит, мы мало выражали свои чувства.
Мне было тяжело признать, что это обычное явление. Я замечала, что за образами девушек в рекламе стоит что-то большее, я не понимала и не хотела понимать, почему прокладки нужно просить шепотом, почему в рекламе не показывают кровь, почему в рекламе прокладки используют только очаровательные девочки в шикарных туфлях. В то время я занималась спортом, не любила платья, вообще не любила всё, что связано с традиционно феминными увлечениями. «Женские секретики» вызывали у меня большие сомнение и очень много вопросов, первой реакцией было отвращение и несогласие, которые я из-за отсутствия поддержки направляла на себя. Выйти из всего этого мне помогло феминистское движение. Моя история — это наглядный пример того, как массовая культура может не самым приятным образом влиять на восприятие себя, своей телесности и здоровья. Сейчас я спокойно вспоминаю об этом, и всё кажется закономерным — в 2014 году спортсменки, феминистки, да просто реальные крутые девчонки еще не появлялись в рекламах прокладок с какими-нибудь смелыми заявлениями. Думаю, это бы сильно изменило и исправило бы тогда разлад с моим собственным телом.
Выйти из всего этого мне помогло феминистское движение. Моя история — это наглядный пример того, как массовая культура может не самым приятным образом влиять на восприятие себя, своей телесности и здоровья. Сейчас я спокойно вспоминаю об этом, и всё кажется закономерным — в 2014 году спортсменки, феминистки, да просто реальные крутые девчонки еще не появлялись в рекламах прокладок с какими-нибудь смелыми заявлениями. Думаю, это бы сильно изменило и исправило бы тогда разлад с моим собственным телом.
Сейчас мне 19, я художница, менструальная кровь мелькает в моих фотоработах, в текстах, в инсте, да и я вообще люблю обращаться к этой теме и считаю, что это дико интересно с культурной точки зрения. Когда вагина становится ключевым образом в фем-движении, то как-то уже не кажется возможным, что просить прокладку может быть стеснительно. Пробую, кстати, использовать чашу вместо прокладок, это экологичнее, но у меня пока выходит очень неудачно. Подружки говорят, что я выбрала не тот размер, а понять, какой нужен, можно только методом проб и ошибок. С медицинской точки зрения меня сейчас тревожит ПМС и боли в груди. Если я начинаю пересматривать Кшииштофа Кесьлёвского и рыдать, то на следующий день я обязательно проснусь в крови. Пару дней назад мне прописали КОК. Я считаю, что это вообще уже какой-то другой уровень, когда ты сама уже с помощью фармацевтики и гормонов можешь контролировать изменения в своей репродуктивной системе, и это обязательно нужно испытать.
С медицинской точки зрения меня сейчас тревожит ПМС и боли в груди. Если я начинаю пересматривать Кшииштофа Кесьлёвского и рыдать, то на следующий день я обязательно проснусь в крови. Пару дней назад мне прописали КОК. Я считаю, что это вообще уже какой-то другой уровень, когда ты сама уже с помощью фармацевтики и гормонов можешь контролировать изменения в своей репродуктивной системе, и это обязательно нужно испытать.
***
Павел Васильев — кандидат исторических наук, постдокторант Института ван Лир в Иерусалиме:
— Сейчас я занимаюсь проектом, который посвящён культурной истории менструального цикла в советской и постсоветской России. В этом году у меня выйдет статья о раннем советском периоде, основанная на литературных источниках, воспоминаниях и анализе публичной политики. Вторая статья выйдет в следующем году, она будет посвящена переходу от советского опыта к постсоветскому. Глобальная идея состоит в том, чтобы написать на этом материале книгу. В целом я занимаюсь историей культуры Советского Союза и современной России, особый интерес у меня вызывает медицина, здравоохранение и право. В какое-то время я заинтересовался историей тела, и хотел сделать проект на пересечении истории эмоций, истории тела, медицины и гендерной истории. Так появилось исследование менструального цикла.
В какое-то время я заинтересовался историей тела, и хотел сделать проект на пересечении истории эмоций, истории тела, медицины и гендерной истории. Так появилось исследование менструального цикла.
Павел Васильев
Интервью, которые я делаю, в основном с женщинами, менструальный опыт которых пришёлся на поздний период Советского Союза и 90-е годы. С каждым интервью я всё больше понимаю, что нет какого-то единого женского опыта, к которому мы могли бы всё свести. Есть разнообразие опытов, подходов, осмысления менструального цикла. Я выделил три совершенно разных варианта. Первый — спокойное отношение, характерное для представителей научно-технической интеллигенции. Для некоторых женщин менструация — это просто биологический факт. Одна респондентка мне сказала: «У человека две ноги, а женщина менструирует. Я никогда особенно об этом не думала». Есть женщины, для которых месячные — это большая проблема. Зачастую это связано с болями и другими сложностями, которые сопровождают менструации. Они говорят о том, что хотели бы, чтобы этого не было, и активно интересуются технологиями, которые позволяют минимизировать или вообще убрать менструации. После менопаузы они говорят «Как здорово! Наконец-то всё это закончилось!» Есть ещё одна категория женщин, для которых менструации являются важным актом женственности.
Они говорят о том, что хотели бы, чтобы этого не было, и активно интересуются технологиями, которые позволяют минимизировать или вообще убрать менструации. После менопаузы они говорят «Как здорово! Наконец-то всё это закончилось!» Есть ещё одна категория женщин, для которых менструации являются важным актом женственности.
Конечно же, эта тема остаётся табуированной, хотя сейчас большая свобода, чем раньше. В последние несколько лет в России появляется много сетевого активизма и обсуждения, которые являются частью глобального тренда. Это не только в России происходит, во всём мире есть движения за то, чтобы снимать менструальные табу, говорить более открыто о менструации и вовлекать мужчин в диалог. Но это скорее активистская повестка, она ещё не настолько широко вошла в массы. В советские годы для многих женщин любой разговор, который касается менструации, был неприемлем, и сегодня по-прежнему он остаётся для многих неприемлемым. Зачастую даже в разговоре с партнёром в гетеросексуальной паре эту тему просто избегают, и обе стороны делают вид, что этого нет. Часто используются различные эвфемизмы: «эти дни», «критические дни», «красная армия», «родственники из Краснодара». Женщина не может сказать открыто, что у неё месячные, они остаются чем-то, что надо скрывать и нельзя выставлять напоказ. Последние 2-5 лет этот тезис подвергается критике. Встаёт вопрос «Почему мы вообще должны скрывать сам факт наличия менструации?» Появляются разговоры о менструальных чашах и экологически осознанном менструальном поведении. Девушки предпочитают чаши тампонам и прокладкам из экологических и экономических соображений. Также появляются многоразовые прокладки — своеобразный возврат к советскому опыту и практике многоразового использования. Это повестка, которая только формируется. Но она как раз бросает вызов табу и пытается перевести разговор на конкретику.
Часто используются различные эвфемизмы: «эти дни», «критические дни», «красная армия», «родственники из Краснодара». Женщина не может сказать открыто, что у неё месячные, они остаются чем-то, что надо скрывать и нельзя выставлять напоказ. Последние 2-5 лет этот тезис подвергается критике. Встаёт вопрос «Почему мы вообще должны скрывать сам факт наличия менструации?» Появляются разговоры о менструальных чашах и экологически осознанном менструальном поведении. Девушки предпочитают чаши тампонам и прокладкам из экологических и экономических соображений. Также появляются многоразовые прокладки — своеобразный возврат к советскому опыту и практике многоразового использования. Это повестка, которая только формируется. Но она как раз бросает вызов табу и пытается перевести разговор на конкретику.
Интересно, что отношение к менструации меняется в 90-е годы в контексте общей либерализации. Например, в 60-е годы в журналах для девушек писали, что во время месячных практически ничего нельзя, секс — ни в коем случае. В 90-е в аптеках появляется Tampax, и всё становится можно: заниматься спортом, плавать, ездить на велосипеде, всё что угодно. Это чётко прослеживается в публикациях для девушек. В начале нулевых годов у дьякона Андрея Кураева вышла книга «Женщина в церкви», в которой он писал, в том числе и про менструацию. Он говорил, что если женщина использует современные гигиенические средства (имеется ввиду тампон), нет никаких проблем, она может посещать церковь во время менструации. То есть он представляет себе тело женщины как сосуд, который можно надёжно запечатать, и никакой проблемы нет. Как будто проблема была в том, что женщина может осквернить своей кровью пол храма. А если она надёжно запечатана, то может приходить в церковь в любой день. Получается, что даже этот традиционный запрет теперь снят, и то, что раньше женщине было запрещено, теперь позволено.
В 90-е в аптеках появляется Tampax, и всё становится можно: заниматься спортом, плавать, ездить на велосипеде, всё что угодно. Это чётко прослеживается в публикациях для девушек. В начале нулевых годов у дьякона Андрея Кураева вышла книга «Женщина в церкви», в которой он писал, в том числе и про менструацию. Он говорил, что если женщина использует современные гигиенические средства (имеется ввиду тампон), нет никаких проблем, она может посещать церковь во время менструации. То есть он представляет себе тело женщины как сосуд, который можно надёжно запечатать, и никакой проблемы нет. Как будто проблема была в том, что женщина может осквернить своей кровью пол храма. А если она надёжно запечатана, то может приходить в церковь в любой день. Получается, что даже этот традиционный запрет теперь снят, и то, что раньше женщине было запрещено, теперь позволено.
Рак шейки матки — скрининг и профилактика
Рак шейки матки – злокачественная опухоль женских половых органов. Это одно из редких новообразований, которое можно предупредить. В большинстве случаев болезнь возникает на фоне длительно существующих предраковых процессов, которые достаточно легко выявить при скрининговых обследованиях населения. Врачи массово обследуют пациенток на наличие измененных клеток. Благодаря такому подходу в большинстве случаев удается распознать болезнь на ранних стадиях, когда ее можно полностью вылечить.
Это одно из редких новообразований, которое можно предупредить. В большинстве случаев болезнь возникает на фоне длительно существующих предраковых процессов, которые достаточно легко выявить при скрининговых обследованиях населения. Врачи массово обследуют пациенток на наличие измененных клеток. Благодаря такому подходу в большинстве случаев удается распознать болезнь на ранних стадиях, когда ее можно полностью вылечить.
В последнее время прослеживается рост заболеваемости раком шейки матки среди молодых женщин в возрасте до 40 лет.
Симптомы рака шейки матки
На начальных этапах болезнь никак себя не проявляет и женщина не ощущает ничего необычного. Но потом опухоль прорастает в более глубокие слои матки. Это вызывает появление таких симптомов:
1. Менструации становятся более длительные, обильные или болезненные
2. Появляются обильные межменструальные кровотечения или мажущиеся кровянистые выделения в середине цикла
3. Кровянистые выделения из влагалища после спринцевания, физических нагрузок и посещения гинеколога
4. Обильные слизистые выделения, иногда с примесью крови
Обильные слизистые выделения, иногда с примесью крови
5. Боль во время полового акта
6. Ноющая боль внизу живота
7. У женщин в период климакса могут начаться выделения крови из влагалища
Хотя эти симптомы могут появиться и при других гинекологических болезнях, они должны насторожить женщину. Это повод обратиться к врачу.
Повышают риск появления злокачественной опухоли: ранняя беременность, большое количество сексуальных партнеров, венерические заболевания, воспалительные процессы половых органов, курение и длительный прием гормональных контрацептивов.
Гинекологическое обследование
Рак шейки матки – одно из немногих онкологических заболеваний, которое можно предотвратить. Защититься поможет регулярное посещение гинеколога. Первым делом врач собирает анамнез. Это значит, что гинеколог расспрашивает о признаках болезни, которые беспокоят женщину. Узнает, были ли среди ее родственников случаи рака половых органов.
После этого врач проводит диагностические процедуры:
1. Влагалищное исследование с помощью гинекологических зеркал. При этом он оценивает состояние шейки матки, сводов и стенок влагалища. Примерно у 95% больных женщин можно обнаружить признаки рака при обычном осмотре.
Влагалищное исследование с помощью гинекологических зеркал. При этом он оценивает состояние шейки матки, сводов и стенок влагалища. Примерно у 95% больных женщин можно обнаружить признаки рака при обычном осмотре.
2. Двуручное гинекологическое исследование. Одна рука врача прощупывает матку через влагалище, а другая через переднюю стенку живота. При раке матка увеличенная, болезненная и более плотная. Если возникли метастазы, то она плохо сдвигается в стороны.
3. Мазок на онкоцитологию (анализ Папаниколау, Пап-тест). Это мазок железистогэпителия (поверхностных клеток). Для этого из канала шейки матки берут мазок специальной щеточкой. Потом ею проводят по предметному стеклу и получают отпечаток. В лаборатории под микроскопом исследуют строение клеток. При обнаружении отклонения в строении их ядер или цитоплазмы возникает подозрение на то, что у женщины может появиться опухоль. Положительный результат теста не доказывает наличие рака, а служит поводом провести более тщательное обследование. Если выявлены атипичные клетки, то врач советует сделать анализ для выявления ДНК вируса папилломы человека.
Если выявлены атипичные клетки, то врач советует сделать анализ для выявления ДНК вируса папилломы человека.
4. Кольпоскопия проводится в том случае, если есть атипичные клетки или признаки папилломавируса человека. Колькоскоп позволяет сильно увеличивать изображение слизистой влагалища и шейки матки. Для того чтобы изменения стали более заметны, слизистую обрабатывают раствором уксусной кислоты и раствором Люголя. Во время осмотра врач может заметить даже самые незначительные изменения и малейшие опухоли. Насторожить могут язвы, участки, которые возвышаются над остальной слизистой, бородавки.
5. Биопсия – это взятие образца ткани для гистологического исследования.
6. Прощупывание лимфатических узлов. Врач проверяет на ощупь лимфоузлы, определяет их размер и плотность. Это делают для выявления метастазов.
7. Дополнительные исследования. Врач может назначить УЗИ органов малого таза, рентген, компьютерную и магнитно-резонансную томографию. Если опухоль подтверждена, то для уточнения ее размеров и поиска метастазов могут быть использованы такие методы, как цистоскопия, экскреторная урография, радиоизотопная ренография, ректороманоскопия.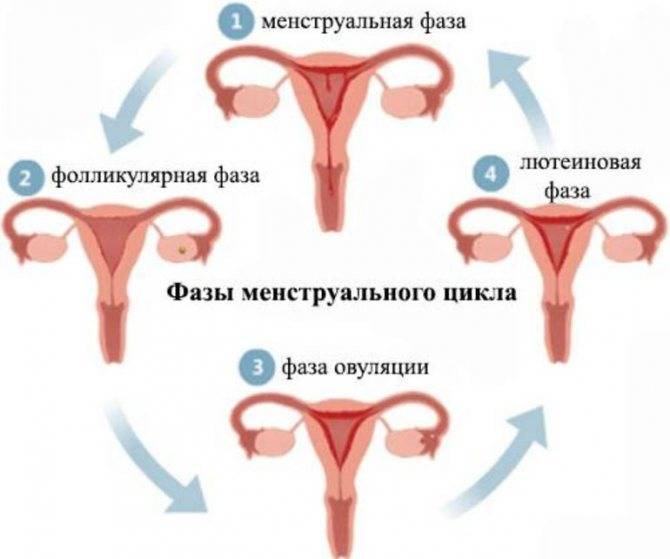
Профилактика рака шейки матки
1. Лечение предраковых состояний. В первую очередь – это дисплазия шейки матки, а также эрозия, папилломы и бородавки на этом участке. Такие дефекты способны стать основой для опухоли, так как их клетки могут перерождаться в раковые.
2. Профилактика заражения вирусом папилломы человека и генитального герпеса. Эти инфекции передаются половым путем. Защитить от них помогают презервативы – эффективное средство и от других венерических болезней, которые повышают риск развития рака.
3. Отказ от беспорядочной половой жизни. Исследования показали, что если в жизни женщины было больше 10 половых партнеров, то риск заболеть раком шейки матки увеличивается в 3 раза.
5. Необходимо рассказывать девушкам о вреде раннего начала половой жизни и ранней первой беременности (до 16 лет). В этом возрасте слизистая оболочка половых органов еще не до конца сформировалась, а ее клетки активно растут и делятся. Если их травмировать, то есть высокая вероятность того, что они начнут мутировать.
6. Если возникла необходимость в гинекологических манипуляциях: аборт, выскабливание, постановка спирали, то обращайтесь к квалифицированному гинекологу. Некачественное выполнение этих процедур приводит к появлению рубцов. А они могут послужить основой для опухоли.
7. При выборе гормональных противозачаточных таблеток нужно обратиться к гинекологу. Самостоятельный прием этих средств может вызвать гормональные нарушения, которые приводят к появлению гормонозависимых опухолей. Сбой выработки гормонов может произойти и по другой причине. Поэтому если вы заметили, что менструации стали нерегулярными, то сообщите об этом своему врачу. Он назначит необходимые анализы, и потом выпишет лечение.
8. Отказ от курения помогает уменьшить количество канцерогенов, которые влияют на женский организм. Эти соединения вызывают мутацию клеток и появление опухолей.
9. Регулярное посещение гинеколога помогает не допустить развития рака или выявить его на ранних стадиях. Поэтому не реже, чем раз в год, приходите на профилактический осмотр к врачу, даже если вас ничто не беспокоит.
Менструальная боль и другие симптомы – ваши месячные
Обычно менструация сопровождается некоторым дискомфортом. Однако сильная менструальная боль может быть признаком проблемы. К счастью, большинство из этих причин можно вылечить. Если вы испытываете сильную менструальную боль, обратитесь к врачу, чтобы он или она помогли вам выяснить, что вызывает у вас боль.
Что такое нормальная менструальная боль?
Менструация может вызывать дискомфорт.Ваша грудь может быть болезненной в течение дня или двух, у вас могут быть спазмы в нижней части живота и может болеть спина. Этот тип боли обычно длится 1-4 дня. Теплые компрессы и безрецептурные обезболивающие, такие как ибупрофен или ацетаминофен, помогут при типичных менструальных спазмах, а также помогут избежать запоров.
Когда менструальная боль ненормальна?
Ваша менструальная боль может быть признаком проблемы, если у вас:
- Боль настолько сильна, что безрецептурные обезболивающие не помогают
- Сильная боль в спине
- Боль настолько сильна, что вы не можете заниматься своими обычными делами
- Сильная диарея или запор или кровь в стуле
- Боль в мочевом пузыре
- Боль во время полового акта
- Симптомы, не относящиеся к вашему периоду
Если у вас есть серьезные симптомы, перечисленные выше, обратитесь к врачу.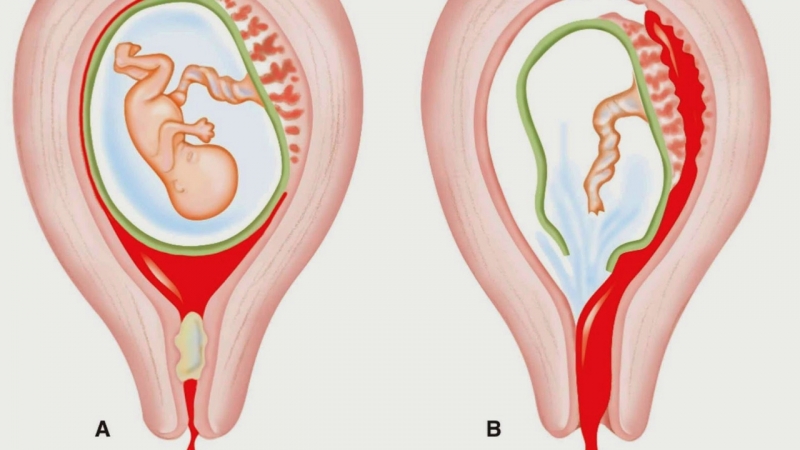 Одной из самых частых причин очень болезненных менструаций является эндометриоз. Эндометриоз и другие причины сильной менструальной боли можно лечить. Дополнительную информацию об эндометриозе см. В этом разделе.
Одной из самых частых причин очень болезненных менструаций является эндометриоз. Эндометриоз и другие причины сильной менструальной боли можно лечить. Дополнительную информацию об эндометриозе см. В этом разделе.
Что я могу сделать, чтобы уменьшить судороги?
Менструальные спазмы могут быть довольно болезненными, но есть несколько вещей, которые вы можете сделать, чтобы немного их облегчить:
Тепло
Примите теплую ванну или приложите к животу грелку или грелку.
Противовоспалительные препараты
К ним относятся ибупрофен и напроксен.Они наиболее эффективны, если вы начнете принимать их за день или два до ожидаемого начала менструации.
Гормональные противозачаточные
Противозачаточные таблетки или другие гормональные методы контрацепции (например, пластырь, вагинальное кольцо, укол, ВМС) могут использоваться для значительного уменьшения менструальных спазмов.
Почему у меня проблемы с кишечником во время менструации?
Во время менструации привычки в ванной меняются. Гормоны, регулирующие менструальный цикл, также влияют на работу кишечника.Например, ваше тело вырабатывает более высокий уровень простагландинов во время менструации. Простагландины несут ответственность за сокращение матки, но также могут вызывать сокращение кишечника. Непосредственно перед началом менструации у вас также повышается уровень прогестерона, что может замедлить сокращение кишечника. Из-за этих химических изменений в вашем теле может возникнуть запор или диарея.
Гормоны, регулирующие менструальный цикл, также влияют на работу кишечника.Например, ваше тело вырабатывает более высокий уровень простагландинов во время менструации. Простагландины несут ответственность за сокращение матки, но также могут вызывать сокращение кишечника. Непосредственно перед началом менструации у вас также повышается уровень прогестерона, что может замедлить сокращение кишечника. Из-за этих химических изменений в вашем теле может возникнуть запор или диарея.
Диарея
Многие женщины обнаруживают, что испражнения учащаются во время менструации, и у многих случаются эпизоды диареи в первые или два дня менструации.Ибупрофен блокирует выработку простагландинов, поэтому, если у вас много проблем с жидким кишечником, ибупрофен может помочь.
Запор
Из-за замедления сокращений кишечника незадолго до менструации часто возникают запоры в начале менструации. Обязательно пейте много воды, ешьте много пищевых волокон (бобы, горох, фрукты, овощи, цельнозерновые) и выполняйте физические упражнения, чтобы облегчить дискомфорт при запоре.
Существующие проблемы с кишечником
Если у вас есть постоянные проблемы с кишечником, такие как синдром раздраженного кишечника (СРК), симптомы кишечника могут ухудшиться во время менструации.У вас также могут быть спазмы и другие симптомы ПМС. Некоторые женщины с СРК считают, что прием противозачаточных таблеток улучшает кишечные симптомы, связанные с менструацией.
Каковы причины болезненных менструаций?
Эндометриоз
Для получения дополнительной информации об эндометриозе щелкните здесь.
Что такое эндометриоз?
Эндометриоз возникает, когда ткань, которая обычно выстилает матку (называемая эндометрием), растет в других частях ее тела, обычно где-то в брюшной полости.
Что вызывает эндометриоз?
Причина возникновения эндометриоза не выяснена, существует несколько теорий. У некоторых женщин менструальная кровь, содержащая клетки эндометрия, движется назад, вверх по фаллопиевым трубам и попадает в брюшную полость. В других случаях ткань того типа, который обычно выстилает матку, развивается в других частях брюшной полости или таза. Ткань менее чувствительна к женскому гормону прогестерону. Также был выявлен генетический фактор. Какой бы ни была причина, у слишком многих женщин диагноз ставится поздно, после многих лет страданий.И ранняя диагностика важна.
В других случаях ткань того типа, который обычно выстилает матку, развивается в других частях брюшной полости или таза. Ткань менее чувствительна к женскому гормону прогестерону. Также был выявлен генетический фактор. Какой бы ни была причина, у слишком многих женщин диагноз ставится поздно, после многих лет страданий.И ранняя диагностика важна.
Каковы симптомы эндометриоза?
Симптомы эндометриоза включают болезненные менструальные спазмы, болезненный половой акт, диарею, запор и тошноту. У разных женщин симптомы разные.
Как эндометриоз влияет на здоровье женщины?
Эндометриоз может доставить женщине множество проблем, не считая болезненных менструаций. Эндометриоз может вызывать болезненные кисты на яичниках, сморщивание и образование рубцов в тканях, выстилающих таз, и может поражать другие структуры в тазу и брюшной полости, такие как маточные трубы, мочевой пузырь, кишечник и стенку между влагалищем и влагалищем. прямая кишка. В некоторых случаях эндометриоз может снизить фертильность
В некоторых случаях эндометриоз может снизить фертильность
Как диагностируется эндометриоз?
Ваш врач захочет узнать о вашей менструальной истории, вашей боли и других симптомах, истории болезни, семейном анамнезе эндометриоза и вашем общем состоянии здоровья. Вам также могут пройти обследование органов малого таза, ректально-вагинальное обследование и УЗИ. Если у вас широко распространенный эндометриоз, вам также могут потребоваться другие методы визуализации, такие как колоноскопия, цистоскопия, УЗИ прямой кишки или МРТ.
Как лечится эндометриоз?
Первый шаг к жизни с эндометриозом – это уверенность в том, что вы ведете здоровый образ жизни.
Эндометриоз часто сопровождается проблемами с кишечником, такими как синдром раздраженного кишечника, болью в мочевом пузыре, такой как интерстициальный цистит, и болью, возникающей в мышцах тазового дна. Устранение этих основных причин боли значительно поможет при симптомах эндометриоза.
Менструальная боль при эндометриозе может купироваться ибупрофеном или напроксеном. Прогестины также могут быть полезны в борьбе с эндометриозом, поэтому многим женщинам помогут гормональные методы контроля рождаемости (таблетки, пластырь, вагинальное кольцо, ВМС или укол), содержащие либо эстроген и прогестин, либо только прогестин.
Непрерывная гормональная контрацепция может быть прописана при подавлении менструации за счет отказа от обычных 7-дневных перерывов в приеме противозачаточных таблеток. Другие лекарства, подавляющие менструацию, могут быть эффективными, например, более эффективные против эндометриоза прогестины (Диеногест), прогестиновая ВМС, агонисты гонадолиберина (гонадотропин-рилизинг-гормон) или даназол. В некоторых случаях эндометриоза, когда боль сильная и не дает ответа, нарушена фертильность или обнаружена опухоль, рекомендуется хирургическое вмешательство.
Миома
Для получения дополнительной информации о миомах щелкните здесь.
Что такое миома?
Миома матки – это доброкачественная опухоль, которая вырастает из мышечных клеток матки. Имеет вид мутовки мышечных волокон. Размер миомы варьируется от нескольких миллиметров до 10 см и более.
Что вызывает миому?
Точная причина миомы неизвестна, но гормоны и факторы роста, похоже, играют определенную роль.
Каковы симптомы миомы?
Миома может расти без каких-либо симптомов, но может вызывать обильное менструальное кровотечение, ощущение давления или боли в тазу, частое мочеиспускание, запор, боли в ногах или спине.
Как диагностируется миома?
На основании вашей менструальной истории и имеющихся у вас симптомов врач может заподозрить миому. Он или она также может почувствовать миому во время гинекологического осмотра. Для диагностики миомы требуется УЗИ (абдоминальное или трансвагинальное) и анализы крови для исключения других заболеваний. Иногда могут быть рекомендованы другие методы визуализации, такие как МРТ, гистеросонография или гистероскопия.
Иногда могут быть рекомендованы другие методы визуализации, такие как МРТ, гистеросонография или гистероскопия.
Как лечат миомы?
Лечение миомы зависит от размера и количества миомы, вызываемых ими симптомов и предпочтений женщины. Гормональные препараты могут уменьшить миому. Негормональные препараты, такие как транексамовая кислота, можно принимать во время менструации, чтобы уменьшить сильное кровотечение. Также существуют процедуры, которые могут разрушить или удалить миому матки.
Инфекции матки
Что такое инфекция матки?
Инфекция женских репродуктивных органов может быть вызвана рядом различных бактерий, включая хламидиоз, гонорею, уреаплазму, микоплазму и другие. Эти инфекционные агенты вызывают состояние, известное как воспалительное заболевание органов малого таза (ВЗОМТ).
Что вызывает инфекцию матки?
Иногда ВЗОМТ вызывается инфекцией, передающейся половым путем, например гонореей или хламидиозом. Другие факторы риска включают использование ВМС и спринцевание.
Другие факторы риска включают использование ВМС и спринцевание.
Каковы симптомы инфекции матки?
Некоторые инфекции (например, хламидиоз) могут вообще протекать бессимптомно. Симптомы инфекции матки могут включать боль в области таза, обильное менструальное кровотечение, выделения с неприятным запахом, кровотечение между менструациями, боль во время секса или мочеиспускания, а также лихорадку или озноб.
Как диагностируется инфекция матки?
Ваш врач может заподозрить у вас инфекцию матки на основании ваших симптомов.Диагноз можно подтвердить с помощью гинекологического осмотра, взятия мазка из шейки матки и анализа мочи. У вас могут быть другие тесты, чтобы узнать, не поврежден ли какой-либо из ваших тазовых органов инфекцией, например, тазовое или трансвагинальное УЗИ или биопсия эндометрия.
Как лечится инфекция матки?
Обычно инфекцию матки лечат антибиотиками. Если причиной инфекции матки стала инфекция, передающаяся половым путем, вашему партнеру также следует лечить.
Синдром тазовой перегрузки
Что такое синдром тазовой заложенности?
Синдром тазовой перегрузки – это состояние, при котором в области таза возникает скопление расширенных извитых вен (например, варикозного расширения вен), вызывающего довольно сильную боль. Это также связано с обильным менструальным кровотечением.
Что вызывает синдром заложенности таза?
Синдром тазовой перегрузки возникает из-за недостаточности клапанов тазовых вен, окружающих яичники.Из-за этого кровь в венах собирается, а сосуды набухают и становятся болезненными. Почему выходят из строя клапаны в венах, неизвестно. У женщин, родивших более одного ребенка, выше вероятность развития синдрома заложенности тазовых органов.
Каковы симптомы синдрома тазовой заложенности?
Основным симптомом синдрома заложенности таза является боль. Боль в нижней части туловища, которая усиливается после полового акта, во время менструации или после таких занятий, как верховая езда, может быть вызвана синдромом заложенности таза. Обильные менструации также связаны с синдромом заложенности тазовых органов.
Обильные менструации также связаны с синдромом заложенности тазовых органов.
Как диагностируется синдром тазовой заложенности?
Расширенные вены трудно увидеть с помощью типичных тестов, используемых для осязания или визуализации органов малого таза, таких как гинекологический осмотр, ультразвуковое исследование или гистероскопия. Диагноз синдрома застойных явлений в тазу обычно ставится, когда исключены другие состояния. МРТ – лучший тест для просмотра расширенных вен.
Как лечится синдром заложенности таза?
Лечение синдрома заложенности таза может включать прием гормональных препаратов, уменьшающих приток крови к венам.Другое лечение называется эмболизацией. Здесь врач вставляет тонкую трубку, называемую катетером, в вену на ноге и направляет ее к вене, вызывающей проблемы. Затем вена будет заблокирована небольшой спиралью, губкой или клеем, чтобы кровь больше не могла скапливаться в обработанных венах. Это лечение имеет высокий уровень успеха.
Внематочная беременность
Что такое внематочная беременность?
Внематочная беременность происходит, когда оплодотворенная яйцеклетка имплантируется в маточную трубу или в другое место вашего тела.Внематочная беременность нежизнеспособна и требует неотложной помощи. Это потому, что беременность может вызвать разрыв маточной трубы и вызвать сильное кровотечение.
Что вызывает внематочную беременность?
Непонятно, почему случаются внематочные беременности. В некоторых случаях повреждение маточной трубы может помешать оплодотворенной яйцеклетке опуститься в матку. Повышенный риск внематочной беременности связан с воспалительными заболеваниями органов малого таза, заболеваниями, передающимися половым путем, и лечением бесплодия.
Каковы симптомы внематочной беременности?
У вас может не быть никаких симптомов, и беременность может быть диагностирована с помощью УЗИ, или она может разорваться. Разрыв внематочной беременности является неотложной гинекологической ситуацией и может вызвать опасную для жизни внутреннюю кровопотерю. Боль в области таза – самый распространенный симптом внематочной беременности, но также могут возникать тошнота, рвота и головокружение. Может возникнуть вагинальное кровотечение.
Разрыв внематочной беременности является неотложной гинекологической ситуацией и может вызвать опасную для жизни внутреннюю кровопотерю. Боль в области таза – самый распространенный симптом внематочной беременности, но также могут возникать тошнота, рвота и головокружение. Может возникнуть вагинальное кровотечение.
Как диагностируется внематочная беременность?
Если у вас пропустили менструальный цикл и возникла необычная боль или кровотечение, вам следует обратиться к врачу.Если ваш врач подозревает, что у вас может быть внематочная беременность, он или она, скорее всего, проведет тест на беременность, осмотр органов малого таза и запросит УЗИ. Это может помочь визуализировать место внематочной беременности и составить план лечения.
Как лечится внематочная беременность?
Внематочная беременность должна быть удалена либо с помощью лекарства, останавливающего рост оплодотворенной яйцеклетки, либо с помощью хирургического вмешательства. Операция обычно проводится с помощью лапароскопа – небольшой гибкой трубки с камерой и инструментами, которая вводится через небольшой разрез в брюшной стенке.В экстренных случаях может понадобиться разрез большего размера.
Операция обычно проводится с помощью лапароскопа – небольшой гибкой трубки с камерой и инструментами, которая вводится через небольшой разрез в брюшной стенке.В экстренных случаях может понадобиться разрез большего размера.
Кисты яичников
Что такое киста яичника?
Киста яичника – это заполненный жидкостью мешок, который развивается на одном из яичников каждый месяц. Обычно они не вызывают боли, но иногда они связаны с тазовой болью, особенно во время менструации и полового акта.
Что вызывает кисты яичников?
Большинство кист яичников связано с нормальной овуляцией. Каждый месяц в яичнике развивается несколько фолликулов, готовящихся к овуляции.Иногда один из них может продолжать расти и наполняться жидкостью. Или фолликул, выпустивший яйцеклетку, может снова запечататься и заполниться жидкостью. Неизвестно, почему это происходит. Могут развиться и другие виды кист, которые содержат ткань (волосы, кожа, зубы), слизистую или ткань эндометрия. Эндометриоз также может вызывать кисты яичников, называемые эндометриомами. В редких случаях киста яичника может быть злокачественной.
Эндометриоз также может вызывать кисты яичников, называемые эндометриомами. В редких случаях киста яичника может быть злокачественной.
Каковы симптомы кисты яичников?
Некоторые кисты не вызывают симптомов и могут быть обнаружены случайно.У некоторых женщин боль может ощущаться в области таза или в пояснице и может усиливаться во время менструации. Также может быть боль, связанная с дефекацией или половым актом. Вы можете почувствовать давление в области таза, а грудь станет болезненной. Это редко, но кисты могут разорваться, вызывая сильную боль, жар и головокружение. Может потребоваться немедленная медицинская помощь.
Как диагностируются кисты яичников?
Киста яичника шириной более 5 см может быть обнаружена вашим врачом во время гинекологического осмотра, и он или она может запросить ультразвуковое исследование для подтверждения.Большинство кист меньше 5 см и могут быть диагностированы только на УЗИ, а большинство кист меньше 5 см не вызывают никаких симптомов.
Как лечат кисты яичников?
Многие кисты исчезают сами по себе в течение нескольких недель или месяцев. Если киста не проходит или имеет тревожные признаки на УЗИ или вызывает сильную боль, вам может быть удалена киста хирургическим путем. Если у вас продолжают появляться кисты, можно использовать гормональные методы контроля рождаемости, чтобы остановить овуляцию и предотвратить развитие новых кист.
Программа эффективного медицинского обслуживания
Что такое болезненные периоды?
Менструация, или период, – это нормальное вагинальное кровотечение, которое происходит в рамках месячного цикла женщины. У многих женщин бывают болезненные периоды, также называемые дисменореей. Боль чаще всего связана с менструальными спазмами, которые представляют собой пульсирующую схваткообразную боль в нижней части живота. У вас также могут быть другие симптомы, такие как боль в пояснице, тошнота, диарея и головные боли. Менструальный синдром отличается от предменструального синдрома (ПМС). ПМС вызывает множество различных симптомов, включая увеличение веса, вздутие живота, раздражительность и усталость. ПМС часто начинается за одну-две недели до начала менструации.
ПМС вызывает множество различных симптомов, включая увеличение веса, вздутие живота, раздражительность и усталость. ПМС часто начинается за одну-две недели до начала менструации.
Что вызывает болезненные месячные?
Существует два типа дисменореи: первичная и вторичная. У каждого типа разные причины.
Первичная дисменорея – самый распространенный вид менструальной боли. Это менструальная боль, которая не вызвана другим заболеванием. Причина обычно в слишком большом количестве простагландинов, которые являются химическими веществами, которые вырабатывает ваша матка.Эти химические вещества заставляют мышцы матки напрягаться и расслабляться, что вызывает судороги.
Боль может начаться за день или два до менструации. Обычно он длится несколько дней, но у некоторых женщин может длиться дольше.
Обычно у вас впервые возникают боли при месячных, когда вы моложе, сразу после начала менструации. Часто, когда вы становитесь старше, боль становится меньше. Боль также может уменьшиться после родов.
Боль также может уменьшиться после родов.
Вторичная дисменорея часто начинается в более позднем возрасте.Это вызвано состояниями, которые влияют на вашу матку или другие репродуктивные органы, такими как эндометриоз и миома матки. Такая боль часто усиливается со временем. Это может начаться до начала менструации и продолжиться после ее окончания.
Что я могу сделать с менструальными болями?
Чтобы облегчить боли при месячных, попробуйте
- Использование грелки или бутылки с горячей водой в нижней части живота
- Выполняю упражнения
- Принятие горячей ванны
- Выполнение техник релаксации, включая йогу и медитацию
Вы также можете попробовать безрецептурные болеутоляющие, такие как нестероидные противовоспалительные препараты (НПВП).НПВП включают ибупрофен и напроксен. Помимо обезболивания, НПВП уменьшают количество простагландинов, вырабатываемых маткой, и уменьшают их действие. Это помогает уменьшить судороги. Вы можете принимать НПВП при первых симптомах или в начале менструации. Вы можете продолжать принимать их в течение нескольких дней. Вы не должны принимать НПВП, если у вас есть язвы или другие проблемы с желудком, проблемы с кровотечением или заболевание печени. Также не следует их принимать, если у вас аллергия на аспирин. Всегда проконсультируйтесь с вашим врачом, если вы не уверены, следует ли вам принимать НПВП.
Вы можете принимать НПВП при первых симптомах или в начале менструации. Вы можете продолжать принимать их в течение нескольких дней. Вы не должны принимать НПВП, если у вас есть язвы или другие проблемы с желудком, проблемы с кровотечением или заболевание печени. Также не следует их принимать, если у вас аллергия на аспирин. Всегда проконсультируйтесь с вашим врачом, если вы не уверены, следует ли вам принимать НПВП.
Это также может помочь достаточно отдохнуть и избежать употребления алкоголя и табака.
Когда мне следует обратиться за медицинской помощью при менструации?
Для многих женщин небольшая боль во время менструации является нормальным явлением. Однако вам следует связаться со своим врачом, если
- НПВП и меры самопомощи не помогают, а боль мешает вам жить
- Ваши судороги внезапно усиливаются
- Вам больше 25 лет, у вас впервые появились сильные судороги
- У вас жар и боли при месячных
- У вас есть боль, даже когда у вас не идут месячные
Как диагностируется причина сильной менструальной боли?
Чтобы диагностировать сильную менструальную боль, ваш лечащий врач спросит вас о вашей истории болезни и проведет тазовый осмотр.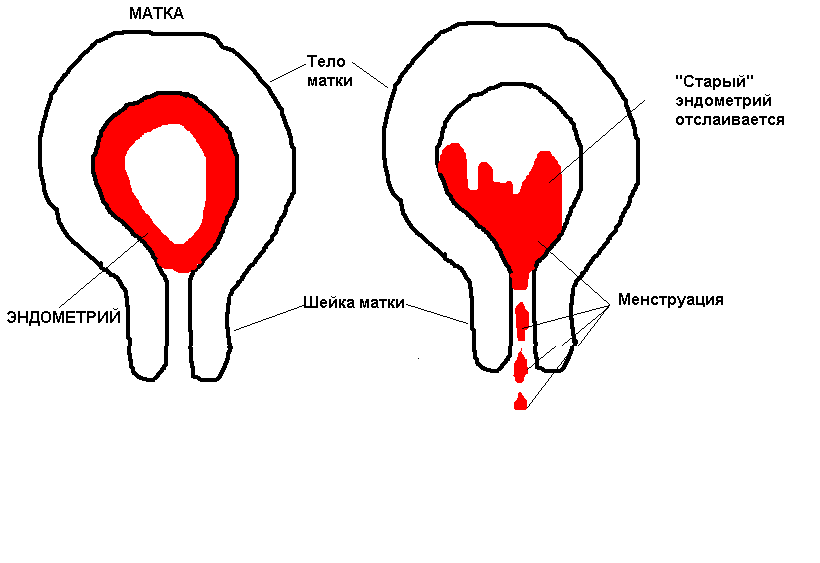 Вы также можете пройти УЗИ или другое визуализационное обследование. Если ваш лечащий врач считает, что у вас вторичная дисменорея, возможно, вам сделают лапароскопию. Это операция, которая позволяет вашему врачу заглянуть внутрь вашего тела.
Вы также можете пройти УЗИ или другое визуализационное обследование. Если ваш лечащий врач считает, что у вас вторичная дисменорея, возможно, вам сделают лапароскопию. Это операция, которая позволяет вашему врачу заглянуть внутрь вашего тела.
Какие методы лечения сильной боли во время менструации?
Если ваша менструальная боль является первичной дисменореей и вам требуется лечение, ваш лечащий врач может предложить использовать гормональные противозачаточные средства, такие как таблетки, пластырь, кольцо или ВМС. Другим вариантом лечения могут быть обезболивающие, отпускаемые по рецепту.
Если у вас вторичная дисменорея, ваше лечение зависит от состояния, которое вызывает проблему. В некоторых случаях может потребоваться операция.
Мои месячные становятся более болезненными. Почему?
Вопрос
Мне 42 года, у меня сильные спазмы в начале каждой менструации. У меня всегда была некоторая степень боли, но я заметил, что она усилилась за последние несколько периодов. Мне нужно принимать безрецептурные обезболивающие не менее 2-3 раз в день, пока они не прекратились.
Мне нужно принимать безрецептурные обезболивающие не менее 2-3 раз в день, пока они не прекратились.
Может ли быть какое-либо основное заболевание? Вы рекомендуете проконсультироваться со специалистом?
История продолжается под рекламой
Ответ
Болезненные менструальные периоды или дисменорея очень распространены и являются одной из основных причин выходных дней по болезни для женщин.
Интенсивность боли может быть разной у разных людей, а также у разных людей от цикла к циклу, но обычно ощущается как тупая, схваткообразная боль в нижней части живота и может сопровождаться симптомами низкой энергии, головной болью, тошнотой и т. и рвота.
Болезненные менструальные периоды делятся на две группы в зависимости от причины:
Первичная дисменорея – наиболее распространенная форма болезненных менструаций, которая может поражать женщин любого возраста, но часто проходит после родов. Первичная дисменорея возникает не из-за каких-либо отклонений в репродуктивной системе, а, как полагают, из-за выработки гормонов, называемых простагландинами, которые вызывают сокращение мышечной стенки матки. Боль начинается за день или два до менструации и усиливается в первые 2 дня цикла.
Боль начинается за день или два до менструации и усиливается в первые 2 дня цикла.
Чрезмерное производство простагландинов может вызвать сильные сокращения матки, которые могут быть очень болезненными. Противовоспалительные средства, такие как ибупрофен (Адвил / Мотрин), действуют путем подавления выработки простагландинов, поэтому они хорошо работают при этом типе дисменореи. При болезненных менструациях также используются оральные противозачаточные таблетки, поскольку они также уменьшают выработку простагландинов.
Вторичная дисменорея встречается реже и возникает из-за основных состояний, поражающих матку и репродуктивные органы.Как и в вашей ситуации, вторичная дисменорея может возникнуть у женщин, у которых в прошлом были нормальные периоды менструации, но в более позднем возрасте у них развиваются более сильные боли. Поскольку считается, что они вызваны основным заболеванием, визит к врачу будет важен для исключения следующих потенциальных причин:
История продолжается под рекламой
Воспалительное заболевание тазовых органов (ВЗОМТ): осложнение инфекции, передающейся половым путем вызывает воспаление в матке и фаллопиевых трубах и может привести к болезненным менструациям.
Эндометриоз: возникает при разрастании ткани эндометрия (ткани, выстилающей матку) за пределами матки. Во время менструации эта ткань разрушается и кровоточит, вызывая сильную боль в животе.
Миома: доброкачественные доброкачественные образования в матке, которые могут вызывать боль и сильную менструальную кровопотерю.
Стеноз шейки матки: сужение отверстия к матке, которое может вызвать болезненные спазмы, так как матка должна работать больше / сильнее сокращаться, чтобы извергнуть кровь.
ВМС: внутриматочная спираль из меди используется в качестве контрацепции, но может вызвать более тяжелые и болезненные менструации.
В вашей ситуации я бы порекомендовал посетить вашего семейного врача, чтобы исключить одну из этих основных причин болезненных менструаций, особенно с учетом того, что они ухудшаются.
История продолжается под рекламой
Выявив потенциальные причины, ваш семейный врач может начать лечение, но в некоторых случаях, например, при миоме или эндометриозе, может потребоваться операция, и ваш семейный врач может направить вас к гинекологу для дальнейшего забота.
Отправляйте свои вопросы семейному врачу Шейле Виджаясингхе по адресу [email protected]. Она ответит на избранные вопросы, которые могут появиться в The Globe and Mail и / или на веб-сайте Globe and Mail. Ваше имя не будет опубликовано, если будет выбран ваш вопрос.
Подробнее Вопросы и ответы от доктора Виджаясингхе.
Щелкните здесь , чтобы получить ответы на вопросы всех наших экспертов в области здравоохранения.
Контент, представленный в центре The Globe and Mail’s Ask a Health Expert, предназначен только для информационных целей и не предназначен для того, чтобы на него можно было полагаться или заменять профессиональные медицинские консультации, диагностику или лечение.
Менструация – боль (дисменорея) – канал улучшения здоровья
Дисменорея – это термин, используемый для описания болезненных периодов. Боль во время первой менструации или вскоре после нее и без известной причины известна как первичная дисменорея.Периодическая боль, вызванная определенными репродуктивными нарушениями, такими как аденомиоз, эндометриоз или миома, известна как вторичная дисменорея.
Боль во время первой менструации или вскоре после нее и без известной причины известна как первичная дисменорея.Периодическая боль, вызванная определенными репродуктивными нарушениями, такими как аденомиоз, эндометриоз или миома, известна как вторичная дисменорея.
При первичной дисменорее слизистая оболочка матки вырабатывает гормоноподобные вещества (простагландины), которые вызывают сильное сокращение мышц матки, вызывая боль и уменьшая приток крови к матке. В организме вырабатываются разные типы простагландинов, но простагландин F2X отвечает за боль при менструации.
Женщины любого возраста могут испытывать болезненные периоды, и некоторые женщины обнаруживают, что менструации больше не являются болезненными после беременности и родов.
Симптомы дисменореи
Симптомы дисменореи могут включать:
- Боль внизу живота, которая может распространяться на поясницу и ноги
- Боль, которая захватывает или переживается как постоянная боль, или как комбинация того и другого.

Обычно:
- боль начинается при начале менструации или раньше
- первые 24 часа могут быть самыми болезненными
- сгустков.
В менструальной крови может быть
Дисменорея может быть связана с:
- головные боли
- тошнота и рвота
- Проблемы с пищеварением, такие как диарея или запор
- обморок
- Предменструальные симптомы, такие как болезненность груди и вздутие живота, которые могут сохраняться в течение всего периода
- Боль, продолжающаяся через первые 24 часа (имеет тенденцию уменьшаться через два-три дня).
Причины первичной дисменореи
Женщины с первичной дисменореей, как правило, имеют повышенный уровень простагландинов, которые вызывают более интенсивные сокращения матки, чем обычно.Причина повышенного содержания простагландинов неизвестна.
Лечение первичной дисменореи
Женщины с дисменореей нуждаются в тщательном медицинском обследовании, чтобы убедиться, что их менструальные боли не вызваны определенными репродуктивными нарушениями, такими как эндометриоз или миома.
Варианты лечения дисменореи могут включать:
- болеутоляющее, например парацетамол
- Лекарство, подавляющее простагландины, например ибупрофен, или другие противовоспалительные препараты
- Регулярные упражнения и внимание к общей физической форме
- прикладывание тепла к животу, например, от бутылки с горячей водой
- техники релаксации
- оральные комбинированные противозачаточные таблетки, снижающие содержание простагландинов и, следовательно, уменьшающие боль
- постельный режим в течение первого дня периода или около того.
Причины вторичной дисменореи
Некоторые из причин вторичной дисменореи включают:
- эндометриоз – клетки, выстилающие матку, могут перемещаться в другие области таза, но ведут себя иначе, вызывая сильную боль во время менструации
- миомы – доброкачественные опухоли, состоящие из мышц и тканей, могут расти внутри матки и, как считается, подвержены влиянию половых гормонов.
 У большинства женщин миома протекает бессимптомно (не вызывает симптомов)
У большинства женщин миома протекает бессимптомно (не вызывает симптомов) - аденомиоз – наличие клеток эндометрия, растущих в мышечных слоях матки.Аденомиоз трудно поддается лечению.
Лечение вторичной дисменореи
Лечение вторичной дисменореи означает лечение основного заболевания.
Лечение эндометриоза
Лечение эндометриоза может включать:
- гормональная терапия
- хирургия
- комбинация обоих.
Подробнее о лечении эндометриоза.
Лечение миомы
Лечение миомы может включать:
- Препарат для уменьшения миомы перед операцией
- МРТ и УЗИ – при МРТ определяется миома, а ультразвук используется для нагрева и разрушения ткани миомы
- артериальная эмболизация – при которой в артерию вводятся частицы, похожие на песок, чтобы блокировать кровоснабжение миомы, вызывая ее постепенную гибель
- хирургическое удаление миомы различными методами.

Подробнее о лечении миомы.
Лечение аденомиоза
Аденомиоз трудно поддается лечению. Подавление клеток эндометрия может иметь эффект уменьшения менструальной боли, обильных менструаций или болезненного полового акта (три из возможных симптомов, связанных с аденомиозом).
Наиболее широко используемым средством лечения является внутриматочная спираль, высвобождающая левоноргестрел (Мирена ™).
Единственное лекарство от аденомиоза в настоящее время – гистерэктомия – хирургическое удаление всего тела матки и шейки матки.
Куда обратиться за помощью
Партнер по контенту
Эта страница была подготовлена после консультаций и одобрена:
Жан Хейлс за женское здоровье
Последнее обновление:
Октябрь 2018 г.
Контент на этом веб-сайте предоставляется только в информационных целях.Информация о терапии, услуге, продукте или лечении никоим образом не поддерживает и не поддерживает такую терапию, услугу, продукт или лечение и не предназначена для замены рекомендаций вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом веб-сайте, не предназначены для использования в качестве исчерпывающего руководства по всем аспектам терапии, продукта или лечения, описанных на веб-сайте. Всем пользователям настоятельно рекомендуется всегда обращаться за советом к зарегистрированному специалисту в области здравоохранения для постановки диагноза и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на веб-сайте, в их обстоятельствах.Штат Виктория и Департамент здравоохранения и социальных служб не несут ответственности за использование любыми пользователями материалов, содержащихся на этом веб-сайте.
Дисменорея | Сидарс-Синай
Не то, что вы ищете?
Что такое болезненный период?
Менструальные периоды болезненные
периоды с сильными и частыми спазмами и болями. Они могут начаться с вашего первого периода
и продолжай свою жизнь.Или они могут случиться позже в жизни. Часто это происходит потому, что
эндометриоза.
Что вызывает болезненные месячные?
Болезненный период часто бывает вызван
когда матка ненормально сокращается. Это из-за химической проблемы в организме.
Например, естественный химический простагландин контролирует сокращение
матка.
Когда основное состояние вызывает
болезненные месячные, часто это эндометриоз.Это состояние, при котором ткань
слизистая оболочка матки обнаруживается за пределами матки. Эндометриоз часто вызывает внутренние
Эндометриоз часто вызывает внутренние
кровотечение, инфекция и боль в области таза.
Другие причины болезненных менструаций
включают:
- Воспалительные заболевания органов малого таза (ВЗОМТ)
- Миома матки
- Аномальная беременность, например
выкидыш или внематочная беременность - Инфекция, опухоли или полипы в
полость таза
Кто подвержен риску болезненных менструаций?
У любой женщины могут быть болезненные месячные.Но у этих женщин может быть повышенный риск заболевания:
- Курящие женщины
- Женщины, употребляющие алкоголь во время
период. Алкоголь способствует продолжению менструальной боли. - Полные женщины
- Женщины, у которых месячные начались раньше
возраст 11 - Женщины, которые никогда не были
беременная
Каковы симптомы болезненного периода?
Это наиболее частые симптомы.
болезненных менструаций.Но у каждой женщины могут быть разные симптомы. Симптомы могут
включают:
- Спазмы внизу живота
- Боль внизу живота
- Боль в пояснице
- Боль распространяется вниз по ногам
- Тошнота
- Рвота
- Диарея
- Усталость
- Слабость
- Обморок
- Головные боли
Симптомы болезненного периода
могут выглядеть другие проблемы со здоровьем.Всегда говорите со своим врачом о
диагноз.
Как диагностируются болезненные месячные?
Для диагностики болезненных менструаций ваш
Медицинский работник спросит вас о вашем здоровье. Он или она проведет физическое и
тазовый осмотр. Другие тесты могут включать:
Другие тесты могут включать:
- УЗИ. В этом тесте используется
высокочастотные звуковые волны для создания изображения внутренних органов. - МРТ. В этом тесте используются большие магниты,
радиоволны и компьютер для детального изображения органов и структур внутри
тело. - Лапароскопия. Эта малая процедура
использует лапароскоп. Это тонкая трубка с линзой и лампочкой. Ставится в разрез
(разрез) в брюшной (брюшной) стенке. Поставщик медицинских услуг использует этот инструмент для
смотреть в область таза и живота.Он или она могут обнаружить аномальные новообразования. - Гистероскопия. В этом тесте рассматривается
канал шейки матки и внутренняя часть матки. Он использует инструмент просмотра
Он использует инструмент просмотра
(гистероскоп) вводят во влагалище.
Как лечат болезненные месячные?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья. Это
также будет зависеть от степени тяжести состояния.Лечение симптомов может
включают:
- Ингибиторы простагландинов. Эти
включают нестероидные противовоспалительные препараты (НПВП), такие как аспирин и
ибупрофен. Эти лекарства уменьшают боль. - Ацетаминофен
- Противозачаточные таблетки (овуляция)
ингибиторы) - Гормональное лечение (прогестерон)
- Изменения диеты.Эти изменения включают
есть больше белка и меньше сахара и кофеина. - Витаминные добавки
- Обычные упражнения
- Электрогрелка на живот
- Горячая ванна или душ
- Массаж живота
- Абляция эндометрия.
 Это
Это
процедура по разрушению слизистой оболочки матки. - Резекция эндометрия.Это
процедура по удалению слизистой оболочки матки. - Гистерэктомия. Это хирургический
удаление матки.
Основные сведения о болезненных периодах
- Болезненные периоды – это периоды с
сильные и частые менструальные спазмы и боли. - Состояние может начинаться с вашего
первый период и продолжаться всю жизнь.Или это может начаться позже в жизни, потому что
основного состояния, такого как эндометриоз. - Симптомы могут включать спазмы или боль.
внизу живота боль в пояснице, боль, распространяющаяся по ногам, тошнота, рвота,
диарея, утомляемость, слабость, обморок или головные боли. - Лечение может включать НПВП,
ацетаминофен, противозачаточные таблетки, гормональное лечение, диетические изменения, витамины,
упражнения, тепло или массаж.
- В экстремальных условиях может понадобиться
хирургия.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего врача
провайдер:
- Знайте причину вашего визита и
что вы хотите. - Перед визитом запишите
вопросы, на которые вы хотите получить ответы. - Возьмите с собой кого-нибудь, чтобы помочь вам спросить
вопросы и запомните, что вам говорит ваш поставщик. - При посещении запишите имя
новый диагноз и любые новые лекарства, методы лечения или тесты. Также запишите любые новые
инструкции, которые дает вам ваш провайдер. - Знайте, почему новое лекарство или лечение
прописан, и как он вам поможет. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние
другими способами. - Знайте, почему тест или процедура
рекомендуются и что могут означать результаты. - Знайте, чего ожидать, если вы не примете
лекарство или пройти тест или процедуру. - Если вам назначен повторный прием,
запишите дату, время и цель визита. - Узнайте, как можно связаться с вашим провайдером
Если у вас есть вопросы.
Не то, что вы ищете?
Различные типы менструальной боли и их значение
Мы поговорим с гинекологом Джин Хейлс доктором Джанин Мануаринг о том, что вызывает менструальную боль, о различных типах, важных вопросах, которые нужно задать, и о том, что может означать боль.
Насколько распространены месячные?
Медицинский термин для обозначения менструальной боли – дисменорея – это состояние, с которым знакомы многие женщины.
Исследования о том, сколько женщин страдают болезненными менструациями, различаются, но, согласно исследованию 2012 года, проведенному в Италии, 84% молодых женщин испытывали менструальные боли.
В австралийском исследовании учащихся старших классов женского пола это затронуло 93%.
Различные типы менструальной боли
Врачи делят менструальную боль на два разных типа.Наиболее распространенный тип – первичная дисменорея . Этот тип менструальной боли обычно начинается с ваших первых менструаций или вскоре после них.
«У этого типа нет основного заболевания, вызывающего менструальную боль», – говорит доктор Манваринг.
«Уровень боли может варьироваться при первичной дисменорее», – говорит она. «Как правило, боль имеет регулярный характер и начинается непосредственно перед или в начале менструации. Обычно она длится 1-3 дня, но наиболее сильна в первый или второй день менструации.«
Боль обычно возникает в нижней части живота (живота), но также может поражать поясницу и бедра. Его часто описывают как постоянную боль или схваткообразную боль.
Его часто описывают как постоянную боль или схваткообразную боль.
Доктор Манваринг говорит, что периодические боли при первичной дисменорее обычно можно хорошо контролировать с помощью безрецептурных обезболивающих (таких как ибупрофен), оральных противозачаточных таблеток или других средств; например, грелка или грелка, методы физической активности или релаксации.
«Однако, если эти методы не помогают справиться с болью, обратитесь за советом к практикующему врачу», – говорит д-р Манваринг.
Что вызывает менструальную боль?
Причина болезненности менструаций при первичной дисменорее связана с естественными соединениями, известными как простагландины, которые вырабатываются в организме.
Простагландины участвуют во многих телесных процессах, включая воспаление и пищеварение. Они также несут ответственность за сокращения (напряжение и расслабление) мышц матки (матки).
Эти сокращения мышц помогают избавиться от слизистой оболочки матки, которая, в свою очередь, становится менструальной жидкостью. Однако в случае менструальных болей схватки сильные и болезненные, а кровоток в этой области снижается.
Женщины с первичной дисменореей, как правило, имеют повышенный уровень простагландинов, что усиливает схватки.
Однако точно не известно, почему у некоторых женщин уровень простагландинов выше или ниже и что вызывает его повышение.
Другой тип менструальной боли, на который ссылаются врачи, – это вторичная дисменорея .
Этот тип менструальной боли вызван основным репродуктивным расстройством, таким как эндометриоз, аденомиоз, воспалительные заболевания органов малого таза или миома.
- Эндометриоз – это заболевание, поражающее репродуктивные органы женщины. Это происходит, когда клетки, похожие на те, что выстилают матку, обнаруживаются в других частях тела.
- Аденомиоз – это заболевание матки, при котором клетки, которые обычно образуют внутреннюю оболочку матки, также разрастаются в мышечной стенке матки.

- Воспалительное заболевание органов малого таза возникает, когда инфекция распространяется из влагалища на верхние репродуктивные органы. Обычно это вызвано хламидиозом или гонореей, передающимися половым путем (ИППП).
- Миома – это незлокачественные образования или комочки мышечной ткани, которые образуются в стенках матки.
«При вторичной дисменорее менструальная боль является симптомом более серьезной проблемы, и лечение может включать лечение основного заболевания», – говорит д-р Манваринг.
Как узнать, какой у вас тип?
Первичная дисменорея встречается гораздо чаще, чем вторичная дисменорея. Однако, поскольку периодические боли при вторичной дисменорее могут быть серьезными и связаны с серьезными заболеваниями, важно знать, что «нормально», а что нет, когда речь идет о менструальных болях.
Также важно знать, когда можно справиться с болью самостоятельно, а когда лучше обратиться за дополнительной помощью.
Важные вопросы, которые стоит задать себе
Чтобы узнать, нужна ли вам дополнительная помощь, доктор Манваринг рекомендует задать себе следующие пять вопросов:
- Боль при месячных становится настолько сильной, что мешает вам ходить в школу, на работу или вообще заниматься повседневными делами?
- Когда у вас менструация, испытываете ли вы боль, когда идете в туалет?
- У вас настолько сильные боли при месячных, что даже безрецептурные обезболивающие не помогают?
- Часто ли вы испытываете боль в области таза вне периодов менструации? Например, несколько дней каждую неделю или каждую вторую неделю?
- Испытываете ли вы болезненный секс?
Если вы ответили «да» на один или несколько из этих вопросов, поговорите с доверенным врачом о своих болезненных менструациях.
Боль, сильное кровотечение или другие факторы, связанные с менструацией, которые мешают вам вести повседневную жизнь, не следует переносить молча.
Если вам трудно справиться с менструацией, не нужно идти в одиночку. Доступна помощь и эффективное лечение.
В поисках изменений
Несмотря на то, что менструальные боли часто испытывают самые разные, также важно знать, что для вас нормально, чтобы вы могли следить за любыми изменениями.
Если вы испытываете внезапное увеличение «обычного» уровня менструальной боли или если у вас начались менструальные боли, когда раньше у вас их не было, рекомендуется поговорить со своим врачом, чтобы исключить что-либо серьезное.
Для получения дополнительной информации о тазовой боли, в том числе о боли, которая возникает не во время менструации, прочтите нашу недавнюю статью «Тазовая боль: узнайте различные причины и когда следует обращаться за помощью».
болезненных периодов: когда обращаться к гинекологу
Большинство женщин знакомы с болью и спазмами, связанными с менструальным циклом. Тем не менее, выраженность менструальных болей может сильно различаться в зависимости от обстоятельств. Некоторые женщины испытывают легкий дискомфорт, с которым легко справиться, в то время как другие испытывают боль, достаточно сильную, чтобы мешать повседневной деятельности во время менструального цикла каждый месяц. Болезненные месячные могут быть вызваны несколькими факторами. В зависимости от того, насколько серьезны симптомы и что их вызывает, ваш гинеколог может помочь вам справиться с болью.
Тем не менее, выраженность менструальных болей может сильно различаться в зависимости от обстоятельств. Некоторые женщины испытывают легкий дискомфорт, с которым легко справиться, в то время как другие испытывают боль, достаточно сильную, чтобы мешать повседневной деятельности во время менструального цикла каждый месяц. Болезненные месячные могут быть вызваны несколькими факторами. В зависимости от того, насколько серьезны симптомы и что их вызывает, ваш гинеколог может помочь вам справиться с болью.
Причины болезненных периодов
Периодическая боль, с медицинской точки зрения называемая дисменореей, делится на две категории: первичную и вторичную.
Первичная дисменорея
Первичная дисменорея – это боль, вызванная исключительно менструальным циклом. Дисменорея описывается как пульсирующая или схваткообразная боль в нижней части живота или в области таза. Спазмы вызваны сокращением матки, чтобы помочь изгнать ее слизистую оболочку, что является целью менструации. Эти сокращения вызываются простагландинами, гормоноподобным веществом. Более высокий уровень простагландинов связан с воспалением и более тяжелой дисменореей.
Эти сокращения вызываются простагландинами, гормоноподобным веществом. Более высокий уровень простагландинов связан с воспалением и более тяжелой дисменореей.
Вторичная дисменорея
Вторичная дисменорея вызвана другим заболеванием репродуктивной системы. Некоторые состояния, вызывающие вторичную менструальную боль, включают:
- Эндометриоз : Эндометриоз – это состояние, при котором ткань, похожая на слизистую оболочку матки, растет за пределами матки. Это распространенная проблема со здоровьем, и, по данным Управления по охране здоровья женщин США, эндометриоз может поражать более 11% американских женщин в возрасте от 15 до 44 лет.Основным признаком эндометриоза является боль, включая сильные менструальные спазмы, которые могут усиливаться по мере прогрессирования заболевания. Эндометриоз также вызывает боли в пояснице, тазу и кишечнике. Это также одна из наиболее частых причин бесплодия у женщин репродуктивного возраста в США.

- Аденомиоз : Хотя аденомиоз встречается гораздо реже, чем эндометриоз, он также является заболеванием, поражающим слизистую оболочку матки. При аденомиозе слизистая оболочка матки врастает в мышцу стенки матки.Симптомы этого состояния включают продолжительные периоды обильного кровотечения и боли.
- Синдром поликистозных яичников (СПКЯ) : Синдром поликистозных яичников – гормональное нарушение, обнаруживаемое у многих женщин репродуктивного возраста. По данным CDC, СПКЯ поражает от 6% до 12% женщин репродуктивного возраста в США. У некоторых женщин с СПКЯ нерегулярные периоды, которые могут быть нечастыми и / или продолжительными. Когда у женщин с СПКЯ наступает менструальный цикл, они часто испытывают сильное кровотечение, образование сгустков и сильную менструальную боль.Как и при эндометриозе, по мере прогрессирования СПКЯ такие симптомы, как менструальные боли, также будут ухудшаться.
 Другие симптомы СПКЯ включают увеличение веса, усталость, болезненный половой акт, избыточный рост волос на лице и теле, угри, облысение по мужскому типу, кисты яичников и бесплодие.
Другие симптомы СПКЯ включают увеличение веса, усталость, болезненный половой акт, избыточный рост волос на лице и теле, угри, облысение по мужскому типу, кисты яичников и бесплодие.
- Миома матки : Миома – это доброкачественные образования в матке. Часто миома матки не вызывает заметных симптомов. Однако размер, расположение и количество миомы могут вызывать такие симптомы, как обильные болезненные менструации, которые длятся более недели.Другие симптомы включают давление или боль в области таза, частое мочеиспускание, боли в спине и ногах.
- Воспалительное заболевание тазовых органов (ВЗОМТ) : Воспалительное заболевание тазовых органов – это инфекция матки, фаллопиевых труб или яичников. ВЗОМТ обычно вызываются бактериями, передающимися половым путем, которые попадают из влагалища в другие части репродуктивной системы. Инфекция вызывает воспаление. Если инфекция присутствует во время менструального цикла, спазмы и дискомфорт могут быть более серьезными, чем обычно.

- Стеноз шейки матки : Стеноз шейки матки – это редкое заболевание, при котором шейка матки намного меньше или уже, чем обычно. Это может вызвать замедление менструального цикла, что приведет к увеличению давления и боли в матке.
Чем может помочь ваш гинеколог
Если вы каждый месяц испытываете менструальные боли, которые мешают повседневной жизни, вам следует поговорить с гинекологом. Они могут определить, является ли ваша менструальная боль первичной или вторичной дисменореей.Оттуда гинеколог может назначить лечение, которое поможет вам справиться с симптомами.
Если ваша боль вызвана первичной дисменореей или менструальными спазмами сами по себе, врач может прописать лекарства для снятия боли. Менструальные боли также можно контролировать с помощью гормональных противозачаточных средств, которые предотвращают овуляцию и уменьшают тяжесть спазмов. Противозачаточные средства можно вводить перорально, путем инъекции, через имплантат в руке, влагалищное кольцо, кожные пластыри или внутриматочную спираль (ВМС).
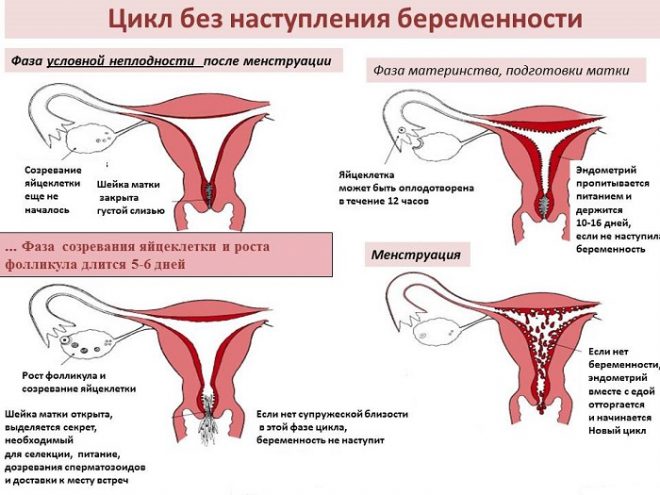
 Менструальная кровь должна оттекать. Если она долгое время застаивается во влагалище, кровь инфицируется, и микробы начинают размножаться. Они могут вызвать воспаление шейки матки и эндометрия. Важно, чтобы кровь не застаивалась, чтобы всегда было сухо и чисто.
Менструальная кровь должна оттекать. Если она долгое время застаивается во влагалище, кровь инфицируется, и микробы начинают размножаться. Они могут вызвать воспаление шейки матки и эндометрия. Важно, чтобы кровь не застаивалась, чтобы всегда было сухо и чисто.
 За счёт них вырастают молочные железы, появляются округлости, формирующие женский фенотип, матка менструирует. Яички вырабатывают тестостерон, который формирует мужскую фигуру — широкие плечи, узкий таз, определённые черты характера и так далее. Тестостерон в женском организме запускает два процесса: дефеминизации (утрачиваются специфические женские функции, матка уменьшается, молочные железы атрофируются, яичники перестают выполнять свою функцию) и вирилизации — омужествления (начинают расти волосы по мужскому типу, грубеет голос, растёт кадык, меняется фигура, происходит вирилизация гениталий).
За счёт них вырастают молочные железы, появляются округлости, формирующие женский фенотип, матка менструирует. Яички вырабатывают тестостерон, который формирует мужскую фигуру — широкие плечи, узкий таз, определённые черты характера и так далее. Тестостерон в женском организме запускает два процесса: дефеминизации (утрачиваются специфические женские функции, матка уменьшается, молочные железы атрофируются, яичники перестают выполнять свою функцию) и вирилизации — омужествления (начинают расти волосы по мужскому типу, грубеет голос, растёт кадык, меняется фигура, происходит вирилизация гениталий). Приём тестостерона для женщины может стать фактором риска рака молочных желёз, повышения уровня артериального давления, инсулинорезистентности, развития метаболических и эндокринных расстройств.
Приём тестостерона для женщины может стать фактором риска рака молочных желёз, повышения уровня артериального давления, инсулинорезистентности, развития метаболических и эндокринных расстройств. Иногда они выходят на первый план, это называется предменструальное дисфорическое расстройство. Раньше в некоторых странах женщину даже не судили за убийство, если она совершила его перед месячными, объясняя тем, что перед менструацией женщина не смогла сдержать гнев. Я работаю гинекологом очень давно, и ни разу не наблюдала, чтобы кто-то совершил убийство из-за месячных. Но женщины могут очень страдать. Могут быть и суицидальные мысли, и депрессии, гневливость, плаксивость. Серьёзные психоэмоциональные нарушения требуют коррекции. Предменструальный синдром — это патология, которая требует обследования и лечения. Здесь возможен только индивидуальный подход, универсального лечения не существует. В зависимости от клинических проявлений предменструального синдрома у конкретной женщины, от её фоновой соматической и гинекологической патологии могут быть использованы различные препараты, в том числе и комбинированные оральные контрацептивы.
Иногда они выходят на первый план, это называется предменструальное дисфорическое расстройство. Раньше в некоторых странах женщину даже не судили за убийство, если она совершила его перед месячными, объясняя тем, что перед менструацией женщина не смогла сдержать гнев. Я работаю гинекологом очень давно, и ни разу не наблюдала, чтобы кто-то совершил убийство из-за месячных. Но женщины могут очень страдать. Могут быть и суицидальные мысли, и депрессии, гневливость, плаксивость. Серьёзные психоэмоциональные нарушения требуют коррекции. Предменструальный синдром — это патология, которая требует обследования и лечения. Здесь возможен только индивидуальный подход, универсального лечения не существует. В зависимости от клинических проявлений предменструального синдрома у конкретной женщины, от её фоновой соматической и гинекологической патологии могут быть использованы различные препараты, в том числе и комбинированные оральные контрацептивы. Я не могу дать рекомендацию для всех, потому что для того, чтобы правильно подобрать женщине гормональную контрацепцию, надо с ней поговорить, выяснить анамнез и подобрать правильный контрацептив и правильный режим.
Я не могу дать рекомендацию для всех, потому что для того, чтобы правильно подобрать женщине гормональную контрацепцию, надо с ней поговорить, выяснить анамнез и подобрать правильный контрацептив и правильный режим.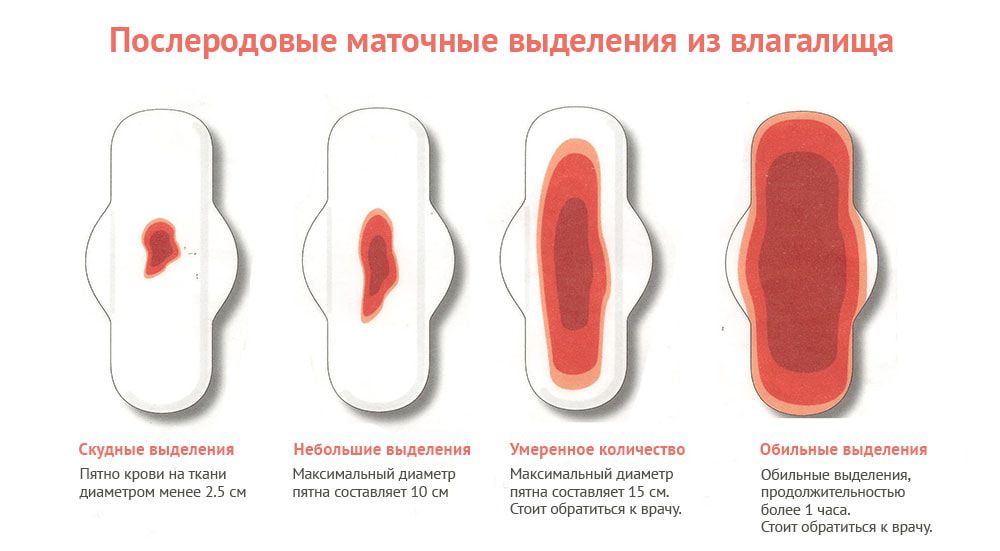
 У большинства женщин миома протекает бессимптомно (не вызывает симптомов)
У большинства женщин миома протекает бессимптомно (не вызывает симптомов)
 Он использует инструмент просмотра
Он использует инструмент просмотра Это
Это



 Другие симптомы СПКЯ включают увеличение веса, усталость, болезненный половой акт, избыточный рост волос на лице и теле, угри, облысение по мужскому типу, кисты яичников и бесплодие.
Другие симптомы СПКЯ включают увеличение веса, усталость, болезненный половой акт, избыточный рост волос на лице и теле, угри, облысение по мужскому типу, кисты яичников и бесплодие. 